Introducción
En todo el mundo, los sistemas de salud han reforzado la vigilancia epidemiológica y han implementado en grado variable medidas de distanciamiento social, como parte de las disposiciones para la contención de la pandemia de COVID-191. En los países con una transmisión comunitaria intensa se recomienda garantizar la identificación de los casos y el apoyo clínico, especialmente para los clínicamente graves2.
España es uno de los países más afectados por la epidemia de COVID-193. La transmisión comunitaria comenzó a finales de febrero de 20204. El aumento en el número de casos y de muertes llevó al Gobierno español a adoptar el 14 de marzo medidas muy estrictas de contención, entre ellas el confinamiento de la población y la paralización o reducción de buena parte de la actividad económica e institucional5.
Los estudios científicos demuestran que las medidas de distanciamiento social son importantes para reducir la velocidad de crecimiento de la curva de incidencia («aplanamiento de la curva») y para prevenir un colapso de los sistemas de salud1,6. Sin embargo, estas medidas tienen un gran impacto económico y social, lo que las hace excepcionales y temporales6. Paradójicamente, cuanto más efectivas sean estas medidas, mayor será el número de personas que siguen siendo susceptibles al virus en las nuevas ondas epidémicas. Recientemente, países que ya tuvieron una reducción en el contagio, como Japón, han tenido que volver a adoptar medidas de distanciamiento social por un nuevo aumento del número de casos, poniendo de manifiesto el riesgo de nuevas ondas epidémicas7.
Este estudio tiene por objetivo identificar factores asociados a las diferencias en la evolución de la epidemia de COVID-19 entre las comunidades autónomas a través de indicadores epidemiológicos. Para ello se analizan las tasas de incidencia, mortalidad y demanda de atención hospitalaria después de la promulgación del Decreto de estado de alarma5. Responde a la necesidad de identificar parámetros epidemiológicos que puedan apoyar los procesos de decisión sobre el momento y la intensidad de la implementación de medidas de distancia social y otras medidas de contención en sucesivas ondas epidémicas.
Método
Este es un estudio ecológico basado en datos secundarios del Ministerio de Sanidad sobre la cantidad de casos confirmados, pacientes hospitalizados, pacientes en unidades de cuidados intensivos (UCI) y muertes en las comunidades autónomas, entre el 15 de marzo y el 22 de abril de 20208. En los análisis se considera como momento T0 el 15 de marzo (día de entrada en vigor del Decreto de estado de alarma) y como momento T1 el 22 de abril.
Se definen como variables de respuesta principales la tasa de incidencia y de mortalidad en el momento T1, y como variables secundarias la tasa de ocupación de camas de hospital y de camas de UCI en cada comunidad autónoma al final del periodo de análisis. Las tasas de incidencia y de mortalidad por cada 100.000 habitantes se calcularon a partir del total de casos confirmados y de muertes por COVID-198, y de los datos de población de las comunidades autónomas del Instituto Nacional de Estadística9. Las tasas de ocupación de camas hospitalarias y de camas de UCI se calcularon utilizando el número de pacientes ingresados por COVID-19 por tipo de cama y el número de camas existentes en los servicios públicos y privados españoles antes de que comenzara la epidemia8,10,11. Esta variable se utilizó como un proxy de la demanda de camas hospitalarias y de UCI. Los valores más altos indican que hubo mayor demanda generada por la epidemia.
Se han utilizado variables independientes de tres dimensiones: epidemiológicas, demográficas y ambientales, y de estructura del sistema sanitario. Las variables epidemiológicas incluidas para caracterizar la evolución de la epidemia han sido el tiempo desde el primer caso, el tiempo transcurrido hasta el registro de 100 casos, el tiempo hasta la primera muerte y las tasas de incidencia, mortalidad y letalidad en el tiempo (T0). La tasa de letalidad se calculó utilizando el número de muertes como numerador y el número de casos confirmados como denominador, el 15 de marzo.
Las variables demográficas incluidas son la densidad de población, la proporción de personas mayores de 65 años y la ratio de plazas de residencias por 100 personas mayores de 65 años, debido a la posible influencia de estas variables en la propagación de la epidemia y en las tasas de mortalidad y letalidad9,12. La ratio de plazas residenciales es un indicador indirecto del número de personas mayores que viven en estas instituciones en cada comunidad autónoma. Como variable ambiental se utilizó la temperatura promedio de cada comunidad autónoma del 15 de marzo al 5 de abril13. Con respecto a la estructura de los sistemas de salud, se analizaron las variables médico por cada mil habitantes, camas de hospital y camas de UCI por cada 100.000 personas antes de la epidemia10,11,14.
Se prepararon series históricas de tasas de incidencia y mortalidad que abarcan todo el periodo de análisis. Se elaboró una serie histórica con datos sobre las tasas de ocupación de camas en la UCI, debido a su importancia para la atención de pacientes con COVID-19.
Para identificar y estimar la magnitud de la asociación entre las variables independientes y las variables respuesta se hizo en primer lugar un análisis de correlación de Spearman y posteriormente un análisis de regresión múltiple. Se elaboraron modelos separados para la incidencia y la mortalidad en T1, incluyendo como variables independientes en los modelos la incidencia y la mortalidad en el momento T0, las variables epidemiológicas y variables seleccionadas entre las demográficas, ambientales y de los servicios de salud que hubieran resultado significativas o casi significativas en el análisis de correlación. Con respecto a las variables secundarias, se realizaron modelos separados para ambas siguiendo el procedimiento anterior. Para los análisis finales de regresión múltiple, las variables se transformaron logarítmicamente.
Resultados
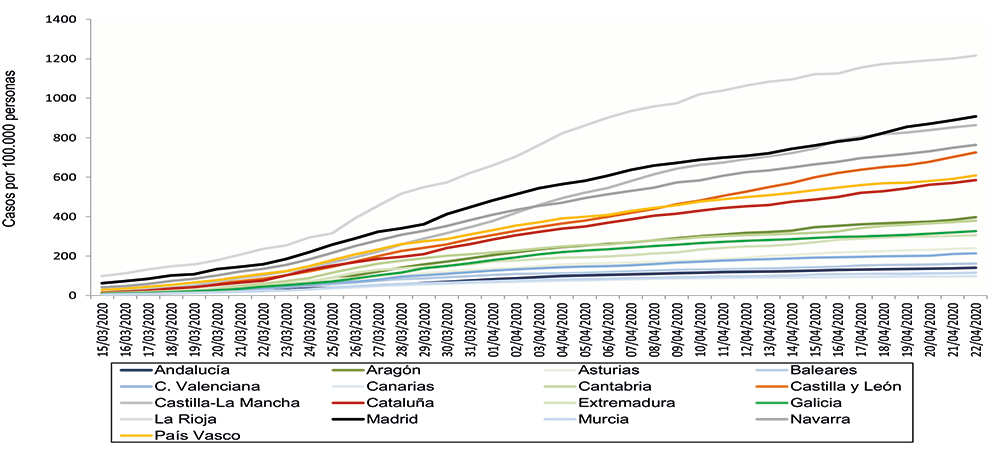
Las tasas de incidencia variaron considerablemente entre el principio y el final del periodo de estudio, como se muestra en la Tabla 1. La incidencia más alta en T1 se registró en La Rioja (1216,12 por 100.000 habitantes) y la más baja en las Islas Canarias (98,12 por 100.000 habitantes). La mayor mortalidad se produjo en la Comunidad de Madrid (115,32 por 100.000 habitantes) y la más baja también en las Islas Canarias (5,62 por 100.000 habitantes). La letalidad en cada comunidad autónoma varió ampliamente tanto al comienzo del periodo como al final; por ejemplo, la letalidad inicial en Madrid fue del 5,11% y en Andalucía fue del 1,26%. Al final del periodo de análisis, la mayor letalidad se encontró en Madrid (13,00%) y la más baja en Galicia (4,26%). La tasa de ocupación de camas de hospital fue mayor en Castilla-La Mancha (185,03%) y menor en Murcia (18,42%), como se muestra en la Tabla 2. En cuanto al porcentaje de camas de UCI, la tasa de ocupación más alta se registró en Cataluña (380,06%) y la más baja en Galicia (34,98%).
Tabla 1. Variables epidemiológicas, tasas de incidencia, mortalidad y letalidad, e indicadores de ocupación de camas hospitalarias y de camas de UCI
| Comunidad autónoma | Tiempo de epidemia (días) | Tiempo para los primeros 100 casos (días) | Tiempo para la primera muerte (días) | Incidencia por 100.000 habitantes (T0) | Mortalidad por 100.000 habitantes (T0) | Tasa de letalidad (%) (T0) | Incidencia por 100.000 habitantes (T1) | Mortalidad por 100.000 habitantes (T1) | Tasa de letalidad (%) (T1) | Pacientes en UCI en relación al número de camas de UCI antes de la epidemia(T1) | Pacientes ingresados en relación al número de camas hospitalarias antes de la epidemia (T1) |
|---|---|---|---|---|---|---|---|---|---|---|---|
| Andalucía | 56 | 14 | 16 | 6,58 | 0,08 | 1,26 | 140,77 | 12,82 | 9,11 | 95,64 | 39,41 |
| Aragón | 49 | 9 | 1 | 13,19 | 0,83 | 6,32 | 396,96 | 51,62 | 13,00 | 187,41 | 55,28 |
| Asturias | 53 | 14 | 11 | 17,31 | 0,10 | 0,56 | 239,83 | 21,80 | 9,09 | 139,78 | 56,64 |
| Baleares | 73 | 26 | 20 | 6,35 | 0,09 | 1,37 | 161,90 | 14,62 | 9,03 | 134,68 | 45,06 |
| C. Valenciana | 57 | 17 | 7 | 8,17 | 0,10 | 1,22 | 213,68 | 22,46 | 10,51 | 117,97 | 49,28 |
| Canarias | 83 | 23 | 22 | 5,53 | 0,05 | 0,84 | 98,12 | 5,62 | 5,73 | 71,31 | 19,08 |
| Cantabria | 53 | 19 | 17 | 9,98 | 379,64 | 29,77 | 7,84 | 195,00 | 69,73 | ||
| Castilla y León | 54 | 14 | 13 | 12,17 | 0,25 | 2,05 | 725,22 | 65,93 | 9,09 | 254,00 | 115,09 |
| Castilla-La Mancha | 53 | 11 | 11 | 27,89 | 0,84 | 3,00 | 863,66 | 107,63 | 12,46 | 325,00 | 185,03 |
| Cataluña | 57 | 13 | 10 | 11,77 | 0,16 | 1,33 | 584,90 | 56,58 | 9,67 | 380,06 | 93,59 |
| Extremadura | 53 | 15 | 11 | 10,40 | 0,19 | 1,80 | 305,33 | 38,12 | 12,48 | 106,60 | 41,73 |
| Galicia | 50 | 10 | 11 | 9,08 | 0,07 | 0,82 | 326,17 | 13,89 | 4,26 | 34,98 | 35,45 |
| La Rioja | 52 | 8 | 8 | 98,84 | 1,27 | 1,28 | 1.216,12 | 95,98 | 7,89 | 241,18 | 138,50 |
| Madrid | 57 | 9 | 8 | 62,51 | 3,20 | 5,11 | 907,75 | 115,32 | 12,70 | 139,35 | 55,15 |
| Murcia | 46 | 10 | 13 | 5,15 | 115,20 | 8,30 | 7,21 | 84,55 | 18,42 | ||
| Navarra | 53 | 12 | 8 | 41,88 | 0,15 | 0,36 | 763,36 | 62,52 | 8,19 | 198,46 | 131,61 |
| País Vasco | 54 | 9 | 5 | 28,54 | 1,04 | 3,65 | 608,58 | 52,86 | 8,69 | 288,27 | 105,23 |
Tabla 2. Variables demográficas, ambientales y de estructura del sistema sanitario
| Comunidad autónoma | Temperatura media (°C) | Densidad de población por km2 | Proporción de personas >65 años | Ratio de plazas residenciales por 100 personas >65 años | Médicos por 1000 habitantes | Camas de UCI por 100.000 habitantes | Camas hospitalarias por 100.000 habitantes |
|---|---|---|---|---|---|---|---|
| Andalucía | 11,9 | 96,07 | 0,17 | 3,00 | 3,86 | 8,72 | 169,37 |
| Aragón | 7,6 | 28,58 | 0,21 | 6,50 | 5,53 | 10,23 | 320,85 |
| Asturias | 8,9 | 96,45 | 0,25 | 4,70 | 4,92 | 9,09 | 294,29 |
| Baleares | 12,3 | 230,26 | 0,16 | 2,90 | 4,36 | 10,79 | 197,31 |
| C. Valenciana | 10,0 | 215,10 | 0,19 | 2,80 | 4,31 | 11,01 | 199,39 |
| Canarias | 15,1 | 289,24 | 0,16 | 2,20 | 4,35 | 11,01 | 208,14 |
| Cantabria | 8,6 | 110,45 | 0,21 | 4,70 | 5,08 | 6,88 | 238,18 |
| Castilla y León | 7,4 | 25,56 | 0,24 | 7,60 | 4,90 | 8,33 | 267,84 |
| Castilla-La Mancha | 9,1 | 25,60 | 0,18 | 6,90 | 3,67 | 8,26 | 220,77 |
| Cataluña | 8,6 | 239,03 | 0,19 | 4,30 | 4,83 | 8,49 | 329,19 |
| Extremadura | 12,0 | 25,64 | 0,20 | 6,20 | 4,55 | 9,93 | 308,60 |
| Galicia | 10,0 | 91,27 | 0,25 | 3,10 | 4,37 | 9,74 | 281,50 |
| La Rioja | 7,3 | 62,78 | 0,20 | 4,80 | 4,43 | 10,77 | 304,43 |
| Madrid | 8,9 | 830,64 | 0,17 | 4,10 | 5,94 | 10,57 | 192,57 |
| Murcia | 10,9 | 132,04 | 0,16 | 2,20 | 4,33 | 8,23 | 226,72 |
| Navarra | 8,5 | 66,75 | 0,19 | 4,80 | 5,44 | 9,94 | 221,49 |
| País Vasco | 9,4 | 311,31 | 0,22 | 4,20 | 5,41 | 8,11 | 269,46 |
Las series históricas con datos de incidencia y de mortalidad tienen características similares (Fig. 1 y Fig. 2). Las comunidades autónomas con los valores más altos el 15 de marzo han tenido una mayor velocidad de crecimiento durante todo el periodo analizado. La curva del porcentaje de camas de UCI utilizadas, sin embargo, tiene un patrón diferente (Fig. 3). En esta curva, el grupo de comunidades autónomas con la incidencia más baja al comienzo del periodo tuvo un valor de ocupación más bajo. Valencia, Cataluña y Madrid tuvieron una tasa de ocupación de camas de UCI superior al 100%, lo que demuestra que fue necesaria una expansión repentina de las camas para poder afrontar la epidemia de COVID-19. En cuanto a Madrid, está claro que el alto porcentaje de pacientes ingresados en la UCI alcanzó una meseta a finales de marzo, lo que no ocurrió en Cataluña ni en Valencia.

Figura 3. Serie histórica del porcentaje de ocupación de camas de UCI por pacientes con COVID-19 en las comunidades autónomas.
Las variables relacionadas con la evolución de la epidemia tuvieron las correlaciones más altas con las variables de respuesta principales y secundarias: la incidencia en el momento del decreto (T0) tuvo una fuerte correlación con las tasas de incidencia (r=0,912; p<0,0001) y de mortalidad (r=0,870; p <0,0001) al final del análisis (T1). Una mayor incidencia en el momento T0 también mostró una fuerte correlación con una mayor proporción de utilización de camas hospitalarias (r=0,801; p <0,0001) y una correlación menos intensa con la proporción de utilización de camas de UCI (r=0,681; p <0,003). Por otra parte, una mayor mortalidad al comienzo del periodo también se correlacionó fuertemente con la incidencia (r=0,807; p <0,0001), la mortalidad (r=0,863; p <0,0001) y el mayor uso de camas de hospital (r=0,644; p <0,005) y de camas de UCI (r=0,620; p <0,008) al final del periodo. Hubo una correlación moderada entre la mortalidad en el momento T0 y la letalidad (r=0,595; p=0,01) registrada al final del periodo. Se encontró una correlación negativa entre la mortalidad y el número de días que se tardó en llegar a 100 casos (r=−0,498; p <0,05) y en llegar a la primera muerte (r=−0,553; p <0,05).
En cuanto a las variables demográficas, el porcentaje de personas mayores de 65 años de las comunidades autónomas no se correlacionó con las variables respuesta primarias o secundarias. Sin embargo, la ratio de plazas residenciales por 100 personas mayores de 65 años mostró una correlación moderada con la incidencia (r=0,694; p <0,002) y una fuerte correlación con la mortalidad (r=0,711; p <0,001). Por otra parte, la temperatura media mostró una fuerte correlación negativa con la incidencia (r=−0,771; p <0,0001) y con la mortalidad (r=−0,721; p <0,001), y con la ocupación de camas de hospital (r=−0,786; p <0,001) y de camas de UCI (r=−0,717; p <0,001). Finalmente, la tasa de profesionales de la medicina por habitante se correlacionó únicamente con la incidencia (r=0,498; p <0,05).
Con respecto a los resultados de los análisis de regresión múltiple, el modelo final resultante para la incidencia incluyó dos variables: los logaritmos de las temperaturas promedio de las comunidades autónomas (coeficiente=−1,657) y de la incidencia en el tiempo T0 (coeficiente=0,530). Un aumento de un 10% en la temperatura se asocia a una disminución del 14,6% en la tasa de incidencia, ajustando por la incidencia en T0. Por otra parte, el impacto de la incidencia en el momento T0 fue mayor que el impacto de la temperatura (coeficientes estandarizados de 0,592 y −0,425, respectivamente). En cuanto a la mortalidad, el modelo final incluyó los logaritmos de las tasas de mortalidad en T0 (coeficiente=0,425) y de la ratio de plazas residenciales por 100 personas mayores de 65 años (coeficiente=1,080). Un aumento del 10% en esta ratio se asocia a un aumento del 11% en la tasa de mortalidad. Con respecto a las variables respuesta secundarias, el modelo final resultante para la ocupación de camas hospitalarias incluyó únicamente el logaritmo de la incidencia en el momento T0 (coeficiente=0,543). El modelo de ocupación de camas de UCI incluyó dos variables: los logaritmos de camas de UCI (coeficiente=−1,924) y de la incidencia en el momento T0 (coeficiente=0,399). Todos los resultados descritos fueron estadísticamente significativos (véase Tabla I en xf Apéndiceonline).
Discusión
Las comunidades autónomas que tenían unas tasas de incidencia y de mortalidad más altas cuando entró en vigor el Decreto de estado de alarma también han tenido las tasas de incidencia, mortalidad y ocupación de camas más altas al final del periodo de análisis. Las series históricas muestran que las curvas de casos y muertes se aplanaron en mayor medida en las comunidades con menos casos al comienzo del periodo, en especial cuando se observan los datos de la primera semana tras la intervención. Este resultado es similar al hallado en otro estudio que demostró que la efectividad de las medidas de distanciamiento social es mayor en los lugares donde el número de casos era menor en el momento de la cuarentena6. Este mismo estudio también encontró que hay un retraso de al menos una semana para que se observen los efectos de la cuarentena en el «aplanamiento» de la curva, debido al tiempo de incubación de la enfermedad, ya que las personas infectadas antes de las medidas de restricción fueron diagnosticadas entre 5 y 14 días después de implantarlas6,15.
Los datos del Ministerio de Sanidad de casos hospitalizados y de casos ingresados en la UCI no son homogéneos para las comunidades autónomas. En algunas de ellas el dato corresponde al número de ingresados en un momento dado, mientras que en otras corresponde al total de ingresos en todo el periodo de la epidemia. A pesar de esta heterogeneidad, la evolución de las curvas en cada comunidad autónoma indica que en aquellas con mayor incidencia al comienzo de la epidemia existió una sobrecarga para los servicios sanitarios. Las tasas de letalidad más altas de lo esperado al comienzo de la epidemia sugieren una deficiencia e7n la detección de casos leves16.
Nuestros resultados principales, de acuerdo con los modelos de regresión, demuestran que la proporción de personas mayores que viven en residencias es un factor importante asociado a la mortalidad17,18. Con respecto a España, este resultado corrobora la información divulgada por las redes y los medios de comunicación sobre el alto número de muertes de personas mayores en estas instituciones19. Por lo tanto, es importante considerar estrategias específicas de protección y atención en las residencias de mayores para reducir la morbilidad y la mortalidad de esta población vulnerable.
Por otra parte, los modelos de regresión indican un efecto significativo de la temperatura en las diferencias en la incidencia entre las comunidades autónomas, una vez ajustado por la incidencia al inicio del periodo. Un informe de la Agencia Estatal de Meteorología documenta que el aumento de las temperaturas promedio de las comunidades autónomas se asocia a una menor incidencia acumulada de COVID-1913. Otro estudio en una ciudad española demuestra que un aumento de 1°C en la temperatura máxima diaria reduce la incidencia en ese mismo día un 7,5%20. Según nuestros datos, el rango de temperaturas en las comunidades autónomas es de 7,8°C (7,3 ̊C 15,1 °C) y la media es de 9,8°C. Hemos estimado que un aumento de un 10% en la temperatura promedio se asocia a un descenso del 14,6% de la incidencia. Esta magnitud concuerda con los resultados de otro estudio realizado en más de 400 ciudades del mundo, en el que se observó que por cada grado de aumento de las temperaturas la incidencia acumulada se redujo un 14%21. El efecto de las temperaturas sobre la incidencia de la COVID-19 podría estar mediado por dos mecanismos. La inactivación del virus a medida que aumentan las temperaturas es un hecho ya conocido para otros virus respiratorios, pero para el coronavirus dicha evidencia todavía es muy limitada22. Otro mecanismo posible tiene que ver con los estilos de vida. El principal ámbito de transmisión del coronavirus son los lugares cerrados. El aumento de las temperaturas tiene dos posibles efectos a este respecto: por una parte, disminuye el tiempo de permanencia en ambientes interiores, y por otra reduce el uso de calefacciones y aumenta la ventilación natural de las viviendas, todo lo cual contribuye a aumentar la humedad, un factor que también puede reducir la trasmisión del virus según la evidencia reciente23.
Nuestros resultados demuestran que es posible prever la evolución de la epidemia a partir de parámetros como la incidencia y la mortalidad. Por lo tanto, estos parámetros se pueden usar para apoyar las decisiones sobre la intensidad y el tipo de medidas de contención que deberían implementarse específicamente en cada comunidad autónoma. En nuestro estudio, las comunidades autónomas con una incidencia de menos de 7 casos por 100.000 habitantes en T0 han tenido una epidemia con menos impacto en la ciudadanía y en los sistemas de salud.
Las estimaciones o los parámetros epidemiológicos dependen de la calidad de la información utilizada para su elaboración. Los criterios para definir los casos, la disponibilidad y la precisión de los métodos de detección y diagnóstico, la capacidad de registrar y notificar, la versatilidad de los sistemas de información y la capacidad de análisis de datos son características esenciales para garantizar la fiabilidad de las estimaciones epidemiológicas. Este estudio se basó en los datos existentes en el momento de la epidemia, que pueden estar subestimados debido a las dificultades para realizar pruebas de detección a gran escala al principio de la epidemia. Según el Ministerio de Sanidad, se realizaron 930.230 pruebas de reacción en cadena de la polimerasa (PCR)24. Asimismo, los datos de mortalidad que se utilizan son preliminares, ya que todavía no ha tenido lugar el proceso habitual de validación de las causas de muerte. Así pues, la calidad de los datos determina la validez de las conclusiones del estudio. El uso de la comunidad autónoma como unidad de análisis puede introducir limitaciones en el estudio, dado su reducido número, y consecuentemente el poder del estudio, y no permitir identificar la variabilidad entre las provincias. Sin embargo, desde su comienzo esta epidemia afecta sobre todo a los núcleos urbanos, con lo que se reduce esa posible variabilidad. Por el contrario, el uso de las comunidades autónomas como unidad de análisis es una ventaja de este estudio. La generación y la transmisión de los datos relativos a la evolución de la epidemia es competencia autonómica. Y más importante aún, las comunidades autónomas serán clave en la gestión de las próximas ondas epidémicas, de la respuesta de los servicios sanitarios, de la vigilancia epidemiológica y del levantamiento o la introducción de medidas de contención con mayor o menor intensidad. Por ello, comparar la evolución de la epidemia entre las comunidades autónomas e identificar factores asociados a esas diferencias es una necesidad para la gestión de las futuras ondas epidémicas.
La identificación adecuada del comienzo de la epidemia o de una segunda onda epidémica, por lo tanto, depende del fortalecimiento de la vigilancia epidemiológica y de la capacidad de respuesta rápida e integrada de los sistemas de salud. Aspectos clave serán la protección de los profesionales de la salud, la implementación de acciones de vigilancia y protección en las residencias de mayores, y las actividades educativas para reforzar la autoprotección ciudadana. Respecto a los servicios sanitarios, hay que dar el papel protagonista en las acciones preventivas y asistenciales a los servicios de atención primaria, fortalecer las intervenciones comunitarias para mitigar el daño psicosocial, la identificación temprana y el aislamiento de pacientes, y la derivación a la atención hospitalaria de manera oportuna en los casos de mayor gravedad. En el ámbito hospitalario, es necesario monitorizar y proporcionar la información en tiempo real sobre los recursos y la atención a los pacientes con COVID-19.
¿Qué se sabe sobre el tema?
Los estudios realizados en otros países demuestran que las medidas de distanciamiento social reducen la velocidad de crecimiento de la curva de incidencia. Poco se conoce sobre los factores que influyen en la evolución de la epidemia de COVID-19 en las comunidades autónomas españolas.
¿Qué añade el estudio realizado a la literatura?
Las tasas de incidencia y de mortalidad pueden utilizarse para prever la evolución de la epidemia en cada comunidad autónoma. Las temperaturas más bajas y la proporción de personas mayores en residencias fueron factores asociados a un mayor impacto de la epidemia. Así, estos factores deben ser considerados en las decisiones sobre el momento y la intensidad de la implantación de las medidas de contención o su desescalada.