Introducción
La coordinación clínica entre niveles asistenciales es prioritaria, especialmente para los sistemas sanitarios basados en atención primaria (AP), como el Sistema Nacional de Salud (SNS) español1, por su impacto en la mejora de la calidad asistencial, la efectividad y la eficiencia2. Por ello, en las últimas décadas ha habido un creciente interés por diferentes estrategias organizativas que pueden favorecer la coordinación clínica, como la integración de la gestión (gerencia única o integración vertical)2-5, definida como la gestión de servicios sanitarios de distintos niveles asistenciales (AP y atención especializada [AE]) de un territorio bajo una misma entidad6.
La coordinación clínica se define como la concertación armoniosa de los servicios necesarios para la atención del paciente a lo largo del continuo asistencial, de manera que se alcance un objetivo común sin conflictos7,8. Se distinguen dos tipos9,10: coordinación de la información clínica, o adecuada transferencia y uso de información del paciente entre proveedores, y coordinación de la gestión clínica, o provisión de la atención de manera secuencial y complementaria. Esta última engloba tres dimensiones: consistencia de la atención, seguimiento adecuado del paciente y accesibilidad entre niveles. La coordinación clínica requiere tanto la coordinación de las actividades clínicas como la coordinación de las funciones de apoyo (gestión financiera, recursos humanos o planificación estratégica) de las unidades operativas de la red de servicios de salud11,12. La integración de la gestión, teóricamente, fortalece la coordinación de las funciones de apoyo, permitiendo que se desarrollen políticas y decisiones compartidas entre niveles y se fomente una cultura organizativa común, facilitando así la coordinación clínica13.
En el SNS español, la mayoría de las comunidades autónomas han introducido algún tipo de gestión integrada6,14, a pesar de la limitada evidencia acerca de su eficacia y del intenso debate existente sobre los posibles riesgos (ej. mayor hospitalcentrismo3). La integración bajo la misma gerencia de AE y AP es probablemente la reforma más importante de los últimos años, y al mismo tiempo la menos evaluada, con algunas excepciones en el País Vasco y Cataluña, donde se han desarrollado y aplicado marcos evaluativos15,16 de organizaciones sanitarias integradas17. Los estudios en el País Vasco que evalúan organizaciones sanitarias integradas mediante cuestionarios18, aunque no analizan su impacto en la coordinación clínica, señalan mejoras en algunos factores organizativos (implementación de mecanismos de coordinación o existencia de objetivos comunes entre niveles asistenciales) o factores de interacción entre médicos (conocimiento mutuo)19,20. Los estudios cualitativos21 y cuantitativos22 realizados en Cataluña indican una mejor coordinación clínica en áreas con gestión integrada, aunque no existen estudios que evalúen el efecto de la integración de la gestión en la coordinación clínica de manera comprehensiva.
En el ámbito internacional, tras décadas de experiencias de integración de la gestión, la evidencia sobre sus efectos en la coordinación clínica también es limitada y poco concluyente23,24, debido en parte a la falta de precisión conceptual. Con frecuencia se usan indistintamente, y sin estar bien definidos, los términos «integración de la gestión de los servicios» (centrada en la arquitectura organizativa del sistema de provisión sanitaria a niveles meso y macro) e «integración asistencial» (focalizada en la coordinación de procesos clínicos a nivel micro)2,25,26. Los estudios sobre los efectos de la integración de la gestión suelen limitarse a analizar algunas dimensiones de la coordinación clínica, y observan mejoras en la transferencia de información, la percepción de coordinación clínica o factores relacionados, como la existencia de mecanismos de coordinación o el acuerdo sobre roles y responsabilidades27. Adicionalmente, algunos estudios que, mediante cuestionarios, comparan sistemas sanitarios con diferentes modelos de integración de la gestión parecen mostrar mejores resultados en la percepción de coordinación cuanto mayor es el nivel de integración, pero la interpretación de los resultados se ve comprometida por las diferencias contextuales27.
El sistema sanitario catalán se caracteriza por la separación de las funciones de financiación y provisión, y por la diversidad de sus proveedores sanitarios: mayoritariamente públicos (una gran entidad [el Institut Català de la Salut], consorcios públicos y fundaciones municipales) y también algunas entidades privadas (generalmente sin ánimo de lucro), que conforman el Sistema Sanitari Integral d'Utilització Pública de Catalunya. Esta diversidad ha generado diferentes fórmulas de gestión, con diferentes grados de integración de la gestión28, de modo que Cataluña constituye un escenario ideal para analizar sus efectos en la coordinación clínica. Aunque los estudios en Cataluña parecen apuntar a una mejor coordinación clínica en las áreas con gestión integrada21,22, se desconoce qué dimensiones concretas mejoran y con qué factores se relacionan. El objetivo de este estudio es analizar la experiencia y la percepción de coordinación clínica entre niveles asistenciales, así como los factores relacionados, organizativos y de interacción entre profesionales, según el tipo de integración de la gestión de los servicios de salud del área en Cataluña.
Método
Diseño y áreas de estudio
Estudio transversal basado en una encuesta on-line mediante autoadministración del cuestionario COORDENA-CAT, a médicos/as de AP y AE del sistema sanitario catalán. Las áreas de estudio están formadas por un conjunto de áreas básicas de salud y sus hospitales de agudos y media y larga estancia de referencia (v. Tabla I en el Apéndice on-line).
Población de estudio y muestra
La población de estudio son médicos/as de AP y AE (de agudos y media y larga estancia) con al menos 1 año en la organización, contacto directo con el paciente y relación con médicos/as del otro nivel. Se invitó a participar a 15.813 médicos/as de 41 áreas, y la muestra final incluyó 3308 médicos/as de 32 áreas (21%).
Recogida de datos y cuestionario
Los datos se recogieron entre octubre y diciembre de 2017 mediante autoadministración on-line del cuestionario COORDENA-CAT, previamente adaptado y pilotado29. El cuestionario incluye apartados sobre experiencia de coordinación de la información (transferencia y uso) y de la gestión clínica (consistencia de la atención, seguimiento adecuado y accesibilidad) entre niveles asistenciales, percepción general de coordinación clínica en el área, conocimiento y uso de mecanismos de coordinación existentes y factores relacionados (organizativos y de interacción entre médicos)29. Los detalles sobre la adaptación, la validación, la estructura del cuestionario29 y la recogida de datos22,30 ya han sido publicados.
Variables de estudio
Variables de resultado: dimensiones de experiencia de coordinación de la información (3 ítems) y de la gestión clínica (11 ítems), percepción general de coordinación entre niveles asistenciales (1 ítem) y sus motivos (pregunta abierta), factores organizativos (4 ítems) y de interacción entre médicos (4 ítems), y conocimiento y uso de nueve mecanismos de coordinación.
Variable explicativa principal: tipo de área según gestión de AE y AP, clasificadas en integradas (una entidad gestiona AE y mayoría de AP), semiintegradas (una entidad gestiona AE y minoría de AP) y no integradas (diferentes entidades gestionan AE y AP) (v. Tabla I en el Apéndice on-line). Otras variables explicativas fueron las características sociodemográficas, laborales y actitudinales, y el tipo de hospital.
Análisis
Análisis descriptivo de las variables explicativas con prueba de ji al cuadrado estratificando por tipo de área, considerando p <0,05 como estadísticamente significativo. Para las variables de resultado, además, se estimaron razones de prevalencia (RP) con intervalos de confianza del 95% (IC95%) mediante modelos de regresión de Poisson robusta, para determinar su relación con el tipo de área. Las variables de ajuste fueron el sexo, los años de experiencia como médico/a, el nivel de atención y el tipo de hospital. Únicamente se describen las diferencias estadísticamente significativas. Se utilizó el paquete estadístico STATA 15.
Finalmente, se codificaron y se calcularon las frecuencias de las respuestas a la pregunta abierta sobre los motivos de percepción de coordinación clínica en el territorio.
Resultados
Características de la muestra
Las características sociodemográficas de los/las participantes eran similares en los tres tipos de área. La mayoría eran mujeres (57,88%), por lo que se utilizará el término «médicas» a lo largo del artículo. La muestra se distribuyó entre los grupos de edad, con mayor proporción de 41 y 55 años (45,43-48,26%). En cuanto a las características laborales, la mayor proporción de médicas tenía entre 11 y 20 años de experiencia profesional (31,44-35,90%). La mayor proporción de médicas de AP (39,69%) trabajaba en áreas semiintegradas. Mientras que en estas y en las no integradas la mayoría se concentraban en áreas con un hospital comarcal o de referencia (78,70% y 67,78%, respectivamente); en áreas integradas, la mayoría se encontraban en áreas con hospitales de alta tecnología (43,99%) (Tabla 1).
Tabla 1. Características de la muestra según tipo de gestión de atención especializada y atención primaria.
| Total | Áreas integradas (14) | Áreas semiintegradas (10) | Áreas no integradas (8) | p | |
|---|---|---|---|---|---|
| (N=3308) | (N=1457) | (N=892) | (N=959) | ||
| n (%) | n (%) | n (%) | n (%) | ||
| Características sociodemográficas | |||||
| Sexo | 0,718 | ||||
| Hombre | 1214 (42,12) | 543 (42,92) | 319 (41,16) | 352 (41,81) | |
| Mujer | 1668 (57,88) | 722 (57,08) | 456 (58,84) | 490 (58,19) | |
| Edad | 0,013 | ||||
| 25-40 años | 701 (25,46) | 316 (26,16) | 157 (21,05) | 228 (28,54) | |
| 41-55 años | 1278 (46,42) | 555 (45,94) | 360 (48,26) | 363 (45,43) | |
| 56-70 años | 774 (28,11) | 337 (27,90) | 229 (30,70) | 208 (26,03) | |
| País de nacimiento | 0,357 | ||||
| España | 2469 (87,37) | 1088 (87,81) | 669 (88,14) | 712 (85,99) | |
| Otros | 357 (12,63) | 151 (12,19) | 90 (11,86) | 116 (14,01) | |
| Especialidad médica | 0,784 | ||||
| Médica | 2163 (78,37) | 950 (78,97) | 579 (78,03) | 634 (77,79) | |
| Quirúrgica | 265 (9,60) | 119 (9,89) | 70 (9,43) | 76 (9,33) | |
| Médico-quirúrgica | 332 (12,03) | 134 (11,14) | 93 (12,53) | 105 (12,88) | |
| Características laborales | |||||
| Años de experiencia como médico | 0,017 | ||||
| 0-10 | 378 (13,54) | 181 (14,90) | 77 (10,17) | 120 (14,65) | |
| 11-20 | 929 (33,29) | 382 (31,44) | 253 (33,42) | 294 (35,90) | |
| 21-30 | 805 (28,84) | 257 (29,38) | 231 (30,52) | 217 (26,50) | |
| 31-45 | 679 (24,33) | 295 (24,28) | 196 (25,89) | 188 (22,95) | |
| Años de experiencia en la organización | <0,001 | ||||
| 1-5 | 406 (14,62) | 170 (14,03) | 91 (12,15) | 145 (17,77) | |
| 6-15 | 972 (35,00) | 376 (31,02) | 297 (39,65) | 299 (36,64) | |
| 16-25 | 769 (27,69) | 341 (28,14) | 204 (27,24) | 224 (27,45) | |
| 26-45 | 630 (22,69) | 325 (26,82) | 157 (20,96) | 148 (18,14) | |
| Tipo de contrato | 0,029 | ||||
| Permanente | 2630 (90,94) | 1149 (90,69) | 727 (93,09) | 754 (89,34) | |
| Temporal | 262 (9,06) | 118 (9,31) | 54 (6,91) | 90 (10,66) | |
| Jornada laboral | <0,001 | ||||
| Completa | 2660 (91,88) | 1194 (94,31) | 689 (87,88) | 777 (91,95) | |
| Parcial | 235 (8,12) | 72 (5,69) | 95 (12,12) | 68 (8,05) | |
| Nivel de atención | 0,001 | ||||
| Atención primaria | 1141 (34,49) | 477 (32,74) | 354 (39,69) | 310 (32,33) | |
| Atención especializada | 2167 (65,51) | 980 (67,26) | 538 (60,31) | 649 (67,67) | |
| Tipo de hospital | <0,001 | ||||
| Hospital comarcal y de referencia | 1857 (56,14) | 505 (34,66) | 702 (78,70) | 650 (67,78) | |
| Hospital de referencia de alta resolución | 810 (24,49) | 311 (21,35) | 190 (21,30) | 309 (32,22) | |
| Hospital de alta tecnología | 641 (19,38) | 641 (43,99) | 0 | 0 | |
| Actitud ante el trabajo | |||||
| Satisfacción con el trabajo en la organización | 0,017 | ||||
| Sí | 2193 (84,80) | 975 (85,75) | 574 (81,53) | 644 (86,44) | |
| No | 393 (15,20) | 162 (14,25) | 130 (18,47) | 101 (13,56) | |
Experiencia de coordinación clínica
En general, las médicas de los tres tipos de área refirieron un alto grado de coordinación de información y gestión clínica, con algunas diferencias en las áreas semiintegradas respecto a las integradas (Tabla 2). En cuanto a la coordinación de la información clínica, la mayoría refirió compartir información del paciente (66,28-56,63%) y que dicha información era la necesaria (74,93-68,75%), pero en mayor proporción en áreas integradas que en semi-integradas (RP 0,80; IC:0,74-0,87 y RP 0,90; IC:0,85-0,97) y sin diferencias con no-integradas.
Tabla 2. Experiencia de coordinación clínica y percepción general de coordinación en el territorio según el tipo de gestión de atención especializada y atención primaria.
| Total | Áreas integradas | Áreas semiintegradas | Áreas no integradas | ||||
|---|---|---|---|---|---|---|---|
| (N=3308) | (N=1457) | (N=892) | (N=959) | ||||
| n (%) | n (%) | RPaa | n (%) | RPaa (IC95%) | n (%) | RPaa (IC95%) | |
| Coordinación de la información clínica entre niveles de atención | |||||||
| Los médicos de AP y AE compartimos la información de los pacientes que atendemos en comúnb | 1959 (63,11) | 906 (66,28) | 1 | 474 (56,63) | 0,80 (0,74-0,87) | 579 (64,33) | 0,93 (0,87-1,00) |
| La información que compartimos es la necesaria para la atención a estos pacientesb | 2203 (72,73) | 1001 (74,93) | 1 | 561 (68,75) | 0,90 (0,85-0,97) | 641 (73,09) | 0,96 (0,90-1,02) |
| Los médicos de AP y AE utilizamos la información que compartimosb,a | 2467 (82,54) | 1198 (83,18) | 1 | 643 (79,98) | 0,95 (0,91-1,00) | 726 (83,93) | 1,01 (0,97-1,06) |
| Coordinación de la gestión clínica: consistencia de la atención entre niveles | |||||||
| Estamos de acuerdo con los tratamientos que los médicos del otro nivel han prescrito o indicado a los pacientesb | 2357 (77,99) | 1062 (79,61) | 1 | 616 (75,96) | 0,97 (0,91-1,02) | 679 (77,42) | 0,98 (0,93-1,03) |
| No existen contraindicaciones y/o duplicaciones entre los tratamientos que los médicos de AP y AE prescribimosb | 2100 (69,54) | 935 (69,88) | 1 | 549 (67,53) | 0,98 (0,91-1,06) | 616 (70,89) | 1,03 (0,97-1,11) |
| Los médicos de AP y AE definimos conjuntamente el plan de atención de los pacientes que lo requierenb | 422 (13,82) | 194 (14,35) | 1 | 101 (12,29) | 0,73 (0,56-0,96) | 127 (14,45) | 0,89 (0,69-1,14) |
| No repetimos las pruebas que previamente han realizado los médicos del otro nivel (analíticas, pruebas de imagen)b | 2182 (71,45) | 947 (70,20) | 1 | 593 (71,62) | 1,01 (0,94-1,08) | 642 (73,20) | 1,04 (0,98-1,11) |
| Coordinación de la gestión clínica: seguimiento adecuado entre niveles | |||||||
| Los médicos de AP derivan a los pacientes a la AE cuando es adecuadob | 2493 (83,13) | 1110 (84,22) | 1 | 665 (81,30) | 0,94 (0,90-0,98) | 718 (83,20) | 0,99 (0,95-1,03) |
| Los médicos de AE retornan los pacientes a la AP para su seguimiento cuando es adecuadob | 2484 (83,55) | 1101 (83,28) | 1 | 657 (81,92) | 0,99 (0,94-1,04) | 726 (85,51) | 1,01 (0,97-1,05) |
| Los médicos de AE hacen recomendaciones al médico de AP sobre el seguimiento de los pacientes (diagnóstico, tratamiento, otras orientaciones)b | 1780 (59,10) | 804 (60,63) | 1 | 453 (55,24) | 0,89 (0,82-0,97) | 523 (60,39) | 0,93 (0,86-1,00) |
| Los médicos de AP consultan las dudas sobre el seguimiento de los pacientes a los médicos de AEb | 1249 (42,63) | 530 (41,31) | 1 | 339 (42,27) | 0,87 (0,77-0,98) | 380 (44,97) | 0,95 (0,85-1,06) |
| Coordinación de la gestión clínica: accesibilidad entre niveles | |||||||
| Al ser derivado de forma ordinaria a la AE, el paciente no espera mucho tiempo hasta el día de la consultab | 611 (21,43) | 309 (24,68) | 1c | 119 (15,26) | 0,77 (0,61-0,97) | 183 (22,34) | 1,15 (0,94-1,41) |
| Al ser derivado de forma urgente a la AE, el paciente no espera mucho tiempo hasta el día de la consultab | 1440 (49,93) | 672 (53,12) | 1 | 336 (42,69) | 0,90 (0,81-0,99) | 432 (51,92) | 1,00 (0,91-1,10) |
| Tras ser retornado a la AP, el paciente no espera mucho tiempo hasta el día de la consultab | 1540 (76,24) | 675 (76,10) | 1 | 441 (77,92) | 0,99 (0,93-1,06) | 424 (74,78) | 0,99 (0,92-1,06) |
| Percepción general de coordinación entre niveles | |||||||
| Creo que la atención entre los médicos de AP y AE en el territorio está coordinadab | 1012 (34,43) | 471 (36,18) | 1 | 239 (29,95) | 0,73 (0,63-0,84) | 302 (36,00) | 0,85 (0,75-0,97) |
AE: atención especializada; AP: atención primaria; IC95%: intervalo de confianza del 95%; RPa: razón de prevalencia ajustada.
aRP ajustada por sexo, años de experiencia como médico, nivel de atención y tipo de hospital.
bLos resultados corresponden a las categorías siempre y muchas veces.
cRP ajustada por sexo, años de experiencia como médico y tipo de hospital (excluyendo nivel asistencial del ajuste por falta de variabilidad).
Se observó también un mayor grado de coordinación de la gestión clínica en las áreas integradas respecto a las semiintegradas, sin diferencias con las no integradas. En cuanto a la consistencia de la atención, las áreas se diferenciaron únicamente en la definición conjunta del plan de atención para los pacientes que lo requieren, que aunque baja (14,45-12,29%) fue mayor en las áreas integradas que en las semiintegradas (RP: 0,73; IC95%: 0,56-0,96). En cuanto al seguimiento adecuado entre niveles, aunque la mayoría consideró que los médicos de AP derivan a los pacientes cuando es adecuado (84,22-81,30%), la proporción fue mayor en las áreas integradas que en las semiintegradas (RP: 0,94; IC95%: 0,90-0,98). También fue mayor la proporción en las áreas integradas que refirió que los médicos de AE hacen recomendaciones a AP sobre el seguimiento de pacientes (60,63-55,24%) y que los médicos de AP consultan dudas a las de AE (44,97-42,27%), en comparación con las semiintegradas (RP: 0,89, IC95%: 0,82-0,97; y RP: 0,87, IC95%: 0,77-0,98). Respecto a la accesibilidad entre niveles, aunque baja, fue mayor la proporción de médicas de áreas integradas que refirieron que el/la paciente no espera mucho tiempo hasta el día de consulta al ser derivado a AE de forma ordinaria (24,68-15,26%) o urgente (53,12-42,69%), en comparación con las áreas semiintegradas (RP: 0,77, IC95%: 0,61-0,97; y RP: 0,90, IC95%: 0,81-0,99).
Percepción general de coordinación clínica en el territorio
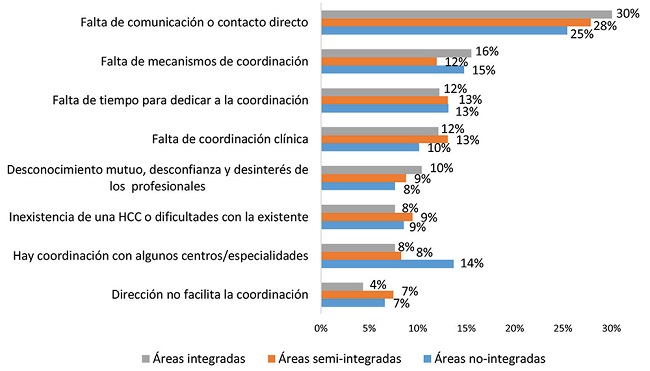
Únicamente alrededor de un tercio de las médicas (36,18-29,95%) consideraron que la atención de pacientes entre niveles en el territorio estaba coordinada, siendo mayor la proporción en las áreas integradas que en las semiintegradas y las no integradas (RP: 0,73, IC95%: 0,63-0,84; y RP: 0,85, IC95%: 0,75-0,97) (Tabla 2). Se identificaron diferencias según el tipo de área en los motivos para considerar la atención coordinada en el territorio (Figura 1). En las áreas integradas, el motivo más frecuente fue la existencia de una historia clínica compartida (22%), en las áreas semiintegradas, que la coordinación existía con algunos centros/especialidades (23%), y en las áreas no integradas, la existencia de mecanismos de comunicación directa y comunicación fluida (28%). En cambio, los motivos para considerar que la atención no estaba coordinada fueron similares entre los grupos (Figura 2); los más frecuentes fueron la falta de comunicación o de contacto directo, la falta de mecanismos de coordinación y la falta de tiempo para dedicar a la coordinación.
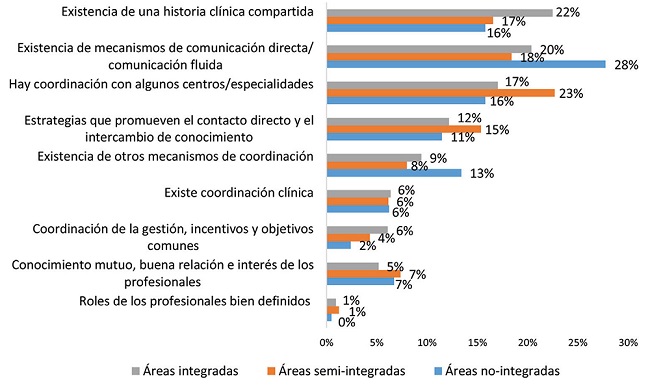
Figura 1. Motivos de una percepción de coordinación positiva en el territorio según la gestión de la atención primaria y especializada.
Conocimiento y uso de los mecanismos de coordinación
El conocimiento y el uso de los mecanismos de coordinación fueron diferentes entre los tipos de área, y en general, mayores en las integradas (Tabla 3). Mientras que casi la totalidad de las médicas (99,67%) refirieron tener acceso a la historia clínica compartida de Cataluña, su uso en las áreas integradas fue menor que en las semiintegradas (RP: 1,11; IC95%: 1,03-1,20) y en las no integradas (RP: 1,24; IC95%: 1,15-1,33). En cambio, las médicas de áreas integradas refirieron un mayor acceso a la historia clínica compartida del centro (92,68-84,34%), a interconsultas virtuales a través de la historia clínica (78,37-67,64%), por correo electrónico (77,76-75,21%) y por teléfono (82,31-75,81%), en comparación con los otros tipos de área.
Tabla 3. Conocimiento y uso de los mecanismos de coordinación según tipo de gestión de atención especializada y atención primaria.
| Total | Áreas integradas | Áreas semiintegradas | Áreas no integradas | ||||
|---|---|---|---|---|---|---|---|
| (N=3308) | (N=1457) | (N=892) | (N=959) | ||||
| n (%) | n (%) | RPaa | n (%) | RPaa (IC95%) | n (%) | RPaa (IC95%) | |
| Historia clínica compartida de Cataluña | |||||||
| Tiene accesob | 3057 (99,67) | 1346 (99,56) | 1 | 827 (99,88) | 1,00 (0,99-1,01) | 884 (99,66) | 1,00 (0,99-1,01) |
| Uso frecuente (diario) | 1939 (65,89) | 756 (58,29) | 1 | 549 (69,23) | 1,11 (1,03-1,20) | 634 (74,33) | 1,24 (1,15-1,33) |
| Historia clínica utilizada en el centro | |||||||
| Permite compartir información con otros niveles asistencialesb | 2623 (89,92) | 1203 (92,68) | 1 | 657 (84,34) | 0,94 (0,90-0,98) | 763 (90,83) | 0,99 (0,96-1,03) |
| Uso frecuente (diario) | 2044 (81,27) | 936 (80,69) | 1 | 508 (81,02) | 0,95 (0,91-1,00) | 600 (82,42) | 0,98 (0,94-1,03) |
| Interconsultas virtuales a través de la historia clínica entre médicos de AP y AE | |||||||
| Tiene accesob | 1795 (72,55) | 837 (78,37) | 1 | 464 (67,64) | 0,81 (0,76-0,86) | 494 (68,61) | 0,82 (0,77-0,88) |
| Uso frecuente (diario o semanal) | 854 (52,36) | 399 (51,82) | 1 | 203 (47,99) | 0,96 (0,84-1,09) | 252 (57,53) | 1,08 (0,96-1,21) |
| Interconsultas por correo electrónico entre médicos de AP y AE | |||||||
| Tiene accesob | 1885 (75,98) | 813 (75,21) | 1 | 535 (77,76) | 0,94 (0,89-0,99) | 537 (75,42) | 0,93 (0,88-0,99) |
| Uso frecuente (diario o semanal) | 460 (26,11) | 205 (26,97) | 1 | 110 (21,91) | 0,74 (0,60-0,93) | 145 (29,00) | 0,93 (0,77-1,14) |
| Interconsultas por teléfono entre médicos de AP y AE | |||||||
| Tiene accesob | 2085 (79,73) | 916 (80,63) | 1 | 605 (82,31) | 0,95 (0,90-0,99) | 564 (75,81) | 0,87 (0,83-0,92) |
| Uso frecuente (diario o semanal) | 425 (21,73) | 181 (20,97) | 1 | 134 (23,51) | 1,04 (0,83-1,29) | 110 (21,03) | 0,85 (0,67-1,07) |
| Sesiones clínicas conjuntas entre médicos de AP y AE para la discusión de casos | |||||||
| Tiene accesob | 1226 (43,52) | 477 (38,25) | 1 | 349 (45,68) | 1,03 (0,91-1,15) | 400 (49,63) | 1,19 (1,07-1,33) |
| Participación frecuente (diario, semanal o mensual) | 748 (63,28) | 278 (59,66) | 1 | 214 (63,69) | 0,97 (0,86-1,10) | 256 (67,37) | 1,08 (0,97-1,22) |
| Protocolos, rutas asistenciales o guías de práctica clínica compartidas entre AP y AE | |||||||
| Dispone del mecanismob | 1847 (74,99) | 794 (73,93) | 1 | 514 (74,82) | 0,91 (0,85-0,96) | 539 (76,78) | 0,97 (0,92-1,02) |
| Uso frecuente (diario o semanal) | 910 (53,28) | 407 (55,98) | 1 | 263 (53,89) | 0,99 (0,88-1,11) | 240 (48,68) | 0,89 (0,79-1,01) |
| Gestor/es de casos o enfermeros/as de enlace | |||||||
| Dispone del mecanismob | 2031 (80,28) | 883 (79,91) | 1 | 553 (78,77) | 0,95 (0,90-1,01) | 595 (82,30) | 1,02 (0,96-1,07) |
| Uso frecuente (diario o semanal) | 948 (50,53) | 404 (49,39) | 1 | 236 (46,73) | 0,91 (0,79-1,05) | 308 (55,70) | 1,10 (0,97-1,25) |
| Los médicos de AP son avisados cuando sus pacientes son dados de alta del hospitalc | 1105 (43,61) | 465 (41,37) | 1 | 318 (46,22) | 0,88 (0,78-0,98) | 322 (44,60) | 0,94 (0,84-1,05) |
AE: atención especializada; AP: atención primaria; IC95%: intervalo de confianza del 95%; RPa: razón de prevalencia ajustada.
aRP ajustada por sexo, años de experiencia como médico, nivel de atención y tipo de hospital.
bLos resultados corresponden a la categoría sí.
cLos resultados corresponden a las categorías siempre y muchas veces.
También fue mayor en áreas integradas que en semiintegradas (76,78-73,93%) la disponibilidad de protocolos, rutas o guías de práctica clínica compartidas entre niveles (RP: 0,91; IC95%: 0,85-0,96), así como la proporción (46,22-41,37%) que refirieron que los médicos de AP son avisadas del alta hospitalaria de sus pacientes (RP: 0,88; IC95%: 0,78-0,98).
El mecanismo de coordinación menos disponible fueron las sesiones clínicas conjuntas para la discusión de casos (38,25-49,63%), siendo menor en las áreas integradas que en las no integradas (RP: 1,19; IC95%: 1,07-1,33).
Otros factores relacionados con la coordinación clínica
Se encontraron pocas diferencias entre áreas en los factores relacionados con la coordinación clínica (Tabla 4). De los factores organizativos, destaca que la mayor proporción de médicas que refirieron que la organización establece objetivos orientados a la coordinación clínica se encuentra en las áreas no integradas (59,13-53,49%), aunque sin diferencias respecto a las integradas. Una pequeña proporción (15,02-12,03%), mayor en las áreas integradas que en las semiintegradas (RP: 0,70; IC95%: 0,54-0,91), refirieron tener tiempo para dedicar a la coordinación. De los factores de interacción entre médicos destaca que, aunque menos de la mitad de las médicas conoce personalmente a las del otro nivel (40,97-37,15%), esta proporción es mayor en las áreas integradas que en las semiintegradas (RP: 0,76; IC95%: 0,68-0,85) y las no integradas (RP: 0,73; IC95%: 0,65-0,82).
Tabla 4. Factores organizativos y de interacción entre médicos según tipo de gestión de atención especializada y atención primaria.
| Total | Áreas integradas | Áreas semiintegradas | Áreas no integradas | ||||
|---|---|---|---|---|---|---|---|
| (N=3308) | (N=1457) | (N=892) | (N=959) | ||||
| n (%) | n (%) | RPaa | n (%) | RPaa (IC95%) | n (%) | RPaa (IC95%) | |
| Factores organizativos | |||||||
| Los directivos de la organización donde trabajo facilitan la coordinación entre médicos de AP y AEb | 1492 (59,18) | 629 (57,65) | 1 | 417 (59,83) | 0,94 (0,86-1,03) | 446 (60,85) | 0,99 (0,91-1,07) |
| Mi organización establece objetivos que están orientados a la coordinación entre niveles asistencialesb | 1370 (55,20) | 575 (53,49) | 1 | 361 (53,64) | 0,90 (0,81-0,99) | 434 (59,13) | 1,01 (0,92-1,10) |
| El tiempo que puedo dedicar a la coordinación con los médicos del otro nivel durante mi jornada laboral es suficienteb | 380 (13,90) | 179 (15,02) | 1 | 90 (12,03) | 0,70 (0,54-0,91) | 111 (13,98) | 0,79 (0,62-1,02) |
| Como médico de AE, pasa consulta en algún centro de APb | 386 c (21,44) | 165 (20,75) | 1d | 92 (20,13) | 1,21 (0,90-1,62) | 129 (23,54) | 1,25 (0,96-1,63) |
| Factores de interacción entre médicos | |||||||
| Conozco personalmente a los médicos del otro nivel que atienden a mis pacientesb | 1103 (38,24) | 487 (39,15) | 1 | 311 (40,97) | 0,76 (0,68-0,85) | 305 (37,15) | 0,73 (0,65-0,82) |
| Confío en las habilidades clínicas de los médicos del otro nivel que atienden a mis pacientesb | 2429 (88,62) | 1053 (87,17) | 1 | 668 (90,51) | 1,04 (0,99-1,08) | 708 (89,06) | 1,03 (0,99-1,07) |
| Mi práctica asistencial influye en la práctica de los médicos del otro nivelb | 1834 (78,61) | 820 (80,16) | 1 | 457 (74,07) | 0,94 (0,88-1,00) | 557 (80,38) | 0,99 (0,94-1,05) |
| En la práctica, los médicos de AP son los responsables del seguimiento del paciente en su trayectoria por los diferentes niveles asistencialesb | 2189 (81,92) | 941 (80,29) | 1 | 595 (82,18) | 0,99 (0,94-1,04) | 653 (84,15) | 1,01 (0,97-1,06) |
AE: atención especializada; AP: atención primaria; IC95%: intervalo de confianza del 95%; RPa: razón de prevalencia ajustada.
aRP ajustada por sexo, años de experiencia como médico, nivel de atención y tipo de hospital.
bLos resultados corresponden a las categorías siempre y muchas veces.
cSobre el total de 2167 médicos de AE.
dRP ajustada por sexo, años de experiencia como médico y tipo de hospital.
Discusión
Este es el primer estudio que analiza de manera comprehensiva las diferencias en la experiencia y la percepción de coordinación clínica entre niveles asistenciales y en los factores relacionados en áreas con distintos tipos de integración de la gestión, en el SNS. En concordancia con otros estudios27, los resultados apuntan a una mejor coordinación clínica en áreas de gestión integrada respecto a las semiintegradas, especialmente en la transferencia de información, el seguimiento adecuado de los/las pacientes y la percepción de coordinación en el área. No obstante, en contraste con lo anterior27 y con los argumentos teóricos que relacionan la integración de la gestión con la mejora de la coordinación clínica11-13, no se encontraron diferencias entre áreas integradas y no integradas en cuanto a la experiencia de coordinación, aunque sí en su percepción y en algunos factores, como el acceso a mecanismos de coordinación o el conocimiento mutuo.
El análisis de factores relacionados señala que los mejores resultados de coordinación en las áreas integradas podrían deberse a la existencia de mejores condiciones organizativas, más mecanismos y más adecuados (como la historia clínica compartida del centro y mecanismos de comunicación directa para la resolución de dudas y retroalimentación entre profesionales, principalmente la interconsulta en sus diversas modalidades), mayor disponibilidad de tiempo para coordinarse, así como un mayor conocimiento personal entre médicas de diferentes niveles; todos ellos factores asociados a una mejor percepción de coordinación11,22.
La peor experiencia de coordinación en las áreas semiintegradas podría deberse a que hayan concentrado los esfuerzos de coordinación (objetivos, incentivos y mecanismos de coordinación entre niveles16) en los centros gestionados por la misma entidad, generando desigualdades con los otros centros del territorio. Así, el motivo más frecuente de la percepción de coordinación positiva en estas áreas fue la coordinación con algunos centros/especialidades, que podría reflejar esta desigualdad. En este sentido, en relación con la historia clínica, las áreas integradas refirieron un mayor uso de la historia clínica compartida del centro, y su existencia como motivo de percepción de coordinación positiva, mientras que en las áreas semiintegradas hubo mayor uso de la historia clínica compartida de Cataluña. Las áreas semiintegradas disponen de la historia clínica compartida del centro para los centros gestionados por la misma entidad y de la historia clínica compartida de Cataluña31, más limitada30, para los otros. La alta complejidad del flujo de información podría explicar el peor resultado de transferencia de información y seguimiento de los/las pacientes32. Esta posible desigualdad entre centros en las áreas semiintegradas concuerda con las revisiones que concluyen que la colaboración disminuye de manera significativa con organizaciones del territorio externas a los servicios con gestión conjunta33. Asimismo, los estudios cualitativos realizados en Cataluña21 atribuyen las diferencias en coordinación entre centros de un territorio a la diversidad en la titularidad de la gestión, considerada un dificultador. Estos resultados indican la necesidad de unificar y mejorar los sistemas de información desarrollados por distintos proveedores del sistema sanitario catalán14.
Por otro lado, las diferencias menores que las esperadas en las áreas no integradas, en especial en la experiencia de coordinación o en factores de interacción, podrían explicarse también porque hayan destinado esfuerzos para la coordinación (implementación de sesiones clínicas conjuntas, objetivos comunes pactados, etc.) y de forma equitativa entre los centros del territorio. Por tanto, parecería indicar que la integración de la gestión puede mejorar la coordinación clínica, pero no es condición suficiente si no se acompaña de estrategias que la faciliten en el territorio, como también señalan otros estudios que han analizado sus resultados en coordinación y continuidad asistencial34. Además, las pocas diferencias observadas también podrían relacionarse con la pertenencia a un SNS, con un modelo de atención común, basado en la AP, orientado a la coordinación entre niveles asistenciales35, con una cobertura prácticamente universal y los mismos sistemas de incentivos y financiación.
Finalmente, también se observaron ámbitos de mejora comunes a todas las áreas, independientemente del tipo de gestión, relativos a problemas de coordinación, como la limitada accesibilidad de la AE, o a factores relacionados como el escaso tiempo disponible para la coordinación. Además, la frecuencia de uso de la mayoría de los mecanismos de coordinación es mejorable, lo que revela la necesidad de promover estrategias dirigidas a optimizarlos, para mejorar la coordinación clínica entre niveles asistenciales y, en consecuencia, la calidad asistencial.
Limitaciones
La principal limitación es el posible sesgo de selección por ser una encuesta con cuestionario autoadministrado. No obstante, la distribución de sexo, edad y nivel asistencial fue similar a la del universo de médicos/as de Cataluña30.
Conclusiones
La principal contribución de este estudio es ser el primero en comparar la coordinación clínica entre áreas con diferentes grados de integración de la gestión, aplicando un marco conceptual definido y utilizando un instrumento validado. Los resultados sugieren que existe una mejor coordinación clínica en las áreas integradas, que podría relacionarse especialmente con factores organizativos, como los mecanismos de coordinación. Sorprende que las áreas semiintegradas presenten peores resultados que las no integradas, lo que indica que la integración de la gestión puede mejorar la coordinación clínica, pero no es condición necesaria ni suficiente, si los esfuerzos de coordinación no son equitativos entre todos los proveedores. También se identificaron problemas comunes. Todo ello señala la necesidad de reforzar las políticas para la mejora de la coordinación entre niveles, con particular énfasis en la áreas semiintegradas, como la implementación de fórmulas de cooperación entre todos los proveedores del territorio, independientemente de la entidad que los gestione, y formas de financiación que incentiven el establecimiento de objetivos, estrategias y mecanismos de coordinación comunes, evitando desigualdades en el SNS.
Finalmente, se requieren más investigaciones mediante metodología cualitativa que analicen en profundidad las diferencias entre los tipos de área según el modelo de gestión, así como estudios comparativos entre países que permitan diferenciar la influencia de la integración de la gestión en la coordinación clínica de elementos del sistema de salud.
¿Qué se sabe sobre el tema?
Una mejor coordinación clínica entre niveles asistenciales mejora la eficiencia y la efectividad del sistema sanitario, así como la calidad asistencial y la salud del paciente. La integración de la gestión puede mejorar la coordinación clínica, aunque no hay evaluaciones consistentes al respecto.
Declaración de transparencia
La autora principal (garante responsable del manuscrito) afirma que este manuscrito es un reporte honesto, preciso y transparente del estudio que se remite a Gaceta Sanitaria, que no se han omitido aspectos importantes del estudio, y que las discrepancias del estudio según lo previsto (y, si son relevantes, registradas) se han explicado.