INTRODUCCIÓN
La monitorización, medición y mejora de la seguridad y la calidad de la atención en la unidad de cuidados intensivos (UCI) representa un gran desafío para la comunidad de los cuidados críticos1. La calidad asistencial ha ido paulatinamente situándose en el centro angular de la atención sanitaria, así, en los últimos años la seguridad del paciente ha alcanzado aun mayor protagonismo posicionándose como una de las dimensiones clave de la calidad. En el caso de la medicina intensiva, este interés es todavía más evidente, no sólo por su impacto social y económico, sino porque algunas de las dimensiones de la calidad cobran en el enfermo crítico un significado más intenso: pacientes más vulnerables, accesibilidad limitada, equidad en la distribución de recursos, evidencia científica escasa y eficiencia limitada2.
Las UCl son un área crítica de problemas relacionados con la medicación (PRM) y de acontecimientos adversos (AA) a medicamentos. La gravedad de los pacientes junto con el alto grado de complejidad de la medicación incrementa las oportunidades de error en cualquiera de las fases de la cadena terapéutica3),(4. Así, se ha puesto de manifiesto en diversos estudios que la incidencia de errores de medicación (EM) en este tipo de pacientes es superior a la de otros servicios5),(6.
En España, existen publicaciones que analizan específicamente la frecuencia de aparición de EA en el paciente crítico, siendo el estudio SYREC7, el principal estudio de referencia. En este estudio el 90% de todos los incidentes y el 60% de los EA fueron clasificados como evitables o posiblemente evitables, y la mayor parte de los EM se produjeron durante los procesos de prescripción y administración8.
Este mayor riesgo pone de manifiesto la necesidad de establecer medidas encaminadas a prevenir los EM evitables y disminuir así los posibles daños al paciente. Existen diferentes trabajos9),(10 que explican de forma clara y concisa cuáles son los principales riesgos en estas unidades y las estrategias que podrían ser aplicables para prevenir estos errores. En varias de las estrategias descritas, el farmacéutico puede desempeñar un papel fundamental, y este hecho ya se ha demostrado en distintos artículos11) (13)-(19. Así, el valor añadido que el farmacéutico aporta al proceso de utilización de medicamentos ha sido documentado por diversos autores incidiendo fundamentalmente en un aumento de la efectividad, seguridad y eficiencia14.
Además, la gravedad y la inestabilidad de los pacientes junto con el grado de complejidad de la medicación hacen que las UCI sean un lugar estratégico de actuación del farmacéutico de hospital.
El impacto clínico de la actividad del farmacéutico puede aumentar significativamente si la intervención farmacéutica se realiza en el momento de la prescripción, mediante la integración del farmacéutico en el equipo asistencial y su presencia en el momento de decidir el tratamiento farmacológico del paciente. Diferentes autores han demostrado que la mejora en el cuidado del paciente es significativamente superior cuando el farmacéutico se integra en el equipo asistencial y participa en el pase de visita15)-(17.
La integración del farmacéutico en el pase de visita supone un beneficio superior para el paciente a la validación de la prescripción o la presencia en planta sin participar en este pase. El farmacéutico integrado en el equipo asistencial con sus intervenciones reduce significativamente la incidencia de efectos adversos debidos a errores de medicación, reduce la duración de los errores y como consecuencia de ello el gasto sanitario, lo que supone un ahorro económico12),(15),(16),(18.
A pesar de todos los beneficios que se le atribuyen, contar con la figura del farmacéutico en el equipo de una UCI no es una práctica generalizada, ni en EE.UU, ni en Europa y mucho menos en España. Es por ello que el objetivo de nuestro estudio fue conocer, analizar y evaluar la actividad clínica y asistencial realizada por el farmacéutico clínico integrado en una unidad de críticos y conocer la opinión del personal de la unidad.
MATERIAL Y MÉTODO
Estudio descriptivo, prospectivo de 42 meses de duración (Julio 2014-Diciembre 2017) en un hospital de tercer nivel. El estudio se desarrolló los días laborables en horario de mañana, razón por la cual no quedan cubiertas la totalidad de las estancias. El farmacéutico se integró en la actividad diaria del equipo multidisciplinar de una UCI perteneciente al Servicio de Anestesiología, Reanimación y Terapéutica del Dolor. Dicha unidad está dotada de 12 camas de ingreso y atiende principalmente a pacientes posquirúrgicos, politraumatizados, neurocríticos y trasplantados. Presenta una media de 1000 ingresos anuales, con una estancia media de 4 días, un índice de ocupación del 80-85% y una mortalidad del 4,6%. Dispone de historia clínica informatizada pero no de prescripción farmacológica electrónica.
El estudio fue aprobado por la comisión de investigación y por el comité ético de investigación médica del centro.
Durante el periodo de estudio se registraron todas las intervenciones farmacoterapéuticas (IF) realizadas por el farmacéutico durante la visita multidisciplinar al paciente, la validación de las órdenes médicas y sobre el registro de administración de enfermería. Las intervenciones se clasificaron según los tipos descritos en la Tabla 1. Además, se registraron las resoluciones de consultas sobre medicamentos y las aclaraciones de órdenes médicas ilegibles y/o incompletas. Se cuantificó, también, el grado de aceptación de las intervenciones (si/no), el método de comunicación (personalmente, escrito o vía telefónica) y destinatario de la intervención (facultativos/enfermería), así como la evaluación clínica de las intervenciones aceptadas (influencia de la IF sobre: la efectividad del tratamiento farmacológico, la tolerancia al mismo, el coste o si no era valorable).
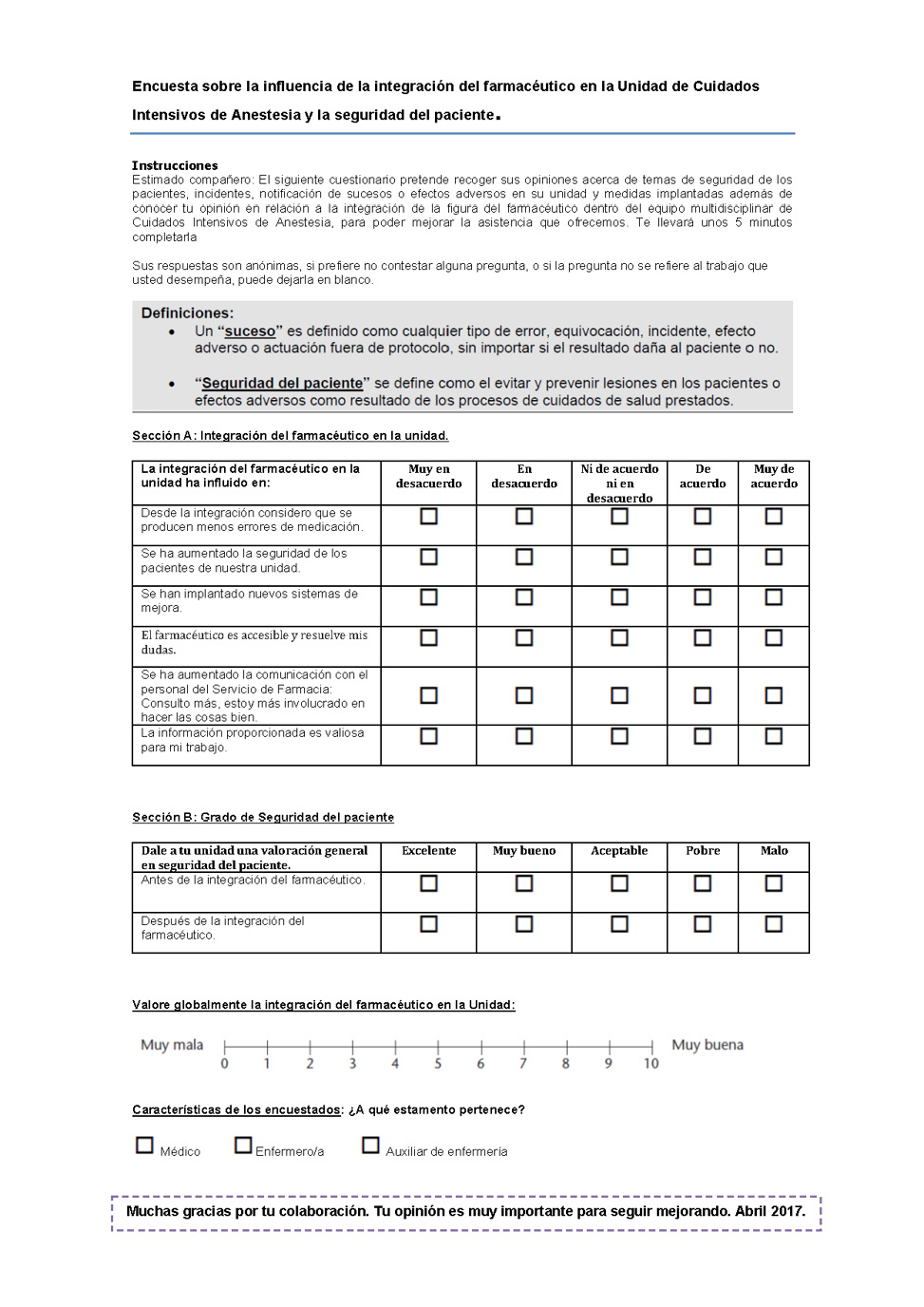
Finalmente, en Abril de 2017, se diseñó y realizó una encuesta (Figura 1) al personal facultativo, de enfermería y auxiliares de enfermería sobre la seguridad del paciente y la influencia de la integración del farmacéutico en la unidad, además de su valoración global sobre dicha integración.
El tratamiento estadístico de los datos se realizó con el programa STATA® v.13. Se llevó a cabo un análisis estadístico descriptivo de las variables estudiadas, calculando medidas de tendencia central y dispersión para las variables cuantitativas y porcentajes para las cualitativas.
Tabla 1: Tipos de intervenciones farmacéuticas.
| Tipos de Intervenciones | |
|---|---|
| Relacionadas con la posología | Ajuste de dosis y/o pautas recomendadas |
| Ajuste de dosis y/o pauta en situaciones especiales (IR, IH..) | |
| Recomendación de monitorizar niveles plasmáticos de fármacos | |
| Relacionadas con la indicación | Fármaco no indicado |
| Duplicidad | |
| Duración excesiva | |
| Motivadas por la selección inadecuada del fármaco | Alergias |
| Contraindicación | |
| Omisión del tratamiento | |
| Modificación vía administración/forma farmacéutica | |
| Reacciones adversas | |
| Interacciones/Incompatibilidades | |
| Fármacos no incluidos en GFT, sustituciones farmacoterapéuticas | |
| Error de prescripción (confusión, paciente identificado erróneamente...) | |
| Prescripción incompleta (dosis, vía..) | |
| Error en la administración | Omisión |
| Preparación incorrecta | |
| Error en la transcripción | |
| Consultas al farmacéutico | |
| Cambio de Antimicrobiano (desescalado, indicación, motivo económico...) | |
| Recomendaciones a enfermería para la optimización de los tratamientos | |
| Conciliación de la medicación domiciliaria | |
| NOTAS: IR: Insuficiencia Renal; IH: Insuficiencia Hepática; GFT: Guía Farmacoterapéutica | |
RESULTADOS
Durante los 42 meses se realizaron un total de 2399 IF que se clasificaron según la Tabla 2.
Tabla 2: Análisis de las intervenciones farmacéuticas realizadas.
| Tipos de Intervenciones | N | % | |
|---|---|---|---|
| Relacionadas con la posología | Ajuste de dosis y/o pautas recomendadas | 504 | 21,01 |
| Ajuste de dosis y/o pauta en situaciones especiales (IR, IH..) | 136 | 5,67 | |
| Recomendación de monitorizar niveles plasmáticos de fármacos | 268 | 11,17 | |
| Relacionadas con la indicación | Fármaco no indicado | 42 | 1,75 |
| Duplicidad | 15 | 0,63 | |
| Duración excesiva | 50 | 2,08 | |
| Motivadas por la selección inadecuada del fármaco | Alergias | 1 | 0,04 |
| Contraindicación | 9 | 0,38 | |
| Omisión del tratamiento | 118 | 4,92 | |
| Modificación vía administración/forma farmacéutica | 159 | 6,63 | |
| Reacciones adversas | 4 | 0,17 | |
| Interacciones/Incompatibilidades | 50 | 2,08 | |
| Fármacos no incluidos en GFT, sustituciones farmacoterapéuticas | 56 | 2,33 | |
| Error de prescripción (confusión, paciente identificado erróneamente...) | 130 | 5,42 | |
| Prescripción incompleta (dosis, vía..) | 121 | 5,04 | |
| Error en la administración | Omisión | 2 | 0,08 |
| Preparación incorrecta | 12 | 0,50 | |
| Error en la transcripción | 32 | 1,33 | |
| Consultas al farmacéutico | 616 | 25,68 | |
| Cambio de Antimicrobiano (desescalado, indicación, motivo económico...) | 53 | 2,21 | |
| Recomendaciones a enfermería para la optimización de los tratamientos | 10 | 0,42 | |
| Conciliación de la medicación domiciliaria | 11 | 0,46 | |
El 99,5% de las IF se realizaron contactando personalmente con el personal implicado; 0,4% de forma escrita y 0,1% por teléfono. El 93,1% de las IF fue dirigida a médicos y el 6,9% a enfermería. Estas intervenciones tuvieron un grado de aceptación del 97,0% por parte del equipo de Anestesia y Reanimación, no existiendo grandes diferencias entre el personal de enfermería y el personal facultativo (96,4% y 97% respectivamente).
De las IF aceptadas, el 53,7% influyeron sobre la efectividaddel tratamiento farmacológico, el 35,1% sobre la tolerancia al tratamiento, el 10,2% únicamente sobre el coste, y un 1,0% se clasificaron como no valorables, ya que, si bien no se descartó una mejora de la calidad asistencial, no se consideró que hubiera ocurrido toxicidad o disminución de la efectividad.
Se analizaron, además, la evolución en el tiempo de las consultas al farmacéutico y la evolución de éstas frente a las IF totales (Figura 2).

Figura 2: Evolución del número de consultas al farmacéutico frente al número total de intervenciones farmacéuticas (IF).
Por último, para valorar la percepción de la integración del farmacéutico por parte del personal de la unidad, se realizaron un total de 55 encuestas, de las cuales 14 correspondieron a médicos, 29 a enfermería y 12 a técnicos en cuidados auxiliares de enfermería.
La valoración global (de 1 a 10) por parte de todo el personal de la unidad fue de 8,58 ± 1,40.
La valoración de la integración del farmacéutico, analizado de forma global y por estamentos, se muestra en la Tabla 3.
Tabla 3: Valoración de la integración del farmacéutico en la unidad (escala 1-5). Resultados globales y clasificados por estamentos.
| Análisis global (n=55) | Médicos (n=14) | Enfermería (n=29) | Auxiliar de enfermería (n=12) | ||
|---|---|---|---|---|---|
| Sección A: Integración del farmacéutico en la unidad. (1-5) | Desde la integración considero que se producen menos errores de medicación. | 4,14 ± 0,61 | 4.69 ± 0.47 | 3.93 ± 0.50 | 4.03 ± 0.67 |
| Se ha aumentado la seguridad de los pacientes de nuestra unidad. | 4,00 ± 0,79 | 4.62 ± 0.50 | 3.75 ± 0.74 | 3.97 ± 0.90 | |
| Se han implantado nuevos sistemas de mejora. | 3,82 ± 0,87 | 4.26 ± 0.84 | 3.66 ± 0.86 | 3.74 ± 0.83 | |
| El farmacéutico es accesible y resuelve mis dudas. | 4,38 ± 0,81 | 4.92 ± 0.27 | 4.37 ± 0.74 | 3.82 ± 1.13 | |
| Se ha aumentado la comunicación con el personal del Servicio de Farmacia: Consulto más, estoy más involucrado en hacer las cosas bien. | 3,79 ± 1,05 | 4.52 ± 0.65 | 3.67 ± 0.97 | 3.34 ± 1.37 | |
| La información proporcionada es valiosa para mi trabajo. | 4,21 ± 0,77 | 4.77 ± 0.43 | 4.31 ± 0.55 | 3.44 ± 1.07 | |
| Sección B: Grado de Seguridad del paciente (1-5) | Antes de la integración del farmacéutico. | 2,83 ± 0,65 | 2.54 ± 0.63 | 2.90 ± 0.63 | 3.01 ± 0.67 |
| Después de la integración del farmacéutico. | 3,97 ± 0,70 | 4.47 ± 0.52 | 3.89 ± 0.59 | 3.65 ± 0.87 | |
| Valoración (1-10) | Valore globalmente la integración del farmacéutico en la Unidad | 8,58 ± 1,40 | 9.70 ± 0.47 | 8.30 ± 1.35 | 8.04 ± 1.71 |
Por último, la percepción sobre el grado de seguridad en el paciente (de 1 a 5) antes y después de la integración del farmacéutico fue de 2,83 ± 0,65 y 3,97 ± 0,70, respectivamente.
DISCUSIÓN
Los pacientes críticos son tratados por médicos de diferentes especialidades, por lo que la polifarmacia en las unidades de cuidados intensivos es muy común. Este grado de complejidad, del paciente y su medicación, hace que las UCI sean un lugar estratégico de actuación del farmacéutico de hospital.
Son muchos los beneficios que se les atribuyen a lo largo del tiempo a los equipos multidisciplinares en la atención al paciente, tanto en la literatura internacional10),(11),(20),(21) como en experiencias previas a nivel nacional12),(14) y son numerosos los estudios publicados que muestran la importancia de que la intervención farmacéutica y la participación activa en las rondas multidisciplinarias de atención al paciente tienen un resultado significativamente mejor11 siendo el desenlace último una atención al paciente de calidad. Por ello, la mejora de la seguridad del paciente crítico hace especialmente relevante las IF que el farmacéutico pueda realizar en esta área y así lo demuestra los datos obtenidos en nuestro estudio.
Sin embargo, la comparación de nuestros resultados con los de otros hospitales resulta muy difícil, ya que en la revisión de los estudios publicados se observa una gran heterogeneidad, tanto desde el punto de vista cualitativo como cuantitativo. Respecto al número de intervenciones, es necesario recurrir a valores que reflejen el número de pacientes atendidos, de lo contrario, las cifras obtenidas en cada estudio resultan ser muy dispares. Otra fuente de variabilidad son las actividades consideradas como IF en cada estudio. En lo referente a la clasificación de las intervenciones realizadas el mayor problema a la hora de comparar los resultados con otros estudios radica en las actividades que se consideran intervenciones, su clasificación, desde dónde se realizan y tipos de unidades de hospitalización.
Aunque es difícil comparar los datos obtenidos con otros estudios, pues los ámbitos y la metodología de análisis son diferentes, se ha podido comprobar que las intervenciones relacionadas con la posología ocupan un porcentaje mayoritario, lo cual coincide con estudios similares22),(23) (24). Lo mismo ocurre con las consultas al farmacéutico, que en nuestro estudio suponen una gran parte de las intervenciones. Si bien es cierto que no en todos los estudios consideran las consultas al farmacéutico como intervenciones, nuestro dato se asemeja a otros trabajos publicados20),(25),(26.
Al hacer el registro de las intervenciones farmacéuticas no solo se documentan las actuaciones llevadas a cabo, sino que se evalúa la práctica realizada para mejorar el servicio prestado al paciente, para garantizar una correcta indicación, efectividad y seguridad del medicamento. En este sentido hay que resaltar que tal como se concluye en el estudio las intervenciones más frecuentes son las relacionadas con la efectividad, que suponen más de un 50%, seguidas de las relacionadas con la seguridad y tolerancia. Estos datos difieren de otros trabajos publicados, donde los PRM más frecuentemente detectados eran causa de resultados negativos asociados a la medicación (RNM) relacionados con la seguridad o donde estos ocupan un porcentaje elevado12),(23),(27.
En el análisis de las intervenciones por periodos que se muestra en la figura 2 hemos podido comprobar que a lo largo del tiempo el número de intervenciones va disminuyendo mientras que el número de consultas al farmacéutico va aumentando, situándose en el último periodo en cifras muy cercanas. Esto nos hace pensar que la confianza del equipo en el farmacéutico ha ido en aumento, de la misma manera que el hecho de que el número de intervenciones totales haya ido en descenso a lo largo del tiempo podría justificarse por la estandarización de la práctica clínica y la educación al personal de la unidad.
En literatura existe evidencia acerca de la contribución de los farmacéuticos clínicos en la educación al personal de salud, como parte integral de los esfuerzos por modificar prácticas existentes, brindando información relacionada a medicamentos complejos, en la reducción de EM y reacciones adversas, entre otros28) (29)(30.
La aceptación de las intervenciones del farmacéutico clínico en nuestro estudio fue del 97%, lo cual se ajustó bien a otros datos publicados, donde la tasa de aceptación oscila entre 85,5% y 99%11. Este elevado porcentaje de propuestas aceptadas muestran que el farmacéutico se integró en la unidad y su aportación fue reconocida por los miembros de equipo sanitario.
En cuanto a la valoración del personal, el cuestionario nos ha permitido conocer la percepción que tienen los trabajadores de la unidad sobre la integración del farmacéutico y sobre la influencia de la incorporación de éste en el servicio en materia de seguridad, y en este sentido, en general, perciben una mejora en la seguridad del paciente ya que el fin último es sumar los conocimientos y beneficios que pueden aportar todos los profesionales para dirigirlos en la misma dirección, mejorar la calidad de los cuidados y la seguridad del paciente.
Analizando por estamentos, se ha podido comprobar que el personal médico es el que más valora positivamente la incorporación del farmacéutico, seguido por el personal de enfermería. Esto podría estar influenciado por la gran cantidad de intervenciones realizadas al personal médico frente al personal de enfermería.
Las limitaciones del estudio fueron que no se incluyó el 100% de los pacientes de la unidad de cuidados intensivos debido a que no se dispone de un farmacéutico las 24 horas, sino que su presencia se limita a días laborables en horario de 8 a 15 horas.
En conclusión, la incorporación de un farmacéutico en la Unidad de Cuidados Intensivos facilita la detección de problemas relacionados con los medicamentos y permite optimizar la farmacoterapia de los pacientes críticos. La alta tasa de aceptación de las intervenciones farmacéuticas realizadas, junto con el alto grado de valoración por parte del personal de la unidad, apoyaría la implementación de este tipo de actuaciones en las unidades de críticos.
Creemos que los datos presentados, así como los obtenidos en otras experiencias11)-(18),(20),(21, son suficientes como para hacer una llamada de atención en la necesidad de promover la implantación de sistemas similares en las UCI, con el objetivo de disminuir riesgos en el paciente y disminuir el impacto que los PRM pueden tener sobre el mismo y sobre el sistema sanitario.
Este estudio es fruto de la colaboración del farmacéutico hospitalario dentro del equipo multidisciplinar que atiende al paciente, y demuestra que la Farmacia Hospitalaria puede aportar un valor añadido al proceso farmacoterapéutico del paciente.