Introducción
En diciembre de 2019 en la ciudad de Wuhan (China) se describieron los primeros casos de un Síndrome respiratorio agudo grave (SARS, en inglés) provocado por un nuevo virus de la familia de los coronavirus, el denominado SARS-CoV-2 que provoca la enfermedad COVID-19.
Este virus se transmite por gotas, contacto directo y vía aérea1 y se caracteriza por una elevada contagiosidad, lo que provocó la declaración de pandemia por la OMS el 11 de marzo de 2020. Su periodo de incubación medio es de 5-6 días, aunque el riesgo de transmisión de la infección comienza unos días antes del inicio de síntomas con porcentajes de transmisión mayores del 40%2.
Su sintomatología es muy variable, pudiendo cursar de forma asintomática en el 30-40 % de las infecciones3, aunque el cuadro más típico es pseudogripal4 (disnea, tos seca, fiebre y astenia), puede producir un síndrome respiratorio agudo grave con neumonía que precise ingreso hospitalario y necesitar de una larga estancia en una unidad de cuidados intensivos, con una elevada letalidad.
Se han descrito diversos factores de riesgo asociados a más gravedad o peor pronóstico de la COVID-19, como son diversas enfermedades, el tabaquismo5 y recientemente como factor destacado la obesidad6 (IMC ≥ 30); sin embargo, el factor de riesgo con más importancia pronóstica, en todos los estudios realizados hasta ahora, es la edad > 60 años7.
Para el diagnóstico de la infección por COVID-19 existen diferentes pruebas8. Mediante la técnica de PCR se puede detectar el RNA viral en muestra preferiblemente nasofaríngea, teniendo su pico de positividad entre los días 5-10 tras el inicio de los síntomas. Para un diagnóstico rápido de la infección, se dispone de pruebas de detección de antígenos (RAD) que determinan el antígeno SARS-CoV-2 en menos de 30 minutos9.
Por otro lado, la serología permite medir la presencia y concentración de anticuerpo IgM e IgG en muestras de sangre, suero o plasma; tanto en sangre capilar como venosa se pueden realizar pruebas para detectar anticuerpos totales o bien anticuerpos selectivos, habitualmente entre los días 7-14 días de la infección. Estas pruebas son adecuadas para el diagnóstico indirecto y la exploración de la inmunidad colectiva o seroprevalencia10.
Los valores predictivos de las pruebas diagnósticas están influenciados por la prevalencia de enfermedad. En el caso de la infección por COVID-19 en Castilla y León es elevada11,12, además de ser una de las CCAA con mayor envejecimiento.
Con el fin de hacer frente a la crisis sanitaria, el Estado español a través del Real Decreto 463/2020 de 14 de marzo de 2020, declaró la situación de alarma y diversas prórrogas hasta el 21 de junio del mismo año. Esta norma incluía medidas limitativas de la libertad de circulación con ciertos requisitos, una variedad de medidas de contención en distintos ámbitos, permitiendo salidas para comprar alimentos, visitas sanitarias o cuidados familiares. Muchos trabajadores de los considerados “no esenciales” se quedaron en sus casas, algunos de ellos en la modalidad de “teletrabajo”, sin presencia física en un lugar de trabajo, recomendación recogida a su vez en el artículo 5 del RDL 28/2020 de medidas urgentes extraordinarias para hacer frente al impacto económico y social de la COVID-1913.
La normativa española, contemplaba14,15 el trabajo a distancia cuando “la prestación de la actividad laboral se realice de manera preponderante en el domicilio del trabajador de modo alternativo a su desarrollo presencial en el centro de trabajo de la empresa”, sin hacer referencia a la necesidad del uso de las nuevas tecnologías informáticas y de la comunicación.
Con la publicación del Real Decreto Ley 28/2020 de trabajo a distancia y con las normas reguladoras del teletrabajo en España se establece la diferencia de trabajo a distancia (actividad laboral desde el domicilio o el lugar elegido por el trabajador, con carácter regular), teletrabajo (trabajo a distancia realizado exclusivamente o de manera prevalente por medios y sistemas informáticos o telemáticos) y trabajo presencial (el que se presta en el centro de trabajo o en el lugar que elija la empresa).
Objetivo
Valorar la influencia de la presencialidad laboral en la prevalencia de la infección por SARS-CoV-2 en trabajadores de la administración sanitaria.
Material y Métodos
Se trata de un estudio descriptivo, transversal de prevalencia, realizado entre los días 8 y el 22 de mayo de 2020 al personal de la Consejería de Sanidad y Gerencia Regional de Salud, que trabaja en servicios centrales.
La selección de los trabajadores se realizó utilizando como fuente, la base de datos de personal. Estos datos fueron anonimizados para el análisis estadístico. Los datos sobre las variables se obtuvieron mediante encuesta específicamente diseñada y entrevista clínica en el momento de la realización del test.
Se incluyeron como variables de estudio: edad, sexo, peso, talla, tabaco, comorbilidades, vacunación de la gripe el año previo, síntomas previos (anosmia, tos, fiebre, mialgias), contacto con personas infectadas, modalidad de trabajo (trabajo presencial diario, trabajo a distancia o teletrabajo) y resultado de test de anticuerpos diferenciados en sangre capilar y/o venosa.
El estudio implica la realización de una prueba rápida de detección de anticuerpos frente a SARS-CoV-2, con IgM e IgG diferenciadas. El test utilizado fue de la marca Zhuhai Livzon Diagnostics Inc., de flujo lateral, en su ficha técnica con una IgM con sensibilidad del 79% y especificidad del 99,7%, una IgG con sensibilidad del 84,3 % y especificidad del 99,4%, y de forma combinada una sensibilidad del 90,6% y especificidad del 99,2%16.
Se realizó análisis estadístico descriptivo mediante distribuciones de frecuencias para las variables cualitativas y medidas de tendencia central (media y mediana) y de dispersión (desviación típica o máximo mínimo) para las variables cuantitativas. Para analizar la relación entre variables cualitativas se utilizó la prueba de chi-cuadrado. La comparación de medias se realizó mediante la prueba t de Student y ANOVA. Se consideraron significativos valores de p menores de 0,05. Se calcula el intervalo de confianza del 95% de las prevalencias de interés. El análisis estadístico se realizó con el paquete SPSS versión 24.
Aspectos éticos: Se solicitó consentimiento informado para la realización de la encuesta y de la prueba. Codificándose mediante numeración consecutiva los datos identificativos, los datos del estudio se volcaron en hoja de cálculo a la que solo tuvieron acceso los investigadores principales mediante clave de acceso codificada. A partir de esta hoja de cálculo se creó una base de datos totalmente anonimizada para el análisis estadístico por parte de los investigadores. El protocolo del estudio se aprobó por el Comité de Ética de investigación del Área de Salud de Valladolid Oeste (P1116-20).
Resultados
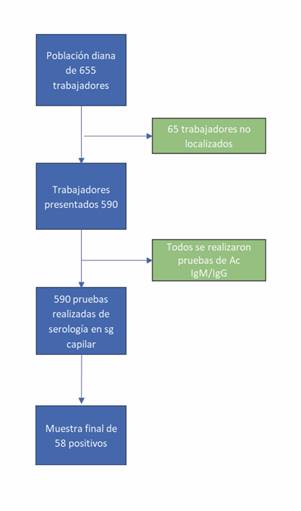
El tamaño de la muestra obtenida fue de 590 personas, de una población de referencia de 655 personas (90%). Figura 1.
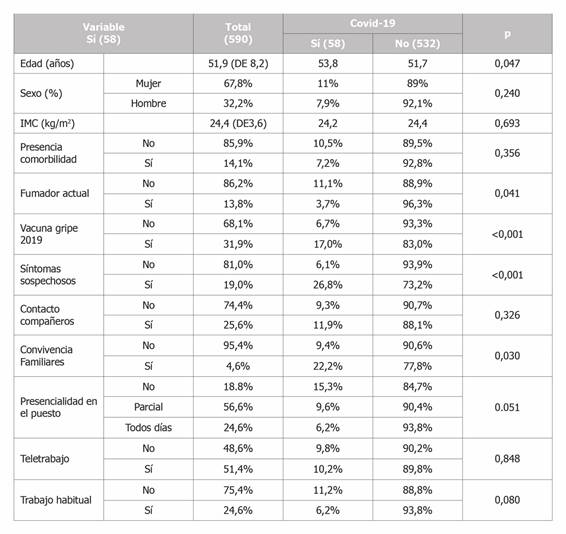
Los principales resultados de las variables estudiadas y el análisis de los trabajadores con resultados positivos se presentan en la Tabla 1.
La edad media de la muestra fue de 51,87 ± 8,19 años, con un rango de edades de 23 a 70 años y una mediana de 53 años. El 32,2% eran hombres y el 67,8% mujeres. En cuanto a los factores de riesgo: la población de la muestra presentaba una media de IMC de 24,36 ± 3,56, con un rango de 15,43 a 37,33 y una mediana de 23,87. El 7,8% cumplían criterios de obesidad. Respecto al hábito tabáquico el 13,8 % eran fumadores y habían fumado en los 5 años previos el 19,1%. Se vacunaron de la gripe el último año 2019 el 31,9%. Globalmente presentaban comorbilidad el 14,1%. Se recogieron datos sobre: hipertensión arterial (8,8% de la muestra), enfermedad coronaria (2,5%), y diabetes mellitus, EPOC y presentar inmunodepresión en el 1,7%. No hubo casos de enfermedad renal crónica.
Los trabajadores que refirieron presentar síntomas compatibles con COVID representaron el 19%. El 4,6% de los trabajadores informaron que habían tenido contacto en el hogar con un caso confirmado y un 25,6% tuvo contacto directo con compañeros con sospecha de COVID-19.
Respecto a las variables laborales, durante el periodo que duró el confinamiento y hasta la realización del estudio, no acudieron de forma presencial al trabajo ningún día el 19%, frente a un 25% de trabajadores que acudieron todos los días. Un 56% acudió algún día al trabajo. El 51,4% de la muestra realizó teletrabajo en algún momento.
En 58 casos (9,8%) fue positivo el resultado de la IgM y/o IgG, con un intervalo de confianza del 95% entre 7.49% y 12.5%.
En cifras globales la IgM fue positiva en sangre venosa o capilar en 46 casos (7,8%) y la IgG fue positiva en sangre venosa o capilar en 31 casos (5,2%).
De las variables descritas, la edad de los trabajadores con resultado positivo fue superior que los que obtuvieron resultado negativo (53,8 vs 51,7 años p=0,047).
La prevalencia de infección por SARS-CoV-2 en los trabajadores se relaciona significativamente con ser no fumador (11,1% vs 3,7%, p= 0,041), estar vacunado de la gripe el año previo (17% vs 6,7% p< 0,001), tener síntomas sospechosos de COVID-19 (26,8% vs 6,1% p< 0,001) y la convivencia con familiares enfermos (22,2% vs 9,4% p=0,03).
En cuanto a las variables laborales, la presencialidad en el puesto, aunque estadísticamente no es significativa, muestra una tendencia lineal que asocia la presencia habitual en el puesto con una menor seroprevalencia. Siendo esta de un 6,2% en los trabajadores que acudieron a diario a su puesto de trabajo, de un 9,6% los que acudieron de manera ocasional y los que no acudieron a su puesto un 15,3% (asociación lineal p=0,017)
Respecto al resto de variables estudiadas no encontramos diferencias estadísticamente significativas.
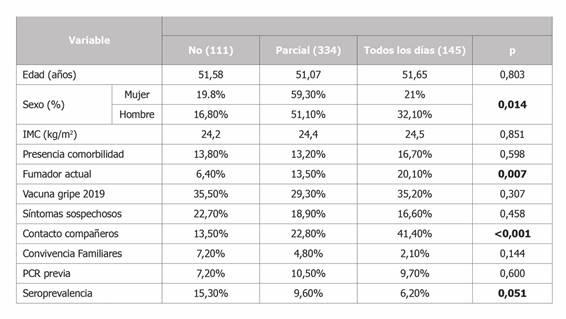
En la Tabla 2 se muestran los resultados sobre la presencialidad en el trabajo.
El porcentaje de trabajadores que acudió a diario a su puesto de trabajo fue del 24,6%. Los que no acudieron a su puesto en ningún momento fueron un 18.8% y de manera ocasional un 56,6%
La presencialidad en el trabajo se ha relacionado significativamente con el sexo, siendo superior en los hombres (32% vs 21% p= 0,014) y ser fumador (20% acudieron todos los días, frente al 6, 4% que permanecieron en casa p=0,007).
No hubo diferencias significativas en cuanto a edad u otros factores de riesgo o variables estudiadas.
Como se ha comentado anteriormente, la seroprevalencia fue superior (15,3%; IC 95%: 8,16-22,46) en los trabajadores que no acudieron a su puesto de trabajo respecto a los que acudieron siempre (6,20%; IC 95%: 2,07-11,16), o los que acudieron de manera ocasional (9,58%; IC 95% 6,27-12,89%). Y aunque las diferencias no fueron estadísticamente significativas (p=0,51), sí que se ha encontrado una asociación lineal estadísticamente significativa (asociación lineal p=0,017).
Discusión
Presentamos los resultados de un estudio de prevalencia de COVID-19 en un centro sanitario no asistencial.
El 14 de marzo tras la declaración del estado de alarma en nuestra nación, se confinó a la población en sus hogares. En el momento de realizar el estudio los trabajadores realizaban su trabajo bajo diversas modalidades, presencial, trabajo a distancia y teletrabajo, para adaptarse a las demandas laborales17,18.
Para aquellos que acudían de manera puntual o continuada se observaron las medidas de distanciamiento, lavado de manos y uso de mascarillas. El centro proporcionó mascarilla y geles hidroalcohólicos.
La seroprevalencia publicada para la Comunidad de Castilla y León en el estudio ENE-COVID(19) realizado en España, en las mismas fechas, era del 6.9% y en concreto de un 5.9% en Valladolid, superior a la media nacional (5%).
En nuestro estudio (para el análisis de factores de riesgo, morbilidad y variables relacionadas con el trabajo) hemos considerado positivo el test siempre que la IgM o la IgG en sangre capilar o venosa tuviera resultado positivo (10%); si de manera aislada consideramos solo los valores de IgG positivos, al igual que en el estudio ENE-COVID nuestra prevalencia es similar a la publicada por el Ministerio, esto es, un 5,6%.
No se encontraron diferencias en cuanto al sexo, aunque en nuestra muestra dos terceras partes eran mujeres, siendo estos resultados similares a los publicados. Sin embargo, la edad se mostró asociada a mayor prevalencia como se ha publicado en otros estudios incluido el de seroprevalencia nacional20,21.
Con respecto a los trabajadores con comorbilidad asociada no se encontraron diferencias en cuanto a la seroprevalencia, pero al ser un porcentaje bajo, incluso inferior a la presencia de enfermedades crónicas en la población nacional, no podemos concluir con certeza que no sean más vulnerables a la COVID-19.
La transmisión de la COVID-19 en personas con infección, pero sin síntomas (incluidos aquellos que desarrollaron síntomas más tarde) ha sido bien documentada22, de ahí el interés de conocer el porcentaje de asintomáticos. De hecho, en nuestro estudio, el porcentaje de trabajadores que no referían síntomas sospechosos era de un 81%, de los que el 6% resultó positivo a las pruebas de anticuerpos realizadas. Por otra parte, del análisis conjunto de todas las pruebas positivas, un 48% referían no haber tenido síntomas sospechosos de COVID. Todo ello nos hace pensar en la utilidad de realizar estas pruebas en población aparentemente sana.
Otras variables estudiadas, como el contacto con familiares infectados, ha sido identificada como el factor de riesgo más asociado al contagio11, ya que con la cuarentena masiva reduciría el número de contactos potencialmente infecciosos, pero también aumentaría la transmisión del virus en un espacio confinado, incluso más que la exposición entre trabajadores sanitarios en el lugar de trabajo23.
El mayor cambio producido como consecuencia de esta pandemia ha sido el teletrabajo o el trabajo a distancia. A nivel nacional, antes de la pandemia el 31.3% de los trabajadores teletrabajaba, porcentaje que subió hasta un 46.7% con la pandemia24. En nuestra muestra el 51% hicieron teletrabajo en algún momento del confinamiento y un 24% fueron a trabajar de modo habitual, estando a diario presentes en su trabajo.
Entre las variables laborales estudiadas los hombres hicieron más trabajo presencial (33% de la muestra) siendo significativos los resultados24.
Otras variables estudiadas, no tuvieron relevancia en cuanto a la presencialidad salvo la seroprevalencia.
Los resultados hallados muestran que el 6% de los que fueron a trabajar de modo presencial dieron positivos en el análisis de anticuerpos frente al 15% de los que permanecieron confinados en sus casas, siendo esta diferencia, aunque no estadísticamente significativa, si llamativa y con asociación lineal significativa. Esto podría explicarse porque el confinamiento en los domicilios es una de las formas de transmisión descritas, sobre todo a través de los contactos familiares, donde se pueden relajar más las medidas de higiene, al contrario que en el medio laboral, donde la distancia entre los puestos de trabajo, las mascarillas y la higiene son hábitos establecidos.
Podríamos concluir que el teletrabajo parece no influir en la reducción de la seroprevalencia por COVID-19, luego no hay motivos para pensar que el riesgo de contagio sea distinto en el trabajo que en el domicilio del paciente.
Limitaciones del estudio
Entre las limitaciones del estudio está el haberse realizado en un único centro de trabajo. Las posibles pérdidas de aquellos profesionales que rehusaron realizarse la prueba al ser un programa voluntario, aunque se obtuvo una participación del 90%. Posible sesgo de memoria en la entrevista en la recogida de información. Las limitaciones ligadas al propio test en cuanto a su sensibilidad y especificidad.