INTRODUCCIÓN
Las personas con enfermedad renal crónica (ERC), por el tipo de patología que presentan, se ven obligadas a tener que decidir continuamente, formando esta toma de decisiones parte del proceso terapéutico1. Tanto en las consultas de enfermedad renal crónica avanzada (ERCA), como en las salas de hemodiálisis, diálisis peritoneal y hemodiálisis domiciliaria, el contacto entre enfermera-paciente es muy intenso y continuado, preguntándoles con frecuencia sobre signos y síntomas, alimentación, medicación, aspectos sociales y vacaciones, entre otros aspectos, desconociendo los deseos y necesidades de los pacientes en la etapa final de la vida2. En una sociedad donde no se contempla el morir y donde la “no limitación al esfuerzo terapéutico” puede ser una constante en nuestra práctica, el cómo y en qué momento abordar la mirada o visión paliativa de los pacientes con ERCA se presenta como uno de los retos más relevantes en el momento actual3.
La Ley 4/2017, de 9 de marzo, de Derechos y Garantías de las Personas en el Proceso de Morir tiene por objeto “regular y proteger el ejercicio de los derechos de las personas a una adecuada atención sanitaria en el proceso de morir, establecer los deberes de los profesionales sanitarios que atienden a los pacientes que se encuentren en esta situación y definir las garantías que las instituciones sanitarias están obligadas a ofrecer con respecto a ese proceso”3.
En ella quedan definidos términos como la limitación al esfuerzo terapéutico, documento de voluntades anticipadas (DVA) y la planificación anticipada de la asistencia sanitaria (PAAS) al final de la vida. Así, la Ley 41/2002 de 14 de noviembre, básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica, nos dice que “todo profesional que interviene en la actividad asistencial está obligado no sólo a la correcta prestación de sus técnicas, sino al cumplimiento de los deberes de información y de documentación clínica, y al respeto de las decisiones adoptadas libre y voluntariamente por el paciente”4.
Los profesionales sanitarios disponemos de las herramientas necesarias para poder llevar a cabo una atención de calidad al final de la vida, cuyos cimientos se sustenten en una toma de decisiones compartida y donde el paciente adquiere un papel principal en su proceso de morir5),(6.
En la sociedad occidental, la muerte acontece, por lo general, en los centros sanitarios. Es por ello que nuestra responsabilidad tanto ética como jurídica es ineludible. Debemos asumir nuestro papel y formarnos para poder llevarlo a cabo de la mejor manera posible7.
Es porque nos planteamos como objetivo describir el grado de conocimiento e interés por la planificación anticipada de la asistencia sanitaria de los profesionales sanitarios que atienden a pacientes con enfermedad renal crónica.
MATERIAL Y MÉTODO
Estudio observacional descriptivo transversal. La recogida de datos se realizó mediante cuestionario autoadministrado a sanitarios que participaron de forma voluntaria. El cuestionario incluyó 22 preguntas sobre conocimiento e interés en la planificación anticipada de la asistencia sanitaria.
Se incluyeron profesionales médicos, enfermeras y técnicos en cuidados auxiliares de enfermería (TCAE) de diferentes servicios de nefrología de toda España, que aceptaron participar en el estudio. La recogida de datos se llevó a cabo a través de una encuesta online en el mes de abril del año 2021. La difusión de la encuesta se realizó entre el propio personal de la unidad, así como a través de las secretarías de las sociedades científicas, Sociedad Española Nefrología (S.E.N.) y Sociedad Española de Enfermería Nefrológica (SEDEN), utilizándose el método de muestreo de bola de nieve a partir de los primeros contactos, para difundir el cuestionario.
Para la recolección de datos se diseñó un cuestionario ad hoc (anexo 1), adaptado a los objetivos de este estudio y basado en la revisión de la literatura.
Se evaluó la validez de contenido del cuestionario y una revisión por expertos en la materia. Los elementos revisados fueron la claridad del lenguaje, facilidad de uso, la relevancia del cuestionario para profesionales y su adecuación a los objetivos del estudio.
El cuestionario recogía variables sociodemográficas, así como aspectos relativos al conocimiento, interés y percepción de la utilidad de la PAAS a través de preguntas dicotómicas y de respuesta múltiple.
Se obtuvo el consentimiento informado de los participantes de forma online, antes de la distribución de los cuestionarios. La herramienta utilizada para distribuir el cuestionario (Formulario de Google) permitía el tratamiento confidencial de datos de acuerdo con la legislación vigente; se informó a los encuestados de este hecho.
Este proyecto se enmarcó dentro de los principios básicos que rigen la atención de la salud e investigación en el campo de la salud social. La confidencialidad de los datos se garantizó de acuerdo con la Ley orgánica 3/2018, de 5 de diciembre de protección de datos personales y garantía de los derechos digitales.
El análisis estadístico se llevó a cabo mediante el programa estadístico SPSS v28. Las variables cualitativas se presentaron como frecuencia absoluta y relativa. La asociación entre variables se evaluó a través de la prueba chi-cuadrado. Se consideró como nivel de significación estadístico un valor de p≤0,05.
RESULTADOS
El cuestionario lo respondieron un total 422 profesionales, de los que 309 fueron mujeres (73,8%). En la figura 1 se puede apreciar la distribución de los participantes según las comunidad autónoma a la que pertenecían.
En cuanto a la categoría profesional respondieron un total de 225 médicos (53,3%); 190 enfermeras (45,0 %); 7 TCAE (1,7%).
Por rango de edad, los profesionales que contestaron fueron un total de: 135 (32%) en el rango de edad 40-50 años, 121 (28,7%) en el de 50-60 años, 82 (19,4%) en el de 30-40 años, 59 (14,0%) eran mayores de 60 años y 25 (5,9%) en el rango de edad de 20-30 años.
El análisis descriptivo a las respuestas sobre el conocimiento y aplicación del DVA y la PAAS se muestra en la tabla 1.
Tabla 1. Análisis descriptivo de las respuestas sobre el Documento de Voluntades Anticipadas y la Planificación Anticipada de la Asistencia Sanitaria.

DVA: documento de voluntades anticipadas; PAAS: planificación de anticipada de la asistencia sanitaria; N/C: no sabe/no contesta.
A la pregunta de si han pensado en hacer el DVA, 194 (46,1%) de los profesionales encuestados han pensado en hacerlo, siendo 24 (5,7%) de los profesionales los que lo tienen registrado. Un total de 299 (71%) profesionales han imaginado cómo les gustaría que fueran sus últimos días. Además, a 414 (98,3%) les gustaría decidir sobre qué atención querrían recibir y cuáles son sus prioridades en esta etapa vital.
Ante la pregunta sobre la importancia que dan los profesionales sanitarios a tener hecho el documento de voluntades anticipadas, un 84,6% creen que es importante y sirve para algo, un 13,5% creen que es importante aunque no sirve para nada, y un 1,9% creen que no es importante y que no sirve para nada.
En la figura 2 se muestra la distribución, según categoría, a la pregunta de qué conocimiento presentan los profesionales acerca de cuáles de sus pacientes tienen registrado el testamento vital, encontrándose diferencias significativas entre categorías p<0,05.
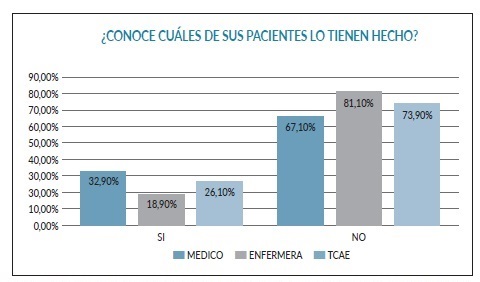
Figura 2. Distribución, según categoría profesional, de las respuestas a la pregunta de si conoce quienes de sus pacientes tiene realizado el DVA.
Se puede apreciar que a mayor edad aumenta el número de profesionales que tienen hecho el DVA, alcanzando la significación estadística (p<0,05).
Al comparar por estratos de edad, también se encontraron diferencias significativas a la pregunta de si habían oído hablar del PASS (p<0,05), si recuerdan algún caso en el que hubiera ayudado tener esta información (p<0,05), el conocimiento por parte de los profesionales de qué pacientes tenían registrado el DVA (p<0,05), si conoce el procedimiento para llevarlo a cabo (p<0,05) y si ha pensado en hacer el DVA (p<0,05); ); aumentando el porcentaje de respuestas afirmativas según va aumentando la edad de la muestra. A la pregunta de si le resultaría difícil hablar de este tema con los pacientes, también se encontraron diferencias significativas con el estrato de edad (p<0,05), siendo en este caso los profesionales de mayor edad los que muestran menos dificultades.
DISCUSIÓN
Con los resultados obtenidos se observa que los profesionales sanitarios presentan un gran interés en mejorar los cuidados al final de la vida de sus pacientes, y opinan que deberían de recibir más formación para poder abordar este proceso con más facilidad y poder disponer un mayor número de herramientas. Estos aspectos ya han sido descritos en la literatura avalando los resultados encontrados en este estudio8),(9. Cabe destacar que un alto porcentaje de los encuestados desconocen cuáles de sus pacientes tienen registrado el DVA, siendo los médicos los que más información tienen al respecto.
Como ya han constatado otros autores9),(10),(14, una gran parte de los profesionales encuestados confieren gran importancia el hecho de tener registrado el DVA y además piensan que esto serviría para mejorar los cuidados al final de la vida.
Los profesionales participantes en la encuesta manifiestan conocer el documento de DVA y la PAAS, pero desconocen la diferencia que existe entre ambos documentos. Piensan que el tener información acerca de las preferencias y necesidades de los pacientes en esta etapa ayudaría a mejorar la calidad de los cuidados al final de la vida.
Llama la atención que, pese a que la mayoría de los profesionales confieren mucha importancia a estos dos documentos y a cómo les gustaría ser atendidos al final de sus días, muy pocos afirman tenerlos hechos y registrados, aumentando este porcentaje en los profesionales de mayor edad. Tras analizar los resultados se puede afirmar que la edad es una variable significativa en cuanto a conocimiento e interés en esta etapa final de la vida8),(9.
Los resultados de este estudio muestran una falta de conocimiento y un gran interés por los profesionales sanitarios sobre la Planificación Anticipada de la Asistencia Sanitaria,. Se encuentran en la literatura estudios realizados en diferentes ámbitos profesionales distintos a la nefrología, donde se investiga el conocimiento de los profesionales de estos dos documentos y su aplicación y donde se puso de manifiesto que todavía queda mucho trabajo que hacer en este ámbito del cuidado8),(9),(11),(13. La información de este tipo de documentos debería ser facilitada en los primeros momentos de la enfermedad, pasando a formar uno de los objetivos prioritarios en el día a día de las consultas de ERC14),(15. Encontramos estudios que demuestran que la información sobre el DVA en consultas de AP aumenta el número de documentos formalizados7.
Tanto el DVA como el PAAS pueden entenderse como una consecuencia del principio de autonomía. La elaboración de los mismos requiere un proceso de reflexión entre el paciente y el equipo que derive en una toma de decisiones responsable.
Se debe reflexionar sobre el papel que tiene el equipo sanitario en la toma de decisiones del paciente al final de la vida y darle la importancia que merece al proceso de morir, instaurando los protocolos necesarios para que este sea llevado a cabo con garantías. Como han comprobado otros autores, la implementación de estos protocolos, junto con una formación adecuada sería de gran ayuda para los profesionales sanitarios8),(9),(12),(13.
Una de las principales limitaciones se encontró en la falta de equidad de la muestra entre las distintas categorías profesionales. Tanto para médicos como enfermeras la encuesta se pudo difundir a través de las distintas sociedades científicas, no siendo así para los TCAE lo que hizo que la muestra de esta categoría resultase mucho menor.
Los resultados obtenidos muestran la existencia de una falta de conocimiento y un gran interés por los profesionales sanitarios sobre la Planificación Anticipada de la Asistencia Sanitaria como ya muestran otros autores.
La implementación de guías, protocolos, así como el desarrollo de formación, para poder realizar una adecuada PAAS dentro de las unidades, podría ser de gran ayuda para los profesionales sanitarios que trabajan en ellas.
















