Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Gaceta Sanitaria
versión impresa ISSN 0213-9111
Gac Sanit vol.18 no.4 Barcelona jul./ago. 2004
PARTE I. LA SALUD Y EL SISTEMA SANITARIO DESDE LA PERSPECTIVA DE GÉNERO Y CLASE SOCIAL
Desigualdades en los servicios de protección de la dependencia
para personas mayores
Josep de Andrés-Pizarro
Departamento de Servicios Sociales. Ayuntamiento de Sabadell. Barcelona. España.
Correspondencia: Josep de Andrés-Pizarro. Jefe del programa de mayores. Departamento de Servicios sociales.
Ayuntamiento de Sabadell. Rambla 22. 08201 Sabadell. Barcelona. España.
Correo electrónico: andres@ajsabadell.es
(Inequalities in protection services for elderly dependent individuals)
| Resumen Este artículo analiza la protección de la dependencia en España, especialmente en lo que respecta a las personas ancianas y los servicios sociales, resaltando los aspectos de desigualdad social. La discapacidad afecta al 32,2% de los mayores (un 35,9% de mujeres) y llega a más del 50% entre los mayores de 80 años. Ante esta problemática emergente, el Estado de Bienestar sigue dando una tímida respuesta, con un gasto público mucho menor que los países de nuestro entorno y un subdesarrollo de los servicios de atención sociosanitaria de larga duración (especialmente los no residenciales) que genera situaciones de desprotección y de desigualdad para la mayoría de las personas dependientes y para las que asumen su cuidado. La separación entre sistemas sanitario y social y la diversidad derivada de nuestro modelo autonómico determinan profundas diferencias en lo que respecta a los derechos de acceso, las puertas de entrada, las prestaciones, los costes y las fuentes de financiación y las culturas de los profesionales que los integran. Consolidar como derecho subjetivo, universal y garantizado la protección de la dependencia es un elemento fundamental para avanzar hacia la reducción de las desigualdades expresadas anteriormente y no perpetuar un modelo de atención a las familias que está en la base de la discriminación de género. Palabras clave: Ancianos. Discapacidad. Dependencia. Atención de larga duración. Servicios sociales y de salud. Desigualdad social. Desigualdad por género. | Abstract |
Introducción: el espacio sociosanitario y la protección de la dependencia
Los servicios sociosanitarios se pueden definir como «un conjunto integrado de servicios sociales y sanitarios dirigidos a la rehabilitación o el cuidado de las personas en situación de dependencia para las actividades de vida cotidiana»1.
La respuesta a esta situación requiere la articulación de un «espacio de atención sociosanitaria» que entienda y atienda la complejidad de la situación de las personas con problemática sanitaria y social asociada situando en el centro a la persona, sus preferencias y el entorno social en el que vive.
En este país estamos lejos de tener un modelo de atención sociosanitaria que, en la práctica y de forma generalizada, asegure la protección básica de las personas que viven una situación de dependencia y que requieren por ello una atención de larga duración. Esta desprotección se agudiza en determinados grupos sociales que experimentan de forma intensa los efectos de un sistema que no ha dado aún una respuesta efectiva a las nuevas situaciones y necesidades generadas por los cambios demográficos, del sistema familiar y de los patrones de salud.
El objetivo de este artículo es analizar la protección de la dependencia, especialmente en lo que respecta a los ancianos y los servicios sociales y resaltar los aspectos de desigualdad social que implican.
Las personas dependientes en España
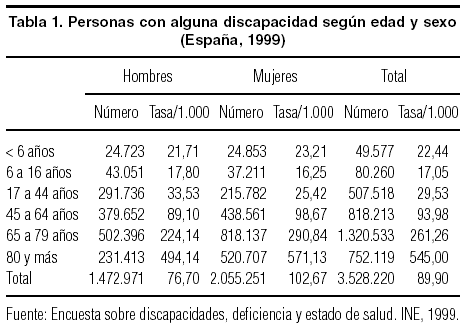
Los datos de la última encuesta de 1999 sobre discapacidades y deficiencias del INE indican que en España había 3.528.220 personas con discapacidad que viven en el 23,19% de los hogares españoles (tabla 1). Dentro del conjunto de los hogares con alguna persona mayor, en el 39,8% vive un mayor discapacitado. El 20,8% de las personas mayores con discapacidades viven solas (un 27% de mujeres)2 (tabla 1).
Entre los discapacitados, 2.072.652 son mayores de 65 años, lo cual supone el 32,2% de los mayores (hombres, 27,1%, y mujeres, 35,9%) y afecta entre los mayores de 80 años al 49,4% en los hombres y el 57,1% en las mujeres. Las discapacidades más frecuentes inciden en la movilidad fuera de casa (21%), la realización de las tareas del hogar (15,3%; 66% entre los mayores de 85 años), incapacidad para levantarse, acostarse o moverse dentro de la casa (12,6%)3.
Las personas con dependencia (declaran 3 o más discapacidades y limitaciones graves para alguna actividad de la vida diaria [AVD]) son 1.113.626, de los que 811.746 tenían más de 65 años (el 17% del total de mayores). De ellos, un tercio tiene una dependencia moderada, el 50% tiene una dependencia grave y en torno al 16% tiene una dependencia severa4.
La dependencia y la discapacidad se relacionan con la pobreza (la proporción de discapacidad es el doble en los hogares con ingresos inferiores a 360 euros al mes) debida a las bajas pensiones (especialmente viudedad en mujeres), con los bajos niveles de instrucción (el 57% de los mayores con discapacidad son analfabetos)3 y con la clase social más desfavorecida5. Estos factores sociales nos remiten a condiciones de vida que probablemente han incidido en su discapacidad y que actúan en el presente limitando la capacidad personal y material para acceder a la información y los recursos.
Paralelamente, estas personas expresan la determinación de continuar viviendo en su propio entorno. La gente mayor desea vivir en su casa (78,6%), en casa de sus hijos u otros familiares (14%) y muy pocos en una residencia (2,5%). Incluso entre las personas que necesitan ayuda, el 74% querría continuar en su casa con ayuda y servicios, y únicamente el 8,1% iría a una residencia6. Las personas entre 50 y 64 años expresan esta misma tendencia y, en caso de necesitar ayuda, quisieran seguir en casa (28% con servicios; 47% con ayuda familiar) o en apartamentos con servicios (5%) o en una residencia (15%)7.
Estar en casa con ciertos niveles de discapacidad es hoy posible por la persistencia de un modelo de cuidados basado en la aportación de la familia y especialmente de las mujeres. Así, en el 12% de los hogares hay alguien que atiende a un anciano. El 90% de los cuidadores no reciben ayuda institucional ni profesional y el 83% de los que cuidan y el 69% de los ancianos cuidados son mujeres8.
Los servicios de protección de la dependencia: cobertura, condiciones de acceso y financiación
La complejidad de la atención a las personas con dependencia aconseja articular los servicios en un espacio, que entendemos como sociosanitario, que integre de forma complementaria los siguientes aspectos:
- Los diferentes niveles asistenciales: atención primaria sanitaria y social centrada en la comunidad y el domicilio, los centros y hospitales de día, la atención temporal o permanente en centros residenciales y sociosanitarios.
- La diversidad de servicios: soporte personal y doméstico, intervención en el medio y en la vivienda, técnica y tecnología aplicada a la protección, la rehabilitación y el cuidado...
- La intervención de diferentes profesionales sanitarios y sociales: trabajadores sociales, trabajadores familiares, enfermeras, médicos, fisioterapeutas, terapeutas ocupacionales, auxiliares geriátricos y domésticos...
- La responsabilidad de diversas instituciones, empresas y organizaciones (públicas, mercantiles y sin ánimo de lucro) dependientes o relacionadas con los diferentes niveles de la Administración (central, autonómica y local).
Es una articulación compleja de la que actualmente, en general, estamos lejos. La atención social y sanitaria a las personas dependientes no funciona de forma integrada y se caracteriza por la asimetría entre lo sanitario y lo social. El sistema sanitario es universal pero está poco centrado en la adaptación, la rehabilitación y el cuidado de las personas dependientes, mientras que la atención social se centra más en el soporte personal pero está poco desarrollada y en la práctica no es universal.
Esta separación entre sistemas y la diversidad derivada de nuestro modelo autonómico es causa de profundas diferencias en lo que respecta a los derechos de acceso, las puertas de entrada, las prestaciones, los costes y fuentes de financiación y las culturas de los profesionales.
El Sistema de Bienestar sigue basándose en el modelo tradicional de cuidados (mujer-familia) como eje fundamental de la protección de las personas dependientes; de ello se deriva el subdesarrollo de los servicios, que genera situaciones de desprotección y desigualdad para la mayoría de las personas dependientes y para las que asumen su cuidado.
A continuación se analizan los servicios de atención de larga duración (básicamente del ámbito social) dirigidos a personas mayores9 (tabla 2).
Servicio de ayuda domiciliaria
Es el servicio básico para el mantenimiento en su domicilio de las personas con limitaciones para las actividades de vida cotidiana y que no tienen un soporte informal suficiente. Es usado mayoritariamente por mujeres y por mayores de 80 años. Destaca la baja cobertura (2,80%) que, según el Plan Gerontológico Nacional (PGN), debería llegar al 5% de los mayores de 65 años en 2005. El incremento de cobertura entre 1999 y 2002 fue del 0,98% y la media de cobertura en la Unión Europea (UE) es del 12%. La intensidad del servicio es baja (18,43 h mensuales), cuando las propuestas del PGN señalan para 2005 una intensidad de 28 h/mes.
Las diferencias entre comunidades autónomas (CCAA) son muy amplias, siempre en la tónica de baja cobertura-intensidad, tanto por el tipo de servicios (doméstico o de ayuda personal), la cobertura, la intensidad horaria, el coste/h y el nivel de copago del usuario.
Centros de día
La cobertura de la población mayor de 65 años se sitúa en el 0,15% respecto a los públicos y respecto al global es de 0,27% (públicos y privados, aunque la información de los privados no concertados es incompleta). Las plazas públicas entre 1999 y 2002 se incrementaron en un 44%, pero a pesar de ello la cobertura total se mantiene muy lejos del objetivo expresado en el PGN para 2005 (2% de los mayores de 80 años).
En esta misma línea, destaca la escasa disponibilidad de plazas en viviendas adaptadas con servicios (4.280) y de las plazas de estancias temporal en centros residenciales (alrededor del 2% de las plazas totales).
Centros residenciales
Los centros residenciales son los servicios más desarrollados y han realizado una rápida reconversión desde hogares residencias a centros asistidos y sociosanitarios (declarados y reconocidos o no). En 2002, el 63% de las plazas con financiación pública eran para personas dependientes.
En enero de 2002 la cobertura era del 3,41% de los mayores de 65 años (las propuestas del PGN sitúan la cobertura en el 5% para 2005). El crecimiento de la cobertura entre 1999 y 2002 fue del 0,19%, con un mayor crecimiento de las plazas concertadas respecto a las privadas o de titularidad públicas. Destacan las diferencias por CCAA y la importancia del sector privado, ya que el 26% de las plazas son públicas, el 16%, privadas concertadas, y el 58%, privadas.
Desigualdades de derecho, servicios y acceso
El hecho de que no se reconozca como un derecho subjetivo, universal y garantizado la protección social de la dependencia está en la base del déficit de recursos y de la diversidad normativa (entre CCAA y administraciones locales) y es causa de desprotección, discrecionalidad en el acceso y desigualdad.
Escasez de recursos centrados en el hábitat que perpetúa las desigualdades de género
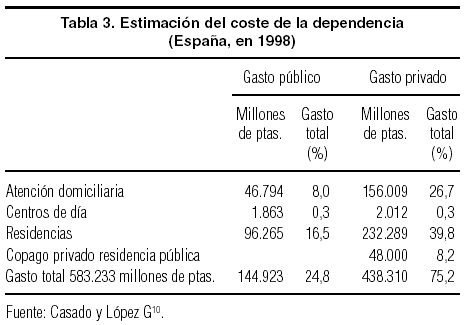
La deficiente cobertura de los servicios de protección aparece cuando se analiza la proporción del gasto destinado a protección social. Según Casado y López10, el gasto total en cuidados de larga duración en España (1992-1995) representaba el 0,56% del PIB, mientras que la proporción de gasto de la mayoría de los países de la UE se situaba por encima del 1,2% del PIB; asimismo, en la mayoría de ellos la proporción de gasto público sobre el gasto total se sitúa por encima del 70%, mientras que en España las estimaciones lo sitúan sobre el 27%.
En la tabla 3 se presenta la distribución por tipos de servicios y la relación entre el gasto público y el privado.
Los datos confirman lo que apunta el informe del Defensor de Pueblo sobre la atención sociosanitaria11, que sitúa el déficit de la protección social en los servicios no residenciales (viviendas, atención domiciliaria y centros de día), que es justamente donde está la mayoría de la población dependiente y donde se desarrolla el cuidado informal.
La atención domiciliaria continúa siendo la asignatura pendiente de la atención primaria tanto sanitaria como social y es un elemento clave en la discontinuidad asistencial entre los diferentes niveles. Este déficit ejemplariza la desprotección y perpetúa el conflicto generado por un sistema tradicional de cuidados que consagra la discriminación por género.
Barrera de accesibilidad por escasez y desconocimiento de los servicios
La escasa visibilidad de los servicios (especialmente los no residenciales) se debe en parte a su escasez pero también al temor de los administradores a que si se hace una difusión amplia aumentará la percepción de necesidad, la reivindicación del derecho, las cuidadoras abandonarán sus funciones y se incrementará desorbitadamente la demanda añadiendo presión a los profesionales y a los políticos.
Otros factores que dificultan la accesibilidad para la mayoría son: la estigmatización (servicios sociales para pobres), los bajos niveles culturales de los más mayores, la soledad, el aislamiento y la baja movilidad de las personas dependientes y la sobrecarga de los que les cuidan...
Los colectivos con mayores recursos económicos, culturales y con soporte familiar pueden tener mayor acceso a la información y más facilidad de movimiento y comunicación en el laberinto administrativo, y pueden obtener más fácilmente servicios públicos o privados aunque su situación no sea la de mayor necesidad (efecto Matheus).
Servicios de sustitución familiar frente a complementariedad
La residualidad y subsidiariedad de estos servicios hacen que a menudo se utilice como criterio para concesión de ayudas públicas el hecho de que la persona dependiente no tenga un soporte familiar directo. Esto tiene dos consecuencias perversas. En primer lugar, se penaliza a las familias que cuidan, que ya soportan una carga personal y económica importante, con la presunción de que si se apoya a las familias éstas abandonarán rápidamente su función. En segundo lugar, se limitan las actuaciones preventivas y de refuerzo de la red de cuidado informal existente, lo cual supone abocar a las cuidadoras a aguantar solas hasta la claudicación y la crisis, que es cuando, en todo caso, interviene el sistema formal de servicios.
Corresponsabilidad económica de la familia y copago
En la mayoría de las CCAA y en muchos municipios, con una gran disparidad de criterios, se continúa considerando que es una obligación legal de la familia apoyar económicamente a la persona dependiente y pagar parte de los servicios que son financiados públicamente. Este hecho nos sitúa ante una doble discriminación: supone un coste económico adicional al esfuerzo que ya están realizando estas familias en el caso que convivan con la persona dependiente y, por otro lado, establece por ley la solidaridad entre generaciones, en lugar de orientarse hacia un principio de derecho individual a la protección social.
El copago hace evidente la asimetría entre el sistema sanitario y social, ya que una misma persona, según esté ingresada en un hospital, en un centro sociosanitario o en una residencia, pagará directamente o no pagará por la misma atención.
El copago de servicios en función de baremos según la situación económica lleva a que sólo accedan las personas con menores ingresos y sin apoyo familiar, mientras que las personas con ingresos medios-bajos y medios quedan en situación de indefensión, excluidos de las ayudas públicas y sin poder optar a servicios privados.
Mercado de trabajo precario
La baja cobertura de servicios regulares refuerza la existencia de un mercado irregular (para el que puede pagarlo) que genera nuevas explotaciones de género y de clase. Un escenario laboral integrado por mujeres, muchas de ellas inmigrantes, que trabajan un sinfín de horas sin contrato ni seguridad, que a la vez dificulta el desarrollo profesional y la calidad estándar de los servicios y establece una competencia económica y de calidad a la baja con las empresas regulares.
Éste es el riesgo cuando se mercantiliza el cuidado sin la existencia previa de un sistema público básico de protección a la dependencia.
Mantenimiento de un sistema que no asume el conflicto social y de género ligado a la dependencia
En España, el debate sobre el derecho a la protección de la dependencia avanza muy lentamente, y por diversas razones no acaba de entrar en la agenda política. Por un lado, al no estar consolidado un sistema básico de servicios públicos de atención de larga duración, la posibilidad de crear ahora una red de servicios choca con la política de control del déficit y con la orientación neoliberal de la mercantilización de los servicios, la reducción impositiva, los beneficios fiscales y de conceder ayudas económicas puntuales. Tampoco ayuda a acelerar el debate político la escasa visibilidad de los efectos de la desprotección, debido a su carácter aún privado y familiar y a la escasa organización social de los colectivos más afectados (gente mayor, personas con discapacidades, mujeres que cuidan...).
La ley de protección de la dependencia está en la agenda de la revisión de los Pactos de Toledo (más preocupados por la viabilidad de las pensiones); se han elaborado numerosas propuestas desde los ámbitos público y privado pero sin llegar a ninguna línea de decisión clara. La opción que finalmente se tome resolverá o no la problemática planteada y será un factor de reducción o mantenimiento de las desigualdades4,12.
Los modelos con implicación pública de protección de la dependencia en la UE se orientan hacia un seguro mixto con una parte de financiación contributiva (para los que han cotizado) y/o universal (impuestos generales) complementados con una aportación de los usuarios (directa o a través de seguros privados) incentivada fiscalmente. Estos modelos han de buscar soluciones para los colectivos que no han cotizado (especialmente mujeres mayores) pero facilitan la integración en un sistema único de los servicios en tanto que universales (salud y protección social) y pueden incorporar en una cuenta única los recursos facilitando la continuidad y contrapesando los costes sanitarios y de protección social.
Los modelos privados de protección de la dependencia, apoyados o no por políticas fiscales, conllevan un factor de discriminación en tanto que sólo se aseguran las personas que tienen excedentes de ahorro o patrimonio y se pueden generar procesos de selección adversa por parte de las compañías aseguradoras buscando los clientes menos gravosos.
Consolidar como derecho garantizado la protección de la dependencia sería un elemento fundamental para avanzar hacia la reducción de las desigualdades expresadas anteriormente. Supondría, al menos en su definición clásica, establecer un acceso universal, basado en valoraciones objetivas del nivel de dependencia, a un conjunto de prestaciones garantizadas (servicios básicos o prestación económica) sin la discriminación radical según el nivel de renta, la existencia de apoyo familiar o la legislación particular del territorio en el que se vive.
Conclusiones y recomendaciones
Es preciso considerar la dependencia como una realidad emergente que hay que conocer más a fondo. Los mayores, especialmente las mujeres, es el grupo más afectado y con menores recursos personales y económicos para compensarla.
El factor clave de desigualdad se deriva del no reconocimiento del derecho efectivo a la protección entendido como un derecho universal y subjetivo. Continuar considerando que ha de ser la familia, las mujeres, las que tienen la responsabilidad central en la atención a sus familiares dependientes ha generado un déficit importante en el desarrollo de recursos que cuenta con el aguante, como si nada hubiera cambiado, de un sistema de cuidados informales sobrecargado.
La escasa implicación presupuestaria del Estado en el desarrollo de este ámbito se evidencia en la baja cobertura de la población dependiente. La red de servicios públicos es limitada, poco visible, poco diversa y con escasa intensidad protectora.
Los servicios públicos llegan a una pequeña parte de las personas con menos recursos excluyendo a los grupos con recursos medios y medios-bajos que tienen que buscar soluciones en el mercado privado (si se puede) o en el mercado sumergido. Ello genera nuevas situaciones de explotación de género y una baja exigencia de calidad en los servicios públicos que son vistos a menudo como caridad y no como derecho.
La ausencia de regulación general ha llevado a una proliferación normativa entre los diversos territorios que evidencian desigualdades entre personas de las diferentes CCAA respecto al acceso a los servicios, su intensidad y el grado de compromiso económico de la persona dependiente y su familia.
Es imprescindible avanzar hacia el reconocimiento de la dependencia como un riesgo creciente cuya protección ha de ser un derecho que asume la sociedad y no como una responsabilidad individual y familiar. Este reconocimiento ha de orientar una ley de protección y un sistema de financiación que asegure una protección básica para la mayoría12.
Agradecimientos
Agradezco las aportaciones de Maria Teresa Sancho Castiello, directora de Programas del Plan Gerontológico y del Observatorio de mayores del IMSERSO, y Antoni M. Cervera i Alemany, director del Institut d'Atenció Geriàtrica i Sociosanitària de Barcelona (IMAS-IAGS).
Bibliografía
1. Rodríguez G, Montserrat J. Modelos de atención socio-sanitaria. Una aproximación a los costes de la dependencia. Madrid: IMSERSO, 2002. [ Links ]
2. INE. Encuesta sobre discapacidades, deficiencias y Estado de salud. 1999. Madrid: INE, 2002. [ Links ]
3. Sancho M, editora. Las personas mayores en España. Informe 2002. Madrid: IMSERSO, 2002. [ Links ]
4. Rodriguez G. Cuidados de larga duración en España: contexto, debates, políticas y futuro Madrid: Unidad de Políticas comparadas (CSIC), 2002. Documento de trabajo 02-14. [ Links ]
5. Ferrando J, Borrell C, Rodríguez M. La salut de la gent gran de Barcelona. 2000. Barcelona: Ajuntament de Barcelona, 2003. [ Links ]
6. Abellan A. Problemas de vivienda y riesgos de Institucionalización. Revista Multidisciplinaria de Gerontología 1999;9:253-7. [ Links ]
7. Campo MJ. Apoyo informal a las personas mayores y el papel de la mujer cuidadora. Madrid: CIS, 2000. [ Links ]
8. Duran A. Los costes invisibles de la enfermedad. Madrid. Fundación BBV, 1999. [ Links ]
9. Observatorio de Mayores. IMSERSO-CSIC. Estadísticas. Servicios sociales para personas mayores en España. Datos globales enero 2002 (consultado 25/09/2003). Disponible en: http://www.mtas.es [ Links ]
10. Casado D, López G. Vejez, dependencia y cuidados de larga duración en España. Barcelona: Fundación la Caixa. Estudios sociales 6, 2001. [ Links ]
11. Defensor del Pueblo. La atención sociosanitaria en España: perspectiva gerontológica y otros contextos. Madrid: Defensor del Pueblo, 2002. [ Links ]
12. Comisión de la Comunidad Europea. El futuro de la asistencia sanitaria y de la atención a las personas mayores: garantizar la accesibilidad, la calidad y la sostenibilidad financiera. Bruselas: Comunidad Europea. 2001. Informe Com 2001. 723.final.15-12-2001. [ Links ]