INTRODUCCIÓN
La inducción del parto (IDP) es la iniciación del trabajo de parto mediante procedimientos médicos o mecánicos antes del comienzo espontáneo del mismo1. Se trata de una de las intervenciones más frecuentes en Obstetricia y su práctica, dentro del ámbito europeo, oscila entre el 6,8% y el 33,0% de todas las gestaciones2.1 2
Con frecuencia, se debe decidir cuál es el método más adecuado para iniciar la inducción según las condiciones clínicas de la gestante y del feto, el motivo de inducción y la madurez cervical, con el fin de alcanzar una alta tasa de parto vaginal con las menores complicaciones posibles1.
Para valorar el estado de madurez del cérvix, Edward Bishop ideó en 1964 un índice (BS) formado por la suma de cinco parámetros (dilatación, borramiento, consistencia y posición del cuello uterino, y estación fetal). Cada uno de estos parámetros podía ser valorado con puntuaciones desde 0 a 2 ó 3 puntos, siendo su puntuación total máxima de 13 puntos3. Dos años más tarde, Burnett, publicó un nuevo índice (BRS) con los mismos parámetros, pero simplificando la puntuación. En este, cada parámetro presentaba puntuaciones entre 0 y 2 puntos, con una puntuación máxima de 10 puntos4.
Aunque su uso está ampliamente extendido en el campo de la Obstetricia, ni el BS original ni el simplificado por Burnett han sido validados. Aunque existe una clara relación entre puntuaciones altas de estos índices y la facilidad de parto5)(6, no está demostrado si estos pueden predecir el resultado de parto: los autores de una revisión sistemática publicada en 2013 concluyeron que el BS es un pobre predictor del resultado de parto y que es necesaria una mayor investigación en la determinación de la capacidad predictiva de los parámetros que lo forman7.
Con este mismo argumento, Laughon y col modificaron el BS, suprimiendo los parámetros consistencia y posición8, pero esta simplificación, aunque validada, no consiguió mejorar de forma relevante su capacidad predictiva.
En sentido opuesto, Journet y col9 modificaron el BS con la incorporación de un sexto parámetro, la paridad, que concedió 2 puntos a las multíparas y 0 a las nulíparas. Esta nueva modificación se justificó porque la paridad puede modificar de forma relevante la probabilidad de parto10)(11)(12. Con ella, el índice pasó a tener una puntuación máxima de 15 puntos, aunque el estudio no aportó información sobre su capacidad predictiva.
Por todo lo anterior, nos propusimos comparar la capacidad predictiva del BS y del BRS sobre el resultado de parto frente a versiones en las que se incorpora la paridad (BSM y BRSM), en una población de gestantes con inducción del parto.
MATERIAL y MÉTODOS
Se trata de un estudio de validación interna y con un diseño de cohortes retrospectivo sobre 728 partos inducidos en el servicio de Obstetricia del Hospital “La Mancha-Centro” (HLMC) de Alcázar de San Juan (Ciudad Real), durante los años 2011, 2012 y 2013. Los criterios de exclusión fueron: inducciones con feto muerto anteparto, embarazo gemelar, edad gestacional inferior a 37 semanas y falta de cumplimentación de algún parámetro del BS.
Los métodos de inducción fueron:
- Bishop ≤6: colocación de un dispositivo de liberación prolongada (dinoprostona 10 mg intravaginal) durante 12 horas (h), seguido de amniorrexis artificial y administración de oxitocina.
- Bishop >6: amniorrexis e inducción oxitócica.
Los criterios clínicos de finalización urgente por cesárea fueron los siguientes:
-
Riesgo de Pérdida de Bienestar Fetal:
Acidosis fetal (pH intraútero) y/o ritmo sinusoide y/o bradicardia mantenida (> 5-7 minutos (min)), no relacionada con hipertonía uterina o taquisistolia.
Eventos centinela asociados a sufrimiento fetal: rotura uterina, prolapso de cordón, rotura de vasa previa, desprendimiento prematuro de placenta normoinserta.
Fracaso de Inducción (FI): IDP con >12 h de dinámica uterina activa (2-3 contracciones >40 mmHg en 10 min) sin alcanzar condiciones de parto: cérvix borrado, dilatación 2-3 cm. En gestante con antecedentes de cesárea, >9 h.
No Progresión de Parto: una vez establecidas las condiciones de trabajo activo, >4 h sin progresión de condiciones obstétricas ni de dilatación, con dinámica activa de parto y bolsa rota. En gestante con antecedente de cesárea, >3 h.
-
Desproporción pélvico-cefálica: dilatación completa, dinámica activa y pujos activos, el punto guía de la presentación no pasa del tercer plano.
Se emplearon las historias clínicas hospitalarias y el sistema electrónico de información regional para Atención Primaria de las pacientes objeto de estudio.
Variables del estudio:
Variable dependiente principal: resultado de parto (vaginal/cesárea).
-
Variables independientes principales:
arámetros que integran el BS al ingreso hospitalario: dilatación (puntuación) al ingreso, borramiento (puntuación), consistencia (dura/media/blanda), posición (posterior/medio/centrado) y estación fetal (planos de Hodge: sobre estrecho superior, I plano, II plano, III plano y IV plano).
Paridad (nulíparas/multíparas).
BS, BRS, BSM y BRSM.
-
Variables independientes secundarias:
Análisis estadístico
Se realizó un análisis descriptivo por medio de frecuencias absolutas y relativas para las variables cualitativas y media con desviación estándar (DE) para las cuantitativas.
Se estudió la asociación entre paridad y las características maternas y obstétricas, por medio de las pruebas de χ2 o t de Student, para variables cualitativas o cuantitativas, respectivamente. De la misma forma, se estudió la relación entre los distintos parámetros del BS y la paridad con el resultado de parto tanto de forma univariante como multivariante por medio de regresión logística binaria.
Los nuevos índices se crearon a partir de los parámetros del BS, BRS y de la paridad con mayor capacidad predictiva según el área bajo la curva (ABC) ROC (Receiver Operating Characteristics) y que se asociaban significativamente con el resultado de parto.
A la nuliparidad se le concedió el valor 0 en los índices modificados BSM y BRSM, y a la multiparidad 2 puntos en el BRSM y 3 en el BRS. Se decidió asignar esta puntuación a la paridad para conservar las puntuaciones totales de 10 y 13 de los índices originales.
Posteriormente, se estudió la capacidad predictiva o exactitud diagnóstica de los cuatro índices a través del ABC ROC en la población global de gestantes y en cada subpoblación (inducción con y sin prostaglandinas). Para determinar si había diferencias significativas entre los índices, se empleó la prueba de Hanley y McNeil de comparación de curvas diagnósticas.
Se determinó la sensibilidad, especificidad, valor predictivo positivo (VPP), valor predictivo negativo (VPN) y razón de verosimilitud positiva (LR+) de los diferentes puntos de corte o puntuaciones, para los índices a estudio. Este estudio de validez se realizó conjuntamente para todas las indicaciones de cesárea. El análisis estadístico se realizó con los programas SPSS 20.0 y Stata 11.
Este trabajo contó con la aprobación de la Comisión de Investigación Ético-Clínica del centro, garantizando en todo momento la confidencialidad de las historias clínicas y la información que contienen.
RESULTADOS
Tras aplicar los criterios de exclusión, la población objeto de estudio fue de 728 gestantes (Figura 1).
El 66,3% (483) eran nulíparas y el resto multíparas. La paridad se asoció estadísticamente con la edad materna, edad gestacional, IMC, cesárea anterior, parámetros del BS (excepto la estación fetal), BS, BSM, BRS y BRSM (Tabla 1).
Tabla 1 Características maternas y obstétricas, de forma global y por paridad
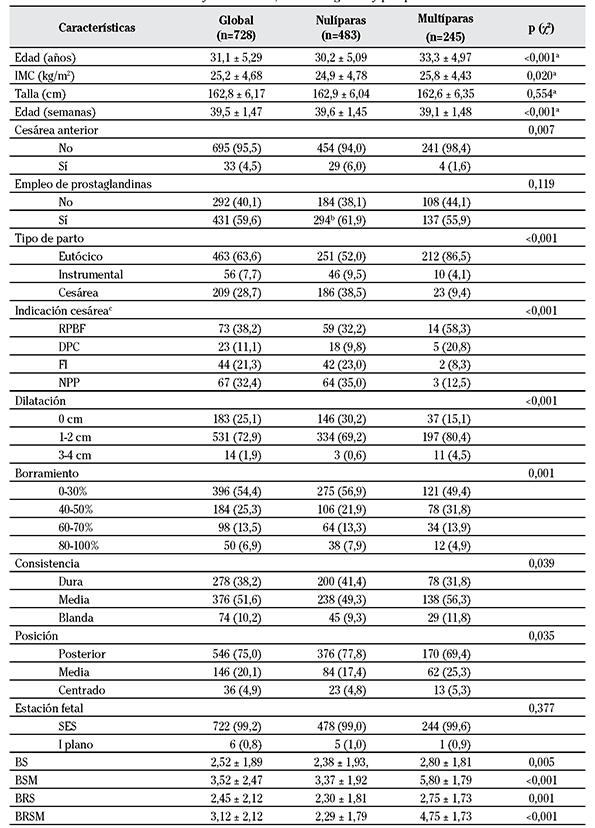
a. t de Student; b. valor desconocido en cinco nulíparas; c. RPBF: riesgo de pérdida de bienestar fetal; DPC: Desproporción pélvico-cefálica; FI: fracaso de inducción; NPP: no progresión del parto; SES: sobre estrecho superior.
Al realizar análisis univariante, todos los parámetros a excepción de la estación fetal y la posición se asociaron estadísticamente con el resultado de parto. Sin embargo, al realizar análisis multivariante entre todos los parámetros del Bishop y la paridad, solo se encontró relación estadísticamente significativa con el resultado de parto del borramiento, consistencia y paridad (Tabla 2). Las multíparas (antecedente de ≥1 parto vaginal), presentan una probabilidad 6 veces mayor de parto vaginal. El parto vaginal es 3 veces más probable al pasar de un borramiento del 0-30% al 80-100% y de 2,7 veces más al pasar de una consistencia dura a blanda (Tabla 2).
Tabla 2 Relación de los diferentes parámetros que forman el BS y la paridad con el resultado de parto vaginal (n=519) frente a cesárea (n=209)

a. N (%); b. Ajustado por el resto de componentes del BS junto con la paridad; NV: no valorable; SES: sobre estrecho superior.
En cuanto a la capacidad predictiva individual de estos, las variables con mayor capacidad predictiva fueron la paridad, el borramiento y la dilatación (Tabla 3).
Al comparar las capacidades de predicción de los cuatros índices, globalmente y según empleo o no de prostaglandinas, se observaron diferencias estadísticamente significativas entre dichos índices en todos los supuestos. Los índices modificados presentaron mayores ABC ROC que los originales (0,70 vs. 0,62 para Bishop; 0,69 vs. 0,62 para Burnett) (Tabla 3).
Tabla 3 Capacidad de predicción de parto vaginal de los componentes del BS y paridad de forma individual, y de los índices BS, BSM, BRS y BRSM de forma global y por subpoblaciones

a. Área bajo la curva ROC; b. comparación de curvas por Hanley y McNeil
Respecto de la validez de los cuatro índices en la predicción de parto vaginal, los índices modificados presentaron mayores razones de probabilidad para cada uno de los puntos de corte estudiados (Tabla 4).
DISCUSIÓN
En gestantes con IDP, las dos escalas basadas en los BS3 y BRS4 en las que se eliminó el parámetro de la estación fetal y se sustituyó por la paridad (BSM y BRSM), presentaron mejores capacidades de predicción y características predictivas diagnósticas para determinar el resultado de parto que los índices originales.
En estos nuevos índices se tomó la decisión de eliminar la estación fetal por tener una capacidad de discriminación prácticamente nula y no asociarse con el resultado de parto. Este hecho puede ser debido a que solamente 6 casos de 728 tenían una presentación cefálica situada en primer plano de Hodge, el resto estaban situadas sobre estrecho superior de la pelvis. Este resultado es totalmente plausible en nuestro medio, donde las inducciones electivas son anecdóticas. Resulta difícil encontrar gestantes que requieren una IDP con una presentación fetal en un I plano de Hodge y mucho menos en II o III plano.
Sin embargo, para Laughon y col8 y Crane y col13 el parámetro de la estación fetal fue uno de los tres más importantes, junto con la dilatación y el borramiento. Esta diferencia podría explicarse por el tipo de población sobre la que realizaron el estudio, ya que Laughon y col solo incorporaron nulíparas e incluyeron inducciones electivas. En el caso de Crane y col realizaron un estudio secundario con datos de cuatro ensayos clínicos y un 17% de la muestra presentaba puntuación de BS ≥7, mientras que en nuestro trabajo solo el 2,1% presento un BS ≥7. Además, en ambos trabajos emplearon un análisis multivariante para determinar la relevancia de cada parámetro dentro del BS en el que asumieron que los parámetros del BS tienen naturaleza cuantitativa continua, cuando en realidad son variables ordinales sobre las que no se justificó linealidad y proporcionalidad14. Por el contrario, en nuestro estudio, la paridad fue el factor con mayor capacidad predictiva en el resultado de parto. Por ello, decidimos integrarlo en los nuevos índices, coincidiendo con varios autores que también incorporaron la paridad en sus modelos predictivos en gestantes con IDP10)(11)(12)(15)(16)(17.
En este sentido, Dhall y col18 intentaron en 1987 introducir el parámetro de la paridad en una nueva escala formada además por dilatación, borramiento y consistencia. Para ello estudió a 200 gestantes y encontró mejores capacidades predictivas del resultado de parto que con el BS. Sin embargo, al emplear una escala con parámetros, sistemas de puntuación y puntos de corte diferentes no consiguió reemplazar al BS. Posteriormente, Journet y col9 publicaron un trabajo en 2012, en el que se incorporó el parámetro de la paridad al índice de BS sin eliminar ningún parámetro. Este estudio se realizó para gestantes con IDP con puntuaciones de Bishop entre 7 y 9 puntos, y emplearon únicamente oxitocina como método de inducción y el FI como única indicación de la cesárea. Los autores observaron que la paridad era un factor pronóstico importante, recomendando bajar el punto de corte de 7 a 5 para la maduración previa con prostaglandinas, para ahorrar recursos y tiempo. Sin embargo, solo se aportó información sobre su relación con el tipo de parto, pero no sobre su capacidad predictiva.
En esta misma línea de trabajo, en el presente estudio se han incluido tanto a gestantes que sólo emplearon oxitocina, como aquellas con maduración previa con prostaglandinas, sin exclusión por puntuaciones de BS y BRS. Además, creamos dos nuevos índices, otorgando a la multiparidad 3 y 2 puntos, para poder hacer comparaciones con los índices BS y de BRS, respectivamente. De esta forma se encontró que los índices originales presentaron similares capacidades predictivas entre ellos. Sin embargo, los dos nuevos índices mejoraron la capacidad diagnóstica del resultado de parto entre un 7 y un 9% (empleando como criterio el ABC ROC), con respecto a los anteriores y en todas las subpoblaciones.
También se estudiaron las características diagnósticas de diferentes puntos de corte en los cuatro índices. Para determinar el mejor índice según estas características, empleamos como criterio de comparación, puntuaciones de Bishop por encima de 6 (cérvix favorable), como recomiendan el Colegio Americano de Ginecólogos y Obstetras (ACGO)19 y la Sociedad de Obstetras y Ginecólogos de Canadá (SOGC)20. Encontramos que la LR+ para una puntuación por encima de 6 (cuántas veces es más probable tener una puntuación mayor de 6 cuando se ha tenido un parto vaginal respecto a un parto por cesárea) fue de 3,70 y de 2,90 para BS y BRS, y de 5,15 y 6,86 para BSM y BRSM, respectivamente. De esto se deduce que los índices modificados presentan mejores predicciones de forma global, por lo que podrían resultar de mayor utilidad en la práctica clínica.
A pesar de todos estos resultados creemos, al igual que Laughon y col8, que un índice simplificado podría llegar a tener la misma capacidad predictiva que el original. Este autor simplificó el índice de Bishop en solo tres parámetros: dilatación, borramiento y estación, obteniendo la misma capacidad predictiva que el índice original. Sin embargo, el cambio de los índices originales solo se podría llevar a cabo con éxito si se demostrase un beneficio claro y los cambios no supusieran modificaciones en los sistemas de puntuación, como en las dos escalas propuestas.
Entre las limitaciones del presente trabajo, destacamos que al tratarse de una población específica de gestantes con IDP y no existir inducciones electivas el rango de puntuaciones es menor. Además, los motivos de indicación del IDP, los métodos de inducción y criterios de finalización, pueden variar considerablemente entre los distintos centros, modificando el resultado de parto. Por todo ello, sería recomendable validar estos nuevos índices en gestantes procedentes de otros centros sanitarios.
Como punto fuerte del trabajo, este estudio se ha centrado en una población de gestantes con IDP con indicaciones clínicas, no electivas, que son las que realmente requieren una valoración más precisa de sus condiciones cervicales preinducción, tanto en nulíparas como en multíparas.
Por tanto, recomendamos el empleo de los nuevos índices BSM y BRSM, que incorporan la paridad, por su mayor capacidad discriminativa. No obstante, serían necesarios nuevos estudios para comparar los puntos de corte más eficientes, de cara a evitar inducciones fallidas por falta de maduración previa o un exceso en la indicación de prostaglandinas cuando las condiciones cervicales no lo requieran.
















