INTRODUCCIÓN
A pesar de que el VIH/SIDA sigue siendo una enfermedad incurable, los avances científicos con respecto al tratamiento farmacológico y los recursos de diagnóstico han permitido una reducción de la morbilidad y la mortalidad y un incremento de la esperanza de vida de las personas infectadas por dicho virus. El tratamiento con antirretrovirales ha paliado el proceso de la enfermedad, cambiando la identidad del SIDA, que se ha convertido en una condición crónica 1 2.
Todo este contexto promueve la aparición de relaciones matrimoniales entre personas con VIH en las que los dos están infectados por el virus, llamados seroconcordantes, o en las que solo uno de ellos está infectado, es decir, parejas serodiferentes. A pesar del cambio en el enfrentamiento de la infección por VIH/SIDA, que pasó de ser una enfermedad letal a tener una cronicidad controlada que no tiene cura, pero tiene tratamiento, esta situación todavía representa un gran reto para los profesionales de la salud, con respecto a medidas de prevención y el nivel de información que abarca este problema3 4.
Las parejas sexuales infectadas enfrentan problemas que van desde el riesgo de transmisión del VIH, a través de las relaciones sexuales, el estigma e incluso la gestión de la diferencia serológica, con respecto a la decisión reproductiva3.
Así, se señala una preocupación con otras dimensiones también afectadas por esta enfermedad, como las configuraciones matrimoniales de parejas serodiscordantes y las medidas preventivas adoptadas por ellas. Frente a esto, el objetivo fue analizar si existen diferencias entre las características sociodemográficas, clínicas y afectivo-sexuales en las diferentes parejas sexuales entre personas que viven con VIH/SIDA.
METODOLOGÍA
Estudio transversal que se desarrolló en un servicio de atención especializada (SAE) de un Centro Integrado de Salud en el estado de Piauí, región noreste de Brasil.
La unidad investigada tiene una estructura para atención ambulatoria de varias especialidades. El servicio cuenta con un equipo compuesto por tres infectólogos, dos enfermeros y dos técnicos de enfermería, con miras a organizar mejor el flujo de atención, y está vinculado al Sistema Único de Salud (SUS), que es el sistema de salud actual en Brasil, con acceso universal y libre. A lo largo de 2017, se trataron 216 pacientes con hepatitis virales y 996 con VIH/Sida4.
Para definir la muestra, se utilizó un cálculo de muestreo para poblaciones finitas, adoptando un error de muestreo de 0,08 y un nivel de confianza del 95,0%, lo que resultó en una muestra de 173 usuarios, basándose en una población de 715 personas. Los criterios de inclusión para el estudio fueron: individuos de ambos géneros, mayores de 18 años, quienes habían tenido en una relación fija o casual en los últimos 30 días, con resultado de una prueba serológica para VIH, habiendo desarrollado o no el síndrome; estar en el SAE al momento de la recolección de datos.
Los criterios de exclusión fueron: estar embarazada y privada de libertad, debido a las especificidades inherentes al manejo clínico de estas poblaciones y la organización de la red de atención local. Además, se excluyeron aquellos que obtuvieron acceso a medicamentos a través del Programa, pero con monitoreo de un servicio privado.
El reclutamiento de participantes fue tal como aparecieron en el servicio de asistencia, y se llevó a cabo en un lugar reservado, antes o después de las consultas con un infectólogo. Los datos se recolectaron mediante entrevistas, entre noviembre de 2016 y marzo de 2017, con la aplicación de un cuestionario con posibilidades de respuestas dicotómicas o múltiples.
Los datos se obtuvieron mediante un cuestionario semiestructurado, derivado de un proyecto macro titulado “Gestión del riesgo de transmisión del VIH entre parejas sexuales de personas que viven con el VIH/SIDA”, que se sometió a una validación teórica de la cara y un examen de contenido, por dos enfermeros investigadores con experiencia en el tema y un psicólogo con experiencia en asistir e investigar parejas serodiscordantes, que analizaron la comprensión y la relevancia de los elementos, la claridad de la redacción, la presencia de ambigüedades y los objetivos del estudio.
Se analizaron variables sociodemográficas y clínicas relacionadas con la etapa de infección por el VIH, variables de la vida afectivo-sexual y relacionadas con la oferta y las acciones del servicio de salud brindada por los profesionales.
Para caracterizar la población de estudio, se realizaron análisis descriptivos utilizando pruebas univariadas. Los datos se analizaron con la ayuda del programa informático Statistical Package for the Social Sciences, versión 20.0, y el estudio cumplió con los estándares de ética nacionales e internacionales para investigaciones que involucran seres humanos.
RESULTADO
En cuanto a las variables sociodemográficas y clínicas y su asociación con la serología de la pareja, se encontró que las parejas sexuales serodiscordantes eran en su mayoría del género masculino, 55 (31,8%), adultos jóvenes de entre 18 y 39 años, 48 (27,7%), principalmente originarios de Teresina, 47 (27,2%). En lo que atañe al nivel de educación, 28 (16,2%) de las parejas sexuales serodiscordantes tenían la enseñanza media completa; 39 (22,5%) eran marrones; 37 (21,45%), la mayoría, tenían hijos; 46 (27,9%) con un ingreso mensual de hasta 3 salarios; 48 (27,7%) con un número de personas en el hogar que variaba de 1 a 2.
Con respecto a las variables clínicas, las parejas sexuales serodiscordantes tenían un predominio de recuentos de células CD4 superiores a 500 cel/mm³, 49 (28,3%), con una carga viral indetectable, 57 (32,9%) (Tabla 1).
Tabla 1. Variables sociodemográficas y clínicas de PVVS según la serología de la pareja sexual. Teresina (PI), Brasil, 2018 (n=173)
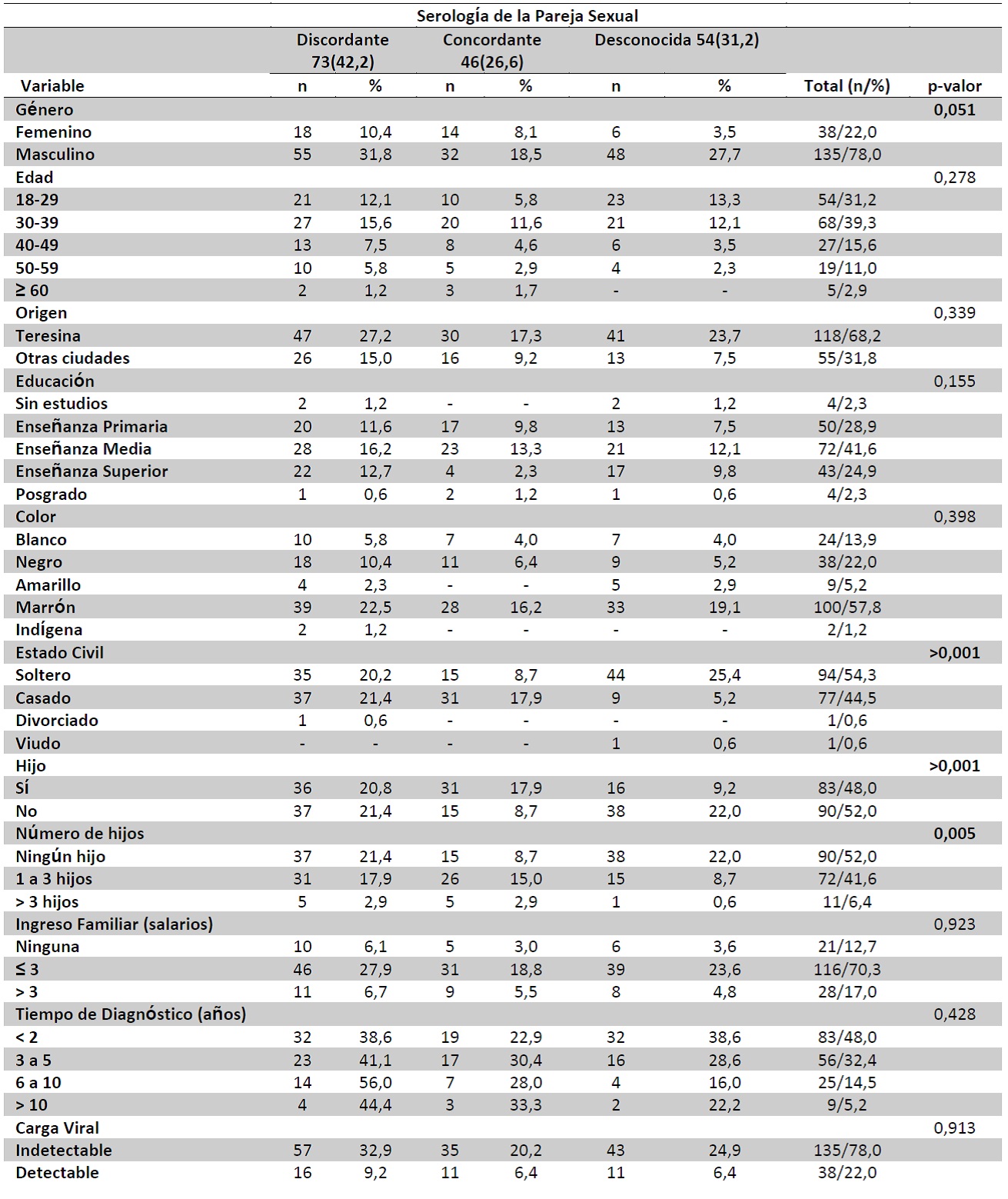
Se notó una asociación estadística entre la serología de la pareja (serodiscordante/seroconcordante/desconocida) y las variables sociodemográficas: género (p=0,051), estado civil (p> 0,001), hijo (p> 0,001) y número de hijos (p=0,005). (Tabla 1).
En cuanto a las variables afectivo-sexuales y su asociación con la serología de la pareja, 35 (20,2%) de las parejas serodiscordantes eran heterosexuales, 62 (35,8%) establecieron una relación con una pareja sexual fija. Sobre el uso del condón masculino, 80 (46,2%) declaran un uso constante, entre estos 37 (21,4%) eran serodiscordantes y 19 (11,0%) tenían serologías desconocidas. Con respecto a la coinfección de otra ITS, se observó que la sífilis era la más predominante entre los individuos investigados, 42 (24,3%), de los cuales 12 (6,9%) ocurrieron entre personas con VIH que informaron tener una pareja sexual serodiscordante de VIH.
Al analizar las prácticas sexuales, se nota una confirmación de los roles de género identificados en nuestra sociedad, en una división clara de las prácticas sexuales vaginales entre mujeres heterosexuales y el sexo anal entre hombres que tienen sexo con otros hombres (HSH). Con respecto al uso de alcohol en las relaciones sexuales entre parejas sexuales, 36 (20,8%) informaron que nunca habían practicado esta práctica y 32 (18,5%) informaron que lo hacían ocasionalmente. El uso de otras drogas durante las relaciones sexuales fue reportado por 8 (4,6%) de los entrevistados.
La revelación de la condición serológica de la seropositividad al VIH ocurrió en 53 (30,6%) de las parejas serodiscordantes, 20 (11,6%) de los individuos reportaron no revelar su seropositividad, 46 (26,6%) consideraron importante revelar que tienen VIH para la pareja sexual (Tabla 2).
Tabla 2. Variables afectivo-sexuales de PVVS según la serología de la pareja sexual. Teresina (PI), Brasil, 2018 (n=173)

La serología de la pareja sexual (serodiscordante) se asoció con las variables: tipo de pareja (p<0,001), uso del condón masculino (p=0,024), práctica sexual vaginal insertiva (p=0,013), divulgación del diagnóstico del VIH a la pareja sexual (p<0,001) y considera importante la divulgación del VIH a la pareja (p<0,001) (Tabla 2).
DISCUSIÓN
En este estudio, se notó un mayor predominio de personas que viven con VIH/ SIDA del género masculino, como se observó en otros estudios, lo que coincide con el perfil epidemiológico de la infección por VIH/SIDA en Brasil, lo que refuerza la importancia de alcanzar los hombres adultos y jóvenes para que se pueda desarrollar intervenciones y cuidados específicos5 6 7 8 9.
En este estudio, el establecimiento de parejas sexuales entre adultos jóvenes, con un ingreso de hasta tres salarios y educación básica y media completa, corrobora con un estudio realizado entre parejas que viven en el contexto del VIH/SIDA reclutados en 14 países europeos. En el presente estudio, hubo un predominio de la raza mixta, lo que puede explicarse por el predominio de este grupo étnico sobre todos los demás en Brasil, como resultado del fuerte mestizaje5 10 11.
Con respecto a las condiciones socioeconómicas, algunos autores señalan que la gestión del riesgo de transmisión sexual del VIH entre las parejas sexuales y la elección de una estrategia de prevención están influenciados particularmente por posiciones económicas, sociales, políticas y culturalmente desfavorecidas, limitando el comportamiento de prevención y capacidad de tomar decisiones sobre prácticas sexuales seguras5 6.
Con respecto a la carga viral indetectable, la supresión viral sostenida a través de la terapia antirretroviral reduce el riesgo de transmisión sexual del VIH, ampliando las posibilidades de prevención. De igual modo, otras variables también se enumeraron en la literatura como decisivas en la transmisión del VIH, como el impacto de la edad de la persona infectada, el tipo y la frecuencia de la actividad sexual, la circuncisión, la presencia de otras infecciones de transmisión sexual, el uso de métodos anticonceptivos de barrera, los antecedentes genéticos del huésped, la presencia de mutación en los correceptores del VIH, la variabilidad en los antígenos de histocompatibilidad y los receptores de inmunoglobulinas de células Killers10 11 12 13.
Con respecto a la serología de la pareja, en el presente estudio, la mayoría son parejas serodiscordantes y un porcentaje significativo desconoce la serología de la pareja. En lo que respecta a las relaciones sexuales, se subraya la preocupación por los aspectos relacionados con la transmisión del VIH, especialmente en la fase aguda de la infección, donde se produce la mayor probabilidad de transmisión. En las relaciones sexuales fijas, negociar el uso del condón representa un obstáculo para estas parejas, ya que el no uso del condón en muchas relaciones es un signo de confianza14 15.
Con respecto a las características afectivo-sexuales del presente estudio, la mayoría de las personas que viven con VIH/SIDA están en una pareja fija, casadas o en una relación estable, viviendo con su pareja. Algunos autores señalan que la transmisión ocurre principalmente entre parejas en relaciones estables, ya que este tipo de relación favorece el uso inconsistente del condón 5 16.
En el presente estudio, un porcentaje significativo de parejas que viven en el contexto del VIH son los HSH, con una serología discordante al VIH. Tratar con diferentes expresiones de sexualidad ha demostrado ser un gran reto para la sociedad y los servicios de salud, todavía muy apoyado por un modelo biomédico y heterosexista.
En relación con la orientación sexual, los HSH tienen diferentes vulnerabilidades al VIH, que pueden relacionarse tanto con actitudes y comportamientos sexuales como con las estrategias incipientes de los servicios de salud al proponer reclutamiento y asistencia cualificada para este perfil de parejas sexuales10.
Sin embargo, la literatura señala la importancia de implementar estrategias combinadas, articulando principalmente el uso del condón en todas las relaciones sexuales vinculado a la introducción de terapias antirretrovirales tempranas (ART), favoreciendo así la reducción de la carga viral en el plasma sanguíneo, independientemente de la presencia de carga viral indetectable17 18.
El uso consistente del condón en todas las relaciones sexuales todavía no es una práctica realizada de manera asidua entre un número significativo de parejas, sobre todo entre parejas sexuales discordantes, lo que demuestra la necesidad de implementar mejoras en las prácticas preventivas en los servicios de atención especializada. El uso inconsistente del condón entre las PVVS se ha identificado en estudios realizados en otros países. Un estudio realizado en Brasil mostró una prevalencia de uso del 28,7%19 20 21.
El uso de condones consistentemente entre las personas que viven en el contexto del VIH es necesario no solo entre las parejas serodiscordantes, sino también entre las parejas seroconcordantes, ya que esta estrategia evita el proceso de reinfección de cepas ya resistentes a los antirretrovirales, sirve como barrera en la diseminación de otras ITS y también disminuye la carga viral durante las relaciones sexuales21.
Otra variable que se destacó fue el uso inconsistente del condón masculino entre individuos con serología desconocida. El estudio realizado en Atlanta, Georgia, identificó una situación similar a la del presente estudio, donde se identificó que el 44% de las personas sexualmente activas que viven con la infección por el VIH tienen relaciones sexuales sin condón con parejas de VIH negativo/estado desconocido. Los participantes a menudo desconocían el estado de VIH de sus parejas sexuales22.
A pesar de la provisión de estrategias sinérgicas para la prevención de la transmisión del VIH y la promoción de la salud, la complejidad de las relaciones interpersonales todavía debilita la toma de decisiones a través de medidas preventivas, ejerciendo una gran influencia en las vulnerabilidades a las ITS23.
Mismo tras el nivel de evidencia reciente de que la supresión de la carga viral disminuye el riesgo de transmisión del VIH, es importante subrayar la posibilidad de coinfecciones, principalmente porque la presencia de otra infección de transmisión sexual favorece un incremento de la carga viral, potenciando el riesgo de propagación de este virus24.
Las principales implicaciones para los procesos de coinfecciones vinculadas al VIH implican el aumento del virus en el tracto genital y aumentan la infecciosidad del VIH relacionada con los procesos inflamatorios locales. Investigaciones previas señalan que la inflamación local causada por la uretritis está asociada con un incremento de ocho veces en la carga viral del VIH en el aparato genital.
Coexistir con el VIH y tener una relación sexual presenta grandes retos, como, por ejemplo, tratar con factores emocionales y estresores relacionados con la enfermedad, el estigma del VIH en las redes familiares y sociales, el impacto de esta revelación en las relaciones interpersonales y la falta de apoyo por parte de los servicios de atención especializada, sobre todo para la pareja VIH negativa25.
La revelación del estado serológico de la infección por el VIH influye profundamente en la rutina diaria de las PVVS, especialmente en términos de bienestar mental, relaciones sociales e incluso adherencia a la terapia con medicamentos. Los aspectos negativos vinculados a la divulgación del VIH pueden afectar profundamente la calidad de vida de estos pacientes, y el sentimiento involucrado en este evento puede conducir al autoaislamiento25.
La divulgación a un miembro de la familia puede ser un reto diferente en comparación con la divulgación a un cónyuge o pareja sexual. La predicción de las consecuencias negativas es la principal barrera para la no revelación, principalmente debido al miedo a la discriminación y la estigmatización, o incluso una reacción desfavorable de la pareja. Así, la decisión sobre cuándo y a quién divulgar se describe a menudo como un cálculo complejo que sopesa los riesgos y beneficios percibidos26.
Además, esta estrategia está siendo reconocida como una parte importante en la prevención de esta infección, sobre todo debido a la posibilidad de apoyo de la pareja para la adherencia a los cuidados clínicos, la medicación y el apoyo emocional a la persona infectada. Asimismo, la pareja aún puede discutir la mejor estrategia para ser utilizada27 28.
El impacto emocional de la divulgación del VIH para parejas serodiferentes implica un gran sufrimiento psicológico. Las pruebas científicas señalan que el estado serodiscordante aumenta la presión para una relación en términos de ansiedad, culpa y temores de transmisión que pueden ser emocionalmente agotadores, pero también hay barreras en relación con el embarazo29.
La ausencia de revelación de la condición serológica a la pareja refleja la inexistencia de diálogo entre la pareja sobre el método de prevención, donde el énfasis involucra, sobre todo, a parejas sexuales fijas con serología discordante, con un mayor riesgo de transmisión del VIH.
CONCLUSIÓN
La cronificación del VIH/SIDA ha permitido a las personas que viven con esta infección establecer una variedad de parejas (fijas, casuales, seroconcordantes o serodiscordantes). Hubo un predominio del establecimiento de una relación con una pareja sexual serodiscordante entre los individuos que se declararon heterosexuales, así como de tener una pareja fija, donde la mayoría hacían uso del condón masculino de manera consistente. La sífilis fue la coinfección más común entre estas parejas sexuales y el uso del alcohol está presente en las relaciones sexuales. La revelación de la situación serológica fue realizada por un porcentaje significativo de los participantes, y la mayoría consideraron importante revelar su condición serológica actual.
La serología de la pareja sexual mostró diferencias estadísticamente significativas entre las variables afectivo-sexuales: tipo de pareja, uso del condón masculino, práctica sexual vaginal insertiva, divulgación del VIH a la pareja y considera importante la divulgación del VIH a la pareja.











 texto en
texto en 


