INTRODUCCIÓN
La salud materna es cada vez más investigada en la comunidad científica, y el período postparto ha sido ampliamente explorado, especialmente la Depresión Postparto (DPP), identificada como un problema de salud pública1. La depresión postparto es un trastorno mental de alta prevalencia que afecta entre 10% y 20% de las mujeres en el período postparto, provocando cambios emocionales, cognitivos, conductuales y físicos que suelen comenzar entre la cuarta y octava semana después del parto y se intensifican en los primeros seis meses2.
La PPD presenta síntomas tanto psíquicos como físicos. Los síntomas físicos se caracterizan por niveles reducidos de energía y actividad y pueden estar asociados con problemas para dormir, cansancio intenso, pérdida o aumento del apetito y disminución del deseo sexual. Por otro lado, los síntomas psíquicos se caracterizan por un estado de ánimo bajo, dificultad para concentrarse y experimentar placer en situaciones que normalmente se consideran placenteras, disminución de la autoestima y sentimiento de culpa. Esa condición clínica ayuda al individuo a nutrir sentimientos de inutilidad e incapacidad y, en algunos casos, puede tener pensamientos suicidas3.
El tratamiento con PPD debe establecerse de acuerdo con la gravedad del cuadro depresivo presentado. Este tratamiento se basa en el mismo establecido para la depresión no relacionada con el puerperio, pudiendo utilizarse psicoterapia y/o farmacoterapia y, en caso de intento de suicidio o infanticidio, terapia electroconvulsiva4. Como consecuencia de este trastorno, se destaca la ausencia de interacción entre madre e hijo, lo que puede expresarse en las siguientes situaciones: hostilidad, rechazo, negligencia, agresividad, así como menor afecto y mayor ansiedad de la mujer al momento de brindar el cuidado materno3. Ante esa realidad, es evidente que el cuidado físico y emocional del bebé es vulnerable, enfocándose en posibles deficiencias afectivas e intelectuales del niño3,5.
Los principales factores de riesgo vinculados al desarrollo de la DPP son: la baja edad de las madres, la escolaridad, la multiparidad, la soltería o el divorcio y las cuestiones económicas representadas por el hecho de que la mujer o su cónyuge estén desempleados6. Las consecuencias para las mujeres afectadas por DPP están representadas por las dificultades de relacionamiento e interacción social, con déficits en la regulación de sus estados afectivos3,7.
También se describen las repercusiones tempranas y tardías para los niños. Representan manifestaciones tempranas: pobre desempeño en las pruebas de desarrollo y altos niveles de apego inseguro a la madre a los 12 meses. Los trastornos de conducta, el deterioro de la salud física, las conexiones inseguras y los episodios depresivos, por otro lado, representan las repercusiones tardías3. Cabe señalar que el pronóstico de este trastorno puerperal está fuertemente ligado al diagnóstico precoz y las intervenciones rápidas. Así, la mujer necesita atención integral durante el embarazo y en el puerperio, minimizando el riesgo de desarrollar DPP y previniendo las consecuencias mencionadas anteriormente8,9.
En esa perspectiva, se destaca que en las primeras semanas de vida del recién nacido, la mujer busca el servicio de salud, donde comúnmente se realizan las siguientes intervenciones: incentivo a la lactancia materna exclusiva, vacunación del bebé y de la madre, prueba de tamizaje neonatal, y la evaluación de riesgos para la salud del niño, la orientación sobre anticoncepción, la programación de citas de seguimiento posparto y dental para la madre y la evaluación del crecimiento y desarrollo del bebé, y la condición indicativa de DPP aún deben investigarse10,11. Sin embargo, la DPP es difícil de diagnosticar y, por lo tanto, muchas veces no es detectada por el personal de enfermería o el obstetra en un primer momento, ya que los síntomas iniciales pueden confundirse con el período de ajuste emocional postparto de la mujer puérpera, denominado tristeza postparto12.
Con base en este contexto, se considera importante que se realicen estudios científicos de seguimiento de la depresión postparto para que, ante signos de este trastorno, las mujeres sean encaminadas a un profesional especializado y calificado para establecer el diagnóstico final e iniciar la terapia. Esta intervención debe darse predominantemente en el contexto de la atención primaria a la salud, donde los enfermeros son responsables de la acogida y aún desempeñan un papel protagónico en las acciones de prevención de la enfermedad. En ese sentido13, el período ideal para esta encuesta es entre dos semanas y seis meses después del parto, o sea, durante el período en que las mujeres buscan los servicios de la estrategia de salud de la familia. Este estudio tuvo como objetivo evaluar la ocurrencia de depresión postparto y factores demográficos asociados entre mujeres seguidas en una Unidad de Salud ubicada en el área urbana de una ciudad del interior en el estado de Minas Gerais, Brasil.
MÉTODOS
Se trata de un estudio descriptivo-exploratorio, transversal, con enfoque cuantitativo aprobado por el Comité de Ética en Investigación con Seres Humanos de la Universidad de Uberaba (CAAE: 68006017.6.0000.5145). La investigación se llevó a cabo en servicios de atención primaria de salud ubicados en el distrito sanitario II del área urbana de una ciudad del interior de Minas Gerais. La selección de este distrito de salud se debe a que es bastante grande, con características sociales y económicas mixtas, y hay muchos equipos de salud de la familia en él (quince).
En este distrito de salud se identificaron 237 mujeres registradas en el Sistema de Seguimiento del Programa de Humanización Prenatal y del Nacimiento (SisPreNatal), y el tamaño de la muestra se calculó considerando una prevalencia mínima de DPP del 20%, 95% de confianza, y 5% de error, procediendo con un muestreo por conveniencia. Se establecieron los siguientes criterios de inclusión: tener al menos 18 años; estar en el puerperio que comprende la segunda semana y el sexto mes; residir en el Distrito de Salud 2 y estar debidamente registrado en el SisPreNatal. Los criterios de exclusión fueron: vivir en una zona rural del Distrito de Salud 2 o vivir en áreas cubiertas por los Distritos de Salud 1 y 3.
La recolección de datos ocurrió entre agosto/2017 a enero/2018 y se realizó de forma privada para proteger la individualidad de cada participante. Para ello, se utilizó la estructura prevista en cada una de las Unidades de Salud antes mencionadas. Se organizaron los días y horarios de recolección, con base en los horarios de mayor concurrencia de las puérperas a la unidad (prueba de punción en el talón, cita médica de la mujer o del niño, grupos de lactancia, entre otros).
Se utilizó la Escala de Depresión Postnatal de Edimburgo (EPDS), que tiene diez ítems y actualmente es de dominio público. fue desarrollado en Inglaterra en 198714. Su objetivo es acompañar la depresión postparto y su uso se ve favorecido por la facilidad y rapidez de su aplicación15,16. El valor clínico y epidemiológico de esta escala ha sido confirmado por varios estudios de validación realizados en diferentes países, principalmente entre mujeres en puerperio, con sensibilidad y especificidad en el rango de 70-85%, dependiendo del punto de corte. Cabe señalar que la Escala (EPDS) fue validada en varios países, y Augusto et al. realizó su versión portuguesa en 199615,16.
La EPDS consiste en una herramienta de auto-registro compuesta por 10 enunciados, cuyas opciones se puntúan (0 a 3) según la presencia o intensidad del síntoma. Sus ítems abarcan síntomas psíquicos como el estado de ánimo depresivo (sentimientos de tristeza, autodesprecio y culpa, ideas de muerte o suicidio), pérdida del placer en actividades que antes se consideraban placenteras, fatiga, disminución de la capacidad para pensar, concentrarse o tomar decisiones, además de síntomas fisiológicos (insomnio o hipersomnia) y cambios de comportamiento (crisis de llanto). La suma de los puntos da una puntuación de 30, siendo considerado un valor igual o superior a 12 para los síntomas depresivos, conforme definido en la validación de la escala en una muestra brasileña17. Previo a la aplicación de esa escala, se realizó una encuesta sociodemográfica, incluyendo los siguientes criterios: edad y escolaridad de la puérpera, renta familiar, número de hijos, edad del bebé, estado civil.
Los datos de la encuesta sociodemográfica fueron digitados, tabulados y consolidados en el software Microsoft Excel por mecanógrafos independientes y de doble entrada para minimizar las fallas en el ingreso de datos. La base de datos se transfirió al software BioEstat versión 5.0, a través del cual se realizó estadística descriptiva y se aplicó la prueba de chi-cuadrado para evaluar la asociación entre la DPP y la edad de la puérpera, su estado civil, su educación, la renta familiar, el número de hijos y la edad del bebé.
RESULTADOS
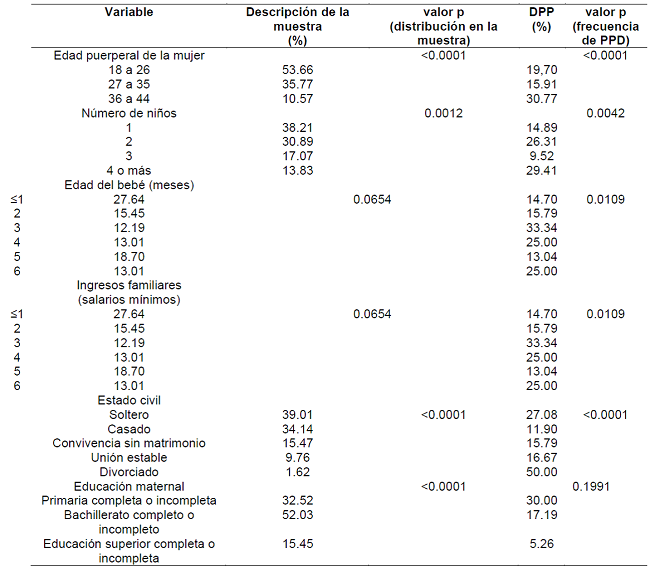
La muestra estuvo compuesta por 123 puérperas, identificándose probable depresión en 24 (19,51%) de ellas. Las características de la muestra y la distribución de los factores asociados con una posible depresión postparto se consolidan en la Tabla 1 y se detallan a continuación.
Tabla 1: Características y factores asociados a la depresión postparto en puérperas del área urbana de un municipio del interior del estado de Minas Gerais. Uberaba, MG, Brasil, 2022.
Fuente: Recopilación de datos
La edad de las mujeres osciló entre 18 y 44 años (mediana 26). Se encontró asociación entre la edad y la PPD (p<.0001), más prevalente en el grupo de edad de 36-44 años. El tamaño de los hijos osciló entre 1 y 10 (mediana 2), siendo primíparas el 38,51% de ellos, con asociación de la DPP (p=0,0042) con esta variable, con mayor prevalencia entre las mujeres con cuatro hijos o más.
La edad del bebé osciló entre 0 y 6 meses (mediana 3). Hubo asociación de probable depresión con la edad del bebé (p=0,0109), con mayor prevalencia entre las madres con bebés de 4 o 6 meses.
Además, la renta familiar varió de menos de un salario mínimo a 10, con la mitad (50,41%) ganando hasta un salario mínimo. Esta variable se asoció con la DPP probable (p<0,0001), observándose que la frecuencia de depresión posparto tiende a disminuir con el aumento de la renta familiar.
En cuanto al estado civil, 19 declararon estar en convivencia sin matrimonio, 12 en unión estable, 48 solteras, 42 casadas y dos divorciadas. En la muestra analizada, esa variable se asoció a la DPP, más prevalente entre las madres divorciadas (p<0,0001). Sin embargo, dada la baja contribución de las madres divorciadas a la muestra (1,62%), la alta prevalencia de DPP entre ellas puede no reflejar la realidad. Luego se realizó un análisis excluyendo a las madres divorciadas, en el cual no se encontró asociación entre estado civil y probable depresión posparto (p=0,0698).
En cuanto a la escolaridad, las puérperas relataron tener desde la enseñanza básica incompleta hasta la enseñanza superior completa, con mayor ocurrencia de secundaria completa incompleta o completa (52,03%). Los resultados no mostraron una asociación entre PPD y esta variable.
DISCUSIÓN
El desarrollo de la DPP en la mujer se caracteriza por una variabilidad de factores asociados, capaces de impactar negativamente la calidad de vida de la puérpera, el desarrollo de su hijo y la relación con su cónyuge5,18-20. Dado lo anterior, este estudio es relevante para la ciencia de enfermería, ya que rastrea la DPP en puérperas y la asocia a factores sociodemográficos, lo que contribuye al conocimiento de los signos de este trastorno, con el fin de establecer acciones de prevención de la enfermedad y brindar a las mujeres una atención temprana. diagnóstico.
Así como en esta investigación que detectó 24 (19,51%) mujeres con DPP en una muestra de 123 participantes, un estudio realizado en Etiopía con 450 mujeres encontró que 102 de ellas (22,4%) presentaban síntomas depresivos indicativos de DPP, y predominaban entre los primeras seis semanas después del parto21. Un porcentaje similar fue encontrado en un estudio desarrollado en el sur de Brasil, en el que 61 (21,9%) de las 278 mujeres tenían síntomas compatibles con DPP12.
Se debe valorar el período postparto y donde se realiza el seguimiento de la PPD a través de la Escala de Edimburgo. Así, un estudio en el que se aplicó la escala dentro de las 48 horas del puerperio inmediato en un ambiente hospitalario fueron reportados datos no tan significativos, ya que de 2.687 mujeres entrevistadas en el mencionado período y ambiente puerperal, en una ciudad de tamaño medio del al sur del país, sólo el 14% presentaba síntomas compatibles con DPP6.
A pesar de esa diferencia, se afirma en un estudio realizado en Brasil con 23.894 puérperas que la depresión es uno de los trastornos mentales más frecuentes en el puerperio y está relacionada con diferentes factores sociodemográficos e individuales22. Se agrega también que el daño al estado afectivo de la madre puede interferir negativamente en la maduración cognitiva y conductual del niño, así como en su relación 5,23.
Sin duda, la DPP es un problema de salud pública, ya que su frecuencia es significativa en diferentes estudios científicos, como se evidencia en esta investigación. Desde esta perspectiva, se confirmó una asociación entre la probable depresión postparto y los siguientes factores: edad del bebé, edad de la madre, estado civil, número de hijos y escolaridad.
La investigación identificó la edad materna como una variable asociada a un estado depresivo, siendo las mujeres entre 23 y 27 años más susceptibles a la DPP, lo que se acerca a los hallazgos de investigaciones científicas24) que indican que las mujeres jóvenes (20 a 24 años) son más sensibles a los síntomas depresivos. Se destaca que el embarazo en la edad adulta es un factor protector para los trastornos del estado de ánimo postparto6.
Difiere de la presente investigación, un estudio transversal que tuvo como objetivo identificar los factores de riesgo y las preocupaciones de PPD en 360 mujeres que buscaron atención en una clínica de la Autoridad de Salud Regional del Centro Norte en Trinidad y Tobago, que mostró que no hubo una asociación significativa entre PPD y la edad. Sin embargo, el estudio argumenta que las mujeres más jóvenes tienen más probabilidades de desarrollar DPP20.
Antes de la maternidad, la mujer se adecuaba a los roles inherentes (hija, esposa, trabajadora, entre otros). Luego del nacimiento del bebé, ella necesita incluir la maternidad entre estos roles, lo que suele traer cambios intensos en su vida, requiriendo una adaptación para que el cuidado del bebé pueda ser realizado. Este estudio identificó la asociación con la edad del bebé en puérperas con bebés de cuatro o seis meses. Considerando que esta condición puede estar asociada a varios otros fenómenos estresantes (falta de apoyo familiar, interrupción de actividades, que pueden derivar en problemas socioeconómicos), se justifica que los primeros seis meses correspondan a un período de ajustes emocionales y cotidianos que puede conducir a condiciones depresivas25.
Aunque la baja frecuencia de madres divorciadas pueda influir en el resultado de este estudio, hubo asociación de la DPP con el estado civil de la madre, con predominio entre las mujeres divorciadas, lo que también fue evidenciado en investigaciones científicas24) que destacan que el apoyo de la pareja es esencial para reducir el riesgo relacionado con la depresión posparto. También se argumenta sobre la importancia de que la mujer viva con su cónyuge para minimizar la DPP1.
Este estudio corrobora con los estudios ya presentados, realizados con 618 mujeres que asistieron a los servicios de salud en la ciudad de DebreBerhan, Etiopía, en los cuales se destaca que las mujeres viudas también tienen mayor probabilidad de sufrir DPP, esto si se justifica por el hecho de que tener pareja contribuye para la salud mental de la puérpera5.
La asociación con el número de hijos en esta investigación estuvo representada por tener cuatro o más hijos. Resultados similares fueron encontrados en estudios realizados en Brasil entre 2011 y 201222) y específicamente, en una ciudad de tamaño medio en el extremo sur de ese país, durante 20136, que señalan que la multiparidad está directamente relacionada con la probable depresión. Se justifica que muchos hijos tiendan a generar sobrecarga y estrés a la mujer1. Esta realidad fue detectada en un estudio realizado en los Estados Unidos, que también utilizó la Escala de Edimburgo como herramienta para la recolección de datos19.
No hubo asociación entre la PPD y el nivel educativo en este estudio. Sin embargo, una investigación brasileña reciente que utilizó la Escala de Depresión de Edimburgo24) encontró asociación con el bajo nivel de educación. En el contexto internacional, un estudio realizado en Vietnam, con 116 mujeres, detectó asociación entre DPP y escolaridad, especialmente para mujeres con bajo nivel educativo18.
En esta investigación también se observó la asociación de PPD con menores ingresos familiares, lo que también fue señalado en un estudio realizado en 201712) así como en investigaciones8,23) mencionando una asociación entre la situación económica desfavorable y la desarrollo de síntomas depresivos en el puerperio. La renta familiar se identifica como un factor de riesgo para el desarrollo de DPP. Así, un estudio realizado con 124 puérperas en los Estados Unidos muestra que las mujeres empleadas tienen menos probabilidades de desarrollar la enfermedad y también complementa que el trabajo tiene un efecto protector para la DPP19.
CONCLUSIONES
En este estudio fue posible identificar la probable depresión postparto en el 19,70% de las 123 puérperas que participaron de la investigación. Esta condición se asoció con los siguientes factores: edad del bebé (dos meses o entre cinco y seis meses), multiparidad (tener cuatro o más hijos), edad materna (36 y 44 años) y renta familiar, predominando la renta baja.
Se destaca como limitación el hecho de que el estudio no abarque factores perinatales y circunstancias asociadas al parto, que también pueden afectar el estado emocional de la mujer después del parto. Sin embargo, se pudo evidenciar que la depresión postparto necesita ser investigada en la atención primaria de salud, incluyendo aspectos sociodemográficos e individuales, para establecer un plan de atención integral desde el prenatal para prevenir este frecuente trastorno puerperal. En ese contexto, es necesario que los equipos que actúan en la atención primaria de salud, con énfasis en los enfermeros, establezcan cuidados emocionales en todas las etapas del ciclo embarazo-puerperio, con atención a la inclusión del seguimiento y seguimiento de la depresión posparto entre las acciones prioritarias durante el puerperio.











 text in
text in 
 Curriculum ScienTI
Curriculum ScienTI

