INTRODUCCIóN
Los fenómenos que integran la oseointegración constituyen un proceso secuencial que afecta a la reabsorción y aposición del tejido óseo que ha sido descrito en estudios experimentales con animales y en humanos 1 - 4 . Los requisitos para conseguir la oseointegración incluían la realización de un mínimo trauma quirúrgico, el establecimiento de una estabilidad primaria y la ausencia de infección y micromovimientos durante la cicatrización 5 - 6 .
Originalmente, la cicatrización de los implantes dentales en el hueso alveolar se refería a unos periodos de cicatrización de varios meses con el objetivo del establecimiento de un contacto directo hueso-implante a nivel histológico observado en el microscopio óptico 5 - 6 . Posteriormente, se ha reducido los periodos de cicatrización mediante la utilización de modernos sistemas de implantes que han hecho posible mejorar la rehabilitación prostodóncica de los pacientes con una carga funcional precoz 7 - 8 . En este sentido, también se ha indicado la carga inmediata de los implantes como una alternativa realista en diversos protocolos clínicos y en determinadas regiones maxilares y/o mandibulares 9 - 10 .
La inserción de los implantes en el proceso alveolar origina una serie de fenómenos de la cicatrización que incluye la necrosis y la posterior reabsorción de la zona ósea traumatizada alrededor del cuerpo del implante concomitante con la formación de hueso nuevo. Mientras el implante no altere su estabilidad primaria por la unión entre su superficie y el hueso circundante, el mantenimiento a largo plazo de esta estabilidad provocará una unión biológica entre este cuerpo extraño y el tejido del huésped 5 - 6 .
Los fenómenos biológicos que ocurren después de la extracción dental han sido estudiados en estudios con animales de experimentación y en biopsias con pacientes 11 - 12 . Los diferentes estadios que configuran la cicatrización del alveólo y la progresiva sustitución por tejido óseo duran entre 4-6 semanas, aunque la remodelación definitiva puede durar hasta 4 meses 13 - 14 .
Después de la extracción ocurren cambios morfológicos importantes. Aproximadamente entre 5-7 mm se reduce la distancia horizontal o anchura vestíbulo lingual después un periodo de 6-12 meses después de la extracción, lo que representa casi el 50% de la anchura alveolar inicial. La mayoría de estos cambios tienen lugar en los 4 primeros meses de cicatrización. A estos cambios horizontales se acompañan cambios en la altura o apicoronales con una reducción de 2 a 4,5 mm. Sobre todo si son varias las extracciones realizadas 15 - 16 .
LOS CAMBIOS OSEOS DESPUÉS DE LA EXTRACCIÓN Y LOS IMPLANTES EN ALVEOLOS FRESCOS. ESTUDIOS EN ANIMALES
Después de la pérdida de los dientes, existe una progresiva involución del hueso alveolar en sus dimensiones horizontales y verticales 17 - 18 . El estudio clásico de Araujo y Lindhe 18 tenía como objetivo estudiar los cambios dimensionales en el proceso alveolar que tiene lugar después de la extracción dental como consecuencia del modelado y remodelado óseo asociado con estos cambios 18 . 12 perros de raza Mongrel fueron incluidos en el estudio. Las alteraciones dimensionales tuvieron lugar durante las primeras 8 semanas siguientes a la extracción de los premolares mandibulares. En este intervalo se originó una gran actividad osteoclástica con reabsorción del área crestal, tanto de la pared vestibular como lingual. La reducción de la altura de estas paredes óseas fue más pronunciada en la pared vestibular. La reducción en altura fué acompañada también por una pérdida ósea horizontal causada por los osteoclastos presente en las paredes óseas del alveolo 18 .
Posteriormente, este grupo de investigación, ha evaluado los cambios dimensionales en los rebordes alveolares después de la inserción de implantes en los alveolos frescos postextracción en perros 19. En 5 perros Beagle, las raíces distales de los terceros y cuartos premolares fueron extraídas en el lado derecho, y se insertaron los implantes con superficie SLA en estos alveolos frescos. En el lado izquierdo, se dejó cicatrizando espontáneamente. En las localizaciones con implantes postextracción, el nivel de contacto hueso-implante fue localizado 2,6 ±0,4mm en la pared vestibular y 0,2 ±0,5 mm en la pared lingual, apicalmente, al nivel del implante. En las localizaciones cicatrizadas, la distancia vertical media entre la terminación marginal de las paredes vestibular y lingual fue de 2,2±0,9 mm. En las localizaciones tratadas, la pérdida de inserción ósea media de las paredes vestibular y lingual fue de 0,5±0,5 mm y de 0,2±0,3 mm, respectivamente 19 .
El estudio demuestra que a pesar de la inserción de los implantes en los alveolos postextracción, existe unas marcadas alteraciones dimensionales después de 3 meses. En este sentido, la colocación de un implante postextracción en un alveolo fresco no previene la remodelación ósea que ocurre en sus paredes. La altura resultante en las paredes vestibular y lingual después de los 3 meses de seguimiento fue similar tanto en las localizaciones postextracción tratadas con implantes como en las localizaciones cicatrizadas, mientras que la pérdida vertical ósea fue más pronunciada en la pared vestibular que en la lingual 19 .
Estudios similares han confirmados estos hallazgos histológicos, en el sentido de que la colocación de los implantes no preservan la dimensión de los tejidos duros del reborde alveolar 20 - 21 . Existe reabsorción de ambas paredes vestibular y lingual, y además, existe mayor pérdida ósea marginal en la pared vestibular 20 .
Diversos estudios experimentales han demostrado que las características del implante pueden influir en la respuesta ósea. El diseño, la rugosidad de la superficie, la posición quirúrgica y el tipo de carga tienen una gran importancia en los implantes insertados en alveolos postextracción 22 - 27 .
La posición quirúrgica de los implantes puede influir en el grado de oseointegración. En este sentido, un estudio evalúa el contacto hueso-implante (BIC) en implantes postextracción insertados a diferentes niveles en relación a la cresta ósea en 6 perros Foxhound. El estudio comprendía la extracción de los segundos, terceros y cuartos premolares y la inserción randomizada de tres implantes en cada hemimandíbula a nivel crestal (grupo control) y a nivel subcrestal 2 mm por debajo (grupo test) 22 . Todos los implantes cicatrizaron sin problemas. Los valores totales medios de BIC fueron de 44,52%±8,67% y 39,50% ±9,25% a las 8 y 12 semanas, respectivamente para el grupo control; y de 47,33%±5,23% y de 53,85%±4,21% a las 8 y 12 semanas en el grupo test, respectivamente 22 . El presente estudio reveló una mayor reabsorción en la cresta vestibular que en la cresta lingual. Esta deshicencia ósea después de la inserción de los implantes postextracción puede tener importancia estética porque puede exponer las espiras de los implantes. La reabsorción ósea fué menor en el grupo de los implantes colocados subcrestalmente. Además, los mayores valores de BIC fueron encontrados en los implantes insertados de forma subcrestal 22 .
Además de la posición macroscópica del implante en la técnica postextracción, la superficie rugosa o tratada puede mejorar la respuesta ósea en animales de experimentación comparada con la superficie mecanizada (implante Mk III Groovy RP, NobelBiocare ® , Figura 1 ). De hecho, los defectos marginales óseos pueden cicatrizar mejor con una superficie rugosa, y la superficie mecanizada parece ser menos predecible 23 . Un estudio realizado en perros valora estos aspectos tanto en técnica sumergida como no sumergida. Después de las extracciones, a los 3 meses, se realizó un gap circunferencial alrededor del lecho implantario de 1 a 1, 25 mm. Se insertaron en cada hemimandíbula 2 implantes, uno con superficie rugosa y otro con superficie mecanizada. Los implantes derechos fueron sumergidos y los izquierdos no sumergidos 23 . Los animales fueron sacrificados a los 4 meses, los bloques fueron disecados e incluidos en parafina. Los defectos marginales alrededor de los implantes con superficie rugosa presentaron una cicatrización ósea completa con un alto grado de oseointegración tanto los sumergidos como los no sumergidos. La cicatrización de los implantes mecanizados se caracterizó por un imcompleto sellado y la presencia de tejido coenctivo entre el implante y el hueso neoformado 23 .
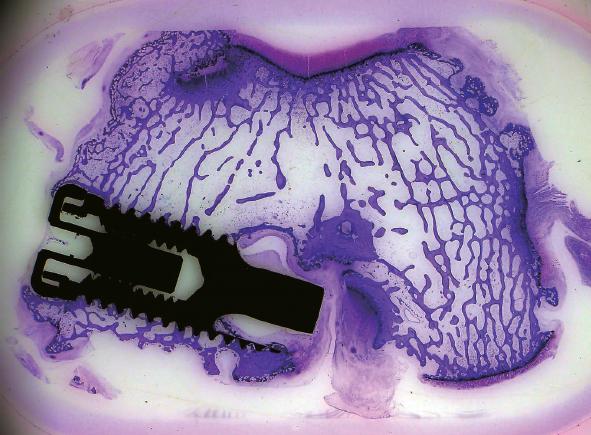
La configuración y el tamaño de los implantes también puede influir en la oseointegración de los implantes insertados de forma inmediata en alveolos frescos postextracción (Implante IPX, Galimplant ® , Figura 2 ) 27 . En este sentido, en 6 perros Labrador se realizó un estudio con dos tipos macroscópicos de implantes, implantes control de forma cilíndrica y de 3,3 mm de diámetro e implantes test de forma cónica y diámetro de 5 mm 27 . Después de 4 meses de cicatrización, la cresta alveolar sufrió un proceso de reabsorción tanto en los implantes test como control. La reabsorción fue más pronunciada en la pared vestibular y significativamente más en los implantes test de 5 mm (2,7mm± 0,4mm) que en los control de 3,3 mm (1,5mm± 0,6mm) 27 . Este estudio indica que el diseño macroscópico en forma de raíz y diámetro ancho de los implantes no previene la reabsorción de la cresta alveolar. Al contrario, la reabsorción es más marcada en el área vestibular y lingual de estos implantes que en los standard cilíndricos 27 .

Figura 2 Implante con plataforma reducida y superficie arenada+grabada en alveolo postextracción de perro Beagle. 12X
Además, de la geometría macroscópica y de la superficie de los implantes, la misma técnica quirúrgica puede influir en los resultados de la respuesta ósea a los implantes postextracción 28 . Así mismo, la realización de una técnica con o sin colgajo puede modificar la respuesta ósea a los implantes 29 . Un estudio compara la estabilidad y la oseointegración de los implantes en la mandíbula de 6 perros, con ambas técnicas quirúrgicas donde los premolares y molares fueron extraídos. La estabilidad primaria (ISQ) se incrementó a las 8 semanas sin diferencias entre ambas técnicas. El porcentaje de contacto hueso-implante fué del 60,27% ±30,99% para la técnica sin colgajo y del 59,73%±17,12% para la técnica con colgajo 29 .
ESTUDIOS CLINICOS EN PACIENTES
Las observaciones de los cambios dimensionales que siguen a la extracción dental en animales de experimentación coinciden con los hallazgos de otros estudios clínicos realizados en pacientes 17 , 30 . Botticelli et al 17 valoraron las alteraciones dimensionales durante un periodo de 4 meses siguiendo a la inserción de implantes en alveolos frescos postextracción. 18 pacientes con 21 dientes diagnosticados para su extracción fueron incluidos en el estudio. Se levantaron colgajos y se realizaron las extracciones, sin utilización de membranas o biomateriales. Los implantes fueron insertados de forma no sumergida con un tornillo de cicatrización expuesto al medio oral. A los 4 meses de cicatrización se realizaron de nuevo las mediciones 17 . 52 defectos marginales excedían de los 3 mm en el inicio de la investigación, 17 linguales y 14 proximales. Las paredes óseas de los alveolos postextracción presentaron cambios notables. La reabsorción de la pared vestibular alcanzó al 56%. La reabsorción de la pared lingual/palatina fué del 30%. El estudio concluyó que el gap marginal entre el alveolo y el implante tuvo una cicatrización predecible con formación de hueso y resolución del defecto. Los datos analizados de las mediciones dimensionales demostraron que los defectos vestibulares y linguales/palatinos se resolvieron mediante una formación de hueso nuevo en el interior de los defectos y una importante reabsorción por fuera del proceso alveolar 17 .
Algunos autores sugieren que la inserción inmediata de los implantes en los alveolos frescos postextracción pueden contrarrestar el proceso de remodelación ósea y preservar las dimensiones del reborde alveolar 31 - 33 . Sin embargo, los estudios experimentales realizados en animales han fracasado en demostrar esta hipótesis 17 , 19 .
Araújo et al. 19 - 20 observaron que existe una reabsorción pronunciada de las paredes óseas vestibulares y linguales después de la inserción inmediata de los implantes en alveolos frescos postextracción. Sin embargo, los estudios longitudinales a largo plazo indican que no hay diferencias significativas en el éxito y en los resultados estéticos entre implantes inmediatos e implantes diferidos 34 - 36 .
Las condiciones quirúrgicas ideales de los implantes inmediatos en alveolos frescos incluye la realización de una técnica atraumática para la extracción dental, la preservación de las paredes del alveolo, y el curetaje alveolar para eliminar las posible presencia de posibles restos patológicos inflamatorios y/o infecciosos 37 - 39 . La estabilidad primaria es también un requisito esencial para conseguir una adecuada inserción de los implantes que deben exceder de a 3-5 mm, apicalmente, la longitud del alveolo, y el diámetro del implante debe ser mayor que la anchura del alveolo postextracción 40 - 42 .
Gehrke et al. 43 demostraron que la estabilidad de los implantes insertados en alveolus postextracción o en localizaciones cicatrizadas presentaron una similar evolución del ISQ a lo largo del tiempo (con datos obtenidos en tres temporalizaciones, a los 0, 90 y 150 días).
La experiencia clínica en los últimos 15 años ha demostrado el éxito del tratamiento con implantes inmediatos postextracción. En este sentido, se ha incrementado el número de artículos relacionados con la inserción de implantes de forma inmediata después de la extracción dental en la literatura científica porque la evidencia experimental y clínica ha sido extraordinaria 44 - 46 . Este interés creciente es consecuencia del hecho de que este enfoque inmplantológico puede clínicamente reducir el tiempo de tratamiento y el número de cirugías, disminuyendo el impacto clínico negativo en el paciente. Además, una ventaja adicional radica en que el alveolo postextracción presenta una única fase de cicatrización y se disminuye aunque no se evita la reabsorción del hueso alveolar 44 - 46 .
Los implantes inmediatos postextracción pueden ofrecer ventajas clínicas importantes en la preservación de los tejidos blandos y duros alrededor de los implantes 47 . Esta técnica reduce la altura de los defectos óseos en un 13,1% y en un 20% reduce el defecto óseo horizontal. La preservación de la anchura y altura del reborde óseo no solamente es importante para la inserción del implante sino que puede ser crítico sobre todo en áreas con especial importancia estética 47 .
Desde un punto de vista clínico, la técnica de implantes inmediatos postextracción se ha convertido en una técnica implantológica frecuente con un alto grado de predictibilidad similar a la inserción de implantes de forma convencional con unas tasas elevadas de éxito superior con tasas de éxito superiores al 95% 46 . Un estudio valora los resultados de las restauraciones inmediatas en implantes dentales unitarios insertados después de la extracción y cargados de forma inmediata 42 . 36 pacientes con pérdidas dentales unitarias anteriores fueron tratados con 64 implantes de conexión interna y de superficie arenada y grabada 42 . Todos los implantes fueron insertados después de la extracción correspondiente y fueron cargados de forma inmediata. A los 3 meses se realizaron las prótesis definitivas. Los hallazgos clínicos indican una supervivencia y éxito de los implantes del 96,9%, después de un periodo medio de carga funcional de 58,7 meses, ya que 2 implantes se perdieron 42 .
El proceso biológico de remodelación ósea influye en la pérdida ósea marginal en los implantes postextracción tanto en estudios experimentales como clínicos 18 . Los factores relacionados con los implantes como la geometría macroscópica, la superficie del implante y la conexión implante-pilar influyen en este respuesta biológica provocando diferentes grados de oseointegración 27 .
En los implantes postextracción se configura en la fase inicial un defecto óseo residual (gap) entre el cuello del implante y las paredes del alveolo. Sin embargo, los resultados clínicos a largo plazo indican que los tejidos periimplantarios se mantienen con éxito, como demuestra un estudio a 10 años, con un éxito del 100% de supervivencia, donde el 82% de los implantes presentaban solamente una pérdida ósea media de 0,6mm-1,5mm 48 .
La pérdida de hueso crestal es un parámetro biológico importante para evaluar los resultados clínicos de los implantes postextracción. En este sentido, en un estudio a 2 años, la pérdida media de hueso marginal fue de 0,67 mm, con un rango de 0 a 1,5 mm 39. Estos hallazgos clínicos son confirmados por diversos estudios que han demostrado que los implantes inmediatos postextracción mantienen de forma exitosa sus niveles originales de hueso marginal periimplantario 46 - 47 .
Además, los niveles de tejidos blandos pueden ser mantenidos por su importancia estética, como demuestra un estudio a 3 años en implantes postextracción maxilares donde el margen mucoso se encontraba al mismo nivel que originalmente después de la inserción en el 43% de las localizaciones bucales, mientras que en el 30% existía una ganancia de 1 mm 45 .
En este contexto, Abrahamsson et al. 49 compararon la mucosa y los tejidos óseos alrededor de implantes no sumergidos y sumergidos encontrando que los parámetros como la longitud de la barrera epitelial o de la mucosa periimplantaria, la altura de la zona integrada del tejido conectivo, el nivel de hueso marginal, y la densidad del hueso entre las estrías o roscas del implante eran exactamente idénticas entre los dos grupos experimentales al final del periodo de cicatrización 49 .
CONCLUSIONES
Desde un punto de vista histológico, en general los implantes postextracción se oseointegran con una buena respuesta biológica directa entre la superficie del implante y el tejido óseo del huésped. Sin embargo, en los tejidos periimplantarios después de la extracción, existe un proceso involutivo con reabsorción ósea y disminución de la anchura de los tejidos blandos, con especial prevalencia en las paredes alveolares.