INTRODUCCIÓN
La estenosis de la bifurcación aórtica es una consecuencia de la arteriosclerosis en un gran número de casos. Es una forma particular de enfermedad oclusiva arterial periférica (1).
CASO CLÍNICO
Varón de 65 años con antecedentes de infarto agudo de miocardio, tabaquismo, hipertensión e hiperlipidemia, que acudió a consulta por claudicación severa de la extremidad inferior izquierda, que limitaba su estilo de vida (Rutherford de clase 3). Únicamente presentaba pulso femoral derecho. El resto estaban ausentes. El índice tobillo-brazo (ITB) era de 0,40 (izquierda) y de 0,80 (derecha). El angio TAC realizado mostraba una oclusión total crónica de la arteria ilíaca externa (AIE) izquierda con recanalización distal en la arteria femoral común (AFC) (TASC C-D) (Fig. 1A). El paciente se encontraba en tratamiento médico con antiagregantes, estatinas y cilostazol, sin obtener mejoría. Tras la valoración de las opciones de tratamiento, incluida la cirugía abierta (endarterectomía iliofemoral retrógrada o derivación aortobifemoral), se decidió realizar una intervención endovascular percutánea.

Figura 1 A. Angio TC que muestra oclusión total crónica (OTC) de la arteria ilíaca externa izquierda (AIE) con recanalización distal a través de los vasos colaterales dependientes de las epigástricas. B. Arteriografía que muestra la oclusión de la AIE izquierda (línea punteada), recanalizando en la arteria femoral común (AFC).
Se canalizó vía radial ecoguiada con una aguja de calibre 21 y un introductor corto de 6 Fr. Después, se administraron por vía intraarterial 200 µg de nitroglicerina y 5000 UI de heparina para prevenir el vasoespasmo. Se cambió el introductor corto por uno de 6 Fr de 90 cm, se cateterizó la aorta abdominal y se realizó una arteriografía diagnóstica para evaluar el sector aortoilíaco. Se avanzó un catéter MPA1 Tempo 5 de 125 cm (Cordis) sobre una guía Advantage (Terumo) de 0,035’’ de 260 cm para selectivizar el sector ilíaco izquierdo y se realizó de nuevo una arteriografía, que mostró una oclusión total crónica (OTC) de la AIE, recanalizando en la AFC (Fig. 1B). Se atravesó la lesión utilizando la guía Advantage de 0,035’’ y la guía se avanzó hasta la arteria femoral superficial (AFS). Se realizó una punción radioguiada sobre la AFS colocando un introductor de 6 Fr para prevenir una intervención retrógrada dada la extensión y la complejidad de la OTC. La guía Advantage se extrajo a través del introductor colocado en la AFS (con la técnica through and through).
A través del acceso femoral se colocó un catéter vertebral de 4 Fr. Se colocó una guía hidrofílica (Terumo) y se dejó la guía Advantage en el acceso radial (Fig. 2A). Con la guía Advantage se canalizó la arteria ilíaca interna (AII) y con la hidrofílica, la AIE. En primer lugar, se colocó en la arteria ilíaca común (AIC) un stent balón expandible de 8 × 58 mm (Biotronik) (Fig. 2B). Se realizó una predilatación con un balón de la AIE y AII (Fig. 2C). Se desplegó un stent autoexpandible Viabahn (Gore 7 × 100 mm) en la AIE distal con una superposición de 2 cm con el stent de la AIC (Fig. 2D). Tras el despliegue, se realizó una angioplastia con balón no distensible de 7 mm de diámetro dentro del stent cubierto para minimizar el riesgo de futura hiperplasia de la íntima. En la AII se colocó un stent balón expandible de 7 × 25 mm (Dynamic) con buen resultado angiográfico (Figs. 2E y 3).
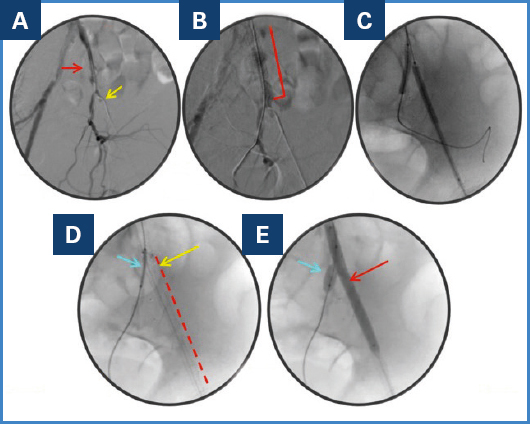
Figura 2 A. Guía Advantage™ (flecha roja) en la AII (desde el acceso radial) y catéter en la MPA (flecha amarilla) colocado en la AIE (desde el acceso femoral). B. Stent balón expandible (Biotronik) de 8 × 58 mm desplegado en la AIC. C. Predilatación con balón de la AIE y de la AII. D. Stent autoexpandible (Viabahn, Gore) desplegado en la AIE distal (línea roja); margen distal del stent en la AIC (flecha amarilla); balón en LA AII (flecha azul). E. Stent balón expandible (Dynamic 7 × 25 mm) en la AII (flecha azul) mientras se realizaba una ATP con balón de 7 mm en la AIE (flecha roja).

Figura 3. Arteriografía final que muestra un stent permeable en la AIE izquierda (L. EIA), así como los márgenes proximal y distal del Viabahn®. L. CIA: arteria ilíaca común izquierda; L. IIA: arteria ilíaca interna izquierda.
El acceso femoral se cerró con un Perclose Proglide (Abbott) y se realizó una angiografía desde la vía radial que mostró un cierre exitoso y la permeabilidad de la AFS.
El introductor en la arteria radial izquierda se retiró sin complicaciones. Se colocó una banda TR (Terumo) en el sitio de punción de la arteria radial izquierda.
El paciente fue dado de alta al día siguiente del procedimiento con atorvastatina de 40 mg cada 24 horas y antiagregación plaquetaria con aspirina de 100 mg cada 24 horas.
Se realiza un seguimiento clínico detallado 1, 6 y 12 meses después del procedimiento durante el que el paciente refiere una mejoría significativa de los síntomas (clase 1 de Rutherford) y mantiene un ITB izquierdo normal.
DISCUSIÓN
En los últimos años los dispositivos y las técnicas intervencionistas han evolucionado considerablemente y algunos estudios han observado que el tratamiento endovascular de lesiones oclusivas aortoilíacas extensas no es inferior al de la cirugía abierta (3-5). Se han realizado varias series que evalúan la eficacia del tratamiento endovascular e híbrido de TASC II C y D en la patología aortoilíaca (2,4), pero solo unas pocas han comparado directamente ambas técnicas (3,4). Llegan a la conclusión de que, para la patología compleja del sector aortoilíaco, la terapia endovascular e híbrida tiene altas tasas de éxito técnico y menos complicaciones hospitalarias, pero mayores tasas de reintervención en comparación con la reparación abierta (3,4). A pesar de estos logros, las guías más recientes siguen recomendando un abordaje endovascular de entrada solo en casos seleccionados: en pacientes con comorbilidades graves, realizado por un equipo experimentado, y sin comprometer las opciones quirúrgicas posteriores (4).
Como acceso vascular, aunque el acceso femoral sigue siendo de elección para el tratamiento de lesiones ilíacas, pueden utilizarse sitios alternativos, como la arteria pedia, la AFS y las radiales para dar apoyo en una lesión altamente calcificada en caso de que la arteria femoral común esté enferma o para reducir las complicaciones del acceso vascular asociadas con la punción de la arteria femoral (5,6).
Ha habido un cambio en el enfoque general de la investigación de las comparaciones de la terapia endovascular sobre qué tipo de terapia endovascular es la más eficaz (4,7).
Históricamente, los stents cubiertos (CS) se reservaban para aneurismas ilíacos, fístulas arteriovenosas y perforaciones iatrogénicas (7). Sin embargo, estudios recientes han proporcionado resultados alentadores de los CS en comparación con los stents no cubiertos (BMS) para las lesiones ilíacas (4,7). El ensayo COBEST (8) demostró la equivalencia del CS y del BMS en el tratamiento de las lesiones TASC A y B, pero encontró que el CS era superior al BMS en cuanto a permeabilidad en las lesiones TASC C y D.
La preservación de la circulación pélvica al realizar una intervención aortoilíaca es fundamental, dado que una correcta circulación colateral es de crucial importancia para evitar complicaciones graves, como la isquemia intestinal (principalmente de colon) o la paraplejia (9,10).
Debido a la alta incidencia de claudicación glútea y disfunción sexual en pacientes sometidos a exclusión bilateral de AII, la literatura actual sugiere que, al menos, debe preservarse una AII en casos de afectación bilateral siempre que sea anatómicamente factible (9,10). En la afectación unilateral de AII, la incidencia y la prevalencia de claudicación glútea y de disfunción sexual es menor que en las de exclusión bilateral (alrededor del 8 %) (9,10). Cabe señalar que, dado que el porcentaje no es despreciable, se puede argumentar que la revascularización de la AII debe intentarse siempre que sea factible, lo que se justifica, además, por la amplia variedad de dispositivos actualmente disponibles para lograr ese objetivo.
CONCLUSIÓN
El tratamiento endovascular de la enfermedad oclusiva aortoilíaca compleja (TASC C-D) mediante una combinación adecuada de balones autoexpandibles y stents cubiertos puede tener resultados aceptables, con buena permeabilidad y buen resultado clínico. Cuando sea posible, debe preservarse la arteria ilíaca interna, especialmente si la contralateral está ocluida. Este caso ilustra cómo el acceso radial puede utilizarse como herramienta complementaria en el tratamiento de lesiones vasculares complejas de las extremidades inferiores.














