Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Actas Urológicas Españolas
versión impresa ISSN 0210-4806
Actas Urol Esp vol.33 no.3 mar. 2009
Angiomixoma agresivo penoescrotal
Penoscrotal agressive angiomyxoma
Luís Xambre*, Manuel Cerqueira**, Isabel Guimaraes***, Fernando Carreira**, Teresa Galán****
*Servicio de Urología. Centro Hospitalar de V.N. Gaia/Espinho, V.N. Gaia, Portugal.
**Servicio de Urología. Hospital Pedro Hispano. Matosinhos, Portugal.
***Cirugía Plástica y Reconstructiva.
****Servicio de Anatomía Patológica. Hospital Pedro Hispano. Matosinhos, Portugal.
Dirección para correspondencia
RESUMEN
Angiomixoma agresivo designa una neoplasia mesenquimatosa extremadamente rara. Afecta casi exclusivamente estructuras genitales, pélvicas o perineales de pacientes de sexo femenino, siendo muy raros los casos que envuelven el sexo masculino. Se trata de neoformaciones bien caracterizadas desde el punto de vista histológico y de comportamiento benigno.
Los autores presentan un caso clínico de un tumor de este tipo en un adulto joven de sexo masculino con envolvimiento penoescrotal de grandes dimensiones implicando exéresis y reconstrucción compleja, con recurso a colgajos e injertos cutáneos.
Es igualmente realizada una revisión bibliográfica exhaustiva sobre el tema englobando aspectos etiopatogénicos, clínicos, de imagen, anatomo-patológicos y de diagnóstico diferencial, así como terapéuticos y de pronóstico.
Palabras clave: Angiomixoma agresivo. Escroto. Tumor mesenquimatoso.
ABSTRACT
Aggressive angiomyxoma denotes an extremely infrequent mesenchymal tumour. In virtually every case it involves genital, pelvic or perineal female structures. Cases involving male patients are extremely rare. It is a distinctive tumour with a characteristic clinical course and specific and well characterized microscopic features.
The authors report an additional clinical case in a young male patient with massive scrotal and penile involvement, necessitating exeresis followed by complex reconstructive procedure implying flap and graft use.
A review of the available literature concerning etiopathogenic, clinical, imagiologic, histological and differential diagnosis, therapeutic and prognostic aspects is also presented.
Key words: Aggressive angyomixoma. Scrotum. Mesenchymal tumour.
El angiomixoma agresivo designa una neoplasia mesenquimatosa extremadamente rara, perfectamente individualizada en lo que respecta a critérios de diagnóstico histológico. Se caracteriza por un comportamiento localmente infiltrativo, alcanzando habitualmente grandes dimensiones, aunque muy raramente metastize. Hasta el momento sólo hay descritas escasas decenas de casos en el sexo masculino, con afectación casi exclusiva de los genitales externos o cordones espermáticos.
Los autores presentan un caso adicional de este tumor, exuberante, en un paciente joven de sexo masculino. En el tratamiento fueron usados procedimientos reconstructivos haciendo uso de colgajos y el uso de injertos, antes nunca descritos en el tratamiento de estas situaciones.
Caso clínico
Paciente de sexo masculino, 18 años de edad, presentando antecedentes de atraso del desarrollo psico-motor, trombocitopenia auto-inmune, neumonía linfocítica granulomatosa difusa, síndrome anti-fosfolipídeo, esplenomegalia, obesidad central, soriasis inversa y psicosis. Medicado con alendronato de sodio, haloperidol, lorazepam, trihexifenidilo, omeprazol, carbonato de calcio y hierro oral. Enviado a la consulta de urología por aumento del volumen progresivo de los genitales externos. Refería tumefacción generalizada y difusa de la piel escrotal, condicionando dificultad miccional, de la marcha e higiene deficiente. Negaba antecedentes quirúrgicos genitales, inguinales o pélvicos. Sin antecedentes de radioterapia inguinal o pélvica. Negaba haber estado en países asociados a filariosis o cuadros compatibles con erisipela inguinal/genital.
Al examen objetivo presentaba marcado espesamiento de la piel y túnicas de los genitales externos, endurecido, indoloro, de límites mal definidos, envolviendo toda la circunferencia y hasta peniana, mimetizando edema penoescrotal masivo (Fig. 1). Aparentemente las porciones dorsales de la piel escrotal no estaban envueltas por el proceso. A la palpación las túnicas eran perfectamente móviles en relación a los planos profundos, tales como los cuerpos cavernosos y glande, que no presentaban alteraciones. Adicionalmente presentaba lesiones de tipo psoriásico en la región interna de los muslos y peri-umbilical, con aspectos de maceración y exudado importantes. La palpación de las regiones inguinales no ponía en evidencia adenopatías sospechosas. Miembros inferiores sin edemas. Tacto rectal sin masas anormales. Sin adenopatías periféricas.
En términos analíticos únicamente era notoria una trombocitopenia discreta (123.000/mL), no registrándose cualquier otra alteración como leucocitosis o eosinofília.
Para descartar neoformaciones/adenopatías pélvicas o inguinales, fue pedido TAC pélvico que no reveló cualquier anomalía, excepto un marcadísimo espesamiento de la piel y túnicas genitales.
Sin antecedentes que permitieran orientar para otro tipo de diagnóstico, fue adelantado el diagnóstico de linfedema idiopático genital, en este caso linfedema praecox, dada la edad de presentación.
Con la intención de mejorar el trofismo de la piel circundante y la sintomatología urinaria, fue colocada cistostomía percutánea y sometido a terapéutica antibiótica y anti-fúngica durante dos semanas. Se verificó mejoría clínica acentuada de las lesiones cutáneas exudativas, sin modificación de las áreas propiamente afectadas por la enfermedad.
En ese momento se procedió al tratamiento quirúrgico de la situación. Este consistió en la exéresis de toda la piel macroscópicamente afectada, colocación de injertos cutáneos para cobertura de la hasta peniana y confección de neo-escroto con colgajos cutáneos de piel vecina. En primer lugar fue realizada una circuncisión, seguida de incisión peniana dorsal longitudinal de la piel y túnicas hasta la profundidad de la fáscia de Buck, con disección circunferencial de la totalidad del hasta peniana llegando a la base del pene. A continuación fue realizada una incisión arciforme a nivel de ambas regiones inguinales, teniendo como centro la base del pene. A partir de la misma fueron aislados los cordones inguinales, exteriorizados los testículos y realizada inversión de la túnica vaginal. Bajo control de todas las estructuras importantes, se procedió a la exéresis de la piel afectada. Una vez que la porción dorsal de la piel escrotal no se encontraba aparentemente afectada (como de resto es típico en las situaciones de linfedema), esta no fue retirada, permitiendo tener así piel suficiente para confeccionar un neo-escroto a través de la rotación anterior de la misma. Las incisiones inguinales y el escroto fueron cerrados después de la colocación de drenos aspirativos. Para cobertura del hasta peniana se procedió a la recogida de injertos cutáneos de piel parcial a nivel del muslo que fueron colocados directamente sobre la fascia de Buck, en disposición helicoidal. Los drenos fueron retirados el segundo día postoperatorio y el apósito compresivo el quinto día verificándose viabilidad total del material injertado.
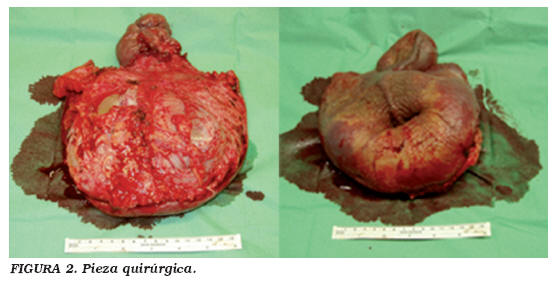
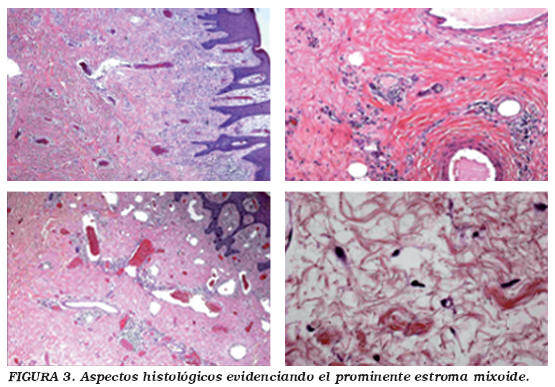
Durante el acto quirúrgico era notoria la consistencia gelatinosa acentuada de las túnicas, con aparente aspecto translúcido y exudación acentuada. La pieza quirúrgica comprendiendo piel peniana y escrotal afectada totalizaba 1,05 Kg (Fig. 2). El resultado anatomo-patológico puso en evidencia un tumor mixoide hipocelular con abundante estroma y células fusiformes, con ausencia de atipia celular y de mitosis, infiltrante y con componente prominente de vasos de calibre variado y ectasiados (Fig. 3). Inmunohistoquímica: vimentina +; CD 34 +; desmina e actina negativos. Conclusión: aspectos compatibles con angiomixoma agresivo.
Después de 13 meses de seguimiento, el paciente se encuentra bien, sin evidencia clínica de recidiva y satisfecho del punto de vista estético (Fig. 4).
Discusión
Los angiomixomas agresivos son neoplasias mesenquimatosas caracterizadas por la presencia de células fusiformes dispersas y numerosos vasos sanguíneos de medio calibre envueltos por una matriz mixoide abundante. El término fue propuesto por Steeper y Rosai1 en 1983 para designar un grupo de neoplasias ginecológicas que presentaban estas características, habiendo alcanzado desde entonces aceptación universal. El término agresivo, aunque denote comportamiento maligno, se utiliza de forma errónea, ya que se refiere a la elevada posibilidad de recurrencia local y no a envolvimiento de órganos vecinos o a potencial metastático.
Se trata de un neoplasia muy rara. Hasta el momento presente existen descritos cerca de 150 casos2, de los cuales apenas 20 casos afectando pacientes de sexo masculino3. El hecho de que el caso presentado se refiera a un paciente de sexo masculino viene de alguna forma a reforzar su invulgaridad. De hecho, está descrita una preponderancia del sexo femenino en relación al masculino (6:1)2,4. Aparece sobretodo al rededor de 3ª/4ª década, aunque haya casos descritos afectando una amplia distribución en términos de edad (1-78 años)3,5. Afecta sobretodo estructuras perineales o pélvicas aunque hayan sido descritos casos aislados de tumores de este tipo envolviendo la pared abdominal6, vejiga7 o incluso tejido peripielico8. En el sexo masculino afecta preferencialmente el escroto (38%), cordón espermático (33%), región perineal (13%) y órganos intra-pélvicos como la vejiga (8%)4. Clínicamente aparece generalmente como una lesión polipoide o cística, o como tumefacción blanda, de límites mal definidos. Característicamente se trata de una lesión de crecimiento lento, localmente infiltrativa, pero no invasiva, no capsulada9. Las quejas derivan normalmente de la presencia de la masa en si misma o de síntomas relacionados con compresión de estructuras vecinas ya que en el momento de descubrirlos presentan dimensiones impresionantes (normalmente superiores a 10 cm), habiendo casos descritos con dimensiones próximas de los 60 cm10,11. Normalmente no causan dolor excepto cuando motivan compresión o estiramiento de estructuras nerviosas, ya que al contrario de invasión directa, empujan los órganos adyacentes. Clínicamente los diagnósticos colocados en el sexo femenino son masa o absceso vulvar, quiste de glándula de Bartholin, quiste de Gartner, quiste vaginal o hernia perineal. En el caso que presentamos, mimetizaba perfectamente una situación de linfedema. La caracterización por imágenes de estos tumores es importante para determinar su extensión y para un correcto planeamiento de la estrategia quirúrgica, más importante todavía cuando la única terapéutica consensual es la exéresis. El aspecto ecográfico es generalmente el de una masa hipoecogénica o conteniendo áreas francamente quísticas12. El TAC pone en evidencia una masa con valores de atenuación inferiores a las del músculo y de márgenes bien definidas. El tumor tiene tendencia a crecer alrededor de las estructuras del pavimento pélvico sin envolvimiento de la capa muscular de la vagina o recto. Los hallazgos de la RMN revelan una masa conteniendo hiperseñal marcado en T2, reflejando el estroma mixomatoso y el elevado contenido en agua de estos tumores. Un aspecto relativamente característico de este tumor es que tanto en la TAC con contraste como en la RMN es aparente una arquitectura interna que se caracteriza por la apariencia semejante a un haz de fibras enrolladas11,13.
La histogenesis continúa controvertida. Se ha sugerido como célula estromal de origen el fibroblasto o el miofibroblasto. Steeper y Rosai fueron los primeros a reseñar para el origen a partir de los miofibroblastos1. Begin et al. por su turno defendieron la hipótesis de origen fibroblástica14. Recientemente la hipótesis más aceptada, es la de origen en miofibroblastos15. Por otro lado, la localización preferencial de estos tumores en territorios relacionados con órganos del aparato reproductor sugiere la hipótesis de que algún factor hormonal estará envuelto en su génesis. Es sabido por la literatura que un porcentaje importante de estos tumores presentan receptores hormonales. Por otro lado es curioso registrar que las regiones anatómicas más frecuentemente afectadas son precisamente aquellas que presentan mayor densidad de receptores hormonales. Recientemente en uno de estos tumores fue identificada una translocación cromosómica clonal - t (8;12) – que dio como resultado la expresión aberrante del gen HMGIC. Estos hallazgos (expresión de receptores, alteraciones cromosómicas), no son de forma alguna uniformes, sino más bien meras curiosidades.
En términos macroscópicos, son generalmente masas de gran volumen, de aspecto gelatinoso, semi-transparentes, que en ocasiones presentan áreas quísticas y brillantes al corte, sin limites bien definidos, no capsuladas, con contornos multilobulares, infiltrando los tejidos blandos circundantes. En el caso presentado, no se puede hablar de una masa organizada como tal, sino más bien de un espesamiento marcado y difuso de la piel y túnicas.
En el aspecto anátomo-patológico, se caracteriza por la presencia de células fusiformes o estrelladas dispersas en un estroma mixoide abundante rico en fibras de colágeno, presentando un componente vascular prominente a costa de vasos de calibre variado, sin patrón arboriforme y presentando hipertrofia de la media o hialinización. Es uniforme la ausencia de mitosis o de atipia en la población celular tumoral. La matriz es poco reactiva para mucosustancias lo que significa que a pesar de los glicosaminoglicanos se encontraren presentes, el edema intersticial es el componente principal del estroma3,4,11,16,17. Por su turno, el estudio con marcadores inmunohistoquímicos se guía por la ausencia de marcadores específicos. Los estudios son, sin embargo unánimes en afirmar la positividad para vimentina y positividad variable para actina, desmina y CD 34. Son uniformemente negativas para proteína S1003,5,18. Un grande porcentaje de tumores en pacientes del sexo femenino marca positivamente para receptores de estrógenos o progesterona (cerca de 90%)4. Esta característica fue en algunos casos centro de actuación terapéutica a través del uso de manipulaciones (uso de agonistas LHRH), en algunos casos con respuestas impresionantes15,19. En el sexo masculino hay apenas dos referencias en que esta caracterización fue efectuada para los receptores hormonales, presentando resultados dispares en lo que toca a los receptores de andrógenos y progesterona. No hay actualmente en la literatura cualquier información en lo que toca al uso de agentes hormonales en el tratamiento de estos pacientes.
La lista de diagnósticos diferenciales histológicos es extensa. Mixomas intramusculares, neurofibromas mixoides, lipomas mixoides o de células fusiformes, angiomixomas superficiales, angiomiofibroblastomas y angiomiolipomas son tumores benignos que igualmente afectan estructuras pélvicas o genitales. Dentro de los tumores malignos se debe imponer diagnóstico diferencial con tumores tales como liposarcoma mixoide, histiocitoma fibroso maligno mixoide y rabdomiosarcoma embrionario3,16,18.
El tratamiento universalmente aceptado es la cirugía. En 1992 Simo et al. concluyen que una exéresis quirúrgica alargada basada en un correcto diagnóstico histopatológico es la base del tratamiento curativo20. Aunque múltiples autores defiendan exéresis ampliadas, no siempre es factible realizar este tipo de gestos sin inherente morbilidad major asociada, dada la proximidad de estructuras genito-urinarias y ano-réctales. El objetivo deberá ser una excisión tan completa cuanto posible sin causar morbilidad tal como disfunción urinaria o ano-rectal. El angiomixoma agresivo es con seguridad localmente agresivo, se asocia a recurrencias frecuentes, pero se caracteriza por un crecimiento muy lento, recurrencias tardías y ausencia de infiltración de los órganos adyacentes, no se asocian a obstrucción vaginal, uretral o rectal. La historia natural muchas veces se caracteriza por una enfermedad estable (muchos pacientes entran en una fase de plateau) o lentamente progresiva. Por estos motivos, una exéresis incompleta, seguida de vigilancia apretada y re-resección es aceptable cuando la morbilidad operatoria impuesta es demasiado elevada. Aún así, para la mayoría de los autores, la presencia de márgenes quirúrgicas constituye el factor de riesgo más importante para la recidiva (36 a 72%). En nuestro caso el tratamiento fue preconizado con base en un diagnóstico de sospecha que no se vino a confirmar. Pensamos que la opción tomada contempla los principios enunciados, aunque sea, tanto cuanto es del conocimiento de los autores, la primera referencia al uso de injertos en el tratamiento de situaciones de este tipo.
Un porcentaje importante de estos tumores presenta receptores hormonales y son por tanto plausibles de manipulación hormonal. Existen en la literatura casos descritos con respuestas evidentes, siendo incluso relatadas respuestas completas19. Sin embargo, la existencia de estos receptores no es universal, existe una variación en la intensidad de la respuesta, permanece desconocida la duración de la misma y no hay relatos tanto cuanto sabemos de su uso en pacientes de sexo masculino.
Aunque existan igualmente relatos del uso de radioterapia como adyuvante en la enfermedad recurrente, se trata de un caso aislado y a los cuales falta soporte científico21. La baja actividad mitótica dejará antever la poca utilidad de la radioterapia. Puede incluso dificultar gestos quirúrgicos posteriores. La utilización de quimioterapia también no encuentra apoyo en las escasas publicaciones existentes.
Una vez que la tasa de recidivas locales es tan elevada y que estas pueden aparecer muy tardíamente (10 meses a 15 años), obviamente que un seguimiento prolongado es necesario. La mayoría de los autores recomiendan seguimiento clínico y por imagen prolongado y periódico en el sentido de conseguir una identificación y resección a tiempo de las recidivas.
El pronóstico es casi que uniformemente favorable cuando nos abstraemos de la problemática de las recidivas. De hecho, la metastización es excepcional. Hasta el momento, con casi 150 casos descritos, sólo hay registro de dos casos con metastización documentada, culminando con la muerte de los pacientes, uno de los cuales confirmado por autopsia22,23. Estos resultados sugieren que al contrario de uniformemente benigno, deba ser visto como de agresividad intermedia y comportamiento imprevisible y a veces desfavorable.
Conclusión
El caso que presentamos se refiere a una patología de extrema rareza, más aún teniendo en cuenta que se trata de un paciente de sexo masculino. El diagnóstico es en absoluto anátomo-patológico, ya que el tumor mimetiza numerosas entidades benignas y malignas, como de hecho sucedió en el presente caso. El tratamiento es quirúrgico y consiste en la exéresis tan ampliada cuanto es posible teniendo en consideración el binomio control de la enfermedad/morbilidad provocada. El pronóstico es casi uniformemente favorable. Una tasa de recidiva local muy elevada (muchas veces tardía) y relatos puntuales de casos con enfermedad metastásica documentada deben implicar un seguimiento atento y prolongado de estos pacientes.
Referencias
1. Steeper TA, Rosai J. Aggressive angiomyxoma of the female pelvis and perineum. Report of nine cases of a distinctive type of gynecologic soft-tissue neoplasm. Am J Surg Pathol 1983;7(5): 463-475. [ Links ]
2. Gonzaga LF, Freitas FCM, Tavares JM. Aggressive vaginal angiomyxoma mimicking urethral tumor. Int Braz J Urol 2005; 31(5):475-476. [ Links ]
3. Carlinfante G, De Marco L, Mori M, Ferretti S, Crafa P. Aggressive angiomyxoma of the spermatic cord. Two unusual cases occurring in childhood. Pathol Res Pract 2001;197(2):139-144. [ Links ]
4. Chihara Y, Fujimoto K, Takada S, Hirayama A, Cho M, et al. Aggressive angiomyxoma in the scrotum expressing androgen and progesterone receptors. Int J Urol 2003;10(12):672-675. [ Links ]
5. Kim H, Park S, Chi JG. Aggressive angiomyxoma of childhood: two unusual cases developed in the scrotum. Pediatr Dev Pathol 2003;6(2):187-191. [ Links ]
6. Choong K, Gordon M. Aggressive angiomyxoma of the abdominal wall: previously unrecognised extrapelvic site – case report and literature review. Med Sci Monit 1999;5(5):947-949. [ Links ]
7. May F, Luther A, Mohr W, Bachor R, Hautmann RE. Recurrent aggressive angiomyxoma of the urinary bladder. Urol Int 2000; 65(1):57-59. [ Links ]
8. Gondo T, Takahashi M, Hoshii Y, Iwata T, Kashiwagi T, Ishiharaq T. Angiomyxoid tumor in the renal peripelvic tissues with features of aggressive angiomyxoma. J Clin Pathol 1995;48(1):82-83. [ Links ]
9. Kaur A, Makhija PS, Vallikad E, Padmashree V, Indira HS. Multifocal aggressive angiomyxoma: a case report. J Clin Pathol 2000;53(10):798-799. [ Links ]
10. Fetsch JF, Laskin WB, Lefkowitz M, Kindbolm LG, Meis-Kindbolm JM. Aggressive angiomyxoma: a clinicopathologic study of 29 female patients. Cancer 1996;78(1):79-90. [ Links ]
11. Behranwala KA, Thomas JM. Aggressive angiomyxoma: a distinct clinical entity. EJSO 2003;29(7):559-563. [ Links ]
12. Yaghoobian J, Zinn D, Ramanathan K, Pinck RL, Hilfer J. Ultrasound and computer tomographic findings in aggressive angiomyxoma of the uterine cervix. J Ultrasound Med 1987; 6(4):209-212. [ Links ]
13. Outwater EK, Marchetto BE, Wagner BJ, Siegelman ES. Agressive angiomixoma: findings on CT and MR imaging. AJR 1999;172 (2):435-438. [ Links ]
14. Begin LR, Clement PB, Kirk ME, Jothy S, McCaughey WTE. Aggressive angiomyxoma of the pelvic soft parts: a clinicopathologic study of nine cases. Human Path 1985;16(6):621-628. [ Links ]
15. Weiss SW, Goldblum JR. Soft tissue tumours. 4th ed. St Louis: CV Mosby, 2001. [ Links ]
16. Mourad J, Atassi A, Ridoux G, Girardot P, Raffoul J. Angiomyxome agressif. Progrés en Urologie 2003;13(2):316-318. [ Links ]
17. Poirier M, Fraser R, Meterissian S. Aggressive angiomyxoma of the pelvis: response to luteinizing hormone releasing hormone agonist. J Clin Oncol 2003;21(18): 3533-3536. [ Links ]
18. Rodríguez AG, Hoffman H, López Loyo E. Angiomixoma de la vulva. Reporte de un caso clinico y revisión de la literatura. Rev Venez Oncol 2004;16(3):164-168. [ Links ]
19. Fine BA, Munoz AK, Litz CE, et al. Primary medical management of recurrent aggressive angiomyxoma of the vulva with a gonadotropin-releasing hormone agonist. Gynecol Oncol 2001; 81(1):120-122. [ Links ]
20. Simo M, Zapata C, Esquis J, Domingo J. Aggressive angiomyxoma of the female pelvis and perineum. Report of two cases and review of the literature. Br J Obstet Gynaecol 1992;99 (11):925-927. [ Links ]
21. Rhomberg W, Jasarevic Z, Alton R, Kompatcher P, Beer G, Breitfelner G. Aggressive angiomyxoma: irradiation for recurrent disease. Strahlenter Onkol, 2000;176(7):324-326. [ Links ]
22. Siassi RM, Papadopoulos T, Matzel KE. Metastazing aggressive angiomyxoma. N Engl J Med 1999;341(23):1772. [ Links ]
23. Blandamura S, Cruz J, Vergara LF, Puerto IM, Ninfo V. Aggressive angiomyxoma: a second case of metastasis with patient´s death. Hum Pathol 2003;34(10):1072-1074. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dr. Luis Xambre
Servicio de Urología. Centro Hospitalar de V.N. Gaia/Espinho
R. Conceiçao Fernandes 4434-502 Vila Nova de Gaia, Portugal
Tel.: 227 865 100
E-mail autor: xambreluis@gmail.com
Trabajo recibido: junio 2007
Trabajo aceptado: julio 2007