Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Enfermedades Digestivas
versión impresa ISSN 1130-0108
Rev. esp. enferm. dig. vol.101 no.9 Madrid sep. 2009
Tromboembolismo de pulmón bilateral y síndrome de Budd-Chiari en paciente con enfermedad de Crohn y toma de anticonceptivos orales
Bilateral pulmonary thromboembolism and Budd-Chiari syndrome in a patient with Crohn's disease on oral contraceptives
M. Valdés Mas, C. Martínez Pascual, J. Egea Valenzuela, M. C. Martínez Bonil, A. M. Vargas Acosta, M. L. Ortiz Sánchez, M. Miras López y F. Carballo Álvarez
Servicio de Aparato Digestivo. Hospital Universitario Virgen de la Arrixaca. El Palmar, Murcia
Dirección para correspondencia
RESUMEN
El síndrome de Budd-Chiari consiste en la interrupción o disminución de flujo de las venas suprahepáticas. Tiene una gran variabilidad clínica en cuanto a su forma de presentación siendo la más frecuente la forma subaguda. La gran mayoría de los pacientes responden a estados de hipercoagulabilidad. Presentamos el caso de una paciente joven con enfermedad de Crohn que estaba en tratamiento con anticonceptivos orales y desarrolló un cuadro clínico de tromboembolismo de pulmón bilateral y síndrome de Budd-Chiari.
Palabras clave: Síndrome de Budd-Chiari. Anticonceptivos orales. Enfermedad de Crohn. Tromboembolismo de pulmón bilateral.
ABSTRACT
Budd-Chiari syndrome can be defined as an interruption or diminution of the normal blood flow out of the liver. Patients with Budd-Chiari syndrome present with varying degrees of symptomatology that can be divided into the following categories: fulminant, acute, subacute and chronic. The subacute form is the most common presentation. A majority of patients with Budd-Chiari syndrome have an underlying hypercoagulability state. We present the case of a young woman with Crohn's disease on oral contraceptives who developed bilateral pulmonary thromboembolism and Budd-Chiari syndrome.
Key words: Budd-Chiari syndrome. Oral contraceptives. Crohn's disease. Bilateral pulmonary thromboembolism.
Caso clínico
Mujer de 20 años de edad, natural de Marruecos y residente en España desde hace 2 años. Como antecedentes personales destaca un cuadro de diarrea crónica no estudiada y un parto ocho meses previos al ingreso. En tratamiento con anticonceptivos orales (Etinil-Estradiol 75 mg/día) dos años antes del parto con reinicio después del mismo. Tiene una hermana residente en Italia diagnosticada de enfermedad de Crohn recientemente.
La paciente ingresa en nuestro servicio con fiebre, dolor abdominal y diarrea sanguinolenta de una semana de evolución. A la exploración física destaca una temperatura de 38,7 ºC y dolor a la palpación en fosa iliaca izquierda. A las 48 horas del ingreso presentó aumento progresivo de aumento del perímetro abdominal con disnea.
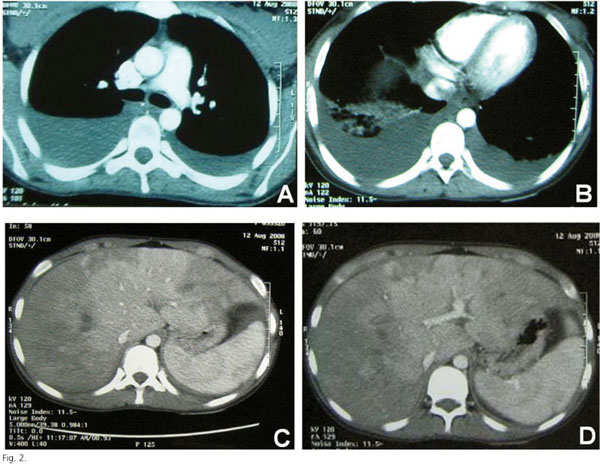
Se le realiza una radiografía de tórax que muestra un derrame pleural bilateral (Fig. 1). La radiología de abdomen no presenta hallazgos patológicos de interés. La ecografía abdominal es informada de gran cantidad de líquido ascítico, derrame pleural bilateral y engrosamiento difuso de las paredes del colon. La tomografía computarizada tóraco-abdómino-pélvica confirma el derrame pleural bilateral y además evidencia un tromboembolismo pulmonar bilateral, un aumento del lóbulo caudado hepático, áreas parcheadas isquémicas en hígado y trombosis de la vena suprahepática derecha (Fig. 2). La ecocardiografía descarta patología de cardiaca.
En la colonoscopia realizada aparecen úlceras de fondo sucio en recto y sigma y mucosa edematosa en la totalidad del colon siendo menos intensa a nivel del colon ascendente, hallazgos que sugieren enfermedad de Crohn. La anatomía patológica es compatible con los hallazgos endoscópicos (Fig. 3).
Analíticamente los primeros días tiene unas alteraciones con hemoglobina 8.4 g/dl, plaquetas 80.000 U/l, leucocitos 16.500 U/l con un 80% de neutrófilos, actividad de protrombina de 47%, VSG 30 mm/h, GOT 43 U/l, GPT 62 U/l, GGT 77 U/l, FA 95 U/l y LDH 487 U/l. Albúmina 2,4 g/dl, proteínas totales 5,4 g/dl, PCR 13,4 mg/dl. ASLO, FR y metabolismo del hierro normal, hemocultivos y coprocultivos negativos.
El estudio serológico de VHB, VHC, VIH, toxoplasma, LUES, hidatidosis y Coxiella resultó negativo, mientras que presentó IgG positivos para VHA, CMV y VEB.
Los valores de anticuerpos antiglicoproteínas fueron: gASCA, ALCA y AMCA negativos con ACCA positivo.
Se trata, por tanto, de una mujer joven con enfermedad de Crohn, tromboembolismo bilateral de pulmón y síndrome de Budd-Chiari que presenta como factores de riesgo un embarazo reciente, consumo de anticonceptivos orales y enfermedad inflamatoria intestinal no diagnosticada previamente.
Iniciamos tratamiento con nutrición parenteral total, oxigenoterapia, omeprazol, metilprednisolona, mesalazina, espironolactona, furosemida, meropenem y heparina de bajo peso molecular a dosis anticoagulantes, y la transfusión de dos concentrados de hematíes.
La evolución fue favorable, cede la fiebre, el dolor abdominal y la diarrea. La ascitis ha sido controlada con los diuréticos. Al alta la enferma esta asintomática y estable analíticamente.
Discusión
El síndrome de Budd Chiari (SBC) es un proceso fisiopatológico que consiste en la interrupción o disminución del flujo normal de la sangre hacia fuera del hígado (1). Implica la trombosis de las venas hepáticas y/o intrahepáticas o suprahepáticas de la vena cava inferior. También ha sido descrito como la obliteración de la vena cava inferior (VCI) (2). Es más frecuente en mujeres (67%) en la tercera o cuarta década de la vida (1,3).
La obstrucción es generada habitualmente por un trombo, aunque puede ser el resultado de una compresión extrínseca de la VCI (4). También puede ser debido a una complicación post-trasplante hepático (5-7). Otras causas menos frecuentes son las membranas de la VCI y la asociación con el carcinoma hepatocelular (8,9).
La consecuencia de la obstrucción es el aumento de la congestión sinusoidal dando lugar a una hepatomegalia, hipertensión portal y necrosis hepatocitaria (4,8). El aumento del caudado va a generar una compresión de la VCI en el 50% de los casos (8).
Clínicamente se presenta como hepatomegalia, dolor en hipocondrio derecho y ascitis. Algunos pacientes presentarán signos de hipertensión portal como varices o ascitis refractaria con un gradiente de albúmina sérico/ascítico mayor de 1,1 g/dl (10,11).
Puede tener gran variabilidad en cuanto a su forma de presentación clínica. Se puede presentar como una hepatitis fulminante, aguda, subaguda o crónica (12). La forma más frecuente es la subaguda, en un 40% de los pacientes, y se caracteriza por un aumento progresivo de ascitis. Un 7% van a desarrollar una evolución fulminante caracterizada por la instauración de encefalopatía en las primeras 8 semanas e ictericia. La forma aguda se presenta en un 28% de los pacientes con una corta duración de los síntomas y ascitis intratable sin apreciarse vasos colaterales. Un 40% de los pacientes evolucionan de forma crónica y el 65% del total desembocarán en una cirrosis hepática (13).
La etiología del SBC se puede identificar en más del 80% de los pacientes (14). Muchas de ellas se deben a estados de hipercoagulabilidad. El 50% de los casos llevan asociados enfermedades mieloproliferativas crónicas subyacentes como la policitemia vera, trombocitemia esencial o la metaplasia mieloide angiogénica (15,16).
El 10% se deben a enfermedad tumoral pudiendo afectar por compresión directa o invasión vascular e incluso por el estado de hipercoagulabilidad secundario a la enfermedad maligna. El más frecuente es el carcinoma hepatocelular seguido del de la glándula suprarrenal o el renal (17).
En torno a un 20% de los enfermos con SBC se presentan en mujeres jóvenes que están tomando anticonceptivos orales, al menos las dos semanas previas, por el estado de hipercoagulabilidad en el que se encuentran (18,19).
Hay un gran número de situaciones de hipercoagulabilidad de entre los que destacan las mutaciones del gen del factor V (Leiden), gen del factor II, síndrome antifosfolípido y los déficits de las proteínas C y S (20,21).
Otras enfermedades menos frecuentes son la enfermedad de Behçet, membranas parciales o completas de la VCI, el lupus eritematoso sistémico, enfermedades del tejido conectivo y la enfermedad inflamatoria intestinal (17,22-24).
El diagnóstico se lleva a cabo con la sospecha clínica además de las técnicas de imagen. Las exploraciones de mayor utilidad son la ultrasonografía doppler, la tomografía computarizada (TC) y la resonancia magnética (RM). En ellas vamos a apreciar un parénquima hepático heterogeneo con presencia de colaterales intrahepáticas o hipertrofia del lóbulo caudado. Inicialmente elegiremos una ultrasonografía doppler que tiene una elevada sensibilidad y especificidad, posteriormente un TC para valorar la afectación de las venas suprahepáticas, VCI y del lóbulo caudado. La RM nos puede ayudar a discriminar entre una afectación crónica o aguda. Otras técnicas útiles en el diagnóstico son la venografía o la biopsia hepática (25,26).
El tratamiento va a depender de la gravedad del cuadro clínico, pudiendo realizarse tratamiento médico, recanalización (cateterismo o fibrinolisis), TIPS o incluso trasplante ortotópico de hígado.
El tratamiento médico va a consistir en la anticoagulación, restricción de sodio, diuréticos y paracentesis evacuadoras (27). El tratamiento rápido con estreptoquinasa, urokinasa o rt-PA e incluso una angioplastia percutánea pueden frenar la progresión de la enfermedad (28,29). Cuando está indicada la realización de shunt en pacientes con enfermedad crónica o aguda, la primera opción es el TIPS (30). El trasplante de hígado es el tratamiento de elección en pacientes con fallo hepático fulminante o por cirrosis hepática en estadios terminales (31).
El 25% de los pacientes permanecen asintomáticos tras el tratamiento. El pronóstico va a depender de una serie de factores como son la forma de presentación clínica, el sexo (masculino con peor pronóstico), la edad, no haberse realizado tratamiento con TIPS, el índice de Child-Turcotte-Pugh y la creatinina sérica (32,33).
En nuestro caso nos encontramos ante una paciente joven con un tromboembolismo pulmonar bilateral y síndrome de Budd-Chiari con enfermedad de Crohn de reciente diagnóstico y toma de anticonceptivos orales (AO) los últimos ocho meses.
De entre los efectos secundarios más importantes de los AO destacan los cardiovasculares y los fenómenos tromboembólicos. El tabaco y la edad aumentan de manera significativa el riesgo en ambos casos. Los efectos cardiovasculares más frecuentes son la cardiopatía isquémica, la hipertensión arterial e incluso el infarto de miocardio (34,35). Hay evidencia de aumento de riesgo de enfermedad tromboembólica venosa tanto con bajas como con altas dosis de AO. La reducción de estrógenos en los anticonceptivos de tercera generación no ha reducido el riesgo de trombosis (36).
El riesgo de trombosis venosa por AO va a depender del fármaco, la vía de administración y su asociación con tabaco. Los anticonceptivos de tercera generación como el desogestrel y el gestodene son los de mayor riesgo tromboembólico. De igual modo la administración por vía intravenosa conlleva un aumento de riesgo de trombosis (37,38).
Se han descrito cientos de complicaciones extraintestinales en la colitis ulcerosa y la enfermedad de Crohn (28). Las complicaciones tromboembólicas en pacientes con EII tienen una incidencia del 1,3-39% (29). Las alteraciones de la coagulación se han descrito hasta en un 60% de las series y son fundamentalmente: la elevación de las plaquetas y de los factores de la coagulación (fibrinógeno, factor V y factor VIII) así como el descenso de las proteínas C y S y de la antitrombina III. Pueden, a su vez, estar asociadas a enfermedades malignas, mieloproliferativas o toma de anticonceptivos orales (39,40).
La gran mayoría de los pacientes que hemos encontrado en la literatura corresponden a mujeres jóvenes con colitis ulcerosa (28,29,39,41,42), y un menor número de los pacientes presentan enfermedad de Crohn (40,42,43).
La localización más frecuente de trombosis en la EII es la pulmonar seguido de las pélvicas y de los vasos profundos de los miembros inferiores. También se ha descrito afectación esplénica, renal y del sistema nervioso central. La afectación hepática apenas se ha descrito (39,41).
En pacientes con EII y toma de AO es conveniente retirarlos cuando presenten efectos adversos o cuando los síntomas de la EII no se puedan controlar con tratamiento convencional de la enfermedad (44).
![]() Direccción para correspondencia:
Direccción para correspondencia:
Mariano Valdés Mas.
Avda. Alfonso X el Sabio, 3, 2. 30008 Murcia, Spain.
e-mail: marianovaldesmas@yahoo.es
Recibido: 24-01-09.
Acceptado: 04-02-09.
Referencias
1. Tilanus W. Budd-Chiari syndrome. Br J Surg 1995; 82: 1023. [ Links ]
2. Okuda K, Kage M, Shrestha SM. Proposal of a new nomenclature for Budd-Chiari syndrome: hepatic vein thrombosis versus thrombosis of the inferior vena cava at is hepatic portion. Hepatology 1998; 28: 1191-8. [ Links ]
3. Saint-Marc Girardin MF, Zafrani ES, Prigent A, et al. Unilobar small hepatic vein obstruction: possible role of progestogen given as oral contraceptive. Gastroenterology 1983; 84: 630-5. [ Links ]
4. Langlet P, Valla D. Is surgical portosystemic shunt the treatment of choice in Budd-Chiari syndrome? Acta Gastroenterol Belg 2002; 65: 155-60. [ Links ]
5. Navarro F, Le Moine MC, Fabre JM, et al. Specific vascular complications of orthotopic liver transplantation with preservation of the retrohepatic vena cava: review of 1361 cases. Transplantation 1999; 68: 646-50. [ Links ]
6. Parrilla P, Sánchez-Bueno F, Figueras J, et al. Analysis of the complications of the piggy-back technique in 1,112 liver transplants. Transplantation 1999; 67: 1214-7. [ Links ]
7. Wang SL, Sze DY, Busque S, et al. Treatment of hepatic venous outflow obstruction after piggyback liver transplantation. Radiology 2005; 236: 352-9. [ Links ]
8. Chung RT, Iafrate AJ, Amrein PC, Sahani DV, Misdraji J. Case records of the Massachusetts general hospital. Case 15-2006. A 46-year-old woman with sudden onset of abdominal distention. N Engl J Med 2006; 354: 2166-75. [ Links ]
9. Kew MC, Hodkinson HJ. Membranous obstruction of the inferior vena cava and its causal relation to hepatocellular carcinoma. Liver Int 2006; 26: 1-7. [ Links ]
10. Valla DC. The diagnosis and management of the Budd-Chiari syndrome: consensus and controversies. Hepatology 2003; 38: 793-803. [ Links ]
11. Senzolo M, Cholongitas EC, Patch D, Burroughs AK. Update on the classification, assessment of prognosis and therapy of Budd-Chiari syndrome. Nat Clin Pract Gastroenterol Hepatol 2005; 2: 182-90. [ Links ]
12. Menon KV, Shah V, Kamath PS. The Budd-Chiari syndrome. N Engl J Med 2004; 350: 578-85. [ Links ]
13. Dilawari JB, Bambery P, Chawla Y, et al. Hepatic outflow obstruction (Budd-Chiari syndrome). Experience with 177 patients and a review of the literature. Medicine 1994; 73: 21-36. [ Links ]
14. Maddrey, WC. Hepatic vein thrombosis (Budd-Chiari syndrome). Hepatology 1984; 4: 44S-46S. [ Links ]
15. Hirshberg, B, Shouval, D, Fibach, E, et al. Flow cytometric analysis of autonomous growth of erythroid precursors in liquid culture detects occult polycythemia vera in the Budd-Chiari syndrome. J Hepatol 2000; 32: 574-8. [ Links ]
16. Primignani M, Barosi G, Bergamaschi G, et al. Role of the JAK2 mutation in the diagnosis of chronic myeloproliferative disorders in splanchnic vein thrombosis. Hepatology 2006; 44: 1528-34. [ Links ]
17. Mitchell, MC, Boitnott, JK, Kaufman, S, et al. Budd-Chiari syndrome: etiology, diagnosis and management. Medicine (Baltimore) 1982; 61: 199-218. [ Links ]
18. Valla, D, Le, MG, Poynard, T, et al. Risk of hepatic vein thrombosis in relation to recent use of oral contraceptives: a case-control study. Gastroenterology 1986; 90: 807-11. [ Links ]
19. Khuroo MS, Dutta DV. Budd-Chiari syndrome following pregnancy: report of 16 cases, with roentgenologic, hemodynamic and histologic studies of the hepatic outflow tract. Am J Med 1980; 68: 113-21. [ Links ]
20. Mahmoud AE, Elias E, Beauchamp N, Wilde JT. Prevalence of the factor V Leiden mutation in hepatic and portal vein thrombosis. Gut 1997; 40: 798-800. [ Links ]
21. Laposata M. The prothrombin G2021A mutation: a new high-prevalence congenital risk factor for thrombosis. Gastroenterology 1999; 116: 213-5. [ Links ]
22. Bayraktar Y, Balkanci F, Bayraktar M, et al. Budd-Chiari syndrome: a common complication of Behcet's disease. Am J Gastroenterol 1997; 92: 858-62. [ Links ]
23. Rector WG, Xu Y, Goldstein L, et al. Membranous obstruction of the inferior vena cava in the United States. Medicine 1985; 64: 134-43. [ Links ]
24. Repiso A, Alcántara M, Muñoz-Rosas C, et al. Extraintestinal manifestations of Crohn's disease: prevalence and related factors. Rev Esp Enferm Dig 2006; 98: 510-7. [ Links ]
25. Bolondi L, Gaiani S, Li Bassi S, et al. Diagnosis of Budd-Chiari syndrome by pulsed Doppler ultrasound. Gastroenterology 1991; 100 (Pt 1): 1324-31. [ Links ]
26. Noone TC, Semelka RC, Siegelman ES, et al. Budd-Chiari syndrome: spectrum of appearances of acute, subacute, and chronic disease with magnetic resonance imaging. J Magn Reson Imaging 2000; 11: 44-50. [ Links ]
27. Olliff SP. Transjugular intrahepatic portosystemic shunt in the management of Budd Chiari syndrome. Eur J Gastroenterol Hepatol 2006; 18: 1151-4. [ Links ]
28. Socha P, Ryzko J, Janczyk W, et al. Hepatic vein thrombosis as a complication of ulcerative colitis in a 12-year-old patient. Dig Dis Sci 2007; 52: 1293-8. [ Links ]
29. Guglielmi A, Fior F, Halmos O, Veraldi GF, Rossaro L. Transhepatic fibrinolysis of mesenteric and portal vein thrombosis in a patient with ulcerative colitis: a case report. World J Gastroenterol 2005; 11: 2035-8. [ Links ]
30. Zimmerman MA, Cameron AM, Ghobrial RM. Budd-Chiari syndrome. Clin Liver Dis 2006; 10: 259-73. [ Links ]
31. Klein AS. Management of Budd-Chiari syndrome. Liver Transpl 2006; 12(Supl. 2): S23-S28. [ Links ]
32. Eapen CE, Velissaris D, Heydtmann M, Gunson B, Olliff S, Elias E. Favourable medium term outcome following hepatic vein recanalisation and/or transjugular intrahepatic portosystemic shunt for Budd Chiari syndrome. Gut 2006; 55: 878-84. [ Links ]
33. Langlet P, Escolano S, Valla D, et al. Clinicopathological forms and prognostic index in Budd-Chiari syndrome. J Hepatol 2003; 39: 496-501. [ Links ]
34. Chasan-Taber L, Stampfer MJ. Epidemiology of oral contraceptives and cardiovascular disease. Ann Intern Med 1998; 128: 467-77. [ Links ]
35. Rosenberg L, Palmer JR, Rao RS, Shapiro S. Low-dose oral contraceptive use and the risk of myocardial infarction. Arch Intern Med 2001; 161: 1065-70. [ Links ]
36. Gomes MP, Deitcher SR. Risk of venous thromboembolic disease associated with hormonal contraceptives and hormone replacement therapy: a clinical review. Arch Intern Med 2004; 164: 1965-76. [ Links ]
37. Spitzer WO, Lewis MA, Heinemann LAJ, et al. Third generation oral contraceptives and risk of venous thromboembolic disorders: an international case-control study. BMJ 1996; 312: 83-8. [ Links ]
38. WHO. Effect of different progestagens in low oestrogen oral contraceptives on venous thromboembolic disease. World Health Organization Collaborative Study of Cardiovascular Disease and Steroid Hormone Contraception. Lancet 1995; 346: 1582. [ Links ]
39. Rahhal RM, Pashankar DS, Bishop WP. Ulcerative colitis complicated by ischemic colitis and Budd Chiari syndrome. J Pediatr Gastroenterol Nutr 2005; 40: 94-7. [ Links ]
40. Valla DC. Hepatic vein thrombosis (Budd-Chiari syndrome). Semin Liver Dis 2002; 22: 5-14. [ Links ]
41. Chesner IM, Muller S, Newman J. Ulcerative colitis complicated by Budd-Chiari syndrome. Gut 1986; 27: 1096-100. [ Links ]
42. Lam A, Borde I, et al. Coagulation studies in ulcerative colitis and Crohn's disease. Gastroenterology 1975; 68: 245-8. [ Links ]
43. Maccini D, Berg J, Bell G. Budd-Chiari syndrome and Crohn's disease: an unreported association. Dig Dis Sci 1989; 34: 1933-6. [ Links ]
44. Lashner BA, Kane SV, Hanauer SB. Lack of association between oral contraceptive use and ulcerative colitis. Gastroenterology 1990; 99: 1032-6. [ Links ]











 texto en
texto en