Cuando el paciente acudió a revisión al cabo de 2 días se evidenció una nueva reacumulación del fluido. En esta ocasión se procedió a realizar un nuevo vendaje compresivo asegurado mediante sutura transfixiante tras el drenaje por vía anterior. En primer lugar se llevó a cabo la cobertura de la superficie auricular afectada con mezcla de algodón y gluconato de clorhexidina al 4%, que fue moldeada para conseguir la máxima adaptación a la superficie anterior auricular. A continuación se procedió a la sutura transfixiante con material no reabsorbible con aguja recta (Prolene 2/0), con el fin de conseguir la máxima adhesión de la mezcla a la superficie. Se aplicó vendaje en capelina nuevamente. Se mantuvo dicho vendaje durante 7 días, así como la cobertura antibiótica.
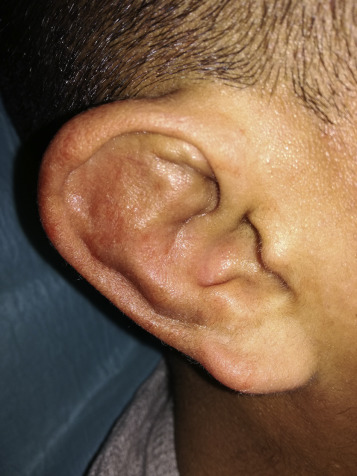
Una semana después el vendaje fue retirado, sin observarse nueva reacumulación de líquido (fig. 1).
Los análisis microbiológicos fueron estériles.
En función de la evolución clínica del paciente y habiéndose descartado como primera posibilidad el hematoma auricular se procede al diagnóstico de pseudoquiste auricular.
Discusión
Las tumefacciones del pabellón auricular son un hallazgo común en la práctica clínica habitual. Tres entidades deben incluirse dentro del diagnóstico diferencial:
El hematoma auricular es la entidad más común, y su diagnóstico no suele ser difícil debido a la historia de traumatismo previo presente en la mayoría de los casos. Se origina como consecuencia de la sección de un vaso sanguíneo, con la consecuente acumulación de material hemático entre cartílago y pericondrio. La mayoría se localizan en la fosa escafoidea y se acompañan de dolor local intenso. De no llevarse a cabo el tratamiento precoz mediante drenaje, cabe esperar una deformidad permanente del pabellón auricular, conocida como «oreja en coliflor».
Sin embargo, también pueden encontrarse tumefacciones auriculares no precedidas por un antecedente traumático. Es por ello que el diagnóstico diferencial debe incluir también entidades menos frecuentes como el seroma y el pseudoquiste auricular1,2, entidades por otro lado difíciles de diferenciar clínicamente.
El seroma auricular consiste en la acumulación de fluido entre la piel y el pericondrio2, a nivel de la hipodermis. Suele presentarse como una inflamación de rápida evolución, acompañada de síntomas inflamatorios locales. Al examen físico, la tumefacción es fluctuante, de consistencia más elástica que el pseudoquiste auricular, debido a la localización del líquido en un plano más superficial. Su etiología no ha sido bien definida, pudiendo intervenir en la misma los factores traumáticos locales leves pero continuados. A nivel histológico, el cartílago no muestra alteraciones, puesto que la acumulación de fluido se produce a nivel suprapericóndrico. Es por ello que se trata de una entidad más indolente que el pseudoquiste auricular.
El pseudoquiste auricular consiste en una inflamación quística espontánea en el interior del cartílago auricular que lleva a la acumulación de material líquido estéril de coloración amarillo-rojiza. El análisis histológico revela una acumulación intracartilaginosa de fluido sin un revestimiento epitelial. La falta de revestimiento epitelial es lo que le otorga el término de pseudoquiste. El aspirado no tiene componente celular ni demuestra crecimiento microbiológico1. La etiología de esta entidad no está bien determinada. La primera hipótesis ha sido atribuida a la liberación anormal de enzimas lisosomales por los condrocitos, la cual origina una dilatación progresiva y la formación de una cavidad intracartilaginosa. Otra teoría establece que está originado por una displasia embrionaria congénita del cartílago auricular. Recientemente se ha atribuido su origen a los traumatismos de leve intensidad y larga duración, como la utilización frecuente de casco o auriculares1,3,4. Sin embargo, ninguna de estas hipótesis ha podido ser demostrada. De no ser tratados, pueden conducir a la deformidad permanente del pabellón auricular1,4,5,6, siendo esta más llamativa que la deformidad ocasionada por un seroma auricular.
El tratamiento del pseudoquiste auricular continúa siendo un desafío debido a la alta tasa de recurrencia. Se han empleado numerosos enfoques terapéuticos, con una tasa de éxito variable: la aspiración como único tratamiento conlleva elevadas tasas de recurrencia y deformidad residual del pabellón auricular6; la aspiración y la administración intracartilaginosa de esteroides presenta desventajas como cambios de pigmentación de la piel y atrofia del tejido blando y del cartílago1,4,6; el deroofing de la pared anterior del pseudoquiste está asociado con tasas más bajas de recurrencia1,4,5,6. Dicha técnica consiste en la exposición de la pared anterior del quiste a través de una incisión cutánea, realizándose resección de la pared anterior y curetaje de la pared posterior para eliminar el tejido de granulación. Sin embargo, los autores recomiendan esta técnica ante el fracaso de medidas más conservadoras. El drenaje del fluido seguido de la aplicación de presión parece reducir las tasas de recidiva1,4. La compresión se puede conseguir mediante vendaje tradicional reforzado con suturas, yesos moldeados y, recientemente, mediante botones4,5.
Conclusión
El pseudoquiste auricular es una enfermedad poco frecuente que debe estar presente en el diagnóstico diferencial de la inflamación del pabellón auricular. No suele estar precedido de un antecedente traumático y cursa con una inflamación progresiva e indolora del pabellón auricular, siendo más frecuente a nivel de la fosa triangular y la fosa escafoidea. El tratamiento es necesario, pues puede conducir a una deformidad permanente del pabellón auricular. El manejo agresivo para la erradicación de las recidivas puede conducir a buenos resultados. Sin embargo, técnicas menos agresivas como la aspiración seguida de compresión pueden ofrecer buenos resultados.