INTRODUCCIÓN
El 31 de diciembre de 2019 se notifican los primeros casos de un síndrome respiratorio agudo grave de origen desconocido en la ciudad de Wuhan (China). El 7 de enero se determina que la neumonía es causada por un nuevo coronavirus denominado SARS-CoV-2.
Dado su mecanismo de contagio, el periodo de incubación y la clínica que en muchos casos es asintomática o de síntomas leves y anodinos similares a un episodio gripal, se produce una rápida expansión de la infección a nivel mundial.
El 30 de enero se detectaron 83 casos en el sudeste asiático, Europa y Estados Unidos, declarándose por parte de la OMS situación de Emergencia de Salud Internacional. Se informa que el nuevo virus tiene una mortalidad en torno al 4-5% pero su grado de contagiosidad es muy elevado.
El 11 de marzo se notifican a nivel mundial más de 120.000 contagios y más de 4.000 muertes por lo que se declara como Pandemia COVID-19 por parte de la OMS.
En España se detecta el primer caso importado el 31 de enero de 2020 en La Gomera.
El 24 de febrero se notifican los primeros casos en la península; Madrid, Cataluña y Valencia.
Ante la rápida propagación del virus y ante la notificación de 4209 casos confirmados, el viernes 13 de marzo se declara el estado de alarma en España. En Madrid se sitúa el centro de la propagación con 2.790 casos y 64 fallecidos a fecha 13 de marzo.
El 22 de marzo se produce una situación de riesgo de colapso sanitario ante el importante número de nuevos casos, llegando a ser más de 900 al día, que superaron las capacidades de atención hospitalaria.
A 28 de mayo se han registrado más de 5,6 millones de infectados y más de 355.000 muertes en el mundo y en España se han determinado más de 237.000 pruebas PCR+ y más de 27.000 muertes.
La falta de tratamientos farmacológicos específicos y la necesidad de soporte ventilatorio en muchos de los casos graves ha supuesto un reto para los hospitales y en concreto para las UCIs. Ante esta situación de presión asistencial y necesidad de soporte respiratorio se propone por parte del Servicio de Medicina Subacuática e Hiperbárica del Hospital Central de la Defensa «Gómez Ulla» (HCD) la utilización de oxigenoterapia hiperbárica (OHB) en pacientes COVID-19 hospitalizados con sintomatología respiratoria grave, como tratamiento coadyuvante para reducir las necesidades de aporte de oxígeno.
Como antecedente histórico del uso de cámara hiperbárica en procesos infecciosos virales respiratorios se encuentra el descrito por Cunninghan en el tratamiento de la gripe española de 19181.
Los efectos de la OHB en esta patología radican fundamentalmente en el aumento del oxígeno disuelto en sangre independientemente de la saturación de hemoglobina2 y del efecto antiinflamatorio sobre los mediadores de la inflamación; óxido nítrico, citoquinas como las interleuquinas IL-1 IL-6 y la cicloxigenasa COX-2.
Basándose en la fisiopatología de la infección por COVID-19 marcada por un proceso inflamatorio a nivel pulmonar desencadenante del distrés respiratorio, por los procesos trombóticos asociados y tras la publicación de un artículo sobre el uso de la OHB en el tratamiento del COVID 193, se propuso al Comité de Ética del Hospital Central de la Defensa «Gómez Ulla» el tratamiento con OHB en pacientes seleccionados.
Se crea un protocolo específico de tratamiento y de protección individual ante posible contagio al personal sanitario expuesto y con fecha 2 de abril se realiza el primer tratamiento de OHB.
El inicio de los tratamientos fue anterior a la publicación de las recomendaciones de la «European Comittee for Hyperbaric Medicine» del 30 de abril de 20204.
No se disponía en ningún caso de recomendaciones sobre tablas de tratamiento.
OBJETIVOS
El objetivo fundamental fue el asistencial, se planteó al comité ético del hospital, el uso de OHB como tratamiento complementario ante pacientes con los siguientes criterios: clínica de insuficiencia respiratoria y la falta de respuesta o mala evolución al tratamiento.
Asimismo se busca confirmar la indicación de la OHB como una herramienta útil frente al COVID-19 según los buenos resultados descritos en estudio previo de reciente publicación3.
MATERIAL Y MÉTODO
Selección de pacientes: para la selección de los pacientes se elaboraron protocolos, se valoraron 11 solicitudes de tratamiento con OHB, de los cuales se trataron 6 pacientes.
En la tabla 1 se muestran las principales variables de los pacientes tratados.
Tabla 1
| Edad | Sexo | D I | D S | Num sesiones | Antecedentes | Tabaco | |
|---|---|---|---|---|---|---|---|
| Paciente 1 | 62 | 1 | 12 | 20 | 2 | DM, OBE | No |
| Paciente 2 | 61 | 1 | 11 | 27 | 5 | DM, HTA | No |
| Paciente 3 | 55 | 1 | 15 | 28 | 5 | No | |
| Paciente 4 | 59 | 1 | 27 | 29 | 8 | OBE | No |
| Paciente 5 | 59 | 2 | 1 | 3 | 14 | DM, OBE | No |
| Paciente 6 | 64 | 1 | 26 | 41 | 1 | Ex |
Notas: DI días desde ingreso hasta OHB, DS días de sintomatología hasta OHB, DM Diabetes Mellitus, OBE obesidad, HTA hipertensión arteria.
Los pacientes que no recibieron tratamiento fueron excluidos por las siguientes causas:
Paciente A antecedentes de epilepsia.
Paciente B bajo nivel de colaboración, claustrofobia. Paciente C negación de firma de consentimiento.
Paciente D negación de firma de consentimiento. Paciente E enfisema mediastínico, diagnóstico de TC.
Los pacientes fueron trasladados en camilla o en silla de ruedas según protocolo de seguridad diseñado a tal efecto.
Además de la anamnesis y exploración previa a OHB, se informó del tratamiento y se entregó consentimiento informado.
El registro de datos se obtuvo de las pruebas solicitadas desde el ingreso por los especialistas correspondientes, a excepción de los valores de saturación de Hb que se realizaron in situ por el Servicio de Medicina Hiperbárica.
Los tratamientos se realizaron en cámara multiplaza con 8 asientos y antecámara, con uso de casco AMRON® (Fig. 1).
Los pacientes eran recogidos por el servicio de Medicina Hiperbárica. Se dispuso de un protocolo para la colocación y retirada del casco en la habitación a pie de cama para evitar el contagio.
Durante el traslado a la cámara hiperbárica se administraba O2 normobárico a un flujo de 10-15 l/min.
La presurización de los pacientes se realizaba acompañados en todo momento por asistente sanitario, que utilizaba equipo de protección individual, doble guante mono, mascarilla FP3, y otra quirúrgica y pantalla protectora externa.
Se diseñó un protocolo de conexión de los tubos de oxígeno y exhaustación para evitar la liberación de partículas en el interior de la cámara.
Los acompañantes sólo respiraron oxígeno en la primera sesión y observando que dicha maniobra era de gran riesgo, al tener que retirarse la protección facial para colocarse la mascarilla, se suspendió, por lo que los tratamientos se limitaron en profundidad y tiempo para evitar el riesgo de enfermedad descompresiva del acompañante.
Se estudió el aporte de oxigenoterapia normobárica que recibían los pacientes, antes y tras el inicio de OHB: gafas nasales (GN), mascarilla reservorio o «ventimask», o sistemas con presión positiva (CPAP) (Tabla 2).
Tabla 2. Días de terapia con oxigenoterpai normobarica antes y después de incio con OHB.

Notas: GN: Gafas nasales de 0,5 l a 5 l/min.; Mask: Mascarillas 6 l a 15 l/min. (Ventimask, Reservorio); Meck: Ventilación mecánica no invasiva (CPAP, BIPAP); VM: Ventilación mecánica.
Se realizaron determinación de saturación de hemoglobina antes, durante y postratamiento con pulsioxímetro portátil5.
Se realizaron determinaciones analíticas y de diagnóstico por imagen.
De las pruebas de laboratorio se valoraron las siguientes determinaciones: PCR, fibrinógeno, ferritina, Dímero D y tiempo de tromboplastina parcial activada (TTPA) y se observó su evolución en pacientes COVID-196 ya que la OHB se postula como protector endotelial7,8 (Tabla 3).
Tabla 3. Variables analíticas analizadas.
| Pre OHB Md (RIQ) | Post 5 OHB Md (RIQ) | p | |
|---|---|---|---|
| Saturación Hb | 0,94 (0,025) | 0,95 (0,03) | 0,194 |
| PCR | 2,3 (22,335) | 0,915 (11,077) | 0,249 |
| Ferritina | 2.297 (2.951,75) | 1.492,5 (2.925,75) | 0,463 |
| Fibrinógeno | 712 (205,75) | 570,5 (408,5) | 0,400 |
| Dímero D | 3.842,5 (7.946) | 2.258 (3.549) | 0,043 |
| TTPA | 0,775 (0,19) | 0,955 (0,842) | 0,043 |
Test Wilcoxon.
Se creó un protocolo para el tratamiento con OHB para pacientes COVID-19, con una presión de 2 ATAs durante 60 minutos a isopresión y 15 minutos de ascenso progresivo (Fig. 2).
Descripción de los casos
Paciente 1
Motivo de tratamiento: deterioro progresivo respiratorio con CPAP, y pendiente de ingreso en UCI.
Recibe 2 sesiones de OHB.
Sesión 1 60 min a 10 metros, durante descenso sufre cólico intestinal, se sospecha que es motivado por deglución de aire por la CPAP. En fondo saturación Hb 98/99%. Durante ascenso desde 3 metros sufre desaturación progresiva sin esfuerzo y con oxigenoterapia con casco a 15 litros de hasta 75% en planta que requiere colocación de CPAP.
Sesión 2 sesión 60 min a 10 metros sin incidentes, vuelve a presentar desaturación al finalizar el tratamiento de hasta 75% de Hb y presenta recuperación a los 30 minutos.
Debido al reflejo observado se decide modificar la profundidad de tratamiento. El nuevo protocolo fue 1,6 ATA, 60 minutos de tratamiento y 30 minutos de ascenso adaptándose a cada paciente (Fig. 2). Si los pacientes no presentaban un marcado reflejo se aumentaba la profundidad de tratamiento cada día progresivamente hasta un máximo de 1,9 ATA manteniendo los 30 minutos de ascenso9.
Paciente 2
Motivo de tratamiento: falta de respuesta a tratamiento con oxigenoterapia normobárica.
Tratamiento OHB: 5 sesiones a 6 metros 60 min, y ascenso en 30 minutos.
Ante la ausencia de un marcado reflejo en paciente 2, se decide aumentar la profundidad de tratamiento progresivamente desde 6 a 9 metros en los siguientes pacientes.
Paciente 3
Motivo de tratamiento: falta de respuesta a tratamiento con oxigenoterapia normobárica.
Tratamiento OHB: 5 sesiones. Sesión 1 y 2 a 6 metros 60 minutos presenta buena evolución con mínimo reflejo de desaturación postratamiento.
Sesión 3 a 7 metros 60 minutos y 30 minutos de ascenso.
Sesión 4 a 8 metros 60 minutos y 30 minutos de ascenso.
Sesión 5 a 9 metros 60 minutos y 30 minutos de ascenso.
Paciente 4
Motivo de tratamiento: patrón radiológico COVD-19 tromboemolismos pulmonares bilaterales y subsegmentarios.
Tratamiento OHB: Recibe 8 sesiones de OHB la primera sesión a 6 m 60 minutos con ascenso en 30 minutos. Ante la buena respuesta recibe otras 7 sesiones a 9 metros 60 minutos.
RESULTADOS
Se observó que en la mayoría de los pacientes las necesidades de oxigenoterapia normobárica fueron descendiendo desde la primera sesión de OHB según refleja la Tabla 2 y también observado en estudio previo3.
En los datos analíticos estudiados (Tabla 3), se observó una variación estadística significativa en los valores de Dímero-D y TTPA que coinciden también con datos de estudio previo3.
Al analizar los datos de saturación media de hemoglobina antes y después de las sesiones de OHB (Tabla 4). Se observó una tendencia a presentar valores inferiores con respecto a la saturación pretratamiento, si bien no es estadísticamente significativa, este reflejo parece haberse observado en otros estudio similares si bien con menor importancia10.
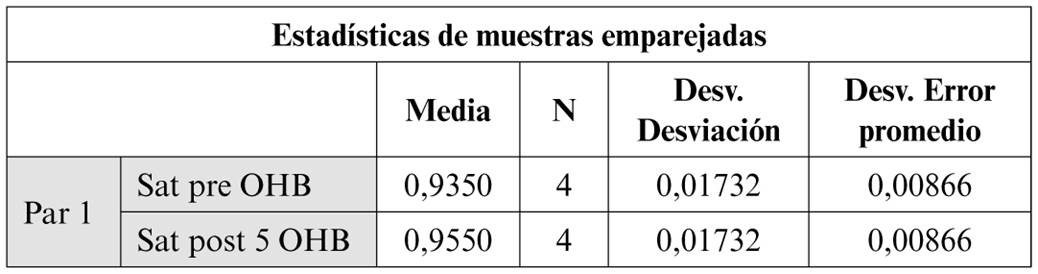
Aunque no se observa una variación estadísticamente significativa, se observa una tendencia a la elevación de la saturación de Hb al comparar la saturación pre OHB y tras 5 sesiones de OHB (Tabla 5).
Evolución de los pacientes
Paciente 1
Evolución desfavorable como consecuencia de desaturación nocturna 75%, motiva el ingreso en UCI, intubación y fallece a los 45 días.
Paciente 2
Evolución favorable, mínimos reflejos de desaturación al finalizar los tratamientos, tras 5 días de tratamiento OHB alta.
Paciente 3
Evolución favorable de la clínica respiratoria. Radiológica (Fig. 3) muestra complicación posterior cistitis hemática por uso de heparina.
Evolución. Favorable (Fig. 4) Se observa evidente mejoría radiológica.
Paciente 5
Evolución favorable desaparición precoz de los síntomas respiratorios, mejoría rápida de la cistitis enfisematosa (Fig. 5).
DISCUSIÓN
El grupo de pacientes tratados con OHB presenta una prevalencia de pacientes de sexo masculino y mayores de 55 años, así como antecedentes de DM11-13.
A diferencia de otras patologías en las que la OHB tiene un resultado claro y rápido en la evolución de los pacientes como en intoxicación por CO, gangrena gaseosa, y embolismos gaseosos. En los casos COVID-19 tratados con OHB no parece evidenciarse esta evolución rápida.
Los pacientes que presentaron una mejoría clínica, de laboratorio y radiológica recibieron más de 5 o más sesiones de OHB.
Los reflejos de desaturación nos condujeron a modificar el protocolo inicial con la modificación de la profundidad de tratamiento y el tiempo de ascenso, con el fin de minimizar dicho reflejo.
La modificación de la tabla de OHB llevada a cabo en estudio previo3, similar a la nuestra, pensamos pudo deberse a la presencia de este reflejo de desaturación. En otro estudio también parece observarse dicho reflejo postOHB10.
Si bien la etiología de dicho reflejo no está clara, pudiera estar ocasionado por una vasoconstricción arterial debido al stress oxidativo o incluso por una acción directa sobre los pneumocitos tipo II que conlleva la toxicidad pulmonar o síndrome de Lorrain Smith14-16, ya que muchos de los pacientes habían sido previamente tratados con oxigenoterapia normobárica a concentraciones superiores al 50% por lo que debe ser tenido en cuenta en los pacientes con saturaciones basales más bajas pues pudieran surgir complicaciones inmediatas postOHB.
A partir del paciente 4 ante la viabilidad y seguridad del tratamiento de OHB en pacientes COVID-19 se decide incluir en el protocolo de tratamiento con OHB a pacientes COVID-19 o altamente sospechosos, que además tuvieran patologías aceptadas17.
Los valores de laboratorio analizados PCR, ferritina y fibrinógeno pre y postratamiento no presentaron variaciones estadísticamente significativas, si bien si presentan una tendencia al descenso18. Dados estos resultados la OHB puede ser la responsable del efecto antiinflamatorio que presentaron los pacientes tanto clínica como analíticamente.
Se encontraron variaciones estadísticamente significativas en la disminución de Dímero-D y elevación de TTPA (Tabla 2) que coinciden con estudio previos3.
LECCIONES APRENDIDAS
Es imprescindible bajo nuestro punto de vista maximizar las medidas de seguridad a fin de evitar el contagio y disponer de un protocolo para tratamiento de pacientes COVID 19 en cámara hiperbárica multiplaza.
La realización de un Tc de tórax previo a la realización de OHB debe ser un requisito indispensable, sobretodo en pacientes que ha recibido oxigenoterapia con CPAP.
Parece observarse un reflejo de desaturación inmediatamente posterior al tratamiento, posiblemente por una alteración de la ventilación perfusión en estos pacientes de un 4-5% de media, debe ser vigilado atentamente en pacientes más graves por lo que aconsejamos tratar a 6 metros 60 minutos y ascenso en 30 minutos, el aumento del tiempo de ascenso creemos es una de las medidas que pueden ayudar a disminuir dicho reflejo.
El indispensable la homogeneización de las peticiones de laboratorio y de imagen para una correcta valoración de los resultados.
LIMITACIONES DEL ESTUDIO
Este artículo tiene únicamente la intención de hacer partícipes de la experiencia realizada en el servicio de Medicina Hiperbárica y Subacuática e Hiperbárica del Hospital Central de la Defensa durante la crisis del COVID 19.
No se planteó como un estudio programado, con un diseño experimental, sino como una alternativa compasiva, presentado y aprobado por el comité asistencial.
Existe sin duda una falta de uniformidad en las pruebas solicitadas en los distintos pacientes, todo ello debe contextualizarse en la situación de desbordamiento asistencial.
La citada crisis provocó limitación en la solicitud de pruebas diagnósticas lo que acentúa aún más la dificultad de la interpretación de los datos.
Además se debe añadir que los tratamientos hiperbáricos y los protocolos de admisión de pacientes se han ido modificando y adaptándose a la respuesta al tratamiento, al observar reflejos de desaturación postOHB.
No ha existido una uniformidad en el número de sesiones de OHB, varios pacientes debido al empeoramiento respiratorio han requerido la intubación lo que conllevó la suspensión de la OHB.