Introducción
Los datos de la encuesta de población activa en España de 20181 reflejaron que las trabajadoras ocupadas representaban un 64,0% y, de éstas, el 79,7% estaban en edad fértil (entre 16 a 49 años). Con respecto al número total de trabajadores ocupados del sector sanitario, el 73,5% fueron mujeres. Por su parte, la encuesta de fecundidad de 2018 realizada por el Instituto Nacional de Estadística2 reveló que casi 8 de cada 10 mujeres de 25 a 29 años (79,2%) aún no había tenido hijos.
El elevado número de mujeres trabajadoras siempre ha sido un punto de partida para establecer medidas encaminadas a la protección de la embarazada, al considerarse un grupo especialmente sensible3.
Cabe resaltar, que la protección de la trabajadora embarazada y la maternidad no es algo nuevo, y se recoge en distintas legislaciones internacionales. La Organización Internacional del Trabajo (OIT) desde su fundación en 1919 y, tal y como se recoge en la Directiva del Consejo de Europa 92/85/CEE, de 19 de octubre (modificada posteriormente a la Directiva 2014/27/UE)4, ha venido incluyendo la protección de la maternidad como una de las recomendaciones a sus países miembros.
En España, la legislación actual sobre protección de la maternidad contempla un amplio abanico de formas de protección social que se han ido incorporando, bien por exigencia de la Unión Europea (UE) a través de la transposición de su marco normativo5, bien por el propio desarrollo de la sociedad y, sobre todo, por el aumento de la incorporación al mundo laboral de la mujer.
En este sentido, la Ley de Prevención de Riesgos Laborales6 hace referencia, en el artículo 25, a la protección de los trabajadores especialmente sensibles a determinados riesgos para la protección de la fertilidad y el desarrollo de la descendencia. Y la protección de la maternidad se describe en el artículo 26, donde se reconoció la obligación del empresario de garantizar la evaluación de riesgos de los puestos de trabajo de la mujer embarazada y, en caso de ser necesario, adoptar las medidas adecuadas para evitar dichos riesgos o solicitar la suspensión del contrato de trabajo por riesgo durante el embarazo, contemplada en el artículo 45.1.d, del Estatuto de los Trabajadores7.
Igualmente, dos leyes de gran trascendencia social enfocadas en promover la conciliación de la vida familiar y laboral de los trabajadores son la Ley 39/1999, de 5 de noviembre8, y la Ley Orgánica 3/2007, de 22 de marzo, para la igualdad efectiva de mujeres y hombres9. La primera creó una nueva figura jurídica denominada «suspensión del contrato de trabajo por riesgo durante el embarazo» con la correspondiente prestación económica de la Seguridad Social. Y, la segunda, mejoró el régimen jurídico de tutela y de protección social, tanto para la situación de riesgo durante el embarazo como para la situación de riesgo durante la lactancia natural.
Dado que un elevado porcentaje de trabajadores en el sector sanitario son mujeres, y que, además, muchas de ellas desarrollarán su embarazo durante su actividad laboral, es fundamental establecer procedimientos encaminados a evitar las actividades potencialmente perjudiciales durante el mismo. Esto implica la necesidad de identificar y evaluar los factores de riesgo presentes en el puesto de trabajo de la embarazada, así como la promoción de la salud y la seguridad en el trabajo.
En el ámbito sanitario los riesgos frecuentemente identificados son: psicosociales (tales como trabajo a turnos, nocturnidad y jornadas prolongadas), riesgos físicos (exposición a radiaciones ionizantes y no ionizantes), riesgos biológicos y químicos (citostáticos, gases anestésicos, óxido de etileno, formaldehído, glutaraldehído)10. Es por ello por lo que existen una serie de normas y procedimientos que permiten garantizar la protección de la salud y la seguridad de las trabajadoras10,11,12. El cumplimiento de éstas permite resguardar la vida de la madre y la viabilidad del embarazo.
Por lo expresado anteriormente, el objetivo de este estudio fue describir y comparar las características de las trabajadoras que solicitaron la valoración de riesgo durante el embarazo a los Servicios de Prevención de Riesgos Laborales (SPRL) de tres complejos hospitalarios españoles, e identificar la asociación entre el tiempo de respuesta y la solicitud de valoración de riesgo durante el embarazo entre los centros participantes.
Material y Métodos
Fuente de obtención de los datos
Se recogieron los datos de los SPRL pertenecientes al Servicio Navarro de Salud (SNS) y al Servicio Gallego de Salud (SERGAS), representado por el Complejo Hospitalario Universitario de Santiago de Compostela (CHUS) y el Complejo Hospitalario Universitario de Vigo (CHUV) desde enero de 2017 hasta diciembre de 2018.
Sujetos de estudio
Las trabajadoras que solicitaron la valoración de riesgo durante el embarazo a los SPRL de los centros participantes.
Variables
Edad, variable cuantitativa, recogida en años.
Peso, variable cuantitativa, medida en kilogramos.
Altura, variable cuantitativa, medida en centímetros.
Índice de masa corporal (IMC), esta variable ha sido tratada de forma categórica. Se calcula dividiendo el peso en kilogramos entre el cuadrado de la talla en metros. De acuerdo con lo establecido por la Organización Mundial de la Salud (OMS) (13), los datos se registraron según los siguientes grupos: bajo peso (IMC < 20), normopeso (IMC = 20-25), sobrepeso (IMC = 25-30) y obesidad (IMC > 30).
Tabaquismo, variable cualitativa, distinguiendo los siguientes grupos: no fumadora, entendiendo por esto que nunca ha fumado; exfumadora, lo que indica que ha sido fumadora en algún momento de su vida y se ha mantenido en abstinencia; y fumadora, lo que significa que mantenía el hábito tabáquico.
Profesión, variable cualitativa que se ha caracterizado en los siguientes grupos: médicas, enfermeras, auxiliares de enfermería, técnicas y otras profesiones (que incluyó fisioterapeutas, terapeutas ocupacionales, psicólogas clínicas, odontólogas, trabajadoras sociales, etc…).
Centro de trabajo, variable cualitativa que se ha ordenado en: atención hospitalaria y especializada, atención primaria y otros.
Tiempo de respuesta, variable cuantitativa, medida en días. Esta variable define el tiempo transcurrido desde que la trabajadora embarazada solicita la valoración de riesgo durante el embarazo hasta que se emite el informe con las medidas a adoptar.
Aptitud: variable cualitativa clasificada en 3 categorías: apto (continuar actividad laboral sin necesidad de medidas adicionales), apto con limitaciones (necesidad de adaptación del puesto de trabajo), no apto (debe ser apartada del puesto laboral con la consiguiente prestación por riesgo durante el embarazo).
Recogida de la información
La información se obtuvo de las fichas de valoración de riesgo durante el embarazo de las trabajadoras y de las historias clínico-laborales del último reconocimiento médico realizado por los SPRL de los hospitales participantes. Para preservar la confidencialidad de estos datos, se anonimizaron los mismos utilizando una secuencia numérica de cada trabajadora. Este procedimiento fue realizado por el personal autorizado para gestionar dicha información.
La recopilación de los datos se efectuó mediante la hoja de cálculo Microsoft Excel, versión 2019, y el almacenamiento se hizo en formato normalizado (Comma-Separated Values = CSV). El posterior análisis se realizó mediante el programa Statistical Package for the Social Science (IBM-SPSS), versión 26 para Windows. El control de la calidad de la información se efectuó a través de la doble entrada de los datos; los posibles errores se corrigieron mediante la consulta con las fuentes originales.
Análisis de los datos
Las variables cualitativas se describieron mediante las frecuencias absoluta y relativa (porcentaje) y las variables cuantitativas con la media y su desviación estándar, la mediana, la amplitud intercuartílica (AIQ), el máximo y el mínimo. Las variables más relevantes se representaron mediante la utilización de tablas.
La existencia de asociación entre variables cualitativas se analizó mediante la prueba de chi-cuadrado de Pearson. En las variables cuantitativas, para comprobar la significación de la diferencia de medias para muestras independientes, se realizó la prueba de la t de Student. Para contrastar las medias de variables cuantitativas entre más de dos grupos se aplicó el análisis de varianza (ANOVA), según el método poshoc de Tukey. El nivel de significación utilizado en todos los contrastes de hipótesis fue α ≤ 0,05.
Resultados
En el período estudiado, se identificó un total de 970 solicitudes de valoración de riesgo durante el embarazo, de las cuales no se recuperó la historia clínico-laboral en 11 trabajadoras pertenecientes al SPRL del CHUS, por lo que el número finalmente incluido en el estudio fue de 959. De ellas, 536 (55,9%) pertenecían al SNS, 236 (24,6%) al CHUV y 187 (19,5%) al CHUS.
Edad en la población de estudio
La edad media de las trabajadoras participantes pertenecientes al SPRL del CHUV fue 37,5 ± 0,3 años, resultando ser las que mayor edad media presentaban (Tabla 1). Además, se observaron diferencias estadísticamente significativas entre la edad media de las trabajadoras del SNS y CHUV (p < 0,001), y las del CHUS y CHUV (p < 0,001).
Datos antropométricos
La media de peso más elevada se obtuvo en el SPRL del CHUV, con un valor de 66,2 ± 1,4 kilogramos. Las diferencias observadas fueron estadísticamente significativas entre el CHUV y el SNS (p < 0,001).
Por otro lado, la mayor media de talla fue la del SNS, siendo esta de 164,3 ± 0,3 centímetros (Tabla 1). Las diferencias respecto a la talla presentaron asociación estadística entre los tres hospitales (p < 0,001).
Tabla 1. Estadísticos descriptivos de las variables antropométricos ordenadas según centro hospitalario.
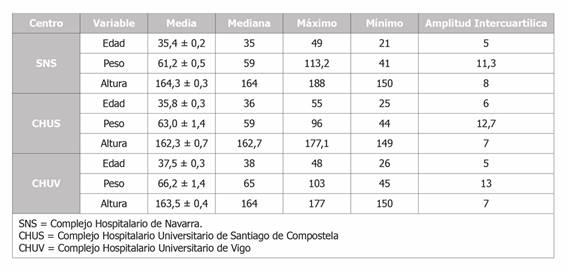
Con respecto al índice de masa corporal (IMC), en 311 trabajadoras de las 959 estudiadas no se registró esta variable, lo que representó una pérdida de 32,4%. La mayor pérdida fue registrada en el CHUS, suponiendo 62% de los datos (n = 116). Con los datos disponibles, se evidenció que 449 (46.8%) trabajadoras del total presentó normopeso. El SNS tuvo la mayor proporción de trabajadoras con normopeso, 304 trabajadoras (56,7%), en relación con los otros centros participantes (Tabla 2). Las diferencias entre centros en cuanto al IMC resultaron ser estadísticamente significativas (p < 0,001).
Hábito tabáquico
El grupo mayoritario en los tres centros participantes fue el de mujeres que nunca habían fumado, en el SNS fue un 53% del total, en el CHUV un 63% y en el CHUS un 15%. Cabe resaltar que el en CHUS no se registró esta variable en el 81,8% de los casos (Tabla 2). Las diferencias entre los centros participantes fueron estadísticamente significativas (p < 0,001).
Datos relacionados con el trabajo
Con respecto al centro de trabajo, se obtuvo un total de 916 registros. En el caso del CHUV, no se contaba con el 18% (n = 43) de los datos correspondientes a esta variable. Un 80,4% (n = 737) del total de las embarazadas trabajaba en centros de atención hospitalaria y especializada. En todos los centros participantes, de forma individual, se contabilizó un mayor porcentaje de trabajadoras pertenecientes a centros hospitalarios, y las trabajadoras de atención primaria representaron menos del 20% en los tres centros participantes (Tabla 2). Las diferencias entre centros resultaron ser estadísticamente significativas (p < 0,001).
Con relación a la profesión, las médicas y enfermeras representaron el mayor porcentaje, mientras que el resto de las profesiones fueron menos del 30% en los 3 SPRL participantes. Observando por SPRL, el mayor porcentaje de profesionales médicas se recogió en el SNS, con un total de 142 (26,5%). En el caso de la enfermería, el porcentaje más elevado lo presentó el CHUS, con un total de 103 trabajadoras (55,1%) (Tabla 2). Se obtuvieron diferencias estadísticamente significativas entre los distintos centros en relación a las profesiones (p < 0,001).
Datos relacionados con la valoración de riesgo durante el embarazo.
El tiempo de respuesta fue una variable registrada en los SPRL del CHUS y del CHUV, sin embargo, no se obtuvo en la base de datos del SNS. En este último hospital se pudo obtener como variable la duración de la prestación por riesgo durante el embarazo en las trabajadoras del ámbito sanitario y cuyos resultados ya fueron publicados en un estudio anterior14.
En el CHUS se observó un tiempo de respuesta más elevado que en el CHUV, siendo éste de 4 ± 0,6 días (ver Tabla 3). La diferencia en el tiempo de respuesta entre el CHUV y el CHUS resultó ser estadísticamente significativa (p = 0,001).
Tabla 3. Estadísticos descriptivos de la variable “tiempo de respuesta”, medida en días y ordenada según centro hospitalario.
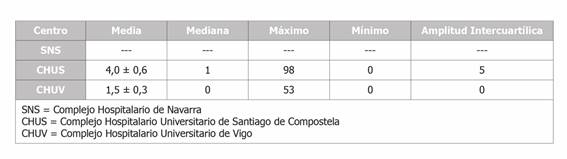
Otra variable estudiada sólo en estos dos hospitales fue la valoración final de la aptitud de las trabajadoras. En ambos centros, más del 60% de las trabajadoras obtuvieron en su informe de aptitud un “apto con limitaciones” (Tabla 3). Las diferencias observadas no fueron estadísticamente significativas (p = 0,086).
Discusión y Conclusiones
Existen pocas investigaciones en relación con las características y los procedimientos aplicados en el momento en el que las trabajadoras solicitan la valoración de riesgo durante el embarazo, de ahí radica la fortaleza de este estudio.
Respecto a la edad, el promedio de las trabajadoras embarazadas que solicitaron la valoración por riesgo durante el embarazo podría considerarse alto. Aunque, Navarro et al.15, en su estudio titulado “Declaración de embarazo del personal sanitario del hospital universitario Ramón y Cajal”, coincidieron con el promedio de edad de la población de estudio. Por lo general, las medidas de conciliación familiar y el horario son lo que más valoran las mujeres con hijos de un puesto de trabajo2. Usualmente, en el ámbito sanitario, los trabajadores suelen tener contratos eventuales, lo que no proporciona estabilidad para poder tener hijos. Además, las embarazadas médicas, terminan la carrera con 24 años, como pronto, lo que supone un retraso en la formación de la vida familiar, habitualmente. Esto podría contribuir a aumentar la edad media de las trabajadoras sanitarias embarazadas. Por otro lado, es importante destacar la falta de registro del número de embarazos previos de la trabajadora en el momento de solicitar la valoración de riesgo durante el embarazo, puesto que no es lo mismo ser primigesta con 36 años que haber tenido embarazos anteriores con esa misma edad.
Con relación al IMC, se observó que el mayor porcentaje fue el grupo de normopeso, sobre todo en las trabajadoras pertenecientes al SNS. En este sentido, Santos et al.16, observaron que un IMC apropiado en mujeres que planearon quedar embarazadas y un aumento de peso adecuado durante el embarazo puede reducir la carga de la morbilidad obstétrica y neonatal. Además, Liu et al.17, concluyeron que las mujeres en edad fértil deberían mantener un índice de masa corporal normal antes del embarazo.
Los resultados obtenidos se podían esperar, en tanto que se trataba de trabajadoras del ámbito sanitario, la mayoría de ellas profesionales de la salud, por lo que se presupone que conocen la importancia de mantener un buen IMC antes, durante y después del embarazo.
En esta línea, con respecto al sobrepeso y la obesidad en población adulta en el año 2017 en España, Navarra se situó por debajo de la media española, y ocupó uno de los tres lugares más bajos, junto con la Comunidad Autónoma Vasca y Baleares18.
Por otro lado, el mayor porcentaje de sobrepeso y obesidad perteneció a las trabajadoras del CHUV. Es importante destacar que el manejo de la obesidad debería empezar desde antes del embarazo, siguiendo el precepto de que una mujer debe estar en las mejores condiciones físicas y mentales si desea gestar19.
Aunque, la Sociedad Española de Ginecología y Obstetricia, en su guía de ayuda para valoración de riesgo laboral durante el embarazo12, indicó que los factores sociodemográficos, al igual que el IMC, no deben ser alegados como riesgo laboral durante el embarazo, ni pueden ser agravados por factores puramente laborales, al ser los lugares de trabajo un buen escenario para iniciativas de promoción de la salud, debido al alcance potencial, puede ser apropiado recomendar mantener un buen IMC, ya que permitiría disminuir el riesgo de muchas enfermedades y afecciones. Es importante destacar que los datos de IMC fueron obtenidos del último reconocimiento médico realizado a las trabajadoras, por tanto, se desconocía si estaban embarazadas o no.
Por otra parte, y con respecto al hábito tabáquico, las diferencias observadas entre los distintos centros participantes pueden estar influenciadas, en parte, por la importante falta de registro que existió en esta variable. Eyben et al.20, afirmaron que el consumo de tabaco en el lugar de trabajo provoca enfermedad y muerte, molesta a las personas que no fuman, conduce a la pérdida de productividad y acarrea costes adicionales. Por tal motivo, parece lógico pensar que, en un ámbito sanitario, formado en su mayoría por profesionales de la salud, la mayoría de las trabajadoras no fumaran.
Aunque el hábito tabáquico no constituye un riesgo de origen laboral en el embarazo, la presencia de humo de tabaco en el ambiente laboral es un factor contaminante de primer orden21. Por lo tanto, parece importante mantener la promoción de la salud en el trabajo con políticas libres de tabaco que pueden combinarse con campañas para dejar de fumar y programas de referencia. Igualmente, es conveniente mencionar que el consumo de tabaco durante el embarazo sigue siendo un problema importante, que está influenciado por variables sociodemográficas y relacionadas con la salud, así como por variables psicológicas22.
En relación con los centros de trabajo, la mayoría de las solicitudes fueron de las trabajadoras pertenecientes a los centros de atención hospitalaria y especializada. Aunque la actividad laboral en el ámbito sanitario supone, en general, estar expuesto a riesgos comunes, las trabajadoras de atención hospitalaria y especializada posiblemente están sometidas a mayores agentes químicos como citostáticos, de los cuales gran parte producen efectos reproductivos: abortos espontáneos y malformaciones23, lo que podría llevar a la declaración voluntaria de la gestación por parte de la trabajadora y en consecuencia, a la solicitud de la valoración de riesgo durante el embarazo de los SPRL. Quizá, también pueda deberse a que la plantilla de atención hospitalaria sea más numerosa que la de atención primaria, lo que podría explicar este mayor porcentaje de trabajadoras embarazadas en el ámbito hospitalario en comparación con los centros de atención primaria. Es posible, que el tipo de contrato, ya sea fijo o eventual, influya a la hora de plantear la posibilidad del inicio de la gestación por parte de la trabajadora, principalmente con relación a la estabilidad económica, por lo que sería interesante conocer estos datos para futuras investigaciones. Por último, hay que destacar el riesgo biológico actual al COVID-19, por lo que parece necesario, ampliar la investigación en este campo.
Según la profesión, destacan las solicitudes del personal de enfermería para la valoración por riesgo durante el embarazo, con más de la mitad en los tres SPRL, seguidos por la profesión de médicas con una distribución similar. De igual forma Navarro et al.15, observaron en su estudio que la categoría profesional que más declaró su gestación fue el diplomado universitario en enfermería.
La diferencia en cuanto a la profesión puede deberse a la proporción de enfermeras con respecto al resto de trabajadoras en el hospital; es posible que la plantilla general de enfermería sea mayor que la de médicos, técnicos u otras profesiones del ámbito sanitario. Otro factor para tener en cuenta es la exposición a riesgos, pues son las enfermeras las que posiblemente manejen más agentes químicos, como los mencionados previamente. En contraste, las dos profesiones con menos solicitudes de prestación por riesgo durante el embarazo fueron auxiliares de enfermería y técnicas especialistas. Otro de los motivos que pueden afectar a la diferencia entre categorías profesionales es el hecho de conocer la existencia de este derecho o considerar que, por su puesto de trabajo, no necesitan esta prestación.
En cuanto a la variable tiempo de respuesta en el CHUS y en el CHUV, podría considerarse que la mediana, la cual tenía valores más similares entre ambos hospitales, sería más representativa de la situación real que la media, y representaría los datos más centrales en detrimento de los valores extremos. La recogida de datos en el CHUS fue compleja, y la revisión de cada una de las historias en papel pudo dar lugar a errores en la misma. Se detectaron valores extremos que afectaron a la media obtenida y que podrían deberse a situaciones tales como que las trabajadoras embarazadas pudieron entrar en situación de incapacidad temporal después de haber solicitado la adaptación, demorándose la resolución correspondiente hasta la reincorporación laboral de las mismas.
También, hay que tener en cuenta que el tiempo de respuesta se midió en días naturales, por lo que, si las valoraciones no se resolvían en el mismo día, podía haber días no hábiles intermedios (sábados, domingos y festivos) que aumentaban la demora en la respuesta. La mediana y la amplitud intercuartílica reflejaron que en el CHUS la gran mayoría de las embarazadas fueron evaluadas en menos de 1 semana, mientras que en el CHUV lo fueron en el mismo día. A pesar de los posibles errores en la recogida de la información, sería adecuado revisar si es posible mejorar el tiempo de respuesta en el CHUS. Resaltar que fue inmejorable el tiempo de respuesta en el CHUV.
En lo referente a la valoración de la aptitud de las trabajadoras objeto de estudio, a aquellas consideradas no aptas se les solicitó la prestación por riesgo durante el embarazo. En este sentido, Villar et al.24, en su publicación de 2019, encontraron en la institución sanitaria del Parc de Salut Mar (Barcelona) un porcentaje de embarazadas que estaban percibiendo dicha prestación en el último mes de embarazo similar al del CHUS y del CHUV, lo que señala que la protección de las trabajadoras embarazadas no presenta grandes diferencias entre esos tres centros. Sería interesante que más instituciones sanitarias publicaran esta información para tener más referencias y poder valorar si se realizó un correcto uso de la prestación por riesgo durante el embarazo.
En relación al resultado de la aptitud, como apreciación crítica de los autores, se considera que debería estudiarse la posibilidad de cambiar el “No apto” por “No apto temporal”, pues se trata de una situación que revertirá tarde o temprano, reservando el término “No apto” para las inaptitudes irreversibles.
Además de ésto, y viendo el alto porcentaje de pérdida de datos en algunas de las variables, se podría pulir la falta de registro de variables en estos SPRL, así como, en el caso del SNS, registrar la valoración de la aptitud de las embarazadas con su informe correspondiente. Esto permitiría recopilar información para su análisis posterior.
En otro sentido, con relación a la duración de la suspensión del contrato de trabajo por riesgo durante el embarazo, Torres et al.14, observaron que las trabajadoras embarazadas del SNS, valoradas por el SPRL durante los años 2017 y 2018, tuvieron una ligera asociación entre el tipo de guardia (localizada versus presencial) y el número de días de suspensión. También se descartó que el centro de trabajo o la categoría profesional tuvieran influencia en la duración de esa prestación. Sin embargo, es necesario ampliar el estudio en este ámbito.
Es importante destacar que el estudio de la gestación en relación con la vida laboral permite contar con referentes para fortalecer los derechos de la mujer trabajadora25.
Las posibles limitaciones del estudio fueron la falta de registro detallado de las variables y la heterogeneidad en la recogida de estos datos. Igualmente, es necesario recordar el reducido periodo de la investigación, lo cual, sumado a que la declaración del embarazo es voluntaria, podría condicionar la interpretación de los resultados.
Por todo lo anteriormente expuesto, se pudo concluir que los SPRL aplican diferentes procedimientos de protección de la maternidad. Hay que recordar que ante una trabajadora embarazada que presenta riesgo en su puesto de trabajo se debe, en primer lugar, adoptar las medidas necesarias para evitar la exposición a dicho riesgo, a través de una adaptación de las condiciones de trabajo, y, si esto no es posible, se indicaría un cambio de puesto. Ello significa que la situación de suspensión del contrato por riesgo durante el embarazo sería el último paso. Por tal motivo, sería importante registrar con regularidad dichas variables en los SPRL. Igualmente, sería recomendable la aplicación de una herramienta normalizada que permita disminuir la variabilidad en la práctica clínica y facilitar la toma de decisiones por parte de los SPRL, especialmente del médico del trabajo. Por último, un mayor tiempo de respuesta por parte de los SPRL a la solicitud de valoración de riesgo durante el embarazo, podría originar incertidumbre y prolongar la exposición de la trabajadora embarazada a los riesgos del puesto de trabajo. Por ello, sería necesario ampliar la investigación en este campo.















