1. INTRODUCCIÓN
La incapacidad temporal (IT) está incluida dentro de la acción protectora de la Seguridad Social. Su finalidad es dar protección económica a las situaciones de impedimento de la capacidad de trabajo por deterioro temporal de la salud. Y así lo es por definición: «situaciones debidas a enfermedad, común o profesional, y a accidente, sea o no de trabajo, que causen impedimento para el trabajo y reciban asistencia sanitaria», art. 169 LGSS TR 2015
La incapacidad permanente es también una prestación económica incluida dentro de la acción protectora de la Seguridad Social cuya finalidad es dar protección económica a las situaciones de disminución, perdida o anulación de la capacidad laboral por deterioro permanente de la salud. Así se define en el art. 193 LGSS TR 2015 que entiende la incapacidad permanente contributiva como aquellas «situaciones del trabajador que, después de haber estado sometido al tratamiento prescrito, presenta reducciones anatómicas o funcionales graves, susceptibles de determinación objetiva y previsiblemente definitivas, que disminuyan o anulen su capacidad laboral».
La gestión económica de las prestaciones de incapacidad temporal la comparte el INSS (Instituto Nacional de la Seguridad Social) como entidad gestora (aseguradora) junto con las Mutuas colaboradoras y las empresas colaboradoras, siendo competencia exclusiva del INSS la gestión de las prestaciones económicas de la incapacidad permanente (contributiva).
Pero siendo la incapacidad una prestación económica es algo más. No es una prestación sanitaria, pero la engloba en su definición ya que sin asistencia sanitaria no hay baja IT, y lo mismo acontece con la incapacidad permanente al entender que se llega a esa situación habiendo agotado las posibilidades terapéuticas de mejora. No es una prestación económica, pero además de los requisitos para tener derecho a la misma y su cuantía (afiliación, carencia, cotizaciones, edad…) se exige lo primero y principal que se tenga deterioro de la salud incapacitante laboral, es decir que se determine enfermedad o lesión y sus limitaciones funcionales u orgánicas consecuentes que impidan trabajar o anulen o disminuyan la capacidad para el trabajo.
La consideración de incapacidad, su situación, se fundamenta sobre la salud (pérdida de salud) y el trabajo, en la consolidación de enfermedad o lesión activa incapacitante laboral. No siendo incapacitante toda alteración de salud, sino que puesta en relación con las capacidades requeridas por el trabajo alcance rango incapacitante. En la valoración de enfermedad o lesión y su resultante incapacitante laboral es preferible referirse más bien a las limitaciones funcionales resultantes. Los diagnósticos no incapacitan per se, por ejemplo ser asmático no incapacita sino por la limitación funcional respiratoria y el tipo de trabajo que debe realizarse.
Debiéramos diferenciar la gestión económica de la gestión clínica.
La gestión clínica (valoración médico evaluadora) de la incapacidad temporal se realiza en diversos ámbitos: SPS (Servicio Público de Salud) Médicos de Atención Primaria, médicos de Mutuas colaboradoras, Inspectores Médicos de las Comunidades Autónomas, Inspectores Médicos del INSS y médicos de Empresas colaboradoras.
Competencia de las entidades en materia de control de la incapacidad temporal:
Desde su inicio hasta el cumplimiento del día 365, la competencia en materia de control de la situación de incapacidad temporal (IT) corresponde a las siguientes entidades con estas competencias:
Servicio Público de Salud (SPS), capacidad para emitir partes de baja, confirmación y alta.
Inspectores Médicos Comunidades Autónomas (CCAA), para emitir partes de baja y alta por curación, altas con propuestas de incapacidad permanente, resolver propuestas de alta de mutua, valorar las disconformidades del trabajador al alta del INSS a los 365 días
Instituto Nacional de la Seguridad Social (INSS), para emitir altas médicas a todos los efectos y considerar bajas por recaída tras alta inspección médica INSS, así como para iniciar el expediente de incapacidad permanente (IP). Resuelve las propuestas de alta de mutua, resuelve las altas por informe propuesta de la inspección médica de la CCAA, resuelve las discrepancias de la inspección respecto de altas INSS a los 365 días, resuelve las revisiones de altas por mutua por contingencias profesionales a demanda del trabajador, resuelve la contingencia de procesos de IT
Instituto Social de la Marina (ISM), para emitir bajas y altas (asistencia sanitaria no transferida), altas médicas a todos los efectos y propuestas de alta (asistencia sanitaria transferida), así como para iniciar el expediente de IP de trabajadores incluidos en el ámbito de aplicación del Régimen Especial del Mar.
Mutuas Colaboradoras con la Seguridad Social, para emitir partes de baja, confirmación y alta por accidente de trabajo y enfermedad profesional, gestión sanitaria y económica en estas contingencias profesionales. Colaboración en el control de la IT y formulación de propuestas de alta por contingencias comunes (enfermedad o accidente no de trabajo) a las inspecciones de las CCAA o al INSS (cuando su cobertura les corresponda).
Empresas Colaboradoras, para emitir partes de baja, confirmación y alta respecto de los trabajadores a su servicio, siempre que tengan asumidas las competencias en la gestión de la asistencia sanitaria y de la IT derivada de accidente de trabajo y enfermedad profesional.
Desde el cumplimiento del día 365, la competencia en materia de control de la situación de incapacidad temporal (IT) corresponde en exclusiva al INSS con estas competencias:
Estimar el alta, la prórroga o el inicio de incapacidad permanente.
Resolver las recaídas tras procesos con alta en este periodo o las recaídas agotado el periodo máximo con o sin declaración de incapacidad permanente.
La gestión clínica (valoración medico evaluadora) de la incapacidad permanente sólo se realiza en el INSS por sus Inspectores Médicos
Competencia de las entidades en materia de control de la incapacidad permanente:
Corresponde en exclusiva al INSS a través de sus unidades médicos y los equipos de valoración de incapacidad
Entendida la gestión clínica de la incapacidad laboral como la asunción y el ejercicio de responsabilidades sanitarias y sociales en la gestión de este recurso público prestacional, derivadas de las correspondientes competencias en la materia que les correspondan.
La visión de la IT desde la gestión de la Seguridad social, es proteger a quien tiene la consideración de estar en situación determinante de incapacidad temporal. La gestión de la Incapacidad Temporal tiene por tanto un objetivo genérico que es la adecuación a la duración de los procesos de IT para evitar su percepción indebida, y por ello se establece el 1Manual de Tiempos Óptimos de Duración de la IT, o la 2Guía de Valoración de la Incapacidad Temporal para Médicos de Atención Primarias, los conciertos con las comunidades autónomas y los mecanismos y protocolos de actuación y reconocimientos médicos. En lo específico el objetivo se consigue controlando médicamente el mantenimiento de la una situación concreta de I. T. y los periodos de permanencia en la misma.
Siguiendo en la línea de la diferenciación de gestión clínica (médica) y gestión económica, denominaríamos como «gestión clínica» a los reconocimientos médicos, informes médicos o cuantas actuaciones proceda para su adecuación.
Si toda baja (incapacidad temporal) deberá ir precedida de un reconocimiento médico del trabajador que permita la determinación objetiva de la incapacidad temporal para el trabajo habitual. Si es preciso elaborar informes que la justifiquen y se establecen controles médicos de las situaciones de IT.
Si toda declaración de incapacidad permanente debe venir precedida de un informe médico consolidado en forma de síntesis, comprensivo de todo lo referido o acreditado en el expediente.
Concluiremos que la valoración de la situación clínica incapacitante es un acto médico, sin el cual no procede la prestación, es decir es antes y necesaria una buena gestión clínica antes que una buena gestión económica.
Dicho lo cual a continuación describiremos y analizaremos las diversas variables que se dan en la incapacidad laboral. Señalaremos ante todo, que esta dicotomía entre la gestión económica y la gestión clínica de la incapacidad de siempre ha estado en parte del problema, por cuanto los ámbitos de decisión y de actuación no son siempre comunes; ni a veces es convergente la preocupación por la gestión de la incapacidad, no sólo de las entidades competentes sino de la propia sociedad. El sistema sanitario es el responsable de la prevención, atención y recuperación de la salud, el sistema de seguridad social es el responsable de la prestación económica, su acceso, cuantía y consideración. La «preocupación» por la incapacidad laboral siendo distinta su ocupación (la responsabilidad y competencia) de las entidades competentes precisa de convergencia articulada mediante normas, acuerdos o instrucciones que mejoren la toma de decisiones, la comunicación y el intercambio de información. El sistema de seguridad social traslada esta preocupación por la mejora de la gestión y control de la incapacidad temporal y de la consideración de la incapacidad permanente a través de la norma. Real Decreto 625/2014 gestión y control de la incapacidad temporal, Real Decreto 1300/1995 medidas en materia de incapacidad laboral, y posteriores normas de desarrollo y actualización así como la propia Ley General de Seguridad Social Texto Refundido 2015 en lo que a la IT o IP se refiere. Por lo demás pareciera que lo que preocupa a la opinión pública es sólo cuánto cuesta el absentismo o cuánto de absentismo hay, más que conocer porqué procesos los trabajadores se encuentran incapacitados y que podría hacerse para prevenir su aparición o mejorar su situación.
2. VARIABLES EN LA INCAPACIDAD LABORAL
-
Variabilidad sanitaria
-
Variabilidad territorial
-
Variabilidad en la gestión
-
Variabilidad psicosocial
-
Variabilidad normativa
-
Variabilidad económica
Variabilidad sanitaria (variable salud, variable atencional)
Si la incapacidad laboral protege situaciones de desamparo económico por pérdidas de la salud que impiden trabajar o disminuyen o anulan la capacidad laboral, entenderíamos que la variable fundamental en la incapacidad es la salud, su deterioro, su evolución individual, y su respuesta personal al tratamiento; por ello también se verá influenciada por la capacidad del sistema sanitario de prestar atención sanitaria adecuada y temprana (en tiempo y forma debida). Engloba a su vez la variable salud (la enfermedad) y la variable del sistema sanitario (atención prestada).
Variable salud
Si hay un variable esperada y condicionante de incapacidad es la salud (pérdida de salud), la relación directa entre gravedad de la enfermedad y sus consecuencias incapacitantes tanto temporal como permanente. A proceso más grave en su presentación clínica y pronóstica, se supone tratamientos más agresivos y mayor duración de la IT (Incapacidad Temporal) y en su caso el poder precipitar la consolidación de una IP (Incapacidad Permanente).
Por ello y siguiendo criterios científico-técnicos el INSS con el aval de las correspondientes sociedades científicas elaboró el 1Manual de Tiempos Óptimos, ahora ya en su 4ª edición, reflejando un tiempo estándar en incapacidad temporal para cada proceso modulado según el trabajo. Pero aun siendo una variable la pérdida de la salud de tan directa relación con la incapacidad laboral resultante no está exenta de otras variables a su vez como la variabilidad individual en la respuesta terapéutica y en la propia evolución de cada enfermedad, que hacen que no podamos hacer una valoración genérica y debamos estar siempre a la particular valoración de un proceso, en un trabajador, en un momento dado y la particular y singular evolución del mismo. Siendo así que opino que el Manual de Tiempos Óptimos del INSS no está para saber que una baja está «pasada de tiempo» sino para saber «qué está pasando» en esa baja.
Por ello es descabellado la referencia «listados de enfermedad incapacitante» como todavía se alude en nuestra Ley General de Seguridad Social artículo 194, pues no olvidemos que lo incapacitante laboral son las consecuencias disfuncionales que una enfermedad en su devenir individual pueda causar en un trabajador concreto, y que son sus limitaciones orgánicas y funcionales lo que reporta, confecciona y define la situación de IT o IP.
Los diagnósticos de enfermedad nos sirven para conocer los procesos de incapacidad según su incidencia, duración y prevalencia. Los tiempos óptimos nos sirven como medida de la desviación del estándar.
Así en las bajas en inicio destacan como procesos más frecuentes los trastornos musculoesqueléticos 23,32%, los respiratorios 12,35%, las infecciones 9.23%, los trastornos digestivos 6,44% y los trastornos mentales 5,74%. (Datos INSS octubre 2017). Existe una variabilidad estacional para procesos infecciosos respiratorios, en invierno, y otra para procesos digestivos en verano.
Entre los 20 diagnósticos más frecuentes al inicio de la IT encontramos los siguientes (Figura 1 Datos 2008, Figura 2 Datos 2015).
Si agrupamos estos diagnósticos por «familias diagnósticas» vemos como en el inicio de las bajas destacan la lumbalgia, ciática y dolores de espalda destacan en primer lugar tras ellos gripes, catarros y otros procesos de vías respiratorias, tras ellos los trastornos psíquicos menores bajo el diagnóstico de ansiedad, trastornos depresivos y adaptativos, los procesos digestivos y los vértigos y mareos.
A lo largo de la duración de la IT si efectuamos un corte en 90 días, 6 meses y 12 meses el patrón de prevalencia señala procesos que no debieran de tener esta presencia, pues se apartan de los tiempos estándar establecidos. En procesos de IT prevalentes por debajo de 90 días destacan por su presencia más prolongada de lo estimado los vértigos-mareos, las dolencias cervico-lumbares, el dolor de hombro y los trastornos psiquiátricos menores.
En bajas prolongadas de más de 6 meses o las muy prolongadas que alcanzan los 12 meses siguen teniendo una presencia no esperada los trastornos lumbares, y los trastornos psíquicos menores, conformando los que se denomina «trastornos inespecíficos», «trastornos difusos lumbares y trastornos difusos mentales» o diagnósticos de especial control.
«Lumbalgias» agrupando: 724 (otras alteraciones de la espalda no especificadas), 724.1 (dolor región torácica columna vertebral), 724.2 (lumbago), 724.3 (ciática),, 724.4 (neuritis o radiculitis lumbosacra no especificado), 724.5 (dolor de espalda no especificado), 724.7 (alteración del cóccix), 724.79 (otra alteración del cóccix no codificado), 724.8 (otros síntomas con la espalda como punto de referencia), 724.9 (alteraciones de la espalda no especificadas), 722 (Trastorno del disco intervertebral), 722.10 (Desplazamiento disco intervertebral lumbar sin mielopatía), 722.2 (Desplazamiento disco intervertebral lumbar no especificado), 722.5 (Degeneración disco intervertebral dorsal/lumbar) 722.52 (Degeneración disco intervertebral lumbar o lumbosacro) 722.6 (Degeneración disco intervertebral sitio no especificado).
«Procesos psiquiátricos menores»: Estrés: 308, 308.3, 308.4, 308.9. Ansiedad: 300.0, 300.00, 300.01, 300.02, 300.09. Depresión menor: 296.2, 300.4, 300.5, 300.81, 311. Trastornos de adaptación: 309, 309.0, 309.1, 309.2, 309.24, 309.28, 309.29, 309.89, 309.9.
En procesos de baja que alcancen su máximo de 12 meses según datos de octubre INSS 2017 destacan los osteomioarticulares 38,37%, los trastornos mentales 14,55%, las neoplasias 13.13%, los procesos circulatorios 5,71%, las patologías del sistema nervioso central 5,70%.
De entre todos los procesos de baja que alcanzan los 12 meses destacan las lumbalgias y los trastornos psiquiátricos menores. Las bajas médicas prolongadas suponen ante todo elevados costes en «capital humano» y costes en «capital salud» del trabajador de graves consecuencias; las incapacidades médicas largas son un tema de salud pública con enormes repercusiones en el sistema económico y de prestaciones del sistema público de salud y de prestaciones de la seguridad social3.
Expertos como C. Pérez, Unidad de Dolor Hospital Universitario de la Princesa y portavoz de la Sociedad Española del Dolor (SED) señalan que «cuando un paciente está de baja por lumbalgia más de seis meses, su reincorporación al puesto laboral es menor del 50% y sólo de un 25% cuando la baja es mayor de un año».
Si valoramos la duración de la IT y la separación del estándar en los procesos de inicio (Figura 3) vemos como esta desviación adquiere un carácter muy significativo en los procesos “difusos” lumbares y los trastornos psiquiátricos menores, así como en los cuadros de vértigo-mareo3.
Es decir en los procesos de incapacidad temporal hay una duración media estimada que guarda relación en muchos de ellos con la duración óptima, pero algunos procesos de forma no «comprensible» se desvían en su duración del estándar, y conviene analizar los porqués4.
Por último considerar dos factores añadidos a la variable de enfermedad (salud), la comorbilidad y la edad5,6,7. La comorbilidad diagnóstica incapacitante (procesos diagnosticados activos en su clínica y limitación laboral impeditiva) aumenta el carácter disfuncional de un proceso y su dificultad valorativa. Esta comorbilidad abunda en procesos psiquiátricos menores (trastornos de ansiedad, adaptativos o mixtos ansioso depresivos) y en trastornos osteomioarticulares difusos (dolores poliarticulares), coexistiendo al alcanzar una duración de IT (incapacidad temporal, baja) prolongada más allá de los seis meses, según diversos estudios entorno al 12% y siendo factor determinante en su prolongación, y como no en su dificultad valorativa laboral. La comorbilidad en bajas largas por patología psiquiátrica, se da entre sí, entre diversos procesos mentales en la prolongación de la baja, pero además esta patología psiquiátrica está presente en torno al 25% de los procesos de dolor crónico (de más de 6 meses de persistencia clínica), y tras procesos graves en la fase de recuperación del proceso de base, como trastorno adaptativo. Esta comorbilidad entre trastorno principal grave y trastorno psíquico adaptativo es muy frecuente en cáncer de mama en lo que se denomina la fase de reconstrucción psicológica, también en torno al 25% de los procesos o en procesos cardiovasculares, tanto en infartos como en accidentes cerebrovasculares también cuando se ha conseguido una estabilización o incluso una mejoría clínica disfuncional.
En las bajas largas de más de 6 meses es cierto el aforismo de que cuando se inicia una IT si no lo es por causa grave comienza con un diagnóstico, principal, si se prolonga más allá de los seis meses puede que se le adose al menos un diagnóstico secundario, si se alcanzan los diez meses puede que el diagnóstico de inicio, ya no sea el principal, y pueden señalarse uno o varios diagnósticos secundarios, (más cierto esta realidad en patologías osteomioarticulares), cuando la baja sobrepasa los doce meses tendremos dudas por saber cuál de sus diagnósticos es el principal y cuales los secundarios.
La comorbilidad debe ser abordada no sólo con la estimación de la modificación del tiempo estimado de baja con la prolongación correspondiente acorde a un factor de corrección, sino como una dificultad añadida a la hora de valorar el impacto incapacitante laboral del proceso, así como su mayor predecible consideración de alargamiento del proceso por la confluencia terapéutica más compleja y un mayor riesgo añadido de concluir en incapacidad permanente si se sobrepasaran los doce meses de baja.
La edad es un factor de riesgo de múltiples procesos, la edad supone un deterioro biológico de facultades físicas y mentales esperado, la edad es un factor de mayor comorbilidad de procesos y finalmente el pronóstico de cualquier proceso y por tanto las posibilidades de recuperación funcional ad integrum empeoran y disminuyen con la edad más avanzada.
Por todo ello la edad es un factor que condiciona la situación de incapacidad siendo mayor la incidencia global de bajas por mil trabajadores en tramos etarios de 50-55 y 55-60 y 60-65 años por procesos degenerativos, neoplasias, cardiovasculares y endocrinos, pero además de esto la prevalencia de las bajas (situación de IT prolongada) es mayor en los procesos que presenta la población de mayor edad sobre todo en procesos con síntomas y signos mal definidos, así como en neoplasias y trastornos cardiovasculares8.
Variabilidad sanitaria (la atención sanitaria)
Si en IT los procesos mantienen una etapa transitoria incapacitante laboral a la espera de que el tratamiento consiga la curación o la mejoría suficiente y en IP los procesos tienen un carácter permanente o definitivo incapacitante laboral por haber agotado las posibilidades terapéuticas y alcanzado y finalizado el periodo de sanidad, el tratamiento es otra variable que condiciona el tiempo en IT y la posible consolidación de residuales permanentes. Las repercusiones que puede tener para los pacientes en baja (IT) estar a la espera de pruebas diagnósticas o en situaciones de demora de tratamiento dependen de la enfermedad y su severidad, de las características del paciente, del tiempo de baja en el que se encuentren y naturalmente del tiempo de espera. El tratamiento para ser eficaz debe ser adecuado en tiempo y forma de indicación, es decir ser la terapia estimada como procedente y realizada en el tiempo pautado sin espera. Por ello se comprueba como muchos de los procesos que adquieren la consideración de incapacidades médicas laborales prolongadas (bajas de más de 6 meses o que alcanzan el año o se prolongan a partir de esta fecha) lo son por estar a la espera de tratamiento, o por haberse efectuado el diagnóstico de forma tardía pues se retrasaron la realización de las pruebas diagnósticas o la atención especializada9. Fundamentalmente esto sucede en procesos lumbares, hombro, y rodilla con clínica dolorosa y dolores neuropáticos. Conviene recordar que las consecuencias de un tratamiento diferido en el tiempo son una peor respuesta al mismo, cuando no un fracaso terapéutico.
Por lo tanto a la variabilidad de la salud en la incapacidad temporal hay que hacer referencia a la variabilidad sanitaria, fundamentada en la capacidad del servicio público de salud para dar respuesta pronta a la realización de pruebas diagnósticas y tratamientos sin esperas, sin restricciones y con la coordinación óptima en la gestión clínica. Para evitar estas lista de espera de pruebas diagnósticas es por lo que el INSS establece acuerdos con las mutuas. Para agilizar tratamientos y pruebas las mutuas colaboradoras con la Seguridad Social podrán realizar pruebas diagnósticas y tratamientos terapéuticos y rehabilitadores con la finalidad de evitar la prolongación innecesaria de los procesos previstos en esta disposición, previa autorización del médico del Servicio Público de Salud y consentimiento informado del paciente. Ley 35/2014
Procurar un tratamiento sin espera es la mejor manera de reducir los tiempos de baja y evitar su recurrencia o peor aún su cronificación y posible riesgo de residuar trastornos incapacitantes permanentes9,10,11,12.
Los programas de intervención temprana han demostrado su repercusión en la mejora de la salud incapacitante tanto en trastornos musculoesqueléticos, como viene defendiendo el Dr. Jover y colaboradores, como en los trastornos mentales, como así lo analizó S. Alonso Guillén en su tesis sobre eficacia de la intervención temprana con terapia cognitiva conductual en personas en IT por trastornos mentales (2017).
Variabilidad territorial
El código postal como incapacitante
Distinta presentación de la IT
Distinta presentación de la IP por territorios
Marc Lalonde en 1974, entonces ministro canadiense de Salud, defendió que la salud o la enfermedad no estaban relacionadas simplemente con factores biológicos o agentes infecciosos, sino que la mayoría de las enfermedades tenían una base u origen marcadamente socio-económica. Según el informe Lalonde, la salud está ligada a cuatro factores: lo biológico, los estilos de vida, el medio ambiente y los servicios sanitarios. Pero según este informe el de menor impacto es el a priori más considerado «lo sanitario». Otras referencias abogan por considerar esta misma acepción que más importa para la pérdida de salud el código postal que el código genético, entendiendo que tan importante en el enfermar no solo es lo biológico o lo saludable sanitario, sino los estilos de vida y más aún las condiciones de vida, en lo que podemos considerar el entorno inmediato socio económico del paciente14,15,16,17.
Variabilidad de la IT por territorios
En cuanto a la duración de las bajas esta es diferente por comunidades autónomas, sólo 5 comunidades están por debajo de la media nacional de 39,91, País Vasco (38,26), Aragón (37,59), Rioja (34,81), Baleares (33,17), Cataluña (29,78) y Navarra (25,75). Datos acumulados a octubre 2017.
Las comunidades con mayor duración de la IT (Figura 4) son Extremadura con 65,50 días, Galicia con 63,82 días, Asturias con 57,62 días, y la C. Valenciana con 52,31 días, con una media nacional de 39,91 días; las comunidades con menor duración de la IT son Madrid 34,19 días, Baleares 33,17 días, Cataluña 29,78 días y Navarra con 25,75 días.
En cuanto a la incidencia media mensual por cada mil trabajadores, de forma significativa son las comunidades autónomas donde las bajas son más cortas las que tienen una mayor incidencia de las bajas por mil trabajadores.
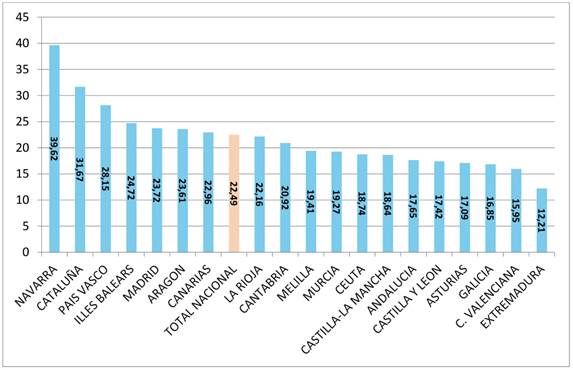
La incidencia, (Figura 5) por encima de la media nacional de 22,49 sitúan a Navarra con 39,62, Cataluña con 31,67, País Vasco 28,15, Baleares con 24,72, Madrid con 23,61, Aragón 23,61 y las de menor incidencia Asturias 17,09, Galicia 16,85, C. Valenciana 15,95 y Extremadura 12,21; es decir aquellas CCAA, con mayor duración de las bajas, tienen menor incidencia.
En cuanto a la prevalencia (Figura 6), es decir procesos de IT que continúan abiertos en el periodo por cada mil trabajadores Canarias (38,71), Cantabria (37,16), País Vasco (37,04), Galicia (36,5), Navarra (36,41), Asturias (35,7) son las más prevalentes por encima de la media nacional (31,13) y las menos prevalentes C. Valenciana (28,51), Andalucía (28,37), Madrid (27,21) y La Rioja (25,63).

Figura 6 Prevalencia IT procesos abiertos por cada mil trabajadores protegidos, al final de octubre 2017.
En cuanto al volumen de los procesos el 56,39% corresponden a 3 comunidades autónomas, Cataluña, Madrid y Andalucía (Figura 7).
En cuanto a trabajadores protegidos de los 15.649.378, Cataluña tiene 2.828.594, Madrid tiene 2.696.547, Andalucía tiene 2.542.007, la C. Valenciana tiene 1.531.479; estas 4 comunidades copan el 38,67 % de los trabajadores protegidos (Figura 8).
Por todo ello queda claro la variabilidad territorial de la IT por comunidades autónomas.
Variabilidad territorial de la incapacidad permanente
Como veremos a continuación la variabilidad porcentual de la incapacidad permanente por comunidades autónomas es muy significativa, pareciera desprenderse de los datos que a continuación se señalaran para cada supuesto, que residir en determinadas comunidades autónomas está en relación directa con mayor porcentaje de incapacitados permanentes, y por el contrario vivir en determinados territorios de España supusiera un mayor nivel de capacidad laboral saludable (menor número de incapacitados). Así grosso modo, aunque luego especificaremos, destaca como comunidad autónoma extraordinariamente saludable laboral por su significativo menor porcentaje de incapacidades permanentes Madrid, junto con valores también bajos aunque menos destacados de La Rioja, Navarra o País Vasco, y parecieran ser comunidades menos saludables laboralmente (mayor porcentaje de incapacidades permanentes), Galicia, Asturias, Extremadura, Castilla La Mancha, Andalucía, Cantabria o Cataluña.
Anotar que las situaciones de gran invalidez son las de incapacitados que precisan de ayuda para actividades de la vida diaria, la incapacidad absoluta se entiende quien está incapacitado para todo trabajo y la total la de quien está incapacitado para el trabajo que venía desempeñando, siendo la incapacidad total cualificada (75%) la que en este caso de estar impedido para su profesión habitual tiene más de 55 años y se encuentra sin trabajo.
A los efectos de población no activa laboral contemplar lo que representa para el sistema productivo y de recaudación las incapacidades absolutas y las totales cualificadas, al considerar son trabajadores que no trabajarán (en principio) y son perceptores de prestaciones compensatorias.
Hemos relacionado número de pensiones en cada comunidad autónoma con número de afiliados en esa comunidad, para establecer una proporcionalidad de referencia, más allá del ranking por el exclusivo número de pensiones por comunidades autónomas que como es lógico guarda relación con población trabajadora; pero es al poner las incapacidades por grados en cada comunidad autónoma por cada mil afiliados cuando esta relación refleja las diferencias significativas por territorios y merezca tal vez un análisis más pormenorizado en estudios posteriores que reflejaran la causa.
Los datos referidos a octubre 2017 para coincidir con los de la IT, .han sido extraídos en parte del portal informático de la Seguridad Social, en su aplicación estadística página web http://www.segsocial.es/wps/portal/wss/internet/EstadisticasPresupuestosEstudios/Estadisticas/EST45/EST46
Así obtenidos los datos y elaborados posteriormente se puede concluir que la incapacidad permanente guarda relación con el “código postal” o en qué la incapacidad responde a la variabilidad de la comunidad autónoma se viva.
Cataluña tiene el doble de Grandes Inválidos que Madrid con un número de afiliados parejo. Si establecemos un ratio por mil afiliados destacan por tener mayor porcentaje de Gran Invalidez Galicia con 3,02‰, Asturias con 3‰, Castilla La Mancha con 2,43‰, Andalucía con 2,21% y Extremadura con 2,20‰. Sin embargo La Rioja con 1,47‰, Canarias con 1,29‰, Navarra con 1,28‰, Illes Balears con 1,02‰ y Madrid con 0,98‰ son las comunidades autónomas con menor proporción de Grandes Inválidos por mil afiliados. El cómputo porcentual del total de gran invalidez es del 1,82‰ (Figura 9).
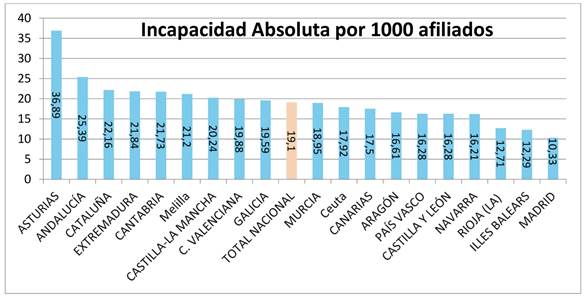
Cataluña tiene más del doble de Incapacitados Absolutos que Madrid con un número de afiliados parejo. Si establecemos un ratio por mil afiliados destacan por tener mayor porcentaje de Incapacitados Absolutos destacan Asturias con 36,89‰, Andalucía con 25,39%, Cataluña con 22,16‰, Extremadura con 21,84‰ y Cantabria con 21,73‰. Sin embargo País Vasco y Castilla León 16,28%, Navarra con 16,21‰, La Rioja con 12,71‰, Illes Balears con 12,29‰ y Madrid con 10,33‰ son las comunidades autónomas con menor proporción de Incapacitados Absolutos. El cómputo porcentual del total de la incapacidad absoluta es del 19,10‰ (Figura 10).
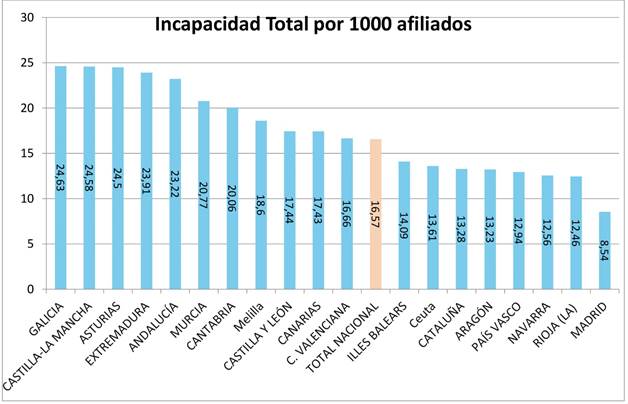
Incapacidad Permanente Total (Figura 11). Si establecemos un ratio por mil afiliados destacan por tener mayor porcentaje de Incapacitados Totales Galicia con 24,63‰, Castilla La Mancha con 24,58‰, Asturias con 24,50‰, Extremadura con 23,91‰ y Andalucía con 23,22%. Sin embargo Cataluña con 13,28‰, País Vasco con 12,94%, Navarra con 12,56‰, La Rioja con 12,46‰ y Madrid con 8,54‰ son las comunidades autónomas con menor proporción de Incapacitados Totales. El cómputo porcentual del total de incapacidades totales es del 16,57‰.
Las comunidades autónomas con mayor porcentaje por mil afiliados de Incapacitados Totales Cualificadas, trabajadores con incapacidad total mayores de 55 años son Galicia con 24,61‰, Asturias con 20,63‰, Extremadura con 19,97‰, Cantabria con 19,49‰, y Andalucía con 19,19%. Sin embargo Cataluña con 11,38‰, La Rioja con 11,23‰, Navarra con 10,46‰, Ceuta con 10,41‰, Illes Balears con 10,24‰, y Madrid con 6,06‰ son las comunidades autónomas con menor proporción de Incapacitados Totales Cualificadas. El cómputo porcentual del total de incapacidades totales en mayores de 55 años es del 13,82‰ (Figura 12).
Incapacidades datos globales. Las comunidades autónomas con mayor porcentaje total de Incapacitados, es decir trabajadores con incapacidad de cualquier grado, son Asturias con 85,18‰, Galicia con 71,03‰, Andalucía con 70,37%. Extremadura con 68,02‰, Castilla La Mancha 63,92, y Cantabria con 63,71‰. Sin embargo Aragón con 42,99‰, Navarra con 40,12‰, La Rioja con 38,86‰, Illes Balears con 37,93‰, y Madrid con 26,05‰ son las comunidades autónomas con menor proporción de Incapacitados Totales Cualificadas. El cómputo porcentual del total de incapacidades es del 51,90‰. Es significativo que Andalucía y Cataluña en población afiliada pareja tengan más del doble de incapacitados que Madrid. Si trasladamos la comparativa por cada mil afiliados Asturias triplica a Madrid, Andalucía tiene 2.70 más incapacitados que Madrid, la Comunidad Valenciana duplica a Madrid y Cataluña casi, con 1.93 incapacitados más que Madrid (Figura 13).
Sólo por comentar en la nómina estimada de pensiones de incapacidad (coste estimado por pensión media) y el ranking de mayor cómputo total son Andalucía 206.745 incapacitados y con coste de 178.702.108, Cataluña con 165.467 incapacitados y coste de 169.211.518 y la Comunidad Valenciana con 95.165 incapacitados y un coste estimado teniendo en cuenta la pensión media de 84.479.873, de un total de 948.920 incapacitados en toda España con un coste estimado de 888.644.601.
Del coste Total de las Incapacidades 888.644.601, Andalucía tiene un coste de 178.702.108 Cataluña tiene un coste de 169.211.518 C. Valenciana tiene un coste de 84.479.873 Madrid tiene un coste de 80.854.401 Galicia tiene un coste de 58.569.048 y el País Vasco tiene un coste de 51.497.375. Andalucía y Cataluña suponen el 39,15 % del coste de pensiones de Incapacidad y mantienen el 33,99% de los afiliados.
Variabilidad en la gestión
Prescriptores de IT. Controladores de IT. Sistema de protección. Sistema de gestión
La prescripción de la IT no deja de ser una valoración médica del médico prescriptor y por tanto sujeta a variabilidad del prescriptor. Es indudable que existe una variabilidad de la IT en duración y en número de procesos por médico prescriptor. De hecho en la gestión es un dato a valorar en cuanto esta variación supere unos estándares, por ello los Inspectores Médicos, pueden realizar análisis de aquellas bajas que corresponden a médicos significativamente más prescriptores de IT o con procesos más largos.
La variabilidad de los «controladores», también existe, conviene reseñar que las mutuas cuando consideran que un trabajador en situación de baja que ellas controlan, ha recuperado su capacidad laboral pueden proponer altas médicas a las inspecciones médicas de las comunidades autónomas o a las inspecciones médicas del INSS, entendiendo debe procederse al alta médica y por tanto oponerse a la continuidad de la IT en seguimiento por atención primaria y a estas propuestas no hay concordancia total es decir hay una «variable» consideración, en octubre 2017 las propuestas de alta médica de mutua según datos AMAT fueron confirmadas en un 83% frente a mantenimientos de IT en el 17%. En 2016 de las Altas propuestas por Mutuas a la Inspección de las CCAA se aprobaron un 74% y se rechazaron un 26%, sin embargo en las Altas propuestas por Mutuas a INSS se aprobaron el 23% y se rechazaron el 77%.
La variabilidad según proceso a controlar por los controladores. Las propias inspecciones médicas del INSS o de las comunidades autónomas contemplan la gestión de la IT y los controles médicos en virtud de diversos criterios o variables como la desviación respecto del tiempo óptimo, empresas con alto absentismo, diagnósticos inespecíficos o de especial control (trastornos psiquiátricos menores o fundamentalmente procesos lumbares u otros cuadros inespecíficos osteomioarticulares).
La variabilidad de criterio entre inspecciones médicas. Las propias inspecciones médicas de las comunidades autónomas pueden discrepar de las altas emitidas por el INSS en bajas que alcanzaron los 365 días.
Variabilidad según contingencia o sistema de protección. Los procesos de IT duran menos en contingencia profesional (accidente de trabajo o enfermedad profesional) que en contingencia común, pero esta variabilidad está más fundamentada en la distinta consideración causal y lesional del proceso que en la variabilidad del control y asistencia por mutuas en caso de los procesos laborales respecto de la asistencia en el sistema público y los controles en las inspecciones médicas. Los procesos, por «diagnóstico» duran menos en contingencia laboral que en contingencia común, pero insisto no siempre suponen la misma situación comparable pues su distinta causalidad y distinta consideración lesional, en algunos casos no permitiría su equiparación.
Variabilidad en la gestión de mutuas y del INSS de procesos de contingencia común. Si existe una variabilidad en contingencia común entre la duración de los procesos controlados por mutuas y los controlados por el INSS, aunque la variabilidad en incidencia, duración o prevalencia de las bajas puede descansar sobre la consideración ser distintos colectivos los protegidos por mutuas o por el INSS.
2017 datos a octubre 2017 estadiss web seguridad social
| TOTAL NACIONAL | Duración media de procesos con alta en el periodo | Incidencia media mensual por cada mil trabajadores protegidos | Número medio mensual de procesos iniciados en el periodo | Prevalencia por cada mil trabajadores protegidos |
|---|---|---|---|---|
| SISTEMA | 39,91 | 22,49 | 350.205 | 31,13 |
| INSS | 51,84 | 17,45 | 77.912 | 31,99 |
| MUTUAS | 36,42 | 24,55 | 271.460 | 30,69 |
La IT tiene una diferente duración, incidencia, y prevalencia según la gestión del INSS o de las Mutuas. Lo mejor sería afirmar que los procesos de IT controlados tienen distinta duración, pues entendidos estos procesos como las variadas situaciones que sustentan un proceso de baja, colectivo protegido, edad, trabajos, tipo de empresa, actividad económica, tal vez nos acerquen a la concepción de su variabilidad, más que una mejor gestión por unas entidades u otras.
Variabilidad psicosocial18,19,20
Aspectos personales
Entorno familiar y social
Entorno laboral y organizacional
Riesgos psicosociales
La variabilidad de la IT está intrínsecamente relacionada con estos factores pues la salud y su pérdida están directamente relacionadas con los mismos.
La edad21guarda relación directa con la IT, tanto en su presentación, incidencia, como en la duración de la misma. Conviene apuntar que una de las cuestiones que modificarán la presentación del absentismo en un futuro inmediato está en el envejecimiento de la población laboral. A mayor edad la mayor morbilidad tiene una mayor repercusión sobre las situaciones de inicio de bajas y que estas duren más por la peor o más lenta recuperación. Si a esto añadimos el paro juvenil con una tasa del 37,4% (al cierre de 2017), la retardada incorporación de los jóvenes a un trabajo estable, y el retraso de la edad de jubilación que paulatinamente se aplicará, se multiplica el efecto del factor edad en los datos de la IT. La población trabajadora mayor de 55 años supera el 12% de la población activa en nuestro país, y este colectivo de edad representa el 12,6% de los parados. La tasa de incidencia de las bajas en trabajadores de más de 49 años dobla la de los jóvenes, tanto en el caso de los hombres como de las mujeres.
Otros factores a nivel personal como el nivel educacional o salarial también suponen un factor con repercusión en el absentismo.
Los riesgos psicosociales21,22,23,24,25,26,27
Lo cierto es que con la excepción de los procesos graves en su intensidad sintomática o por la gravedad del propio proceso que condicionan un impedimento laboral inmediato imposible de eludir, en el resto de los procesos estos aspectos psicosociales si influyen en el inicio de bajas que tendrán larga duración y dificultan el retorno al trabajo, por una sencilla razón independientemente del proceso que conste como diagnostico en el parte de baja y que es objeto de tratamiento al no ser objeto del mismo, pesarán en una peor respuesta y por lo mismo que condicionaron en parte el inicio del proceso de IT frenaran la disposición o actitud para el regreso al trabajo. Estando presentes en un 23% de los procesos de IT que alcanzando los 365 fueron valorados en el semestre de mayo a octubre 2017 según estudio llevado a cabo en el EVI (equipo de valoración de incapacidades) INSS Gipuzkoa. Recogiendo entre estos factores psicosociales negativos diversivas situaciones de conflicto bien como conflicto familiar (cuidado de familiar gravemente enfermo, separaciones traumáticas, pérdidas familiares, agresiones, desamparo económico familiar, etc.) o como conflictividad laboral importante (pérdidas de trabajo, mala relación laboral, conflictos laborales en la empresa, carencia de ingresos, sucesivas bajas) o conflictividad personal (conductas emocionales, trastornos del ánimo, historia previa de atención psicológica). Factores psicosociales que pudieran estar en el origen o modulando la evolución del proceso de IT. En ese 23 % de los procesos de larga incapacidad temporal (que habían alcanzado los 365 días, período máximo) con presencia señalada de factores psicosociales (barrera o negativos), estos se recogían como causa o detonante del 75 % de los procesos de ansiedad, trastornos adaptativos, procesos ansioso-depresivos, estrés. La presencia de factores psicosociales se presentaba de forma especial en un 25 % de los cuadros lumbares asociados a dolor crónico, en un 35 % de los procesos de cáncer de mama, en un 20% de las cardiopatías tipo infarto y en un 20 % de los trastornos por dolor poliarticular.
Por todo ello podemos concluir que los factores psicosociales se presentan como un factor determinante en el inicio, en la prolongación de la incapacidad temporal y en dificultar el retorno laboral.
En cuanto a favorecer el absentismo por IT, podríamos decir lo mismo de los riesgos psicosociales presentes en el trabajo, pues estos influirán en no mejora la actitud personal para el trabajo, percibido el trabajo, como no, por el trabajador como un trabajo no saludable origen de su proceso, tanto cuando el diagnóstico de la baja es por dolencias osteomioarticulares como cuando lo es por trastornos de ansiedad o adaptativos.
En definitiva nos referimos a la motivación23o la actitud del trabajador hacia el trabajo y su influencia en la prolongación de la baja o en la reticencia al retorno al trabajo. Tal vez por ello debiéramos tener en cuenta el salario emocional, es decir en cuanto el trabajo compensa para una buena conciliación con el resto de los ámbitos vitales y en cuanto compensa en la actitud personal hacia el trabajo. Actualmente se conoce la estrecha relación que existe entre absentismo y bienestar.
Variabilidad normativa. Cambios en la norma, evolución
La norma ha cambiado sustancialmente la gestión de la IT. Y los sucesivos chambos pretendían una mejor «gestión» o adecuación. Si bien fundamentalmente pretendían gastar menos. Pero estos múltiples cambios en la norma que se han venido sucediendo en los últimos 20 años no han causado variación significativa de la incidencia y duración de la IT., y eso que han modificado el pago de la IT, la duración, las entidades y órganos de control, la comunicación entre entidades, y la gestión en definitiva de la misma y han configurado la primacía y facultad decisoria del INSS. También hemos asistido a cambios en el pago de las bajas a los funcionarios, se supone que con intención de disminuir su absentismo.
El panorama del control de la IT se ha modificado en los últimos 20 años sustancialmente. Así hasta 1997 los protagonistas en el control de la IT eran el médico de atención primaria y el inspector médico del Servicio Público de Salud Comunidad Autónoma en contingencia común.
En la actualidad el control de la IT se lleva a cabo a través del médico de Atención Primaria, de las Inspecciones Médicas del Servicio Público de las Comunidades Autónomas, los médicos de Mutua, las Inspecciones Médicas del INSS y las empresas colaboradoras en bajas inferiores a 365 días. El INSS controlará toda recaída de sus altas en ITs de menos de 365 días. El INSS a través de los Equipos de Valoración de Incapacidades (EVI) controla en exclusiva las ITs de más de 365 días y sus recaídas.
Hasta 1997 se entendía que el descontrol en la IT partía de que una entidad era la que generaba el proceso y prestaba la atención sanitaria, el Servicio Público de Salud (SPS) a través de los médicos de atención primaria (MAP) que extendían el parte de baja y otra entidad pagadora, el Instituto Nacional de la Seguridad Social (INSS) la que gestionaba el pago, sin que contara con sus correspondientes médicos controladores. Por ello en 1997 adquiere el INSS la competencia en el control de la IT a través de sus médicos inspectores, y las Mutuas a través de sus médicos en colaboración en las bajas por enfermedad o accidente no laboral.
Si se suponía que el cambio de entidades responsables del pago o gestión económica de la IT iba a conseguir una bajada de la IT y del gasto, fue un fracaso, pues no parece guardar relación la implantación de cambios normativos y la evolución del fenómeno de la IT sometida al parecer a otras variables de mayor impacto.
En cuanto a los cambios normativos más señalados en el periodo de 1980 a 2001 y la evolución del gasto no parece que obtuvieran su pretensión básica disminuir la IT y su gasto. La competencia exclusiva del INSS en la IT a partir de los 365 días (2006) y la capacidad de los inspectores médicos del INSS de dar altas (2010) tampoco parece causaran ni un mejor control entiéndase menor duración de la IT y menor gasto. (Figura 14)
En cuanto a la gestión de la IT los dos textos normativos de referencia son el Real Decreto 575 de 1997 y el Real Decreto 625 de 2014 con la siguiente intencionalidad:
RD 575/1997: Asegurar la efectividad en el percibo de la prestación económica de la IT, evitando los riesgos de abusos y fraudes, pero respetando, al mismo tiempo, los derechos de quien efectivamente esté en la situación de incapacidad prevista en la Ley.
RD 625/2014: Adecuar la norma a las reformas legales, que han introducido importantes novedades en la regulación jurídica de la IT, y renovarla, adaptándose a los nuevos planteamientos legales y al avance en la coordinación de actuaciones de los SPS, del INSS y de las Mutuas de la Seguridad Social, mejorando los aspectos técnicos y facilitando un seguimiento médico en relación con el tipo de proceso.
En la exposición de motivos de estos textos de regulación la gestión de la IT se citan términos eufemísticos como adecuación, adaptación normativa, mejor seguimiento médico, mejor control, que en realidad pretendían evitar el fraude o el uso indebido de la IT y su descontrol. Pero como vemos en los gráficos la IT siguió con una presentación variable escasamente sometida a la norma de 1997 y la actualización de 2014 que pretendía un mejor control. Es más, como vemos desde 1998 remonta la IT ascendiendo de forma alarmante hasta 2008 y remonta imparable desde 2014.
Variabilidad económica
Crisis28: La IT como fenómeno anticrisis. La IP como recurso a las crisis
Desempleo: la búsqueda de recursos
Pago: cantidad percibida
A priori la situación económica y las situaciones de baja no debieran de tener mayor relación que al disminuir el número de trabajadores en las situaciones de crisis disminuir el gasto en IT. Entendiendo que la prestación de IT es en razón a procesos de enfermedad, y la salud no debiera de resentirse en época de crisis hasta el punto de ser origen de enfermedades incapacitantes laborales, pero también y más al contrario las épocas de bonanza económica no debieran ser un factor de origen de enfermedades incapacitantes, sino de mayor nivel de salud.
Pero dicho esto lo cierto es que en época de crisis hay menor tendencia al absentismo se dice por la inseguridad mayor del empleo en estas circunstancias y en época de bonanza pareciera existe menor miedo al despido. De hecho el repunte de la IT es un marcador de recuperación económica, insistir no hablamos del gasto global sino de IT gasto, incidencia y duración por 1000 trabajadores o días consumidos por trabajador. Conviene diferenciar crisis económica general del país de crisis de una empresa o un sector, o de un colectivo, donde si hay relación directa y más en empresas públicas entre conflicto y mayor absentismo, situaciones de las que hay sobradas evidencias. La IT depende por tanto de la situación variable económica del País. Puede que aumente en los momentos iniciales de incertidumbre, pero desciende hasta en tanto no se perciba la recuperación económica.
El absentismo por IT es por tanto «anticíclico» en ciclos de crisis económica desciende. Puede que esta constatación a futuro cambie por cambio del escenario de relaciones laborales en la empresa, del denominado ecosistema laboral, y que la inseguridad en el empleo pueda fomentar el presentismo la presencia en el trabajo aunque se esté enfermo y la negativa a iniciar o permanecer tiempo de baja por miedo a perder el trabajo.
Caída del absentismo en 2013, cuando se tocó fondo en la crisis, remontada paralela a la mejora económica. La tasa de absentismo laboral alcanzó en 2017 el 4,9%, superando la remontada del 4,8% en 2016, por encima del aumento de PIB y de empleo, lo que refuerza el argumento de que el absentismo es sensible a la economía, y tiene una variabilidad condicionada por estay a efectos del comportamiento interanual el absentismo alcanza tasas no vistas desde 2007. Tal vez exista una inadecuación de la IT o un absentismo por IT no explicable con datos de salud.
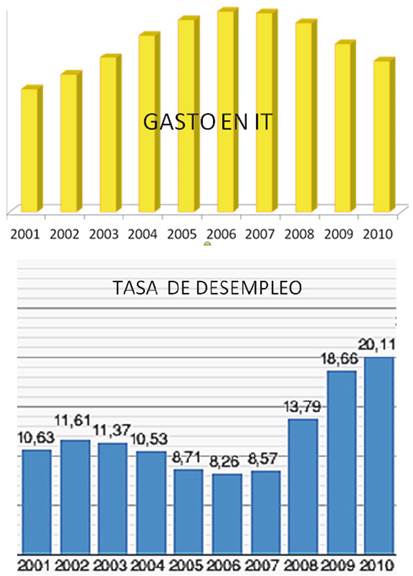
Gasto IT INSS Tasa de Desempleo 2001 a 2010

Evolución de la tasa de absentismo laboral en España entre el año 2000 y 2016 en % sobre la población activa. Adecco VI Informe Absentismo28
En el inicio de la salida de la crisis económica en 2013 de nuevo las curvas de desempleo y gasto vuelven a cruzarse en divergencia, sube el gasto en IT, baja el paro.
Como vemos en esta comparativa de 2001 a 2010 coincide en 2006 el momento de menor desempleo con el momento de mayor gasto IT INSS y el comienzo de la crisis con la curva ascendente del desempleo y la disminución del gasto.
Desempleo e Incapacidad Permanente variabilidad territorial
Por comunidades autónomas también la variabilidad territorial existe combinando tasas de desempleo e incapacidad. Comunidades ricas tiene menos desempleo y menos incapacidad permanente. Comunidades pobres tiene más desempleo y mayor incapacidad permanente.
Si hacemos una traslación de ambas tasas desempleo e incapacidad a nivelación de 1 a 10, convirtiendo estos valores en «factor de desempleo» y «factor de incapacidad» finalmente la suma de estos nos ofrece una imagen gráfica de comunidades con trabajadores incapacitados permanentes y con trabajadores desempleados, lo que nos da una referencia de comunidades con más trabajadores «dependientes economicamente de una prestación», dando también una traslación visual similar de autonomías «ricas» que tienen menos incapacitados y menos desempleo; así como comunidades con muy alto nivel de paro que tienen así mismo alto nivel de desempleo (Andalucía y Extremadura).
3. DISCUSIÓN SOBRE LA VARIABILIDAD DE LA INCAPACIDAD
Como hemos expuesto la variable de la salud, debiera ser la más influyente, pues la incapacidad laboral es la pérdida de salud y sus limitaciones para realizar un trabajo, pero no explica una parte considerable de procesos con dudosa justificación clínica incapacitante, situaciones de difícil control, situaciones de abordaje socio sanitario complicadas, situaciones inadecuación tácita de la IT, de abuso o de fraude. Fraude al que se alude en muchas ocasiones pero cuya estimación es difícil tanto en su incidencia (el I Informe Adecco sobre absentismo señalaba en torno al 33%), como en su cuantía (cuando se habla que este fraude causa cerca de 7.000 millones de euros a las empresas III Informe Adecco sobre absentismo). Distorsiona la variabilidad de la salud en la IT, situaciones convergentes con ella como la denominada IT refugio, o el refugio o amparo en la IT de situaciones de dificultad personal, o social o familiar o económica o labora, pero al fin y al cabo partes de baja donde consta un diagnóstico, por lo demás variopinto no sólo el esperado trastorno de adaptación psicológico ante situaciones difíciles o que sobrepasan al paciente. Por todo ello la variable salud (enfermedad) tiene su peso en la mayoría de las situaciones, pero no explica lo inexplicable, las desviaciones sobre lo esperado. Entendiendo que las dolencias «lumbares» y los «trastornos de ansiedad, adaptativos o depresivos» tienen una incidencia tan acusada tanto en bajas de menos de tres meses, como las de seis meses, nueve meses o incapacidades temporales muy largas de más doce meses, sería correcto abordar su impacto en la incapacidad laboral con estrategias sanitarias atencionales y preventivas. Si se pretende conocer con rigor las limitaciones incapacitantes laborales que la pérdida de la salud conlleva, sería necesario que cada una que las partes implicadas (médicos de primaria, atención especializada, atención hospitalaria, inspecciones médicas de las CCAA y la del INSS, médicos de mutuas, médicos del trabajo) dispusieran de comunicación completa, coordinada y actualizada de cuanta información médica y laboral proceda sobre cada supuesto.
La variabilidad sanitaria, es decir la influencia por deterioro atencional por lista de espera para tratamientos o pruebas diagnósticas o funcionales sumaría a la variable salud días de IT y peor evolución de los procesos, que podrían concluir en IP. Esta variabilidad sanitaria estará en consonancia con la diferente capacidad de respuesta de cada servicio público de salud28. Según datos de estudio de seguimiento de este tipo de procesos 2º semestre 2017 EVI Gipuzkoa, está presente en un 13% de los procesos de IT muy prolongada de más de 365 días, siendo el País Vasco de las comunidades autónomas con significada menor lista de espera, según datos del Sistema de Información de listas de espera del SNS29. Para evitar que el acceso a pruebas diagnósticas o funcionales o a tratamientos, se retarde, repercutiendo de forma directa en la prolongación de la IT y la peor respuesta terapéutica debe contarse con la cooperación de las mutuas colaboradoras como a tal efecto se cita en el artículo 82.4.g) LGSS 2015.
La variabilidad territorial de la IT por CCAA es desconcertante como hemos descrito detalladamente, y viene a corroborar que la incidencia es más elevada en comunidades autónomas con menor duración de las bajas. La incidencia media mensual IT por cada mil trabajadores de Navarra con 39,62 triplica a la de Extremadura con 12,21, C. Valenciana con 15,95 y a Galicia con 16,85. Cataluña con 31,67 y País Vasco con 28,15 tienen el doble de procesos que Extremadura, C. Valenciana y Galicia. La comunidad con mayor duración de la IT como es el caso de Extremadura con 65,50 días, duplica a la de Madrid 34,19 días. La duración de las bajas en Galicia con 63,82 días, duplica a Cataluña con 29,78 días.
Las comunidades más ricas tienen más procesos de baja que las pobres, si bien sus bajas tienen una duración menor.
En cuanto a la variabilidad de la IP las comunidades autónomas con mayor porcentaje total de Incapacitados, que son Asturias con 85,18‰, Galicia con 71,03‰, Andalucía con 70,37%. Extremadura con 68,02‰, Castilla La Mancha 63,92, y Cantabria con 63,71‰ casi duplican a las comunidades autónomas con menor proporción de Incapacitados como son Aragón con 42,99‰, Navarra con 40,12‰, La Rioja con 38,86‰, Illes Balears con 37,93‰, y Madrid con 26,05‰. Las comunidades más pobres tienen más desempleo y más incapacidad global, con alguna excepción, las comunidades más ricas acostumbran a tener menor tasa de incapacitados. Si nos ceñimos a los tipos de incapacidad, en concreto a la Incapacidad Permanente Absoluta y al complemento de Gran Invalidez, no se encuentra explicación a que Cataluña tenga el doble de incapacitados absolutos 22,16‰, o grandes inválidos 1,99‰ que la comunidad autónoma de Madrid con 10,33‰ de incapacitados absolutos y un 0,98‰ de grandes inválidos. Tampoco se encuentra explicación para la diferencia significativa en porcentaje por mil afiliados para cada uno de los grados de incapacidad. Así Galicia con 3,02‰, Asturias con 3‰, Castilla La Mancha con 2,43‰, Andalucía con 2,21% y Extremadura con 2,20‰, destacan por tener mayor porcentaje de Grandes Inválidos que La Rioja con 1,47‰, Canarias con 1,29‰, Navarra con 1,28‰, Illes Balears con 1,02‰ y Madrid con 0,98‰ que son las comunidades autónomas con menor proporción de Grandes Inválidos por mil afiliados. Indudablemente que estas diferencias no guardan relación con la limitación funcional, sino entendemos deben de guardar causa diferencial con el criterio del órgano valorador o las decisiones judiciales al respecto. Es decir no hay el criterio médico evaluador que explique ni justifique que las necesidades de tercera persona para la realización de las actividades de la vida diaria tengan esta singular diferencia porcentual. En cuanto a los Incapacitados Absolutos por mil afiliados destacan por tener mayor porcentaje Asturias con 36,89‰, Andalucía con 25,39%, Cataluña con 22,16‰, Extremadura con 21,84‰ y Cantabria con 21,73‰, frente a País Vasco, Castilla León 16,28%, Navarra con 16,21‰, La Rioja con 12,71‰, Illes Balears con 12,29‰ y Madrid con 10,33‰ que son las comunidades autónomas con menor proporción de Incapacitados Absolutos. Igual que en la gran invalidez la razón diferencial no está en las diferencias estimadas de procesos con consecuencias de incapacitación laboral para todo trabajo, sino pareciera la causa pueda estar en el criterio del órgano valorador o de las decisiones judiciales. Galicia con 24,63‰, Castilla La Mancha con 24,58‰, Asturias con 24,50‰, Extremadura con 23,91‰ y Andalucía con 23,22% destacan por tener mayor porcentaje de Incapacitados Totales frente a Cataluña con 13,28‰, País Vasco con 12,94%, Navarra con 12,56‰, La Rioja con 12,46‰ y Madrid con 8,54‰ que son las comunidades autónomas con menor proporción de Incapacitados Totales. No creemos que esto guarde relación con los procesos limitantes en si sino una vez más guarde relación con el criterio valorador.
Pero contemplando los datos y la gran variabilidad por comunidades autónomas, sin valoración de sus posibles causas, nos lleva a señalar que en la incapacidad pesa el paradigma que es más importante el código postal que la propia enfermedad limitante o que hay comunidades autónomas con una tendencia incapacitante laboral muy señalada, que casi concluiría en que algunas comunidades autónomas son menos saludables laboralmente (entendida la incapacidad como un indicador negativo de salud laboral). Esta variabilidad territorial debe ser objeto de análisis más detallado que englobe datos económicos, sanitarios, sociales y laborales que encuentren las razones de esta enorme disparidad.
Variabilidad decisoria según ámbito de gestión. Al margen de lo citado en su apartado correspondiente donde ya citamos esta variabilidad indubitada, resulta difícil la comparativa de la diferencia entre la gestión de la IT en mutuas o en el INSS, o entre controles de las inspecciones de las comunidades autónomas o el INSS, o la diferencia en áreas sanitarias o la diferencia por procesos según contingencia (laboral o común) y como no en su evaluación final a través de las sentencias en recursos a las altas médicas en el juzgado de lo social, por falta de estudios con rigor sobre procesos o situaciones comparables similares, porque el diferente ámbito decisorio marca una singular diferenciación de los procesos y también porque la diferente duración de los procesos de IT puede deberse a otros factores cuyo análisis puede aportar más valor de gestión clínica y no sólo controladora, prestacional o económica. Más adecuado resultaría que conscientes de la variabilidad decisoria en la gestión se facilitara la mayor y más completa comunicación entre entidades tanto con el ámbito sanitario, como con el ámbito «controlador» mutuas, inspecciones médicas, como con la medicina del trabajo, para una mejor toma de decisiones, para mejorar la gestión clínica de los procesos y para una adecuación de las situaciones de IT; procurando y promoviendo la mejor y más pronta recuperación del impedimento laboral por capacidades funcionales perdidas por motivo de enfermedad, facilitando y fomentando la cooperación entre instituciones sanitarias y mutuas para agilizar el acceso a pruebas o tratamientos cuando estos puedan estar en espera y condicionar el alargamiento de los procesos de incapacidad. En lo que incumbe a la gestión clínica asistencial de los procesos en baja laboral, convendría la adopción de protocolos o abordajes de intervención temprana en los supuestos que más absentismo causan que son los procesos psíquicos menores y los trastornos osteomioarticulares difusos. Convendría trabajar en gestión «decisoria» con el objetivo de hacerlo mejor entre todos, más que yo lo hago mejor que otros.
En referencia a la incapacidad permanente y enlazando con la variabilidad territorial, señalar que en todas las comunidades autónomas el INSS tiene unidades médicas y equipos de valoración de incapacidad, salvo en Cataluña, que continua con el sistema que hasta 1995 se encontraba vigente.
La variabilidad psicosocial tiene gran influencia en la incidencia de procesos no graves precipitando el inicio de la IT, alargando la baja, y marcando dificultades para el retorno laboral, Por ello tal vez no deba despreciarse el abordaje de estas situaciones al inicio de la IT y potenciar medidas para la conciliación familiar y del ocio o fomentar la motivación y satisfacción laboral.
La variabilidad normativa debiera servir para implementar mayor comunicación, coordinación y confianza entre entidades y ámbitos de actuación el atencional, el prestacional y el laboral. Queda claro que más control y más controladores no significan mejor control. Los sucesivos cambios en la norma en cuanto a la IT pretendían acabar con el origen del problema en el absentismo que era considerar perjudicial la dicotomía ente la entidad que presta la atención sanitaria, inicia la IT y la concluye (Servicio Público de Salud) y la(s) entidad(es) pagadora(s) de la prestación INSS y Mutuas. Por ello se incluyó a las mutuas en el control de las bajas en contingencia común o se fueron realizando los cambios normativos que han llevado a la hegemonía decisoria del INSS mediante sus controles médicos de las bajas de menos de 365 días, en la IT de más de 365 días o en las recaídas de sus altas médicas. Tras tan señalados cambios normativos en IT se sigue con la historia interminable de no haber puesto coto a las desviaciones en la IT ya sea por fraude, abuso, situaciones de difícil control o de complicado abordaje.
La variabilidad económica se ha demostrado decisoria en la globalidad de la IT. El aumento del absentismo es un indicador en las crisis económicas de que la situación económica mejora. Así mismo hay un hecho incontestable y es que la prestación económica que sustituye al salario, en ocasiones casi igualándolo, es una de las razones del absentismo, a mayor protección mayor tendencia a mayor absentismo, pero ello no puede llevar a la merma del sistema de protección que debiera de quedar garantizado.
Parece por tanto habida cuenta de las múltiples variables en torno a la incapacidad laboral que esta resulta muy compleja de analizar, que deben contemplarse todas ellas si se pretende una buena gestión.
Entendiendo que la incapacidad temporal (IT) es iniciada, seguida y finalizada, en la mayoría de las situaciones por el médico de atención primaria una correcta gestión integral debe contar él, su colaboración, confianza y cooperación, antes que con el control de sus actuaciones, es preciso apoyo decisorio a las situaciones complejas o difíciles en la IT en primaria y colegir que más control o más controladores no reporta siempre mejor control de las situaciones.
Como colofón cabría decir que al hilo del título del artículo la gestión de la incapacidad laboral es algo más que una cuestión económica, aunque la cuestión económica sea tan relevante.
4. CONCLUSIONES
La incapacidad y su variabilidad dependen de múltiples factores.
Siendo multivariable: variable sanitaria y salud, variable de gestión, variable territorial, variable psicosocial y personal, variable económica, y variable normativa, debe analizarse la gestión idónea contemplando todas ellas.
La adecuación de la IT (incapacidad temporal), y la IP (incapacidad permanente) y la capacidad médica laboral depende de variables de salud y sanitarias.
La desviación de la incapacidad debe ser objeto de particular análisis donde tienen su trascendencia las variables personales, las económicas, las normativas, y las de la propia gestión de las encomendadas a las diversas entidades.
Entendida que la incapacidad temporal (IT) es iniciada, seguida y finalizada, en la mayoría de las situaciones por el médico de atención primaria una correcta gestión integral debe contar con él.
Más control o más controladores no reporta mejor control de las situaciones.
La mejor valoración de la situación de incapacidad laboral precisa de completa información compartida de los procesos, evolución y limitaciones y el conocimiento preciso del trabajo para el que se está incapacitado.
La incapacidad tiene siempre una singularidad expresa según enfermedad, enfermo, trabajador y trabajo, y su valoración una singularidad del acto médico de reconocimiento y evaluación de la incapacidad.
Para una mejor adecuación de las situaciones de incapacidad laboral deben implantarse protocolos de actuación y su divulgación formativa.
Si queremos realizar una correcta gestión debe de hacerse realidad la confección del mapa de la incapacidad que permita el análisis directo y actualizado del comportamiento de la incapacidad, interrelacionando datos referentes a enfermedad y limitaciones funcionales, edad, sexo, trabajo, puesto, actividad de empresa, tipo de empresa, situación laboral, días perdidos en IT, grado e incapacidad, situación familiar, domicilio, y factores sociales y económicos.