INTRODUCCIÓN
Para asentar conocimientos previos hemos revisado las Anatomías que Figuran en nuestra biblioteca, desde las obras del siglo XIX [1], hasta las que tenemos del siglo XX [2,3,4,5]; todas ellas más o menos extensas, más o menos gráficas, todas excelentes, pero que en ningún caso pueden considerarse anatomías quirúrgicas, adolecen de dudosa claridad práctica inmediata para el interés del cirujano de cabeza y cuello.
Tampoco son realmente anatomías quirúrgicas las que Figuran en prestigiosos libros de cirugía general [6,7]. Los textos de cirugía otorrinolaringológica no son así mismo apoyo perfecto para las necesidades del cirujano de tiroides, como ejemplo, el excelente Tratado de Otorrinolaringología y Cirugía de Cabeza y Cuello [8] hace escasa referencia a datos de anatomía quirúrgica de la glándula tiroides (aunque describe bien la de la glándula paratiroides). Tampoco el reconocido volumen de Shah [9] en el capítulo que trata de esta cirugía glandular incluye una descripción anatómica de la región y lo mismo ocurre en el atlas de Silver [10], la obra de Rob y Smith [11], la de Bailey [12] o la de Yoel [13].
Encontramos una apreciable anatomía quirúrgica, la autora llama a su exposiciónTyroidectomy. Anatomic Considerations. En este trabajo de Maria Allo [14] se relatan los detalles anatómicos fundamentales en la cirugía tiroidea, de su descripción hemos recogido algunos puntos prácticos interesantes.
La ponencia oficial de Sociedad Española de Otorrinolaringología y Cirugía de Cabeza y Cuello del 2015 titulada Patología y cirugía de las glándulas tiroides y paratiroides dirigida por el Dr. Mario Fernández, también nos presenta en su capítulo de anatomía quirúrgica una excelente descripción de esta área quirúgica [15].
Entendemos por anatomía quirúrgica de las glándulas tiroides y paratiroides el relato claro y conciso de los detalles estructurales (también de sus variantes anatómicas) que es necesario conocer para emprender la cirugía de estas estructuras; detalles que son rutinarios cuando la disposición general del territorio es la habitual y extraordinariamente variables en situaciones de morfología no convencional.
Como se aprecia en el apartado oportuno, hemos revisado la bibliografía, pero en nuestra aportación nos basamos principalmente en lo contemplado en centenares de tiroidectomías y en el muy completo archivo fotográfico que reúne las imagines captadas en nuestras intervenciones.
Ante el reto de relatar una anatomía verdaderamente quirúrgica damos especial relevancia a determinadas estructuras. Es principal una buena exposición de la glándula, para ello se deben conocer muy bien las capas anatómicas que separan a la tiroides del exterior, la situación y estructura de su cápsula y las características del ligamento de Berry. Es trascendental tener en cuenta la localización del nervio recurrente (siempre previa al comienzo de la exéresis), se debe saber que su disposición es distinta en la derecha que en la izquierda, así como la importancia de sus variantes. Es principal conocer la vascularización tiroidea; sobre todo el trayecto de la arteria tiroidea inferior, su relación con el nervio recurrente y el camino de sus ramas hacia las glándulas paratiroides superiores. El sistema venoso, constituido principalmente por el plexo venoso superficial impar y las venas que drena, puede dificultar de manera notable la disección. Las peculiaridades anatómicas de las glándulas paratiroides son importantes para la ayuda al cirujano, este debe conocer perfectamente los detalles que orientan en la localización de estas formaciones.
ANATOMÍA QUIRÚRGICA DE LA GLÁNDULA TIROIDES
La glándula tiroides está situada por delante del eje laringotraqueal a la altura de la quinta vértebra cervical y la primera vertebra torácica. Tiene un color rojo pardo y sus dimensiones varían con la edad y de un sujeto a otro. La glándula pesa una media de 25 gramos, siendo mayor en las mujeres, especialmente durante la menstruación y el embarazo.
La región se cubre con la piel, debajo de esta aparece un tejido celular subcutáneo y el fino músculo platisma del cuello. Las venas yugulares anteriores son muy superficiales, asimétricas y de trazado muy dispar; existen nexos venosos entre ellas y las venas yugulares internas. Estas yugulares anteriores tienen un trazado y un calibre en extremo variable, pueden aparecer a modo de plexo de vasos más o menos finos o, lo más frecuente, presentarse como uno, dos o tres vasos de notable calibre y de trayecto más o menos vertical (Figura 1).

Figura 1. La pinza Harmonic Focus® sujeta una voluminosa vena yugular anterior antes de coagularla y seccionarla.
Tras disecar estas capas, la glándula esta oculta bajo la fascia cervical superficial y los músculos prelaríngeos recubiertos por sus respectivas fascias: los esternohioideos son los más superficiales (Figura 2) y debajo de estos y en íntimo contacto con la glándula aparecen los esterno-tiroideos. Estos músculos son pares y simétricos, a cada lado de la línea media.

Figura 2. Superados los planos superficiales, se muestra la capa más externa de los músculos prelaríngeos: los músculos esternohioideos. Entre el derecho y el izquierdo se aprecia la línea alba.
Debajo de la cara interna de los músculos esterno-tiroideos, más o menos próximos el de la derecha del de la izquierda en la línea media, se localiza en seguida la masa de la glándula. Es muy importante conocer que la tiroides está tapizada por una capa conectiva, la vaina peritiroidea. Está cubierta glandular está constituida por un tejido conjuntivo muy grueso y consistente en los tercios superior y medio de la glándula y muy fino y friable en el polo inferior. La glándula tiene además una cápsula propia que no puede ser desprendida y que envía tabiques a su interior. El espacio virtual entre ambas envolturas de denomina plano de clivaje de Cunneo y Lorin (Figura 3). Este detalle es a recordar, la disección digital o instrumental de este espacio es más fácil y segura donde esta es más robusta.
La glándula tiroides es una estructura bilobular. Los lóbulos tiroideos derecho e izquierdo son más o menos simétricos y están unidos por un istmo, generalmente muy bien marcado. Del borde lateral de ambos lóbulos, como adelantábamos, surge una formación fibrosa que ata firmemente la glándula al eje laringotraqueal, es el ligamento de Berry (Figura 4). El ligamento es importante en cirugía pues está muy vascularizado y en él es difícil la disección del recurrente. Como es forzoso, la simetría se pierde cuando la patología afecta solo a uno de los lóbulos o cuando incide notablemente más en uno que en otro; situación que debe tener en cuenta el cirujano que tiene que estar atento a la distinta disposición de las estructuras en uno u otro lado, pues existe una asimetría creada por las diferencias de masa.
VARIANTES ANATÓMICAS
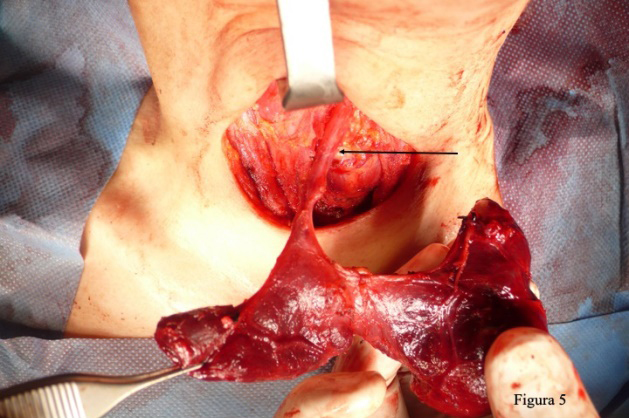
La pirámide de Lalouette o lóbulo piramidal es una prolongación tiroidea que, con mayor o menor longitud, continúa la glándula cranealmente; está presente en el 50% de los casos y está situada más frecuentemente en el lado izquierdo. Esta prolongación es un vestigio del conducto tirogloso de Hiss. En la tiroidectomía total, si la pirámide de Lalouette o lóbulo piramidal no se incluye en la resección queda inadecuadamente en el paciente como remanente tiroideo no deseado.
Ocasionalmente la pirámide de Lalouette se continúa hacia la base de la lengua por un cordón más o menos grueso que termina en el foramen caecum. Ocurre cuando coinciden pirámide y persistencia de conducto tiro-gloso (Figura 5).
LOS TIROIDES ECTÓPICOS
Aunque no es frecuente, pueden aparecer lóbulos tiroideos, fuera de la localización típica de la glándula, generalmente son de tamaño discreto; es raro que estas ectopias coincidan con la inexistencia de un tiroides normal. Pueden detectarse por pruebas de imagen (gammagrafia) o casualmente durante la cirugía.
Es muy interesante considerar la posible aparición de un tiroides lingual; cuando aparece una masa de características benignas en la base de la lengua, antes de su extirpación se debe comprobar la existencia de una glándula tiroides cervical normal. Pues si se trata de un tiroides lingual y no hay glándula tiroides típica no existe otro tejido tiroideo que el de la ectopia en la lengua, en estas circunstancia la exéresis de la masa lingual conlleva hipotiroidismo yatrógeno.
Pueden existir otras ectopias: tiroides torácico, tiroides ectópico independiente cervical, masas tiroideas en otras localizaciones. Un tiroides ectópico eutiroideo y sin patología activa suele pasar desapercibido. Si el tiroides ectópico padece enfermedad puede acarrear un difícil diagnóstico y un complicado estudio de localización.
VASCULARIZACIÓN ARTERIAL
En la anatomía quirúrgica de la glándula tiroides tiene gran importancia el conocimiento del aporte arterial. La glándula es irrigada por dos pedículos arteriales, uno superior y otro inferior. Esta vascularización intensa la convierte en la glándula endocrina con más activa y rica circulación sanguínea.
La distribución arterial tiene unas características comunes:
Nacen a distancia del órgano que van a irrigar.
Tiene todas ellas una disposición tortuosa que permite un alargamiento durante los desplazamientos de la cabeza y cuello y ante los movimientos de deglución.
Abordan la glándula por sus polos.
Los sistemas tiroideos están comunicados por medio de anastomosis periféricas e intraglandulares.
La arteria tiroidea superior es rama de la carótida externa, surge de ella a poca distancia de la bifurcación carotídea entre el borde superior del cartílago tiroides y el asta mayor del hioides aplicada a la membrana tirohioidea, después da el ramo arterial laríngeo superior, se acoda formando un cayado, camina hacia abajo paralela a la carótida común casi vertical entre el músculo tirohioideo por dentro y el vientre anterior del omohioideo por fuera hasta llegar al polo superior donde se trifurca (anterior o interna, posterior y externa) y penetra en la glándula por su polo superior. La rama medial, que es la más voluminosa, se une a la rama homónima contralateral formando una arcada arterial supraítsmica. Más adelante narraremos su relación con el nervio laríngeo superior (Figura 6).

Figura 6. Pedículo tiroideo superior. Se muestra (flecha) su íntima relación con el nervio laríngeo superior.
Con respecto al nacimiento de la arteria tiroidea superior nos podemos encontrar 4 tipos: Tipo I: a nivel de la bifurcación carotídea (35%), Tipo II: de la arteria carótida común (14%), Tipo III: de la arteria carótida externa entre el borde superior del cartílago tiroides y borde inferior de hueso hioides (47%), y Tipo IV: de un tronco común con una o más ramas de la carótida externa (2%) subdiviéndose a su vez en Tipo IVa que procede del tronco tirolingual (2%) y Tipo IVb que procede del tronco tirolinguofacial (<1%).
La arteria tiroidea inferior es rama del tronco tirobicervicoescapular de Farabeauf que surge de la subclavia. Asciende por ambos lados del cuello y en su trayecto ascendente se han descrito hasta 12 ramas musculares, vertebrales, esofágicas, traqueales y laríngeas dispuestas en escalera. Tiene una relación quirúrgica fundamental con el recurrente de la que hablaremos al tratar de este nervio (Figura 7). Es importante conocer una rama terminal inferior, generalmente delgada que sigue el borde inferior del itsmo y se anastomosa con la contralateral formando la arcada arterial subítsmica. La rama posterior que es la más voluminosa asciende por la cara posterior del lóbulo y se anastomosa con la rama posterior de la tiroidea superior formando la arcada marginal de Halster y Evans. Y su rama interna se desliza entre la cara interna del lóbulo tiroideo por fuera y la tráquea y esófago por dentro dando generalmente una ramita para la glándula paratiroides inferior.

Figura 7. En esta imagen quirúrgica se observa como la arteria tiroidea inferior (se ve ligada) discurre por debajo del nervio recurrente (25%).
La arteria tiroidea media, arteria de Neubauer o arteria accesoria es una pequeña arteria inconstante (0.4%-16.9%) de predominio derecho. Excepcionalmente pude ser doble. Su origen es variable, siendo más frecuente rama del tronco arterial braquiocefálico (43.3%-55.5%), directamente de la carótida común (17.7%-27.7%) y del arco aórtico (16.5%-24.4%). En los casos en los que exista esta arteria puede ser un obstáculo y su existencia debe ser tenida en cuenta en la cirugía tiroidea.
VASCULARIZACIÓN VENOSA
El drenaje venoso de la glándula tiroides es sumamente variable. La glándula vacía su aporte sanguíneo a través de un plexo venoso superficial (plexo venoso superficial tiroideo impar) que cubre la totalidad de su estructura.
Ramas superiores de este plexo desembocan en la vena tiroidea superior; vena que es de escaso calibre, sale por el polo superior del lóbulo y acompaña a la arteria tiroidea superior formando el pedículo vascular superior de la glándula. Esta vena va a verter en la yugular interna. Este pedículo superior se liga para lograr la disección del polo superior.
Las venas tiroideas medias (Figura 8), una en cada lóbulo tiroideo, son de calibre muy variable, surgen del plexo tiroideo impar y de venas intraparenquimatosas. Estos vasos se separan de los lóbulos por su borde lateral. La vena tiroidea media es un vaso importante en cirugía, pues para disecar y voltear el lóbulo tiroideo es imprescindible su ligadura. Son venas muy frágiles y sangran con facilidad. Van a desembocar en la yugular interna.

Figura 8. Se observa una vena tiroidea que dificulta la disección antero-lateral del lóbulo tiroideo. Estas venas son frágiles y sangran con facilidad.
El más importante drenaje venoso de la región tiroidea tiene lugar por la parte caudal-ventral (antero-inferior) a través del plexo venoso superficial tiroideo impar. El plexo, en el istmo y sobre todo en las zonas medias e inferiores de la glándula, es intrincado en sí mismo y además se imbrica con ramos venosos pretraqueales. Del plexo, caudalmente, se forman dos o tres vasos venosos, generalmente ya separados del borde inferior de los lóbulos; son las venas tiroideas inferiores en número de 1 a 5 que, en la mayoría de los casos van a drenar al tronco venoso braquiocefálico izquierdo, aunque alguna puede ir a la yugular interna.
VARIANTES DE LA ANATOMÍA ARTERIAL IMPORTANTES EN CIRUGÍA TIROIDEA
En la anatomía normal de los troncos supraórticos, de la derecha del cayado sale el tronco arterial braquiocefálico, del que surgen carótida y subclavia derechas. El tronco arterial braquiocefálico no debe sobrepasar el límite que supone la clavícula. En la izquierda carótida y subclavia nacen, directamente por separado, del cayado aórtico.
La llamada arteria innominada (tronco braquiocefálico aberrante) (Figura 9), es una anomalía en la que el tronco arterial braquiocefálico, en vez de quedar oculto detrás de la articulación esternoclavicular derecha, asciende hasta el cuello [16]; puede introducirse mucho en el cuello llegando a ocultar la región traqueoesofágicoglandular o simplemente insinuarse por encima de la clavícula. Es una anomalía no frecuente, pero es fundamental conocerla cuando se emprende cirugía cervical anterior (glandular, traqueal, laríngea, ganglionar…).

Figura 9. Tronco arterial braquiocefálico (arteria innominada).Gil-Carcedo E, Gil-Carcedo LM, Vallejo LA, Herrero D. Arteria innominada aberrante alta en cirugía cervical. Acta Otorrinolaringol Esp.2012; 63 (5): 396-398.
Podemos encontrar variaciones en el trayecto de la arteria carótida común.
Las arterias carótida común, externa, interna y todas sus ramas son muy fiables, mantienen casi siempre un trayecto fijo bien conocido. Ocasionalmente pueden tener pequeñas alteraciones en su trayecto; en la cirugía tiroidea hay que apreciar bien la distancia que separa el borde lateral de los lóbulos del eje yugulo-carotídeo, lo que generalmente no ofrece mayor dificultad.
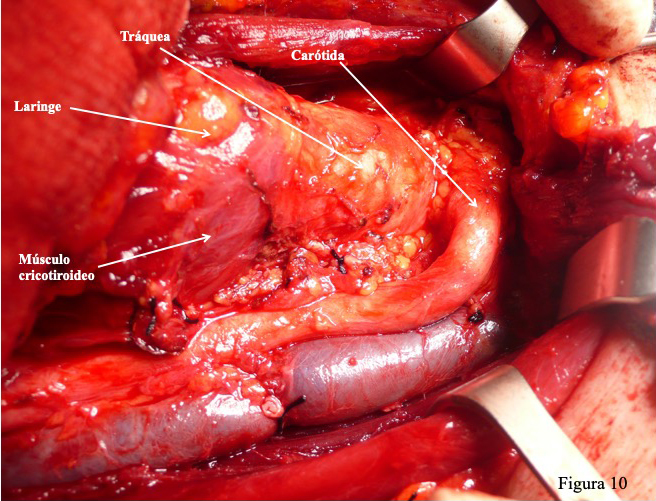
Excepcionalmente una malformación o anomalía carotídea puede complicar la cirugía tiroidea:kinking, aneurismas o alteraciones en el trayecto de la arteria pueden aparecer inopinadamente. Mostramos la imagen de una carótida común derecha cruzando la tráquea (como se puede apreciar la foto está tomada después de realizar una tiroidectomía total) (Figura 10).
LINFÁTICOS
Los linfáticos de la glándula tiroides forman un plexo peritiroideo. De este plexo salen tres grupos de troncos linfáticos:
Linfáticos de la parte inferomedial de los lóbulos. Siguen el curso de las venas tiroideas inferiores y drenan en los nodos pretraqueales, paratraqueales (área VI) y en los ganglios yugulares inferiores (área IV). Estos nodos drenan a su vez en los nodos de la parte anterior del mediastino superior (área VII) y rara vez en los nodos mediastínicos inferiores.
Linfáticos de la parte lateral de los lóbulos tiroideos. Siguen el curso de la vena tiroidea media y drenan en los nodos yugulares (áreas II, III y IV).
Linfáticos de la parte superior del polo y del istmo. Drenan en los nodos prelaríngeos (délfico o cricotiroideo) y yugulares, especialmente en los medios (área III).
INERVACIÓN
Recibe inervación simpática de los ganglios cervicales superior, medio e inferior e inervación parasimpática del nervio vago a través de los plexos periarteriales y de los nervios laríngeos externo e inferior.
INTERÉS QUIRÚRGICO DE LA GLÁNDULA CON ESTRUCTURAS NERVIOSAS: EL NERVIO LARÍNGEO INFERIOR. NERVIO RECURRENTE
Los nervios recurrentes (o nervios laríngeos inferiores) surgen del X par en su trayecto cervical y desde allí descienden y penetran en el tórax. Ya en la cavidad torácica, en el lado derecho el recurrente rodea a la subclavia y asciende (recurre) hacia el cuello. Es importante conocer que en dicho lado derecho el nervio recurrente forma con el eje laringotraqueal un ángulo de aproximadamente 30º (Figura 11).

Figura 11. En el lado derecho el nervio recurrente forma un ángulo con el eje laringotraqueal de aproximadamente 30º.
En el lado izquierdo el recurrente, tras penetrar en el tórax, baja hasta el cayado aórtico, lo rodea y vuelve hacia el cuello (por ello su trayecto es más largo). En este lado izquierdo el nervio recurrente discurre paralelo a la traquea, introducido en el ángulo diedro que forman traquea y esófago (Figura 12).

Figura 12. En el lado izquierdo el recurrente se sitúa en el ángulo diedro que forman la tráquea y el esófago.
El perfecto conocimiento anatómico del recurrente es fundamental, su lesión ocasiona una parálisis de la cuerda vocal homolateral. Las ramas musculares del recurrente, inervan todos los músculos de la laringe, excepto al músculo cricotiroideo (inervado por el nervio laríngeo superior). Estas ramas musculares son cuatro:
para el músculo cricoaritenoideo posterior.
para músculo ari-aritenoideo.
para cricoaritenoideo lateral, a menudo doble.
nervio del tiroaritenoideo (ramo terminal).
La rama anastomótica de Galeno une el recurrente con el nervio laríngeo superior interno. Nace del recurrente en la parte inferior del canal cricotiroideo, se dirige verticalmente hacia arriba, cruza los músculos cricoaritenoideo posterior y ariaritenoideo y se une con la rama descendente posterior o postcricoidea del nervio laríngeo superior interno.
VARIACIONES ANATÓMICAS DEL NERVIO RECURRENTE
Son frecuentes las variantes del calibre del nervio, que puede ser filiforme o alcanzar un grosor mucho más ancho de lo habitual.
No son raros los kinking del recurrente, es decir no es infrecuente un trayecto sinuoso u ondulado del nervio.
La bifurcación del nervio recurrente es frecuente (50-60%), la ramificación suele detectarse en la proximidad de su introducción en la laringe (Figura 13). No es rara la existencia de dos nervios recurrentes. En la imagen se aprecia un doble recurrente derecho (Figura 14), comprobamos con EMG (NIM3) que ambos trayectos del recurrente doble tienen función neuromuscular.
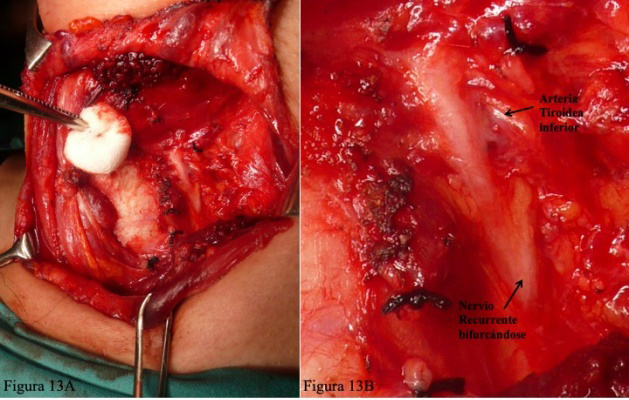
Figura 13. A) La bifurcación del nervio recurrente es frecuente (50-60%), la ramificación suele detectarse en la proximidad de su introducción en la laringe. B) Detalle de la foto de la izquierda.
RELACIÓN DEL NERVIO RECURRENTE CON LA ARTERIA TIROIDEA INFERIOR
La disposición del nervio con respecto a la arteria tiroidea inferior es fundamental, ante todo porque ver la arteria ayuda a localizar el nervio, también porque la lesión inopinada de la arteria produce un sangrado que dificulta la disección del recurrente. En el 75% de los casos la arteria o una de sus ramas discurren por encima del recurrente. En el 25% restante lo hace por debajo (Figura 15) (Figura 16). Esta zona de relación entre el nervio recurrente y la arteria tiroidea inferior está muy bien vascularizada, el sangrado de las arteriolas del ligamento de Berry puede complicar la disección del recurrente.

Figura 15. Relación del recurrente con la arteria tiroidea inferior. En el 75% de los casos la arteria o una de sus ramas discurre por encima del recurrente. En el 25% restante la arteria tiroidea se sitúa bajo el recurrente.
NERVIO RECURRENTE NO RECURRENTE
En nuestro servicio se ha tenido la oportunidad de observar tres casos de recurrente no recurrente (1995, 2007, 2013), perfectamente documentados. Exponemos imágenes quirúrgicas que corresponden al segundo de los casos recogidos (2007) (Figuras17 y 18).

Figura 17. Se han separado carótida común y músculo esternocleidomastoideo con un separador, lo que permite ver como el nervio recurrente NO recurrente sale del X par craneal.
Hablamos de recurrente no recurrente cuando el nervio sale del X par derecho en el cuello y va directamente hacia la laringe (es decir no desciende al tórax, no baja a rodear a la subclavia). La frecuencia del recurrente no recurrente se estima entre el 0.5-1% de los casos.
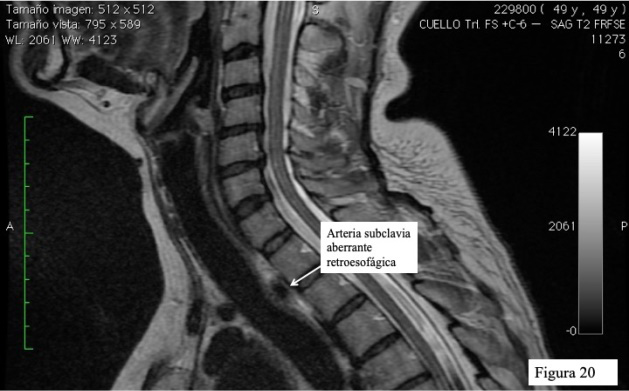
Para comprender la patogenia de un recurrente no recurrente se debe conocer la anomalía anatómica denominada arteria subclavia derecha aberrante (retroesofágica) (Figura 19). La arteria subclavia tiene un recorrido anómalo por detrás del esófago [17]. En estos casos el nervio recurrente discurre directamente desde el X par hacia la laringe sin descender hasta el tórax constituyendo la variante anatómica que estamos tratando. El recurrente no recurrente es casi exclusivo del lado derecho.
Muchas de las publicaciones relacionadas con el recurrente no recurrente proceden de radiología (con imágenes en las que se comprueba una subclavia derecha aberrante) (Figuras 20 y 21) o de anatomía (disecciones y necropsias). Existen pocas constataciones en cirugía cervical, pues tiene que coincidir la malformación con necesidad de cirugía.

Figura 21. La flecha señala la subclavia aberrante que sale del cayado aórtico (Ao) y se dirige hacia la derecha por detrás del esófago (1) y de la tráquea (2).
Se debe pensar en la existencia de recurrente no recurrente derecho cuando el nervio no se localiza en relación con la arteria tiroidea inferior. Si no aparece el recurrente con las relaciones convencionales debe disecarse meticulosamente el espacio entre carótida y cricoides-tráquea
Por seguridad -durante la búsqueda- no se debe sacrificar ningún nervio del campo operatorio (excepto en ciertos casos de tumor maligno).
En un 0.2% de casos pueden coexistir en la derecha un recurrente no recurrente y un recurrente de trayecto normal (duplicación).
El recurrente no recurrente izquierdo es extremadamente raro (0.04%). Puede ocurrir en casos desitus inversus.
Los troncos supraórticos pueden presentar muy distintas alteraciones congénitas. Interesa aquí la arteria subclavia derecha aberrante que ocurre por anomalías del desarrollo de los III y IV pares de arcos aórticos.
AMPLIACIÓN (FIGURA 22) ESQUEMA DE LA EMBRIOLOGÍA DE LOS TRONCOS SUPRAÓRTICOS
En un inicio se forman seis pares de arcos aórticos, el quinto par sufre regresión, por lo cual solo persisten cinco pares de arcos, denominados: I, II, III, IV y VI. Recordemos que en un inicio la disposición de los arcos aórticos es simétrica, cada par de arcos posee una prolongación izquierda y otra derecha, pero con el desarrollo posterior del sistema arterial pierden su simetría, y de esta forma se establece el patrón vascular definitivo [18]
El I par de arcos aórticos forma las arterias maxilares derecha e izquierda. El II par de arcos aórticos forma las arterias hioideas y las arterias estapedias. El III par de arcos aórticos forma la porción proximal de la arteria carótida interna y la arteria carótida común. En el IV par de arcos aórticos, el de la izquierda forma la porción horizontal o media del cayado de la aorta, desde la irrupción de la arteria carótida común izquierda hasta la subclavia izquierda. El de la derecha forma la parte proximal de la arteria subclavia derecha. El V par de arcos aórticos degenera y desaparece. El VI par de arcos aórticos (arcos pulmonares) forma las arterias pulmonares derecha e izquierda.
La anatomía normal del cayado aórtico se caracteriza por el nacimiento de tres ramas arteriales cuyo orden de irrupción de derecha a izquierda es: 1º tronco braquiocefálico, 2º arteria carótida común izquierda y 3º arteria subclavia izquierda.
En condiciones de normalidad el tronco braquiocefálico se dirige hacia arriba y afuera, dispuesto dorsal a la vena braquiocefálica izquierda y ventral a la tráquea. A la altura de la articulación esternoclavicular derecha, el tronco braquiocefálico se divide en sus terminales: arteria carótida común derecha y arteria subclavia derecha.
ANATOMÍA ANÓMALA DEL ARCO AÓRTICO. ARTERIA SUBCLAVIA DERECHA ABERRANTE
La arteria subclavia derecha aberrante es una anomalía del cayado aórtico relativamente frecuente, se presenta en el 0.5% al 1.0% [19]. No suele producir una alteración mediastínica reconocible en las radiografías de tórax, por tanto, se detecta de manera casual en una tomografía computarizada que se realiza por otro motivo.
En esta anomalía, el arco aórtico da origen a cuatro ramas separadas, que de derecha a izquierda son: 1º arteria carótida común derecha, 2º arteria carótida común izquierda, 3º arteria subclavia izquierda y 4º arteria subclavia derecha (que pronto toma camino hacia la derecha por detrás del esófago).
Desde su origen anómalo, la arteria subclavia derecha transcurre por detrás de la tráquea y del esófago a la altura del cuerpo vertebral de T3 , para luego retomar su trayecto normal hacia la raíz del cuello. Esta anomalía habitualmente coincide con un recurrente no recurrente.
NERVIO LARÍNGEO SUPERIOR
Aunque las consecuencias de su lesión no son tan dramáticas como si el lesionado fuera el recurrente, cuando se secciona produce ciertas alteraciones de la voz.
El nervio laríngeo superior surge del X par, al llegar a la laringe se divide en 2 ramas: nervio laríngeo interno, que es sensitivo y recoge la sensibilidad de la endolaringe; nervio laríngeo externo, que es motor e inerva el músculo cricotiroideo.
La identificación visual del nervio laríngeo superior (en su rama externa) es infrecuente. Debe eludirse una disección obstinada para su exposición. Para la preservación del nervio laríngeo superior en la tiroidectomía es fundamental conocer sus relaciones con la arteria tiroidea superior [20] (Figura 6).
El nervio laríngeo externo, que repetimos es rama del laríngeo superior, tiene importante relación con la arteria tiroidea superior (Figura 6). Es medial a la arteria en la derecha en el 85.2 % de los casos, y en la izquierda en el 92.0%. Es lateral a la arteria en la derecha en el 0.0 % de los casos, en la izquierda en 1.1 %. Discurre entre las ramas terminales de la arteria en la derecha en un 14.8 % y en la izquierda en un 6.9 % de los casos [21].
PUNTO QUIRÚRGICO DE INTERÉS: TUBÉRCULO DE ZUCKERKANDL
El tubérculo de Zuckerkandl fue descrito por Otto Wilhelm Madelung (1848-1929) y por Emil Zuckerkandl (1849-1910) (Figura 23) [22]. Es una protuberancia localizada en el margen postero-lateral del lóbulo tiroideo. Puede tener distintos tamaños, formas y localizaciones (aunque siempre sigue una disposición fundamental).

Figura 23. t y pp: tubérculos de Zuckerkandl (dibujo original de Zuckerkandl, 1902). En:Zuckerkandl E. Die Epithelkörperchen von Didelphys azara nebst Bemerkungen über die Epithelkörperchen des Menschen. Über den hinteren Schildddrüsenfortsatz. Anat Hefte. 1902;19:62-82.
La formación de la glándula tiroides comienza en la 4ª semana de gestación y se completa en la 10ª semana. Se desarrolla de un primordio medial y dos primordios laterales (cuerpo ultimobranquial) (Figura 24). Durante el desarrollo fetal la glándula desciende desde la base de la lengua por el conducto tirogloso de Hiss hasta su asiento definitivo. El tubérculo de Zuckerkandl resulta de la fusión del primordio lateral con el primordio medial.

Figura 24. Desarrollo de las glándulas tiroides y paratiroides –Embrión en su 5ª semana de desarrollo–.
El tubérculo de Zuckerkandl es un detalle anatomo-quirúrgico no suficientemente conocido por el cirujano de cabeza y cuello (Figura 25). Esta formación tiene gran importancia quirúrgica: frecuentemente oculta la encrucijada arteria / recurrente / paratiroides superior, y dificulta la disección de estas estructuras, la más delicadas en la cirugía tiroidea y paratiroidea. El tubérculo de Zuckerkand está envuelto frecuentemente en una capa fibrosa de tejido conectivo difícil de disecar (Figura 26) [23,24,25].

Figura 25. Traccionando el lóbulo tiroideo hasta desplazar su borde posterior aparece un notable tubérculo de Zuckerkand (TZ).

Figura 26. El tubérculo de Zuckerkandl (TZ) frecuentemente está envuelto en un conectivo difícil de disecar (en la foto está sujeto con una pinza).
La resección de las protuberancias posteriores de la glándula tiroides, incluyendo el tubérculo de Zuckerkand y posibles lobulillos retrotraqueales y retrofaríngeos, debe ser siempre parte de la tiroidectomía total (Figura 27) [26,27].
El tubérculo de Zuckerkand puede aislarse y dar lugar a una glándula tiroidea accesoria. Esta puede tener las mismas enfermedades que la glándula principal.
El tubérculo de Zuckerkandl puede ser de escasa entidad ocupando únicamente el segmento lateral de la tráquea, si es más largo se insinúa ya detrás de la tráquea, en su desarrollo máximo puede rodear por detrás tráquea y esófago. Por ello clasificamos al tubérculo en: lateral, postero-lateral o retrovisceral [25].
ANATOMÍA QUIRÚRGICA DE LAS GLÁNDULAS PARATIROIDES
Las glándulas paratiroides tienen forma ovalada, son alargadas o tienen forma de pequeña habichuela, pueden también mostrar una disposición más o menos aplanada. Su forma viene condicionada por la presión que ejercen sobre ellas la cápsula tiroidea y otras formaciones adyacentes [28]. Cada una de las glándulas, en uno de sus extremos tiene un capuchón graso característico [29].
Estas pequeñas formaciones miden unos 5 mm. de eje mayor por 3 mm. de eje transversal, aunque en la práctica aparecen muchas variaciones de tamaño; su peso oscila entre los 30 y 40 mg. Son de color amarillo bronce, caramelo o caoba, matices proporcionados por las células de su parénquima y la vascularización (con coloración) y el contenido en grasa intraglandular (blanquecino).
Las glándulas paratiroides habitualmente son cuatro (80% a 99% de los casos), pero un 5% de los casos son menos de cuatro; aunque este dato es dudoso, puede tratarse de que el cirujano informante o el patólogo que investiga en necropsias no hayan logrado encontrar el número total de glándulas.
En un 2% a 15% de los casos existen más de 4 paratiroides, en la literatura se han descrito cinco, seis y hasta doce glándulas. Las supernumerarias suelen ser de mínimo tamaño y estar próximas a una de las glándulas en posición convencional [29].
VASCULARIZACIÓN DE LAS PARATIROIDES
Preservar el aporte sanguíneo a las glándulas paratiroides es fundamental para su normal situación funcional postquirúrgica. Las paratiroides superiores se nutren por pequeñas ramas de las arterias tiroideas superiores. Estas ramitas tienen anastomosis extratiroideas con las arterias tiroideas inferiores, por lo que aunque se ligue accidentalmente el pedículo superior de las paratiroides superiores estas glándulas pueden seguir teniendo una suficiente suplencia arterial (Figura 28) [30].
La paratiroides inferior generalmente se nutre solo de la arteria tiroidea inferior, por lo que es más fácil su devascularización (Figura 28) [30].

Figura 28. Vascularización de las paratiroides. La arteria tiroidea superior tiene anastómosis extratiroideas con la arteria tiroidea inferior, por lo que -aunque se ligue el pedículo superior- la paratiroides superior tiene buena suplencia arterial. La inferior se nutre solo de la tiroidea inferior, por lo que es más fácil su devascularización. (Dibujo original de Halsted. Johns Hopkins Hospital, 1907).
Al disecar la glándula tiroides no se pueden respetar las arterias paratiroideas que proceden claramente del lóbulo tiroideo, es necesario preservar los ramos externos que llegan directamente a la paratiroides.
LOCALIZACIÓN DE LAS GLÁNDULAS PARATIROIDES
Conocer la embriología de las glándulas paratiroides nos ayuda a localizarlas durante la cirugía. Las glándulas provienen de los primordios glandulares procedentes del endodermo de la 3ª y 4ª bolsas faríngeas.
Empiezan a desarrollarse en la 5ª semana de vida. Las paratiroides superiores derivan del endodermo de la cuarta bolsa faríngea muy próximas a los cuerpos últimobranquiales. Ambas estructuras descienden de forma conjunta y se separan al incorporarse los cuerpos últimobranquiales a la glándula tiroides. Debido a ello, en el adulto, la paratiroides superior mantiene una íntima relación con el tubérculo de Zuckerkandl. Al tener un recorrido embriológico más corto que las inferiores, su variabilidad en localización es menor. Las paratiroides inferiores se originan del endoder mo de la tercera bolsa faríngea. Realizan una migración descendente en común con el timo, lo que determina una localización variable, que abarca desde el ángulo de la mandíbula hasta el mediastino anterior (Figura 29).

Figura 29. Esquema del origen de las glándulas paratiroides y su trayecto durante el desarrollo embrionario.
Localización de las paratiroides superiores (Figuras 30 y 31)
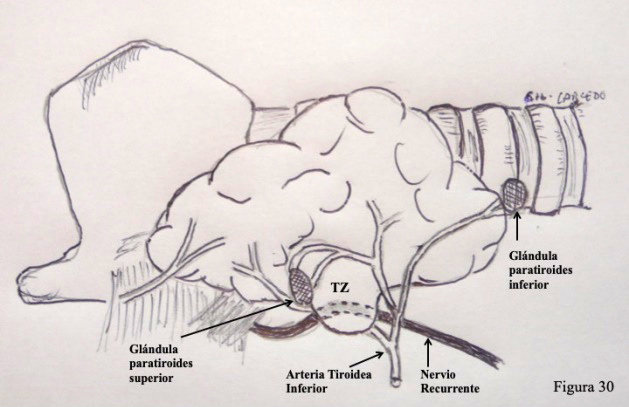
Figura 30. Glándulas paratiroides del lado derecho. Las paratiroides superiores tienen una localización bastante constante y simétrica. Se observa en el esquema su relación con el nervio recurrente, arteria tiroidea inferior y tubérculo de Zuckerkandl.

Figura 31. Glándulas paratiroides del lado izquierdo. Se observa en el esquema su relación con el nervio recurrente, arteria tiroidea inferior y tubérculo de Zuckerkandl.
La posición de las glándulas paratiroides superiores es poco variable
su localización es bastante monótona y generalmente es simétrica en ambos lados. Habitualmente se encuentran unos milímetros por encima de la intersección del nervio recurrente y la arteria tiroidea inferior. A menudo estas glándulas superiores aparecen en íntima relación con la cápsula tiroidea, a la que suelen estar bastante adheridas .
La paratiroides superior se localiza inmediatamente craneal al borde superior del tubérculo de Zuckerkandl.
Las paratiroides pueden ser intratiroideas en 0.5 a 3% de los casos; esta localización dentro de la cápsula de la glándula tiroides puede hacer muy difícil su localización y exéresis.
Localización de las paratiroides inferiores (Figuras 30 y 31)
Su situación es mucho más variable que la de las paratiroides superiores; además no suelen ser simétricas, en un lado pueden localizarse en un lugar completamente diferente que en el otro. Generalmente están en relación con el polo inferior de los lóbulos tiroideos. Frecuentemente se camuflan entre la grasa tiro-tímica (lengüeta adiposa que va desde el polo inferior de la tiroides hasta el mediastino anterior).
Aunque estas posibilidades son las más probables, existen numerosas variantes: las paratiroides inferiores pueden estar en la bifurcación carotídea, en posición retroclavicular, en el mediastino anterior, en situación retroesofágica, entre las fibras del esternocleidomastoideo, dentro del parénquima tiroideo, etc.
CONCLUSIONES
Para el cirujano que va a emprender una intervención sobre estas glándulas es imprescindible el perfecto conocimiento de la anatomía quirúrgica de la tiroides y las paratiroides.
Es necesario conocer las peculiaridades del acceso a la tiroides, saber la estructura general tiroidea, la de su cápsula y la de sus medios ligamentosos de fijación.
Las relaciones de los nervios recurrente y laríngeo superior son fundamentales para una exéresis segura de la glándula tiroides.
El perfecto entendimiento de la delicada anatomía vascular de la zona es una necesidad crucial para el cirujano.
Tener en cuenta las variaciones anatómicas y las anomalías que pueden aparecer inopinadamente en las intervenciones es una garantía ante posibles sorpresas.
La anatomía quirúrgica de las glándulas paratiroides, y sobre todo su localización anatómica, es fundamental para el cirujano glandular cervical.
La cirugía glandular cervical (tiroidea y paratiroidea) es trabajo del otorrinolaringólogo cirujano de cabeza y cuello, que es el que mejor conoce la anatomía de la región.