Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Nutrición Hospitalaria
versión On-line ISSN 1699-5198versión impresa ISSN 0212-1611
Nutr. Hosp. vol.21 no.3 Madrid may./jun. 2006
ORIGINAL
Influencia de la educación nutricional en el tratamiento de la obesidad infanto-juvenil
Influence of nutritional education on management of infantile-juvenile obesity
T. Durá Travé
Departamento de Pediatría. Facultad de Medicina. Universidad de Navarra. España.
Dirección para correspondencia
RESUMEN
Objetivo: Analizar la respuesta terapéutica de un grupo de pacientes obesos a un programa de tratamiento basado en la educación nutricional, autocontrol y seguimiento intensivo.
Material y métodos: Se han revisado 60 historias clínicas de pacientes con obesidad exógena (42 mujeres y 18 varones) sometidos a un programa de tratamiento y seguimiento intensivo (controles trimestrales) durante un periodo continuado de 24 meses. Se registraron las siguientes variables: sexo, edad cronológica (EC), edad ósea (EO) e índice de masa corporal porcentual (IMC%) en la primera visita; el IMC% en cada uno de los controles y la respuesta terapéutica (abandonos, mejorías y fracasos) a los 12 y 24 meses de seguimiento.
Resultados: Los valores medios de la edad y del cociente EO/EC eran de 9,7 años (varones: 9,4 y mujeres: 9,7) y 1,12 (varones: 1,1 y mujeres: 1,12), respectivamente. El valor medio del IMC% basal era de 144,7 (IC del 95%: 4,4), siendo significativamente superior (p < 0,05) en los varones. Existía una progresiva disminución del IMC% basal que empezaba a ser estadísticamente significativa (p < 0,05) a los 18 meses de seguimiento, a expensas del sexo femenino. A los 12 y 24 meses de seguimiento el 20% y 30% tenían una sensible mejoría; pero el 58,3% y 60% había disminuido su IMC% basal, respectivamente. A los 24 meses de seguimiento el porcentaje de fracasos era significativamente superior (p < 0,05) en los varones (83,3% frente a 42,8%), mientras que el porcentaje de mejorías lo era en las mujeres (40,5% frente a 5,5%), siendo el porcentaje total de abandonos del 15%. El crecimiento se mantuvo normal independientemente del sexo y/o respuesta terapéutica.
Conclusiones: La información personalizada y el seguimiento intensivo favorecen una buena aceptación y/o adhesión al programa de tratamiento y permiten inculcar una educación sanitaria a los pacientes y/o familias que, especialmente en aquellos pacientes motivados, condiciona una serie de normas conductuales imprescindibles para el control de la obesidad.
Palabras clave: Educación nutricional. Obesidad infanto-juvenil. Tratamiento.
ABSTRACT
Objective: To analyze the therapeutic response in a group of obese patients to a therapy program based on nutritional education, auto-management, and intensive follow-up.
Material and methods: Sixty clinical charts have been reviewed of patients with exogenous obesity (42 female and 18 male patients) submitted to management program and intensive follow-up (every three months controls) for continuous period of 24 months. The following variables were registered: sex, chronological age (CA), bone age (BA), and percent body mass index (%BMI) in he first visit; %BMI in each control day, and therapeutic response (drop-outs, improvements, and failures) at 12 and 24 months of follow-up.
Results: Mean values for age and CA/BA ratio were 9.7 years (males: 9.7; and females: 9.7), and 1.12 (males: 1.1; and females: 1.12), respectively. Average basal %BMI was 144.7 (95% CI: 4.4), being significantly higher in male patients. There was a progressive decrease from basal %BMI that was statistically significant from 18 months of follow-up in female patients (p < 0.05). At 12 and 24 months of follow-up, 20% and 30% had mild improvement, although 58.3% and 60% had a decreased basal %BMI, respectively. At 24 months of follow-up, the rate failure was significantly higher (p < 0.05) in males (83.3% vs 42.8%), where the success rate was higher among females (40.5% vs 5.5%), the total dropout rate being 15%. Growth was kept normal independently of gender and/or therapeutic response.
Conclusions: Individualized information and intensive follow-up favor good acceptance and/or adhesion to the therapeutic program, and it allows for instilling health education to patients and/or relatives that, particularly in motivated patients, conditions a series of behavioral rules essential for controlling obesity.
Key words: Nutritional education. Infantile-juvenile obesity. Management.
Introducción
La prevalencia de la obesidad infantojuvenil en los países occidentales se ha incrementado sensiblemente en las últimas décadas, hasta tal punto que representa el trastorno nutricional de mayor relevancia en nuestro medio1-4. La obesidad pediátrica constituye un problema de salud pública de primer orden ya que la mayoría de adolescentes obesos lo seguirán siendo en la edad adulta5,6 y, por tanto, conlleva unas repercusiones laborales, sociales, económicas y sanitarias que obligarán a considerarlo como un problema de Estado7-9.
Aunque la obesidad es un trastorno multifactorial10-12, la rapidez con que aumenta su prevalencia parece estar más bien relacionada con factores ambientales, tales como hábitos alimentarios poco saludables y un mayor sedentarismo13-15. El tratamiento de la obesidad es complejo y los resultados son generalmente poco alentadores; sin embargo, si se aplican estrategias que incluyan, junto con las restricciones dietéticas pertinentes, actividades educativas que promuevan hábitos alimentarios y estilos de vida saludables acaban resultando más efectivas16-21.
El objetivo del presente trabajo consiste en analizar la respuesta terapéutica de un grupo de pacientes obesos a un programa de tratamiento basado en la educación nutricional, autocontrol y seguimiento intensivo.
Material y método
Se han revisado retrospectivamente 60 historias clínicas, seleccionadas de forma aleatoria, correspondientes a pacientes atendidos ambulatoriamente en una consulta especializada (Endocrinología) por presentar obesidad exógena y/o nutricional y sometidos a un programa de tratamiento y seguimiento intensivo (controles clínicos trimestrales) durante un periodo continuado de 24 meses (dos años). La muestra constaba de 42 mujeres (70%) y 18 varones (30%) con edades comprendidas entre 6,2 y 13,1 años.
En la primera visita se registraron las siguientes variables: sexo, edad, peso y talla (expresada en desviaciones estándar de la media, DS), índice de masa corporal porcentual (IMC%), edad ósea (método TW2) y cociente edad ósea/edad cronológica (EO/EC), junto con una exploración física sistémica y estudio analítico general y hormonal para descartar otras etiologías y/o comorbilidad.
Para iniciar el programa era imprescindible la adquisición de unos conocimientos teóricos y/o prácticos básicos que permitieran un autocontrol domiciliario (anotación del peso cada 3 semanas). De tal manera que, coincidiendo con la primera visita, se impartía una sesión estructurada de educación nutricional dirigida a los pacientes y sus familias por un equipo multidisciplinario (pediatra, enfermera y dietista) que personalizaba estos contenidos según los condicionantes de cada paciente y/o familia, y que les proporcionaba una tutela continuada. El temario se iba desarrollando y/o ampliando en función de las necesidades de cada paciente durante los controles posteriores.
La idea básica del programa se correspondía con el eslogan: "el niño adelgaza manteniendo el peso porque está creciendo"22. Se trataba de mantener el peso actual mediante una alimentación variada y equilibrada para toda la familia sin restricciones dietéticas severas ni pérdidas ponderales exageradas y/o inmediatas. El prototipo dietético aconsejado era la dieta mediterránea, adaptada a los gustos del paciente y/o costumbres familiares23,24;e incluso, se les indicaba que no había necesidad de que pasaran hambre, ya que en situaciones de apetito exagerado podían ingerir mayores cantidades de frutas o verduras y hortalizas. Además, se les proponía un plan individualizado para incrementar su actividad física que consistía, por una parte, en la práctica reglada y diaria (30-45 minutos) de una actividad deportiva de libre elección (natación, paseo, bicicleta, artes marciales, etc.) y, por otra parte, en un aumento de la actividad cotidiana (no usar el ascensor, ir andando a todas partes, ayudar en las tareas de casa, etc.). A cada familia se le entregaba unas hojas con recomendaciones generales sobre la dieta habitual, actividad física (deportiva y cotidiana) y hábitos de vida saludables12,16.
En cada control trimestral quedaban registrados el peso y la talla (DS), calculándose el IMC% mediante la fórmula:

Los pesos y las tallas del percentil 50 (P50) se calcularon con las tablas de valores normales de M. Hernández25. Según el IMC %, se consideraba normalidad nutricional cuando su valor estaba en el intervalo 90-110, sobrepeso entre 110-120 y obesidad si era superior a 120. La obesidad se consideraba leve-moderada si el IMC% oscilaba entre 120 y 150 y severa si era superior a 150. No obstante, se ha considerado una buena respuesta al tratamiento (mejoría) cuando al cabo de 12 y/ó 24 meses de seguimiento había tenido lugar una disminución del IMC% superior al 10% de su valor inicial; mientras que si no ocurría esta eventualidad se consideraba al tratamiento como fracasado.
Los resultados se expresan como medias y porcentajes con sus intervalos de confianza (IC del 95%). El análisis estadístico (T de Student, Chi-cuadrado y comparación de proporciones) y la representación gráfica se realizaron mediante los programas informáticos Sigma-Plus (Hardware, 97) y Microsoft PowerPoint, respectivamente.
Resultados
Los valores medios de la edad y del cociente EO/EC de la totalidad del grupo total eran 9,7 años (varones: 9,4 y mujeres: 9,7) y 1,12 (varones: 1,1 y mujeres: 1,12) respectivamente; sin que existieran diferencias significativas entre ambos sexos. El valor medio del IMC% basal era de 144,7 (intervalo: 124,6-171,5), de ellos 41 pacientes (68,3%) tenían una obesidad leve-moderada y 18 (31,7%) obesidad severa.
En la tabla I se exponen y comparan los valores medios del IMC% tanto de la primera visita (basal) como de cada uno de los controles realizados durante los 24 meses de seguimiento. Existía una disminución progresiva respecto a los valores basales, aunque las diferencias empezaban a ser estadísticamente significativas (p < 0,05) a partir de los 18 meses de seguimiento, pero a expensas del sexo femenino, ya que en los varones no hubo variaciones significativas a lo largo del tiempo de seguimiento.
En la figura 1 se exponen y comparan los valores medios del IMC%, tanto al inicio (basal) como en cada uno de los controles realizados durante los 24 meses de seguimiento en ambos sexos; siendo todos ellos significativamente superiores (p < 0,05) en el sexo masculino respecto al femenino. En las mujeres se advierte una tendencia mantenida de disminución del IMC%, lo que no ocurría en los varones.
A los 12 y 24 meses de seguimiento 35 (58,3%) y 36 (60%) pacientes habían disminuido su IMC% basal, respectivamente; pero aplicando los criterios anteriormente definidos tan solo 12 (20%) y 18 (30%) habían mejorado, respectivamente. En la tabla II se exponen los resultados de la respuesta evolutiva (a los 12 y 24 meses) al tratamiento: abandonos, mejorías y fracasos, y se comparan entre ambos sexos. A los 12 meses de seguimiento no existían diferencias, pero a los 24 meses el porcentaje de fracasos era significativamente superior (p < 0,05) en los varones (83,3% frente a 42,8%), mientras que el porcentaje de mejorías lo era en las mujeres (40,5% frente a 5,5%). De los 18 pacientes (1 varón y 17 mujeres) que mejoraron a los 24 meses, en 3 (16,7%) el IMC% era normal, en 6 (33,3%) oscilaba entre 110-120 (sobrepeso) y en los 9 restantes (50%) era superior a 120 (obesidad).
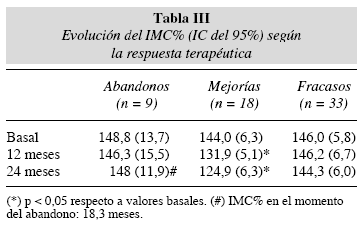
En la tabla III se exponen y comparan los valores medios del IMC% basal y a los 12 y 24 meses de seguimiento, según la respuesta al tratamiento. En el grupo con buena respuesta al tratamiento (mejoría) los valores del IMC% disminuyeron significativamente (p < 0,05) tanto a los 12 como a los 24 meses, mientras que en los grupos con mala respuesta (fracaso) y abandono del tratamiento el IMC% basal apenas se modificó.
En la tabla IV se exponen y comparan los valores medios correspondientes a la edad, cociente EO/EC y talla en la primera visita (basal) y de la talla a los 12 y 24 meses de seguimiento entre los pacientes que tuvieron una buena (mejoría) y mala respuesta (fracaso) al tratamiento. No existían diferencias significativas entre ambos grupos de ninguna de estas variables registradas.
Del grupo con buena respuesta terapéutica (mejoría) el 77,8% de los pacientes acudieron a la totalidad de los 8 controles previstos en los 24 meses de seguimiento; mientras que del grupo con mala respuesta terapéutica (fracasos) tan solo lo hicieron el 48,5% (p < 0,05).
Discusión
Los diabetólogos y sus equipos asistenciales han dedicado muchos esfuerzos a la promoción de la educación de sus pacientes, existiendo una relación directa entre el nivel de formación y el control metabólico de la enfermedad. En este sentido, y en relación con la obesidad infanto-juvenil, cabe señalar que de las encuestas nutricionales publicados en nuestro entorno geográfico se desprende la necesidad que tiene la población en general, y más concretamente los escolares y adolescentes, de educación nutricional26-29 y, además, que la televisión representa uno de los factores ambientales más determinantes en el incremento de la obesidad infanto-juvenil en nuestra sociedad14,30,31. Por tanto, contando con la experiencia de los diabetólogos distintos autores consideran a la educación nutricional como parte esencial del tratamiento integral de la obesidad; es decir, que para una mayor efectividad de su tratamiento sería prioritario un equipo multidisciplinar capacitado para combinar una dieta adecuada con un incremento de la actividad física y una formación sanitaria que modificase los hábitos alimentarios y estilos de vida de los pacientes y/o familias32-34.
A pesar de la aleatoriedad de la muestra y de la mayor prevalencia de la obesidad infanto-juvenil en el sexo masculino4, la proporción de mujeres incluidas en el trabajo triplicaba a la de varones. El hecho de que en nuestro entorno la obesidad femenina tenga actualmente unas connotaciones socioculturales más negativas explicaría su mayor proporción, así como que sus condiciones nutricionales, al ser remitidas a las consultas especializadas, sean significativamente más favorables que aquellas con las que son remitidos los varones que, generalmente, acuden con obesidades severas21, 34. Probablemente estos mismos condicionantes sociales habrán potenciado una mayor motivación por parte del grupo femenino para mantener el esfuerzo necesario y cumplir con las exigencias del programa y, por tanto, contribuir a la mejor respuesta terapéutica que presentaron frente a la de los varones que fue pésima.
La eficacia de la formación se mide por los resultados obtenidos y, en líneas generales, la aplicación de este programa ha supuesto una mejoría relativa del estado nutricional en el 60% de los pacientes. Sin embargo, como los hábitos dietéticos suelen constituir un referente sociocultural su modificación necesita de conocimientos teóricos, pero es esencial la adhesión psicoafectiva, que será lenta y gradual, del paciente y/o familias a las nuevas prácticas que se proponen; lo que explicaría que, según los criterios fijados en este trabajo, hayan mejorado sensiblemente tan solo el 40,5% de las mujeres y apenas el 5,5% de los varones a lo largo del periodo de seguimiento intensivo, y que posiblemente prolongando estos programas durante un mayor periodo de tiempo los resultados pudieran ser más satisfactorios.
Si comparamos con otros trabajos publicados17,18,21, cabe destacar la buena aceptación que por parte de los pacientes y/o familias tuvo el programa, ya que a los 12 meses de seguimiento ningún paciente lo había dejado y a los 24 meses los abandonos eran del 15% y, generalmente, se trataba de pacientes cuya respuesta terapéutica era francamente mala, y siempre tras 15-21 meses de seguimiento continuado. Este dato supone una implicación activa del paciente y/o familia que, si bien no garantiza el éxito, mejora la eficacia pedagógica de estas intervenciones educativas al facilitar la aplicación práctica y adhesión psicoafectiva a los nuevos modelos conductuales propuestos. Además, independientemente de la respuesta terapéutica, la aplicación de este programa no tuvo ninguna influencia negativa en el crecimiento de los pacientes, tal y como suele ocurrir cuando se prescriben dietas restrictivas17.
Una novedad de este programa es la inclusión en el mismo de pacientes con obesidad severa, que sin restricciones dietéticas han disminuido su IMC% en la misma proporción que aquellos pacientes con obesidad moderada. Esta eventualidad podría explicarse porque, como han apuntado distintos autores21, a medida que se van adquiriendo nuevos hábitos alimentarios, y en este caso el prototipo a imitar era la dieta mediterránea, el aporte calórico diario disminuye progresivamente sin dar lugar a rechazos personales y/o familiares ante un "régimen dietético". Por tanto, cabe pensar con cierto optimismo que la prolongación de programas de estas características podría deparar mejores resultados.
De los resultados obtenidos cabe indicar que la información personalizada y el seguimiento intensivo por parte de un equipo profesional dotado de gran disponibilidad, favorecen una buena aceptación y/o adhesión al programa de tratamiento y permiten inculcar una educación sanitaria a los pacientes y/o familias que, especialmente en aquellos pacientes motivados (en este caso el sexo femenino), condiciona una serie de normas conductuales imprescindibles para el control de la obesidad.
Referencias
1. Troiano RP, Flegal KM, Kuczmarski RJ, Campbell SM, Johnson CL: Overweight prevalence and trends for children and adolescents: the National Health and Nutrition Examination Surveys, 1963 to 1991. Arch Pediatr Adolesc Med 1994; 149:1085-1091. [ Links ]
2. Bundred O, Kitchener D, Buchan I: Prevalence of overweight and obese children between 1989 and 1998: population based series of cross sectional studies. Br Med J 2001; 332:326-328. [ Links ]
3. Straus RS, Pollack HA: Epidemic increase in childhood overweight 1986-1998. JAMA 2001; 286:2845-2848. [ Links ]
4. Serra L, Aranceta J, 2002. Serra L, Aranceta J, Pérez C, Moreno B, Tojo R. Delgado A y Grupo colaborativo AEP-SENCSEEDO: Dossier de Consenso. Curvas de referencia para la tipificación ponderal. Población infantil y juvenil. Coordinación editorial: IM & C, S.A. Madrid. 2002. [ Links ]
5. Freedman DS, Khan LK, Serdula MK, Dietz WH, Srinivasan SS, Berenson GS: The relation of childhood BMI to adult adiposity: The Bogalusa Heart Study. Pediatrics 2005; 115:22-27 [ Links ]
6. Guo SS; Chumlea WC: Tracking of body mass index in children in relation to overweight in adulthood. Am J Clin Nutr 1999; 70 (suppl):145-148. [ Links ]
7. DiPietro L, Mossberg HO, Stunkard AJ: A 40-year history of overweight children in Stockholm: life-time overweight, morbidity, and mortality. Int J Obes Relat Metab Disord 1994; 18:585-590. [ Links ]
8. Must A: Morbidity and mortality associated with elevated body weight in children and adolescents. Am J Clin Nutr 1996; 63 (Suppl. 3):445-447 [ Links ]
9. Wang G, Dietz WH: Economic burden of obesity in youths aged 6 to 17 years 1979-1999. Pediatrics 2002; 109:81-87. [ Links ]
10. Klesges RC, Klesges LM, Eck LH, Shelton ML: A longitudinal analysis of accelerated weight gain in preschool children. Pediatrics 1995; 95:126-130. [ Links ]
11. Chueca M, Azcona C, Oyarzábal M: Obesidad infantil. ANALES Sis San Navarra 2002; 25 (Supl. 1):127-141. [ Links ]
12. Fisher JO, Birch LL: Fat preference and fat consumption of 3- to 5-year-old children are related to parental adiposity. J Am Diet Assoc 1995; 95:759-764. [ Links ]
13. Hebebrand J, Wulftange H, Goerg T, Ziegler A, Hinney A, Barth N, Mayer H, Remschmidt: Epidemic obesity; are genetic factors involved increased rates of assortive mating? Int J Obes 2000; 24:343-353. [ Links ]
14. Dowda M, Ainsworth BE, Addy CL, Saunders R, Riner W: Environmental influences, physical activity, and weight status in 8- to 16-year-olds. Arch Pediatr Adoles Ned 2001; 155:711-717. [ Links ]
15. Ortega RM, Andrés P, Requejo AM, López AM, Redondo MR,González M: Hábitos alimentarios e ingesta de energía y nutrientes en adolescentes con sobrepeso en comparación con los de peso normal. An Esp Pediatr 1996; 44:203-208. [ Links ]
16. Bustos G, Moreno F, Calderón MA, Mart´Inez JJ, Díaz E, Arana C: Estudio comparativo entre el consejo médico y la terapia grupal cognitivo conductual en el tratamiento de la obesidad infanto-juvenil. An Esp Pediatr 1997; 47:135-143. [ Links ]
17. Ferrer B, Fenollosa B, Ortega S. González P, Dalmau J: Tratamiento multidisciplinario de la obesidad pediátrica. Resultados en 213 pacientes. An Esp Pediatr 1997; 46:8-12. [ Links ]
18. Moya M, Juste M, Planelles A: Tratamiento de la obesidad y sobrepeso en el niño y adolescente. Act Nutr 1993; 14:19-24. [ Links ]
19. Edmuns L, Waters E, Elliot EJ: Evidence based management of childhood obesity. BMJ 2001; 323:916-919. [ Links ]
20. Sahota P, Rudolf MCJ, Dixey R, Hill A, Barth JH, Cade J: Randomised controlled trial of primary school based intervention to reduce risk factors for obesity. BMJ 2000; 322:1029-1032. [ Links ]
21. Braet C, Van Winckel M, Van Leeuwen K: Follow-up results of different treatment programs for obese children. Acta Peaediatr 1997; 86:397-402. [ Links ]
22. Mossberg H: 40-Year follow-up of overweight children. Lancet 1989(i):491-493. [ Links ]
23. Ferro-Luzzi A, Branca F: Mediterranean diet, Italian-style: prototype of a healthy diet. Am J Clin Nutr 1995; 61 (Suppl):1338- 1345. [ Links ]
24. Peña L, Madruga D, Calvo C: Alimentación del preescolar, escolar y adolescente. Situaciones especiales: dietas vegetarianas y deporte. An Esp Pediatr 2001; 54:484-496. [ Links ]
25. Hernández M, Castellet J, Narvaiza JL, Rincón JM, Ruiz I, Sánchez E, Sobradillo B, Zurimendi A: Curvas y tablas de crecimiento. En: Alimentación Infantil. M. Hernández (ed). Ed. Diaz de Santos. Madrid. 1993. pp. 321-347. [ Links ]
26. Anderson AS, MacIntyre S, West P: Dietary patterns among adolescents in the West of Scotland. Br J Nutr 1994; 71:111-122. [ Links ]
27. Samuelson G, Bratteby LE, Enghardt H, Hedgren: Foods habits and energy and nutrient in Swedish adolescents approaching the year 2000. Acta Paediatr 1996 (suppl 415):1-20 [ Links ]
28. Iturbe A, Emparanza J, Perales A: Modelo dietético de los adolescentes de Guipúzcoa. An Esp Pediatr 1999; 50:471-478. [ Links ]
29. Durá T: Ingesta de energía y nutrientes en los alumnos de Educación Secundaria Obligatoria. An Esp Pediatr 2001; 54:547-554. [ Links ]
30. Crespo CJ, Smit E, Troiano RP, Bartlett SJ, Macer CA, Andersen RE: Television watching, energy intake and obesity in US children. Arch Pediatr Adolesc Med 2001; 155:360-365. [ Links ]
31. Giamamattei J, Blix G, Marshak HH, Wollitzer AO, Pettitt DJ:Television watching and soft drink consumption. Associations with obesity in 11- to 13-years-old schoolchildren. Arch Pediatr Adolesc Med 2003; 157:882-886. [ Links ]
32. Durá T, Sánchez-Valverde F: Obesidad infantil ¿un problema de educación individual, familiar o social? Acta Pediatr Esp 2005; 63:204-207. [ Links ]
33. Hood MY, Moore LL, Sundarajan-Ramamurti A, Singer M, Cupples LA, Ellison RC: Parental eating attitudes and the development of obesity in children. The Framingham Children´s Study. Int J Obes 2000; 24:1319-1325. [ Links ]
34. Barlow SE, Dietz WH: Management of child and adolescent obesity: summary and recomendations based on reports from pediatricians, pediatric nurse practitioners, and registered dieticians. Pediatrics 2002 (Suppl); 110:236-238. [ Links ]
![]() Correspondencia:
Correspondencia:
T. Durá
Av. Pío XII, 10-8º C
Pamplona (Navarra)
E-mail: tduratra@cfnavarra.es
Recibido: 16-VI-2005.
Aceptado: 26-IX-2005.