Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Nutrición Hospitalaria
versión On-line ISSN 1699-5198versión impresa ISSN 0212-1611
Nutr. Hosp. vol.24 no.1 Madrid ene./feb. 2009
Suplementación oral nutricional en pacientes hematológicos
Oral nutritional supplementation in hematologic patients
A. Peñalva1, A. San Martín1, J. Rosselló2, C. Pérez-Portabella1, A. Palacios3, A. Julià3 y M. Planas1
1Unidad de Soporte Nutricional. 2Departamento de Epidemiología. 3Servicio de Hematología. Hospital Universitario Vall d'Hebron. Barcelona. España.
Dirección para correspondencia
RESUMEN
Introducción: Los pacientes afectos de neoplasias hematológicas presentan con frecuencia anorexia que sumada a los efectos secundarios del tratamiento con quimioterapia y/o radioterapia comprometen su estado nutricional. La suplementación oral puede ayudar a cumplir los requerimientos energético-proteicos de estos pacientes. No obstante, el uso de los suplementos nutritivos comerciales habitualmente disponibles está limitado por su pobre aceptación.
Objetivo: Evaluar el grado de cumplimiento de la prescripción de suplementos y de los requerimientos energéticos así como de la evolución del estado nutricional en pacientes hematológicos hospitalizados para tratamiento con quimioterapia y/o radioterapia.
Metodología: Estudio prospectivo, aleatorio y abierto de pacientes ingresados en la planta de hematología. De forma secuencial los pacientes se asignaron a 3 tipos de intervención nutricional: Grupo 1 (G1), suplemento comercial oral con sabores; Grupo 2 (G2), suplemento comercial oral de sabor neutro, y Grupo 3 (G3), suplemento de cocina. Necesidad y cantidad de suplementos nutricionales pautados en función de la ingesta calórica calculada.
Valoración nutricional (al ingreso y al alta) mediante Valoración Global Subjetiva (VGS), Índice de Riesgo Nutricional (IRN) y % de pérdida de peso (%PP).
Se analizaron tanto el cumplimiento de la ingesta de suplementos como el cumplimiento de los requerimientos energéticos.
Resultados: Se analizaron 125 pacientes de 51,3 ± 16,8 años (45% hombres y 55% mujeres). Diagnósticos: 54% linfoma; 33% leucemia; 8% mieloma y 4% otros. Estancia hospitalaria: 7,0 ± 3,6 días. La valoración nutricional mostró cambios significativos negativos en los pacientes de los grupos G2 y G3 con respecto a la VGS (G1: 30% desarrollaron malnutrición y 28% mejoraron su estado nutricional, p = NS; G2: 50% desarrollaron malnutrición frente al 7% que mejoraron su estado de nutrición, p = 0,002; y G3: 37% desarrollaron malnutrición versus el 21% que mejoró su estado de nutrición, p = 0,02). Según el IRN, los pacientes evolucionaron negativamente de su estado de nutrición, sin que las diferencias fueran significativas (G1, del 81% de malnutrición al 90%; G2, del 77% al 91%, y G3 del 71% al 85%). Globalmente, durante la hospitalización los pacientes perdieron peso de manera significativa (2,3 ± 2,2 kg, p < 0,001), sin que fueran significativas las pérdidas de cada grupo (G1, 1,16 kg; G2, 1,75 kg, y G3, 1,17 kg).
Todos los grupos presentaron necesidad de suplementos (G1, 47%; G2, 30%, y G3, 47%). El porcentaje de cumplimiento de la ingesta de suplemento fue similar en los grupos con suplementos comerciales (G1, 47% y G2, 58%) siendo significativamente mayor en los que recibieron suplementos de cocina (G3, 100%, p < 0,001). El cumplimiento de los requerimientos energéticos al ingreso y alta del paciente no mostró cambios significativos (G1, del 53% al 46%; G2, del 67% al 52% y G3 del 49% al 55%).
Conclusión: Nuestros resultados sugieren que los pacientes hematológicos ingresados en el hospital por tratamiento con quimioterapia y/o radioterapia pierden peso durante su hospitalización y presentan ingestas inferiores a sus requerimientos energéticos por lo que requieren suplementos. Los suplementos de cocina son mejor aceptados que los suplementos comerciales pero ello no comporta que incrementen las ingestas energéticas totales. El grupo que recibió suplementos comerciales con sabores fue el único que no presentó cambios negativos significativos en el estado de nutrición evaluada por la VGS.
Palabras clave: Cáncer. Cumplimiento de la suplementación. Cumplimiento de los requerimientos energéticos. Estado nutricional.
ABSTRACT
Rationale: Hematological patients often present anorexia which along with other secondary effects from the chemotherapy and/or radiotherapy treatments compromise their nutritional status. Oral supplementation can aid to fulfill the energy and protein requirements of these patients. Nevertheless, the use of commercial nutritional supplements normally available, is limited by its poor intake.
Objective: To evaluate the degree of fulfillment of the prescribed supplements and fulfillment of energy requirements, as well as the development of nutritional status in hematological patients hospitalized for treatment with chemotherapy and/or radiotherapy.
Methods: Prospective, randomized and open study of inpatients at the hematological ward. Patients were randomized sequentially and they were assigned into 3 different nutritional interventions providing: Group 1 (G1), a flavored supplement; Group 2 (G2): a non flavored (neutral) supplement and Group 3 (G3): "kitchen" foods as supplements. Need and amount of nutritional supplements were provided according to the oral intake previously analyzed.
Nutritional assessment (at admission and discharge) was based in the Subjective Global Assessment test (SGA), Risk Nutritional Index (RNI) and percentage of lost weight.
Both fulfillment of supplement intake and achievement of energetic requirements were analyzed.
Results: 125 patients of 51.3 ± 16.8 years; 45% men and 55% women. Diagnosis: 54% lymphoma, 33% leukemia, 8% myeloma and others 4%. Length of stay (LOS): 7.0 ± 3.6 d. The nutritional assessment done by SGA showed significant negative changes in G2 and G3 (G1: 30% developed malnutrition and 28% improved their nutritional status, p = NS; G2: 50% developed malnutrition against 7% whom improved their nutritional status, p = 0.002; y G3: 37% developed malnutrition against 21% whom improved their nutritional status, p = 0.02). According to RNI, patients evolved negatively from their nutritional state but no significant differences were found within groups (G1, from 81% of malnutrition to 90%; G2, from 77% to 91%, and G3 from 71% to 85%). Globally, during hospitalization patients lost weight significantly (2.3 ± 2.2 kg, p < 0.001), but within groups weight loss differences were not significant (G1, 1.16 kg; G2, 1.75 kg, y G3, 1.17 kg).
All three groups required intake of supplements (G1, 47%; G2, 30%, and G3, 47%). The percentage of fulfillment of oral intake was similar in both commercial supplemented groups (G1, 47% and G2, 58%) although it was significantly greater in those receiving kitchen supplements (G3, 100%, p < 0.001). The fulfillment of energy requirements at admission and discharge did not showed significant changes (G1, from 53% to 46%; G2, from 67% to 52% and G3 from 49% to 55%).
Conclusion: Our results suggest that hematological patients admitted to hospital for treatment with chemotherapy and/or radiotherapy loose weight during their hospitalization and present intakes below their energy requirements so they need supplementation. Kitchen supplements are better accepted than commercial ones although that does not result in an increased total energy intake. The group which received commercial flavored supplements was the only one which did not showed negative significant changes in the nutritional status evaluated by SGA.
Key words: Cancer. Supplementation achievement. Energy requirements achievement. Nutritional status.
Introducción
Los pacientes afectos de neoplasias hematológicas (leucemias, linfomas, mielomas) presentan con frecuencia anorexia que sumada a los efectos secundarios derivados del tratamiento con quimioterapia y/o radioterapia (náuseas, vómitos, mucositis, disgeusia, etc.) comprometen su estado nutricional 1,2. La causa de la anorexia es multifactorial, y depende de la propia enfermedad, de los tratamientos recibidos y del estado psicológico del paciente, agravado por los casos de aislamiento por neutropenia. La consecuencia de todo ello, será una reducción de la ingesta oral y el desarrollo dedesnutrición. Además, el estado nutricional puede empeorar durante la hospitalización debido a una ingesta inadecuada. Todo ello se asocia de forma clara a una mayor morbimorbilidad y a un mayor coste sanitario3-6. La suplementación oral puede ayudar a cumplir los requerimientos energético-proteicos de estos pacientes. No obstante, la utilización de los suplementos nutritivos comerciales habitualmente disponibles está limitada por su aceptación derivada de las características organolépticas (sabor, textura, olor, etc...), que hacen difícil que el paciente tome los suplementos prescritos. La disgeusia y la orodinia, frecuente en el caso de mucositis contribuyen a impide la aceptación de algunos productos diseñados para suplementar oralmente7. En la ingestión de los suplementos desempeña un importante papel la palatabilidad, es decir la percepción del conjunto de los sentidos (principalmente el gusto), contribuyendo al mayor o menor consumo de estos productos8,9.
El objetivo de nuestro estudio fue por un lado evaluar el grado de cumplimiento de la prescripción de suplementos así como de los requerimientos energéticos y por otro la evolución del estado nutricional en pacientes hematológicos hospitalizados para recibir tratamiento con quimioterapia y/o radioterapia.
Material y métodos
Estudio prospectivo, aleatorio y abierto de pacientes ingresados en la planta de hematología. Se incluyeron 125 pacientes de forma consecutiva, afectos de neoplasias hematológicas que ingresaban en el servicio de Hematología para realizar tratamiento con quimioterapia y/o radioterapia. Se consideraron criterios de exclusión, el ser pacientes diabéticos, tener insuficiencia renal (creatinina > 2 mg %), insuficiencia hepática (AST/ALT > 3 veces la normalidad), necesidad de nutrición artificial (enteral o parenteral), y paciente en situación clínicaterminal.
Los pacientes fueron distribuidos de manera aleatoria de forma secuencial por el programa SIGESMU, asignándoles una de las tres intervenciones nutricionales siguientes: Grupo 1 (G1): Suplementos orales con un producto comercial hipercalórico e hiperproteico con sabores (Clinutren HP EnergyR); Grupo 2 (G2): Suplementos orales con un producto comercial hipercalórico e hiperproteico sin sabores (neutro) (Sondalis HPR), y Grupo 3 (G3): suplementos orales de cocina. Las tablas I y II muestran la composición de los suplementos.
La necesidad de administrar suplementos así como la cantidad de los mismos se ajustó según la ingesta del paciente y en función de si cumplía o no sus requerimientos calculados con la ecuación de Harris-Benedict y un factor de corrección de 1,3 para los pacientes que recibieron quimioterapia o radioterapia y de 1,5 para los que recibieron ambos tratamientos. El suplemento se administraba en copas blancas de 200 ml.
El día del ingreso y el día del alta hospitalaria se realizaron valoraciones del estado de nutrición mediante la Valoración Global Subjetiva (VGS) y Índice de Riesgo Nutricional10,11. Se consideró que el paciente desarrollaba malnutrición si modificaba negativamente su evaluación según VGS (pasaba de A a B o C; o de C a B); asimismo se consideró que mejoraba su estado nutricional si modificaba positivamente su evaluación según la VGS (pasaba de C a B o A; o de B a A). Según el IRN, se consideró como desnutrición globalmente los distintos grados de la misma, evaluando el porcentaje de pacientes con desnutrición al ingreso y al alta. Se evaluó el porcentaje de pérdida de peso durante su ingreso.
El cálculo de la ingesta a lo largo del estudio se realizó por una dietista diplomada. El 1er día de ingreso se obtenía un registro de 24 horas según el recuento de 24 horas, validado por diversos estudios para calcular los aportes de la dieta y valorar los hábitos dietéticos del paciente12, que nos guiaba para la administración de suplementos. En los días siguientes se recogieron las ingestas por observación directa anotando el contenido de las bandejas al entregarlas al paciente y al recogerlas, y valoraba así la ingesta realizada. Para minimizar el error se registraron, por lo menos, 2 días no consecutivos: Así mismo se informó a enfermería de planta la necesidad de anotar en el registro de enfermería todo lo que el paciente consumía, inclusive el agua. Los menús y platos de las dietas del hospital están protocolizadas con una composición de platos estandarizados y peso de ingredientes conocidos. Las cantidades consumidas se obtenían sustrayendo de los gramajes de las recetas definidas, los restos (valorados por observación directa de una dietista experta, como se ha mencionado anteriormente). Los datos obtenidos de la ingesta real del paciente, se introducirán directamente en el programa de análisis DIETSOURCE® que analizará la composición.
Estadística: estadística descriptiva utilizando el programa SPSS, versión 11.0 con uso de modelos lineales generalizados; Chi-cuadrado, t-student, McNemar y ANOVA fueron utilizados según si las variables eran categóricas o continuas. Valores de p < 0,05 se consideraron significativos.
Resultados: En total se estudiaron 125 pacientes (G1, 36; G2, 40 y G3, 49. La distribución de los diagnósticos fue: 54% linfoma; 33% leucemia; 8% mieloma y 4% otros. Edad media global de 51,3 ± 16,8 años. En la tabla III podemos ver los datos demográficos de los pacientes. No hubo diferencias entre grupos ni en la edad ni en los días de estancia hospitalaria (LOS), pero en el G1 hubieron más varones que en los otros grupos (67% frente a 35% y 37% respectivamente).
La evolución del estado de nutrición demostró que excepto en el G1, en los otros dos grupos hubo un cambio significativo en el sentido de empeorar el estado de nutrición (tabla IV) (fig. 1).
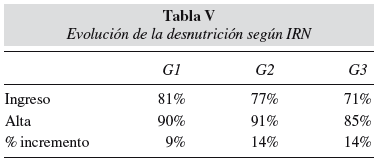
En relación a la evolución del estado nutricional según el IRN, observamos que los pacientes incrementaron el porcentaje de ellos incluidos en los valores de desnutrición desde el ingreso al alta, sin que estas diferencias fueran significativas (tabla V).
Si bien de manera global los pacientes perdieron peso (2,34 ± 2,29 kg, p < 0,01), no hubo modificaciones significativas en la evolución del peso por grupos ni entre grupos. No obstante el G2 tendió a perder más peso (G1 perdió 1,16 kg; G2 perdió 1,75 kg, y G3 perdió 1,17 kg) (fig. 2).
En todos los grupos se precisaron suplementos por no cubrir los requerimientos energéticos, sin que hubiera diferencias significativas entre los grupos (G1, en el 47%; G2, en el 30% y G3, en el 47%). El cumplimiento de la ingesta de suplemento fue similar en los grupos con suplementos comerciales (G1, 47% tomaron los suplementos pautados frente al 53% que no los tomaron; G2, 58% frente al 42%) siendo significativamente mayor en los que recibieron suplementos de cocina (G3, tomaron el 100%) (p < 0,001).
El cumplimiento de los requerimientos energéticos no se recuperó a pesar de recibir los suplementos. Así observamos que en el G1, sólo el 53% de los pacientes cubrían los requerimientos energéticos al ingreso frente al 46% al alta. En el G2, del 67% que los cubrían al ingreso se pasó al 52% al alta, y en el G3, del 49% al 55%. En ningún caso las diferencias fueron significativas (tabla VI).
Discusión
Nuestros resultados ponen de evidencia la presencia de desnutrición en los pacientes con neoplasias hematológicas que ingresan en el hospital para tratamiento con radioterapia y/o quimioterapia. La valoración de las ingestas de alimentos demuestran que los pacientes no cubren sus requerimientos energéticos por lo que un elevado porcentaje precisa suplementos orales. No obstante, a pesar de ello los pacientes siguen perdiendo peso durante la hospitalización y es difícil que cubran los requerimientos energéticos. En los grupos por nosotros estudiados, sólo aquellos que reciben suplementos comerciales orales con sabores no presentan cambios negativos significativos en la evolución del estado de nutrición según la VGS.
La desnutrición y sus consecuencias sigue siendo un factor de riesgo en la evolución de los pacientes hematológicos que ingresan en el hospital para seguir tratamiento con radioterapia y/o quimioterpia13-15. La desnutrición comporta no sólo una menor respuesta inmune, una pérdida de masa muscular y pérdida de calidad de vida, sino también una menor respuesta al tratamiento oncoespecífico con presencia de mayores complicaciones y de una menor supervivencia16,17. Sin ser el único, uno de los principales mecanismos patogénicos en el desarrollo de la malnutrición secundaria a la enfermedad es una disminución de la ingesta de alimentos18. Por ello, cada vez se da más importancia a la valoración del posible tratamiento nutricional como parte del tratamiento integral de los pacientes con cáncer. La disminución de la ingesta, observada en general en todos los pacientes oncológicos, es debida, en parte, a la presenciade efectos secundarios como la anorexia, a la presencia de molestias bucales y a trastornos del gusto y del olfato, habiéndose observado en pacientes con trasplante de médula ósea que reciben elevadas dosis de quimioterapia un aumento de la sensibilidad a los gustos agrio y amargo19-23. A todo ello hay que añadir que muchos de estos pacientes requieren estar aislados por presentar neutropenia o por haber sido sometidos a un trasplante de médula implicando ciertas restricciones dietéticas como una dieta de baja carga bacteriológica, que dificultaba todavía más la ingesta.
Nuestros pacientes no cubren al ingreso sus requerimientos, por lo que un elevado porcentaje en cada grupo precisa suplementos orales. En este sentido se han publicado estudios con resultados similares24,25 frente a otros26 que aseguran cubrir con la dieta oral las necesidades de los pacientes con quimioterapia y cáncer hematológico. Sin embargo, cada vez está más aceptada la idea de valorar el uso de suplementos orales en estos pacientes como complementación de lasdietas usuales27,28. En el estudio que presentamos, la administración de los suplementos orales comerciales no siempre fue totalmente aceptada. Si lo fue en el caso de los suplementos de cocina, pero ello no se acompañó del cumplimiento de las ingestas energéticas, lo que sugiere que en el caso de los suplementos de cocina, éstos se convirtieron en sustitutos más que en suplementos de la dieta habitual.
Se acepta que la VGS es una de las mejores herramientas para evaluar el estado de nutrición de los pacientes oncológicos29-31. En nuestro caso, los pacientes presentaron desnutrición al ingreso que, evaluada según la VGS, empeoró de manera significativa en los grupos de pacientes que recibieron suplementos comerciales de sabor neutro y suplementos de cocina. El mejor comportamiento nutricional del grupo que recibió suplementos orales comerciales con sabor se refleja también en la tendencia a menor grado de desnutrición durante la hospitalización según el IRN (el incremento en el porcentaje de desnutrición según esteíndice fue del 9% en el G1, frente al 14% en el G2, y al 4% en el G3).
La pérdida de peso estuvo presente durante la estancia hospitalaria de nuestros pacientes. Si bien globalmente, las pérdidas fueron significativas, no lo fueron al analizarlas por grupos de suplementos. El grupo que recibió los suplementos comerciales sin sabor fue el que tendió a perder más peso (1,75 kg) durante la hospitalización a pesar del tratamiento nutritivo, frente al grupo con suplementos orales comerciales con sabores (1,16 kg) y al grupo con suplementos de cocina (1,17 kg).
Una posible explicación de los mejores efectos sobre el estado nutricional de los suplementos orales comerciales con sabores respecto a los suplementos de cocina podría ser el que en estos últimos más que suplementar la comida habitual se ha sustituido ésta por los suplementos de cocina, mientras que en los primeros se ha suplementado la comida habitual con un producto hiperproteico e hipercalórico. En el caso de los suplementos orales comerciales de sabor neutro con características energéticas y proteicas similares a los suplementos con sabores, el hecho de observar cambios negativos significativos en la evolución del estado de nutrición (VGS), y tendencia a perder más peso (1,75 kg frente a 1,16 kg), así como tendencia a empeorar según el IRN (14% frente a 9%) puede guardar relación con el hecho de que, sin ser significativo, el % de pacientes que cumplían los requerimientos energéticos disminuyó durante la estancia hospitalaria más en este grupo de suplementos de sabor neutro frente al de suplementos con sabores (15% frente al 7%).
Aunque los datos son de poco peso, y sin ninguna duda se precisan más estudios, parece que la administración de suplementos orales con sabor, a estos pacientes con ingestas insuficientes, puede ser una buena terapia en cuanto que no empeora el estado nutricional y mantiene mejor el peso.
Agradecimientos
Agradecemos a Fresenius Kabi, España, S. A. por facilitarnos amablemente los suplementos utilizados en este estudio.
Referencias
1. Woo SB, Sonis ST, Monopoli MM, Sonis AL. A longitudinal study of oral ulcerative mucositis in bone marrow transplant recipients. Cancer 1993; 72(5):1612-7. [ Links ]
2. Argilés JM, Busquets S, López-Soriano FJ, Figueras M. Pathophysiology of neoplasic cachexia. Nutr Hosp 2006; 21 (Suppl. 3):4-9. [ Links ]
3. Dupertuis YM, Kossovsky MP, Kyle UG, Ragoso CA, Genton L, Pichard C. Food intake in 1707 hospitalised patients: a prospective comprehensive hospital survey. Clinical Nutrition 2003; 22(2);115-23. [ Links ]
4. García-Luna PP, Parejo Campos J, Pereira Cunill JL. Impacto clínico de la desnutrición y caquexia en el paciente oncológico. Nutr Hosp 2006; 21(Suppl. 3):10-6. [ Links ]
5. Klein S, Koretz RL. Nutrition support in patients with cancer: What do the data really show? NCP 1994; 9:91-100. [ Links ]
6. Planas M, Audivert S, Pérez-Portabella C, Burgos R, Puiggrós C, Casanellas JM, Rosselló J. Nutritional status among adult patients admitted to an university-affiliated hospital in Spain at the time of genoma. Clin Nutr 2004; 23:1016-24. [ Links ]
7. Moshe S. Nutrition therapy for the cancer patients. Hematol Oncol Clin North Am 1996; 1:221-34. [ Links ]
8. Leathwood P. Aspectos sensitivos de la aceptación de los suplementos nutricionales en las personas de edad avanzada. Symposium Nestlé: Palatabilidad y Soporte Nutricional especializado, 2003. [ Links ]
9. Martín Salces M, De Paz R, Hernández-Navarro F. Recomendaciones nutricionales en el paciente oncohematológico. Nutr Hosp. 2006; 21:379-85. [ Links ]
10. Ottery FD. Definition of standardized nutritional assessment and interventional pathways in oncology. Nutrition 1996; 12(Suppl. 1): S15-9. Review. [ Links ]
11. Buzby GP, Mullen JL, Matthews DC, Hobbs CL, Rosato EF. Prognostic nutricional index in gastrointestinal surgery. Am J Surg 1980; 139(1):160-7. [ Links ]
12. Dwyer J, Picciano MF, Raiten DJ. Members of the steering committee; National Health and Nutrition Examination Survey. Estimation of usual intakes: What we eat in America-NHANES. J Nutr 2003; 133(3):609s-623s. Review. [ Links ]
13. Mitchell H. Nutrition audit at a community hospital. Journal of Nutrition and Dietetics 1999; 12:425-32. [ Links ]
14. Piccaluga PP, Martinellu G, Baccarini M. Advances in the treatment of haematological malignancies. Expert Opin Pharmacother. 2006; 7(6):721-32. [ Links ]
15. Marín Caro MM, Laviano A, Pichard C. Relación entre la intervención nutricional y la calidad de vida en el paciente con cáncer. Clin Nutr 2007; 26(3):289-301. Review. [ Links ]
16. Lamisse F,May MA,Covet C,Constanst T, Bacq Y, Delaue y cols. Changes in nutritional status at the initial phase of treatment of cancers and malignant hemopathies. Rev Med Int 1987; 8(3):257-61. (En francés). [ Links ]
17. Segura A, Pardo J, Jara C, Zugazabeitia L, Corolla J, De las Peñas y cols. An epidemiological evaluation of the prevalence of malnutrition in Spanish patients with locally advanced or metastasic cancer. Clin Nutr 2005; 24(5):801-14. [ Links ]
18. Van Cutsem E, Arends J. The causes and consequences of cancer-associated malnutrition. Eur J Oncol Nurs 2005; 9 (Suppl. 2):S51-63. [ Links ]
19. Stratton RJ, Green CJ, Elia M. Disease-related malnutrition: An evidence based approach to treatment. Oxford: CABI Publishing, 2003. [ Links ]
20. DeWys WD, Walters K. Abnormalities of taste sensation in cancer patients. Cancer 1975; 36:1888-96. [ Links ]
21. Carson JA, Gormican A. Taste acuity and food attitudes of selected patients with cancer. J Am Diet Assoc 1977; 70(4):361-5. [ Links ]
22. Berteretche MV,Dalix AM, d'Ornario AM, Belliske F, Khayat D, Faunon A. Decreased taste sensitivity in cancer patients under chemotherapy. Support Care Cancer 2004; 12(8):571-6. [ Links ]
23. Epstein JB, Phillips N, Parry J, Nevill t, Stevenson-Moore P. Quality of life, taste, olfactory and oral function following high-dose chemotherapy and allogenic hematopoietic cell transplantation. Bone Marrow Transplant 2002; 30(11):785-92. [ Links ]
24. Trabal J, Leyes P, Forga MT, Hervas S. Quality of life, dietary intake and nutricional status assessment in hospital admitted cancer patients. Nutr Hosp 2006; 21:505-10. [ Links ]
25. Elia M,Van Bokhorst-de van der Schueren MA,Garvey J, Goedhart A, Lundholm K, Nitenberg G, Stratton RJ. Enteral (oral or tube administration) nutritional support and eicosapentanoic acid in patients with cancer: a systematic review. Int J Oncol 2006; 28(1):5-23. [ Links ]
26. Tomiska M,Dastych M,Dolezalová J, Vorlícek J. The effect of chemotherapy on energy and nitrogen balance in patients with hematologic neoplasms (Abstract). Vnitr Lek 1997; 43(1):18-24. [ Links ]
27. Novak M. Food suplementation, nutritional intake of recipients and operational aspects: an integrated pilot nutrition initiative of BRAC. Public Health Nutr 2006; 9(5):557-62. [ Links ]
28. Arends J, Bodoky G, Bozzetti F, Fearon K, Muscaritoli M, Selga G y cols.; ESPEN (European Society for Parenteral and Enteral Nutrition). ESPEN Guidelines on Enteral Nutrition: Non-surgical oncology. Clin Nutr 2006; 25(2):245-59. [ Links ]
29. Rachemtulla Z y cols. The palatability of milk-based and nonmilk based nutritional supplements in gastrointestinal cancer and the effect of chemotherapy. Clin Nutr 2005; 24(6):1029-37. [ Links ]
30. McCallum PD:Patient-generated Subjective Global Assessment. In the Clinical Guide to Oncology Nutrition. McCallum and Pollisena. CG (eds). The American Dietetic Association 2000:11-23. [ Links ]
31. Bauer J, Capra S, Ferguson M. Use of the score Patient-Generated Subjective Global Assessment (PG-SGA) as a nutritional assessment tool in patients with cancer. Eur J Nutr 2002; 56(8):779-85. [ Links ]
32. Read JA, Crokett N, Volker DH, McLennan P,Choy ST, Beale P,Clarke SJ. Nutritional assessment in cancer: comparing the Mini-Nutritional Assessment (MNA) with the scored Patient-Generated Subjective Global Assessment (PGSGA). Nutr Cancer 2005; 53(1):51-6. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
M. Planas.
Unidad de Soporte Nutricional.
Hospital Universitario Vall d'Hebron.
Barcelona.
E-mail: mplanas@vhebron.net
Recibido: 27-II-2008.
Aceptado: 21-IV-2008.