Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Nutrición Hospitalaria
versión On-line ISSN 1699-5198versión impresa ISSN 0212-1611
Nutr. Hosp. vol.27 no.5 Madrid sep./oct. 2012
https://dx.doi.org/10.3305/nh.2012.27.5.5467
Validación de una herramienta de cribado nutricional para pacientes pediátricos hospitalizados
Validation of a nutritional screening tool for hospitalized pediatric patients
R. A. Lama More1, A. Moráis López1, M. Herrero Álvarez2, S. Caraballo Chicano1, R. Galera Martínez3, E. López Ruzafa3, G. Rodríguez Martínez4, A. de la Mano Hernández5, M.a C. Rivero de la Rosa6 y grupo GETNI*
1Unidad de Nutrición Infantil y Enfermedades Metabólicas. Hospital Universitario La Paz. Madrid
2Sección de Gastroenterología y Nutrición. Servicio de Pediatría. Hospital Rey Juan Carlos. Móstoles. Madrid
3Unidad de Gastroenterología y Nutrición Infantil. Servicio de Pediatría. Complejo Hospitalario Torrecárdenas. Almería
4Departamento de Pediatría, Radiología y Medicina Física. Universidad de Zaragoza. Hospital Clínico Universitario Lozano Blesa. Zaragoza
5Servicio de Pediatría. Hospital del Henares. Coslada. Madrid
6Sección de Gastroenterología y Nutrición. Servicio de Pediatría. Hospital Universitario Virgen Macarena. Sevilla
*El listado de los miembros del grupo GETNI se presenta en anexo.
Dirección para correspondencia
RESUMEN
Introducción: La malnutrición en los pacientes hospitalizados tiene implicaciones clínicas y evolutivas, por lo que existe interés en desarrollar métodos de cribado que identifiquen los individuos de riesgo. En la actualidad no existe consenso acerca de la herramienta de cribado nutricional más apropiada para aplicar en población pediátrica.
Objetivo: Validar en España la herramienta de cribado nutricional pediátrico STAMP (Screening Tool for the Assessment of Malnutrition in Pediatrics).
Métodos: Estudio descriptivo transversal en pacientes ingresados en un hospital pediátrico de tercer nivel con diferentes especialidades médicas y quirúrgicas. En las primeras 24 horas de ingreso se aplicó el método de cribado nutricional STAMP. Para la validación de sus resultados se llevó a cabo una valoración del estado nutricional que incluyó datos clínicos, antropométricos y de composición corporal realizada por personal especializado en nutrición.
Resultados: Fueron estudiados 250 niños. La valoración nutricional detectó 64 pacientes (25,6%) considerados de riesgo, de los cuales 40 (16%) estaban ya malnutridos. STAMP clasificó un 48,4% de la muestra como de riesgo nutricional elevado. Dicho método mostró una sensibilidad del 75% y una especificidad del 60,8% para identificar los pacientes considerados de riesgo en la valoración nutricional, y una sensibilidad del 90% y especificidad del 59,5% para detectar los malnutridos.
Comentarios: La frecuencia de malnutrición fue algo inferior a la de otros países de nuestro entorno, aunque el método diagnóstico fue diferente. El método STAMP es una herramienta sencilla y útil para el cribado nutricional, que evitaría la necesidad de valorar a todos los pacientes al ingreso para detectar los sujetos de riesgo.
Palabras clave: Evaluación nutricional. Desnutrición. Diagnóstico. Hospital. Pediatría.
ABSTRACT
Background: Malnutrition among hospitalized patients has clinical implications, and interest has arisen to find screening tools able to identify subjects under risk. At present, there is no consensus about the most suitable nutrition screening tool for pediatric patients.
Aim: To validate STAMP (Screening Tool for the Assessment of Malnutrition in Pediatrics) pediatric screening tool in Spain.
Methods: Descriptive cross-sectional study of patients admitted to a 3rd level children's hospital with both medical and surgical specialities. During the first 24 hours of admission, STAMP screening tool was applied. For its validation, results were compared with those obtained from a nutritional assessment performed by specialist staff, which included clinical, anthropometric and body composition data.
Results: A sample of 250 children was studied. Nutritional assessment identified 64 patients (25.6%) under risk, 40 of whom were malnourished (16%). STAMP classified 48.4% of the patients as being under nutritional risk. This tool showed 75% sensitivity and 60.8% specificity when identifying patients under risk according to nutritional assessment. It showed 90% sensitivity and 59.5% specificity when identifying malnourished patients.
Comments: Malnutrition was less frequent than that reported in other European countries, although diagnosis technique was different. STAMP is a simple and useful tool for nutritional screening, avoiding the need to assess all patients on admission in order to identify those under nutritional risk.
Key words: Nutrition assessment. Malnutrition. Diagnosis. Hospital. Pediatrics.
Abreviaturas
ACT: Agua corporal total.
AEC: Agua extracelular.
DE: Desviación estándar.
IMC: Índice de masa corporal.
MCC: Masa celular corporal.
MCGa: Masa corporal grasa por antropometría.
MCGb: Masa corporal grasa por bioimpedancia.
MCM: Masa corporal magra.
MCMa: Masa corporal magra por antropometría.
MCMb: Masa corporal magra por bioimpedancia.
STAMP: Screening Tool for the Assessment of Malnutrition in Pediatrics.
STRONGkids: Screening Tool for Risk on Nutritional Status and Growth.
RV+: Razón de verosimilitudes positiva.
RV-: Razón de verosimilitudes negativa.
UCIP: Unidad de Cuidados Intensivos Pediátricos.
UK90: Curvas de referencia de peso y talla para población de 0 a 20 años de Reino Unido, edición de 1990.
URP: Unidad de Reanimación Postquirúrgica. VPN: Valor predictivo negativo.
VPP: Valor predictivo positivo.
Introducción
La presencia de desnutrición en los pacientes hospitalizados se relaciona con peor evolución clínica, especialmente con una mayor estancia hospitalaria, mayor riesgo de infecciones, necesidad de asistencia respiratoria más prolongada y peor cicatrización1. De ahí que exista un creciente interés por identificar tanto a los pacientes ya desnutridos al ingreso como a aquéllos en riesgo de desnutrirse durante su estancia hospitalaria. En el paciente pediátrico esto cobra especial importancia, al tratarse de un individuo en proceso de crecimiento en el que la desnutrición tiene consecuencias negativas a corto y largo plazo sobre el desarrollo global y la salud.
La frecuencia de desnutrición entre la población pediátrica hospitalizada se considera en general elevada, aunque su determinación es difícil debido a la ausencia de un estándar definido para su estimación. Así, los datos referidos sobre su prevalencia varían de unos países a otros y también dependiendo del método utilizado para estudiarla2. La correcta identificación de los pacientes desnutridos y de aquéllos en riesgo permitirá iniciar una intervención adecuada lo más precozmente posible. Con este fin se han diseñado algunas herramientas de cribado nutricional para pacientes pediátricos. Sermet-Gaudelus y cols3 desarrollaron un sistema de puntuación (Pediatric Nutritional Risk Score) para detectar aquellos pacientes con riesgo de perder más de un 2% de su peso durante el ingreso. Secker y Jeejeebhoy4, en pacientes pediátricos quirúrgicos, encontraron correlación entre los resultados de la valoración global subjetiva diseñada por Detsky y cols.5 y diversos indicadores objetivos del estado nutricional, y refirieron la utilidad de esta herramienta para identificar pacientes con mayor riesgo de presentar complicaciones infecciosas y tiempos de estancia prolongados. Más recientemente, Hulst y cols6 diseñaron la herramienta Screening Tool for Risk on Nutritional Status and Growth (STRONGkids) y comprobaron en un estudio multicéntrico holandés su correlación con indicadores antropométricos de desnutrición aguda y crónica, así como con los días de estancia. En 2008, McCarthy y cols.7 validaron en Reino Unido una herramienta sencilla para detectar niños con riesgo nutricional al ingreso: la Screening Tool for the Assessment of Malnutrition in Pediatrics (STAMP); dicha validación se llevó a cabo con una valoración nutricional completa utilizando el método antropométrico para la estimación de la composición corporal.
En la actualidad no existe consenso acerca de la herramienta de cribado nutricional más apropiada para aplicar en población pediátrica, debido fundamentalmente a las dificultades para su validación y comparación.
El objetivo del presente estudio es validar en población pediátrica española la herramienta de cribado nutricional STAMP diseñada por McCarthy y cols para su utilización en Reino Unido.
Métodos
Estudio descriptivo transversal realizado en pacientes ingresados en un hospital pediátrico de tercer nivel con especialidades médicas y quirúrgicas.
1. Sujetos: niños de edad comprendida entre 1 mes y 18 años que se encontraban dentro de las primeras 24 horas de ingreso en el momento del estudio. Se excluyeron los ingresados en la Unidad de Cuidados Intensivos Pediátricos (UCIP), en la Unidad de Reanimación Postquirúrgica (URP), en las Unidades de Hospitalización de Día y aquéllos en los que era imposible la realización de antropometría y/o bioimpedancia. Mediante una tabla de números aleatorios se seleccionó una muestra representativa de la población en estudio. El proyecto fue aprobado por el Comité Ético de Investigación Clínica del centro y en todos los casos se aportó documento de consentimiento informado, requisito necesario para continuar en el estudio. En todos los pacientes se registró la edad, sexo, tiempo de estancia, enfermedad de base previa al ingreso (si la hubiera) y diagnóstico.
2. Herramienta de cribado nutricional: dentro de las primeras 24 horas de ingreso se aplicó en cada paciente el cuestionario STAMP, que consta de 5 pasos (tabla I)8. En su versión original, este cuestionario utiliza para el paso 3 (diferencia entre el percentil de peso y el de talla) las tablas de referencia de percentiles de peso y de talla para población británica (UK90)9. Estas tablas muestran en columnas los datos correspondientes a los percentiles 0,4, 2, 9, 25, 50, 75, 91, 98 y 99,6. Según el número de columnas de distancia que haya entre el percentil de peso y el de talla del paciente (situándolos en la columna más cercana a su valor real), se le categoriza con una puntuación de 0, 1 ó 3 (tabla I). El objetivo del paso 3 no es diagnosticar desnutrición, sino intentar expresar de forma numérica la discordancia existente entre el peso y la talla del paciente, para que pueda ser utilizada como parte de la puntuación final de la herramienta de cribado. En este sentido, cualquier referencia de población sana que se utilizase sería válida (se puede utilizar esta referencia británica para categorizar a los pacientes españoles). De todas formas, quisimos comprobar cuál sería el resultado utilizando, en este paso 3, datos de población española de referencia10. Como para población española no existen unas tablas del tipo de las UK90, que representen en columnas esos mismos percentiles, se cambió el criterio de la distancia entre columnas por el siguiente:
- Percentil peso/talla < 3: 3 puntos.
- Percentil peso/talla 3-25: 1 punto.
- Percentil peso/talla > 25: 0 puntos.
Y con este criterio se obtuvo una nueva puntuación del cuestionario, que se comparó con la obtenida manteniendo el criterio original.
3. Patrón utilizado para la validación: a todos los pacientes se les realizó una valoración del estado nutricional en las primeras 24 horas del ingreso, que incluyó datos de la historia clínica, exploración física, antropometría y composición corporal (tabla II). Para minimizar el posible efecto del error del observador, todas las determinaciones antropométricas y de bioimpedancia fueron realizadas en el mismo segmento horario del día y en las mismas condiciones de los pacientes en cuanto a vigilia y ayuno, por la misma persona específicamente entrenada y utilizando el mismo instrumental homologado en todos los pacientes, siguiendo la metodología descrita en la literatura11. Los datos fueron valorados con los estándares de población española publicados por Hernández y cols10, que incluyen gráficas de peso para la talla en todas las edades. Los datos de composición corporal fueron valorados utilizando los estándares publicados por Fomon y Haschke12,13. Se consideró desnutrición la presencia de un porcentaje de peso estándar < 80% y/o una alteración importante de la masa corporal magra (MCM) o la masa celular corporal (MCC) por bioimpedancia (MCM < 90% del valor normal o MCC < 40% de la MCM).
Un pediatra especializado en nutrición, integrando la información recogida, clasificó a los pacientes en 2 categorías: en el grupo A, los subsidiarios de ser remitidos al especialista para valorar intervención nutricional; aquí se incluyeron los desnutridos per se (grupo A1) y los que, sin estar desnutridos, precisaban valoración y seguimiento especializado por considerarse de alto riesgo (grupo A2), como ocurre por ejemplo en los que se encontraban en fases iniciales de tratamiento quimioterápico, en las que ha disminuido la ingesta pero aún no hay alteraciones de la composición corporal ni pérdida de peso. En el grupo B se incluyeron los pacientes que no precisaban ser remitidos al especialista. La asociación de un diagnóstico con implicaciones nutricionales junto con una ingesta inferior a los requerimientos o presencia de sintomatología digestiva que dificultara la ingesta, una disminución de la ganancia ponderal o una disminución de la actividad física habitual fueron datos valorados por el pediatra especialista para considerar al paciente como subsidiario de ser remitido para valoración nutricional aunque no estuviera desnutrido.
Se realizó un estudio de validación interna comparando las valoraciones obtenidas para todos los pacientes por dos médicos especialistas de la Unidad de Nutrición del centro.
Análisis estadístico
La descripción de los datos cuantitativos se realizó mediante los estadísticos habituales (frecuencia, media, mediana, desviación estándar (DE), mínimo y máximo). Los datos cualitativos se expresaron como frecuencias absolutas y porcentajes. Las variables dependientes de la edad se expresaron como puntuación z. Para la validación de la herramienta de cribado se utilizaron tablas de contingencia (STAMP vs patrón de referencia) y se calcularon la sensibilidad, especificidad, valor predictivo positivo (VPP) y valor predictivo negativo (VPN). Para excluir la influencia de la prevalencia de la desnutrición sobre los resultados, se calculó la razón de verosimilitudes positiva [RV+ = sensibilidad/(1-especificidad)] y razón de verosimilitudes negativa [RV- = (1-sensibilidad)/especificidad]14. Para el estudio de la asociación estadística se utilizó la prueba de Chi2 o la prueba exacta de Fisher. En la evaluación de la concordancia inter-observador se utilizó el índice Kappa.
Resultados
Características de la muestra
Se registraron niños hasta completar una muestra de 250 pacientes que aportaran consentimiento informado. Para ello, fue preciso seleccionar aleatoriamente 466 niños de entre 1133 ingresos (fig. 1). La muestra se compuso de 103 niñas y 147 niños, con una mediana de edad de 5,15 años (42 días-17,2 años), media de 6,12 ± 4,9 años. Las características antropométricas y de composición corporal se recogen en la tabla III. Los ingresos más numerosos fueron motivados por infecciones agudas (44 pacientes, 17,6%). La patología quirúrgica (mayor y menor) supuso un 16,4% de la muestra (41 niños). Los pacientes con patología hemato-oncológica, incluidos aquéllos con trasplante de progenitores hematopoyéticos, supusieron un 10,8% (27 niños) y las cardiopatías congénitas un 8,8% de la muestra (22 niños).
Valoración mediante STAMP
Con este método se detectaron 47 pacientes (18,8% de la muestra) con riesgo nutricional bajo (categoría 1), 82 pacientes (32,8%) con riesgo nutricional intermedio (categoría 2) y 121 pacientes (48,4%) con riesgo nutricional elevado (categoría 3). Para comparar con el método de referencia se unieron las 2 primeras categorías, puesto que atendiendo a las instrucciones de la herramienta de cribado, sólo serían remitidos al especialista en primer término los considerados de riesgo alto.
Al repetir el cuestionario utilizando datos de referencia de población española y aplicando como criterio de categorización el percentil de peso para la talla, los resultados fueron similares: se detectaron 50 pacientes con riesgo nutricional bajo (20% de la muestra), 87 pacientes con riesgo nutricional intermedio (34,8%) y 113 pacientes con riesgo nutricional elevado (45,2%).
Valoración mediante el patrón de referencia
En el grupo A se incluyeron 64 niños (25,6% de la muestra) subsidiarios de ser evaluados en una unidad de nutrición clínica. De ellos, 40 pacientes (16% de la muestra) se encontraban desnutridos per se (grupo A1) y 24 se consideraron de alto riesgo sin estar desnutridos (grupo A2). Al grupo B correspondieron 186 pacientes. Los pacientes pertenecientes al grupo A tuvieron un tiempo de ingreso significativamente superior a los del grupo B (10,14 ± 15 días vs. 5 ± 5 días, p < 0,001).
En el estudio de validación interna, las valoraciones llevadas a cabo por los dos especialistas en nutrición mostraron una concordancia del 94% con un índice kappa de 0,85, catalogado como muy bueno15. Por ello, este tipo de valoración se consideró un patrón con adecuada precisión.
Utilidad de STAMP para detectar los pacientes que deben ser evaluados por el especialista
STAMP identificó en la categoría de riesgo elevado a 48 de los 64 niños del grupo A (tabla IV), mostrando una sensibilidad del 75% y una especificidad del 60,8%. La razón de verosimilitudes positiva (RV+) fue 1,91. Es decir, obtener un resultado de riesgo elevado en STAMP fue casi 2 veces más probable si el paciente era realmente de riesgo que si no lo era. La razón de verosimilitudes negativa (RV-) fue 0,41.
Utilidad de STAMP para detectar los pacientes desnutridos
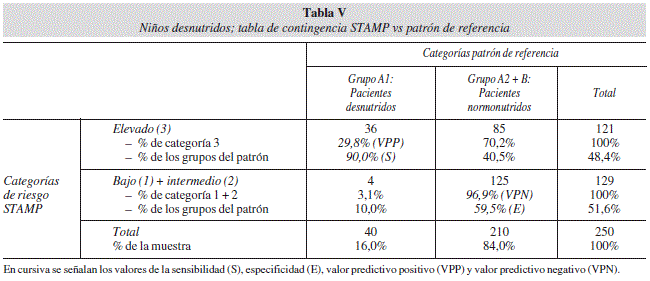
Al considerar únicamente los 40 pacientes que el patrón de referencia identificó como desnutridos (grupo A1), STAMP mostró una sensibilidad del 90% y una especificidad del 59,5% (tabla V) al identificar en la categoría de riesgo elevado a 36 de los 40 niños. En este caso, la RV+ fue 2,22 y la RV- fue 0,17. Esto indica que obtener un resultado de riesgo elevado en STAMP es 2,22 veces más probable si el paciente está desnutrido que si no lo está.
Discusión
En nuestra población, la valoración clínica especializada del estado nutricional identificó un 25,6% de pacientes pediátricos hospitalizados en riesgo nutricional. La frecuencia de desnutrición en la muestra estudiada fue del 16%. Este dato, siendo algo inferior, se encuentra en la línea de otros países de nuestro entorno, en los que varios estudios que han utilizando básicamente criterios antropométricos han referido una frecuencia de desnutrición del 19-24%1,16,17. Su presencia tiene implicaciones en la evolución clínica de los pacientes, por lo que resulta importante detectarla. Sin embargo, realizar una valoración nutricional completa al ingreso en todos los pacientes no es posible actualmente en la práctica clínica diaria. Esto es debido, por un lado, a la escasez de especialistas con dedicación preferente o exclusiva a la nutrición pediátrica y, por otro, a la sobrecarga asistencial que esto supondría, teniendo en cuenta que sólo una proporción de los pacientes evaluados sería subsidiaria de intervención posterior. Por lo tanto, parecen justificados los intentos de diseñar métodos de cribado que permitan identificar estos pacientes de forma eficaz y sin interferir en otras labores asistenciales, como también se recomienda para pacientes adultos18,19. En el presente estudio se ha validado el método de cribado nutricional STAMP en una muestra de pacientes pediátricos al ingreso hospitalario.
En las dos últimas décadas, diversos estudios han puesto de manifiesto la presencia de desnutrición entre los pacientes pediátricos hospitalizados. Normalmente, para valorar la presencia de desnutrición aguda se ha utilizado la relación peso/talla o el porcentaje del peso medio para la talla y, para evaluar la desnutrición crónica, el percentil de talla para la edad. En Europa occidental y Estados Unidos la prevalencia referida es muy variable2. Hendricks y cols.20 encontraron en 1995 en un hospital de tercer nivel en Estados Unidos una prevalencia del 24,5%, que además fue mayor en pacientes menores de 2 años. Utilizando el mismo criterio, Dogan y cols21 refirieron en 2005 en Turquía una prevalencia del 40% en población pediátrica hospitalizada mayor de un mes de edad; y Pawellek y cols.16 encontraron en 2008 una prevalencia del 24,1% en una muestra similar alemana. Más recientemente, Joosten y cols.1 publicaron un estudio multicéntrico realizado en los Países Bajos en el que se detectó una prevalencia de desnutrición aguda o crónica en el 19% de la población pediátrica al ingreso hospitalario. Este estudio encontró además relación entre la presencia de desnutrición aguda al ingreso y un mayor tiempo de estancia. En nuestro estudio, 40 pacientes (16% de la muestra) presentaron desnutrición utilizando como criterio una valoración clínica del estado nutricional que incluyó, no sólo datos de peso y talla, sino también análisis de la composición corporal, lo que constituye una diferencia importante con los estudios previos.
Además de los pacientes que ya presentan desnutrición establecida en el momento del ingreso, hay otro grupo de especial interés constituido por los que, sin estar desnutridos, presentan factores de riesgo que pueden favorecer el desarrollo de desnutrición, complicando así su evolución en el futuro: enfermedades de especial estrés metabólico que aumentan los requerimientos nutricionales, disminución prolongada del apetito, alteración importante de la actividad física habitual, tratamientos médicos o quirúrgicos agresivos, etc. En estos pacientes debe vigilarse el estado nutricional mientras dure la circunstancia de riesgo y actuar de forma preventiva siempre que sea posible. En nuestro estudio, al considerar conjuntamente este tipo de pacientes y los que ya presentaban desnutrición establecida, encontramos que un 25,6% de la población pediátrica hospitalizada presentó al ingreso alguna circunstancia que aconsejaba una valoración nutricional especializada, lo que constituye una proporción muy elevada. Además, este grupo de pacientes tuvo un tiempo medio de estancia significativamente más prolongado que el resto.
De forma ideal, una herramienta de cribado nutricional debe ser capaz de identificar los pacientes que se beneficiarían de intervención, bien porque ya presentan desnutrición en el momento del ingreso, bien porque corren el riesgo de desarrollarla o de presentar complicaciones prevenibles mediante un correcto soporte nutricional. STAMP es una herramienta de cribado sencilla diseñada con el fin de facilitar la detección de los pacientes con riesgo nutricional y mejorar la asistencia. En nuestro estudio se ha validado la herramienta STAMP utilizando como patrón una valoración clínica del estado nutricional en la que el especialista considera de forma integrada datos clínicos junto con datos objetivos de antropometría y bioimpedancia. No se eligieron parámetros bioquímicos para el patrón por razones logísticas: no se realiza analítica al ingreso en todos los pacientes y, de realizarse, no incluye rutinariamente indicadores bioquímicos del estado nutricional; por otro lado, es conocido que los indicadores bioquímicos de composición corporal no reflejan bien el estado nutricional en caso de enfermedad, ya que en estas situaciones son mejores marcadores de inflamación o infección que de desnutrición4.
En nuestra experiencia, STAMP detectó un 48,4% de pacientes de riesgo elevado y que, por lo tanto, deberían ser derivados a valoración nutricional específica. La comparación de estos resultados con los de la valoración clínica (tabla IV) reflejó una sensibilidad del 90% para detectar los pacientes desnutridos y del 75% para detectar los pacientes globalmente considerados de riesgo nutricional (desnutridos o no). Al ser una prueba de cribado, es importante que STAMP presente una sensibilidad alta para captar el máximo de pacientes desnutridos o en riesgo. Al aplicar el método STAMP, sólo los pacientes con riesgo elevado son directamente remitidos al especialista en nutrición. En los de riesgo moderado se repite el cuestionario a los 3 días y se actúa según el nuevo resultado8.
Es importante señalar que el cuestionario se ha aplicado siguiendo el modelo original, que utiliza en el paso 3 (diferencia entre el percentil de peso y el de talla) las tablas de consulta rápida de percentiles UK90 de población de Reino Unido8,9. El objetivo del paso 3 no es indicar si el percentil de peso o de talla es normal (para eso habría que utilizar las tablas más adecuadas a la población en estudio); su objetivo es constatar, con una referencia de población sana, si hay discordancia entre el peso y la talla del paciente. En nuestro estudio se repitió el paso 3 utilizando datos de niños españoles y el percentil de peso para la talla como criterio de categorización, obteniendo resultados muy similares.
Nuestro estudio presenta algunas limitaciones potenciales. Se excluyeron los pacientes ingresados en unidades de críticos, como la UCIP y la URP; algunos de estos pacientes presentan riesgo nutricional importante al encontrarse frecuentemente sin aportes enterales, en situación de estrés metabólico intenso o con pérdidas extraordinarias de energía y nutrientes. Aunque esto probablemente no ha influido en la validación de STAMP, sí tiene importancia a la hora de determinar la frecuencia real de pacientes desnutridos o de riesgo. Esto mismo también es aplicable a los pacientes que, una vez aleatorizados, no entraron en el estudio por haber pasado a la UCIP o encontrarse en quirófano en el momento en que se les iba a proponer la inclusión en el estudio. Por otro lado, en 92 pacientes seleccionados aleatoriamente no se obtuvo el consentimiento para participar. La presencia de una enfermedad grave o de síntomas como el dolor pudo haber influido en la negativa de algunos padres a que sus hijos fueran valorados, con la voluntad de evitarles mayores molestias. Esto podría eliminar algunos pacientes de riesgo, aunque finalmente la gravedad de los diagnósticos registrados en el estudio ha sido de rango muy amplio, incluyendo pacientes con sintomatología digestiva y extradigestiva muy diversa. Al analizar en conjunto todo el grupo de pacientes aleatorizados que finalmente no iniciaron o no completaron el estudio, los diagnósticos más frecuentes fueron las infecciones y las cirugías, al igual que en la muestra que sí completó el estudio. Por último, el grupo de pacientes desnutridos o considerados de alto riesgo por el especialista presentó un tiempo de ingreso significativamente superior al resto; aunque este dato tiene interés intrínseco, pueden existir otros factores que influyan en el tiempo de estancia y cuya independencia del estado nutricional no ha sido analizada en este estudio.
La disponibilidad de una buena herramienta de cribado facilita la labor asistencial, ya que evita la necesidad de valorar a todos los pacientes para identificar los desnutridos. No obstante, la proporción de pacientes que serían remitidos al especialista en nutrición utilizando el método STAMP como cribado sigue siendo elevada (48,4% de los pacientes). Por este motivo, sería adecuado contar con una segunda herramienta más específica para efectuar un segundo cribado sobre los pacientes ya seleccionados. Sería aplicado por personal entrenado en nutrición y ajustaría el número final de pacientes a valorar a una cifra más próxima a la determinada con el patrón.
Grupo Español de Trabajo en Nutrición Infantil (GETNI): Rosa A Lama More, José Antonio Blanca García, Marta Castell Miñana, Pedro Cortés Mora, Rafael Galera Martínez, Myriam Herrero Álvarez, Encarnación López Ruzafa, Agustín de la Mano Hernández, Ana Moráis López, M.a Carmen Rivero de la Rosa, Gerardo Rodríguez Martínez, Ignacio Ros Arnal.
Agradecimientos
Los autores agradecen a Jesús Díez Sebastián, de la Sección de Bioestadística del Hospital Universitario La Paz, su colaboración en el manejo estadístico de los datos. Y a Helen McCarthy, Dietista Pediátrica, Profesora de Dietética de la University of Ulster e Investigadora Principal del equipo autor de la herramienta STAMP, su consejo en la aplicación del método de cribado.
Referencias
1. Joosten KF, Zwart H, Hop WC, Hulst JM. National malnutrition screening days in hospitalised children in The Netherlands. Arch Dis Child 2010; 95 (2): 141-145. [ Links ]
2. Joosten KF, Hulst JM. Malnutrition in pediatric hospital patients: current issues. Nutrition 2011; 27 (2): 133-137. [ Links ]
3. Sermet-Gaudelus I, Poisson-Salomon AS, Colomb V, Brusset MC, Mosser F, Berrier F et al. Simple pediatric nutritional risk score to identify children at risk of malnutrition. Am J Clin Nutr 2000; 72 (1): 64-70. [ Links ]
4. Secker DJ, Jeejeebhoy KN. Subjective Global Nutritional Assessment for children. Am J Clin Nutr 2007; 85 (4): 1083-1089. [ Links ]
5. Detsky AS, McLaughlin JR, Baker JP, Johnston N, Whittaker S, Mendelson RA et al. What is subjective global assessment of nutritional status? JPEN J Parenter Enteral Nutr 1987; 11 (1):8-13. [ Links ]
6. Hulst JM, Zwart H, Hop WC, Joosten KF. Dutch national survey to test the STRONGkids nutritional risk screening tool in hospitalized children. Clin Nutr 2010; 29 (1): 106-111. [ Links ]
7. McCarthy H, McNulty H, Dixon M, Eaton-Evans MJ. Screening for nutrition risk in children: the validation of a new tool. J Hum Nutr Diet 2008; 21 (4): 395-396. [ Links ]
8. McCarthy H. STAMP. Screening Tool for the Assessment of Malnutrition in Paediatrics. 2010; Available at: http://www.stampscreeningtool.org/stamp.html. [ Links ]
9. Freeman JV, Cole TJ, Chinn S, Jones PR, White EM, Preece MA. Cross sectional stature and weight reference curves for the UK, 1990. Arch Dis Child 1995; 73 (1): 17-24. [ Links ]
10. Hernández M, Castellet J, Narvaiza JL, Rincón JM, Ruiz I, Sánchez E et al. Curvas y Tablas de Crecimiento. Instituto de Investigación sobre Crecimiento y Desarrollo. 3a ed. Madrid: Ergon; 2002. [ Links ]
11. Lee RD, Nieman DC. Anthropometry. In: Lee RD, Nieman DC, editors. Nutritional Assessment. 5th ed. New York: McGrawHill; 2009, pp. 160-213. [ Links ]
12. Fomon SJ, Haschke F, Ziegler EE, Nelson SE. Body composition of reference children from birth to age 10 years. Am J Clin Nutr 1982; 35 (5 Suppl.): 1169-1175. [ Links ]
13. Haschke F. Body composition of adolescent males. Part I. Total body water in normal adolescent males. Part II. Body composition of the male reference adolescent. Acta Paediatr Scand Suppl 1983;307:1-23. [ Links ]
14. Pita Fernández S, Pértega Díaz S. Pruebas diagnósticas. Cad Aten Primaria 2003; 10: 120-124. [ Links ]
15. Altman DG. Practical statistics for medical research. New York: Chapman and Hall; 1991. [ Links ]
16. Pawellek I, Dokoupil K, Koletzko B. Prevalence of malnutrition in paediatric hospital patients. Clin Nutr 2008; 27 (1): 72-76. [ Links ]
17. Joosten KF, Hulst JM. Prevalence of malnutrition in pediatric hospital patients. Curr Opin Pediatr 2008; 20 (5): 590-596. [ Links ]
18. Ulibarri JI, Burgos R, Lobo G, Martinez MA, Planas M, Perez de la Cruz A et al. Recomendaciones sobre la evaluación del riesgo de desnutrición en los pacientes hospitalizados. Nutr Hosp 2009; 24 (4): 467-472. [ Links ]
19. Cuerda C, Camblor M, Breton I, Velasco C, Paron L, Hervas E, et al. Cirugía gástrica como factor de riesgo nutricional. Nutr Hosp 2007; 22 (3): 330-336. [ Links ]
20. Hendricks KM, Duggan C, Gallagher L, Carlin AC, Richardson DS, Collier SB et al. Malnutrition in hospitalized pediatric patients. Current prevalence. Arch Pediatr Adolesc Med 1995; 149 (10): 1118-1122. [ Links ]
21. Dogan Y, Erkan T, Yalvac S, Altay S, Cokugras FC, Aydin A et al. Nutritional status of patients hospitalized in pediatric clinic. Turk J Gastroenterol 2005; 16 (4): 212-216. [ Links ]
22. Siri W. Body composition from fluid spaces and density: analysis of methods. In: Brozek J, Henschel A, editors. Techniques for Measuring Body Composition Washington, DC: National Academy of Sciences; 1961, pp. 223-244. [ Links ]
23. Brook CG. Determination of body composition of children from skinfold measurements. Arch Dis Child 1971; 46 (246):182-184. [ Links ]
24. Durnin JV, Rahaman MM. The assessment of the amount of fat in the human body from measurements of skinfold thickness. Br J Nutr 1967; 21 (3): 681-689. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
R. A. Lama More
Unidad de Nutrición Infantil y Enfermedades Metabólicas
Hospital Universitario Infantil La Paz
Paseo de la Castellana, 261
28046 Madrid. España
E-mail: rlama.hulp@salud.madrid.org
Recibido: 11-I-2012
Aceptado: 6-IV-2012