INTRODUCCIÓN
La mejora de las técnicas de la cirugía bariátrica (CB) y sus resultados a largo plazo han aumentado el número de pacientes intervenidos, entre ellos mujeres en edad fértil. Cualquier cirugía restrictiva y/o malabsortiva implica déficits nutricionales y de oligoelementos que pueden tener una repercusión negativa en caso de no tratarse adecuadamente, especialmente en situaciones como la gestación. Existen múltiples evidencias de los efectos negativos de dichos déficits sobre el feto, como son el parto pretérmino o los déficits neurocognitivos irreversibles por falta de vitamina B12. Por todo ello, la gestación en la mujer intervenida de CB debe considerarse como embarazo de riesgo y recibir un manejo multidisciplinario (1).
Presentamos un caso de anemia moderada en una gestante con antecedente de CB mediante derivación biliopancreática (DBP), con posterior desnutrición calórico-proteica, déficits vitamínicos y anemia ferropénica refractaria al tratamiento con hierro oral.
CASO CLÍNICO
Paciente dominicana intervenida de DBP a la edad de 18 años por obesidad mórbida (IMC: 56 kg/m2). Siguiendo las recomendaciones de la CB malabsortiva, al alta se le pautó nutrición oral enteral hipercalórica (2 kcal/ml) e hiperproteica (20 % del valor calórico total) a razón de 125 ml/12 horas, pancreatina, retinol palmitato, hidroxicobalamina, piridoxina, tiamina, sulfato ferroso y un complejo multivitamínico (2). La paciente discontinuó el tratamiento y el seguimiento médico, acudiendo 5 años después a otro centro hospitalario por presentar edemas y anemia ferropénica refractaria al hierro oral. La paciente había perdido más del 50 % de su peso corporal tras la CB (IMC: 30,2 kg/m2) y presentaba hipoalbuminemia y déficits vitamínicos; por ello se inició la suplementación con cobre 2 mg y zinc 15 mg por vía oral/12 horas, y se incrementó la dosis de colecalciferol a 200.000 unidades/15 días por vía intramuscular (im), la de retinol a 50.000 unidades/8 horas por vía oral y la de sulfato ferroso a 80 mg/8 horas por vía oral. Así mismo, se modificó la suplementación nutricional, cambiándola por un módulo con mayor contenido proteico (24,27 % del valor calórico total y 1,5 kcal/ml), y se añadieron 2 módulos de proteína al día (8,7 g de proteína/10 g), aumentado el peso hasta alcanzar un valor de IMC de 31,2 kg/m2. Debido a la anemia ferropénica, se administró una primera dosis de hierro intravenoso (FEIV con 1000 mg de carboximaltosa férrica). Se estimó el déficit de hierro mediante la fórmula [(14 - Hb basal) x 2,4 x peso(kg)]”, tomada de la clásica de Ganzoni.
La paciente abandonó de nuevo el seguimiento y regresó 7 meses después por edemas generalizados, confirmándose una gestación única de 29 semanas, desconocida hasta ese momento para la paciente. La ecografía mostró un feto con crecimiento intrauterino restrictivo (CIR) de tipo I. A la exploración se objetivaron un IMC de 31,5 kg/m2 y edemas generalizados. Tras la analítica se ajustó el tratamiento como sigue: retinol palmitato 50.000 unidades, 4 comprimidos/día; zinc, 15 mg/día; cobre, 6 mg/día; 1500 mg/400 unidades de carbonato cálcico; colecalciferol/12 horas por vía oral, calcifediol 3 mg (180.000 UI)/mes por vía i.m. y colecalciferol/15 días i.m.; nutrición enteral oral hiperproteica (24,27 % del valor calórico total) e hipercalórica (1.5 kcal/ml) con una posología de 220 ml/12 horas, y magnesio 200 mg/8 horas por vía oral. Se inició además tratamiento con ácido fólico, vitamina B12 y yoduro potásico a dosis de 200/400/2 mcg, respectivamente. También se precisó una nueva dosis de 1000 mg de carboximaltosa férrica intravenosa.
A las 3 semanas, por escasa respuesta de la hemoglobina (Hb) con depósitos de hierro repletados, se asoció eritropoyetina humana recombinante (rHuEPO) mediante darbepoietina, 0,45 μg/kg por semana. Dos semanas después, por empeoramiento de los edemas, se decidió el ingreso hospitalario para optimizar el tratamiento. Por falta de respuesta de la Hb, se incrementó la darbepoietina hasta 0,75 μg/kg por semana, asociando 2 dosis de 500 mg de carboximaltosa férrica intravenosa: una al ingreso y la otra previa al parto.
A las 36 semanas se indujo el parto por cesárea debido al CIR de tipo I. El recién nacido presentó bajo peso (1900 mg), pero el APGAR fue adecuado. La paciente no precisó soporte transfusional periparto y se objetivó una completa recuperación de la Hb en pocas semanas. En la figura 1 se recogen la evolución de la Hb y los tratamientos secuenciales administrados. En la tabla I se muestra la evolución de las proteínas plasmáticas, la vitamina D y los oligoelementos.
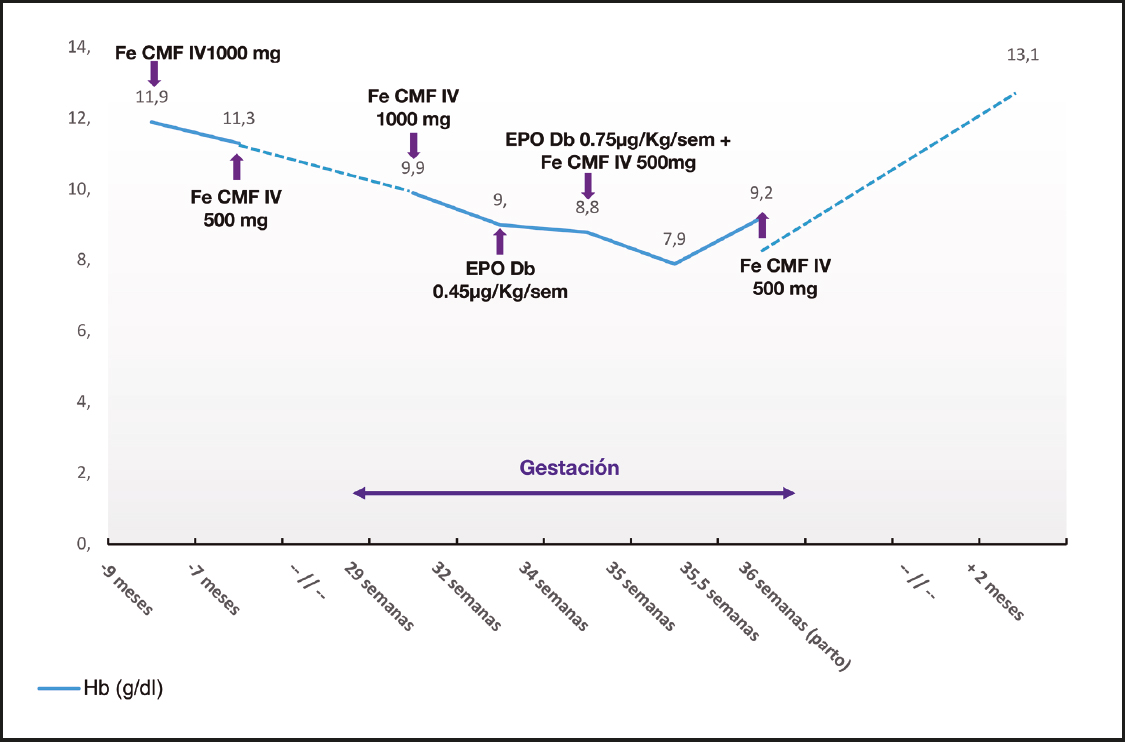
Figura 1. Evolución de los niveles de hemoglobina y del tratamiento administrado con carboximaltosa férrica intravenosa y darbepoietina subcutánea durante el seguimiento de la paciente (Hb: hemoglobina; Fe CXM EV: carboximaltosa férrica intravenosa; EPO Db: darbepoietina; Sem: semana).
Tabla I. Evolución analítica de proteínas, albúmina, oligoelementos y vitaminas
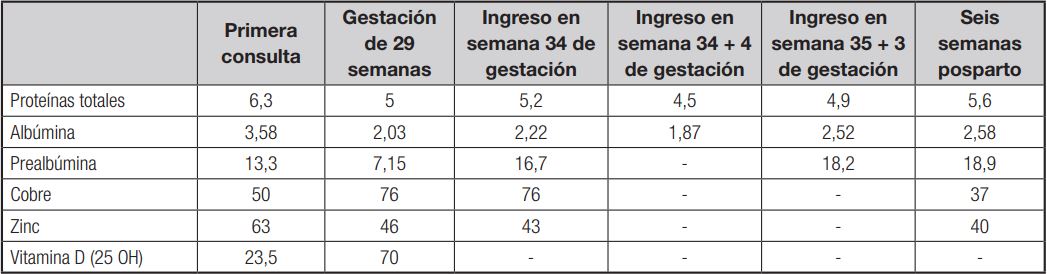
Valores normales de proteínas totales: 6,4-8,7 g/dL. Valores normales de albúmina: 3,5-5,2 g/dL. Valores normales de prealbúmina: 18-38 mg/dL. Valores normales de cobre: 85-155 microg/dl. Valores normales de zinc: 70-140 microg/dL. Valores normales de vitamina D: 20-60 ng/mL.
DISCUSIÓN
La CB de tipo DBP conduce a una mayor pérdida ponderal pero incrementa el riesgo de desnutrición, por lo que actualmente no es la técnica quirúrgica de elección. Los déficits nutricionales más frecuentes tras una CB malabsortiva son la ferropenia y la hipoproteinemia, así como la carencia de ácido fólico, calcio, vitamina B12 y D, recomendándose su suplementación después de la intervención (2). Durante el embarazo, estos requerimientos suelen incrementarse, por lo que algunos autores recomiendan 50-100 g de hierro elemento, 60 g de proteínas/día, 400 μg de folato y 1000-1500 mg de calcio/día (3). Para la suplementación de ácido fólico y yoduro potásico suelen emplearse las dosis habituales para la población general, excepto en caso de un IMC > 30 kg/m2, donde se recomiendan 5 mg/día de ácido fólico.
Para tratar el déficit de vitamina B12, en caso de que no sea efectivo 1 mg diario por vía oral, se empleará la administración intramuscular o subcutánea: de 1000 μg/mes a 1000-3000/6-12 meses. Los suplementos de zinc, cobre, calcio y vitamina D son vitales en la mayoría de casos. Con respecto a la ingesta proteica se recomiendan entre 1,5 y 2,1 g/kg de peso ideal (4).
Las modificaciones de la ingesta, la disminución de las proteasas y la acidez gástricas, y la reducción de la superficie absortiva intestinal tras la CB malabsortiva son algunos de los factores que predisponen al desarrollo de la ferropenia y la anemia ferropénica secundaria, con una prevalencia estimada del 30-50 % y 20-30 %, respectivamente (5). La prevalencia se incrementa a medida que transcurre el tiempo tras la CB, es más frecuente en las mujeres en edad fértil por las pérdidas menstruales y con frecuencia se detecta en pacientes intervenidos de CB varios años atrás con pérdida de seguimiento (6).
La anemia, incluso en grado leve, se asocia con incremento de la morbimortalidad. En la gestación, tanto la ferropenia como la anemia conllevan un mayor riesgo de parto pretérmino, bajo peso y mortalidad perinatal (7). Aunque el déficit de hierro suele ser la principal causa de anemia en las gestantes con CB, la patogenia es multifactorial y pueden coexistir el déficit de ácido fólico y/o vitamina B12, la infección crónica por Helicobacter pylori, hemoglobinopatías subyacentes (5) y un estado proinflamatorio que conlleva una restricción del hierro funcional necesario para la eritropoyesis (8). Todas estas posibilidades se valoraron en la paciente presentada.
Durante el embarazo se recomienda evaluar la Hb al confirmarse la gestación y a las 28 semanas, así como en cualquier momento del mismo si existen síntomas de anemia (9). La suplementación con hierro oral es el tratamiento estándar para la anemia ferropénica del embarazo, aunque en caso de anemia grave (Hb < 8 g/dL), de detección de la anemia después de la semana 34 o de falta de respuesta al tratamiento con hierro oral se recomienda el uso de FEIV (9). Mediante preparados como la carboximaltosa férrica intravenosa se posibilita la reposición rápida (hasta 1000 mg por sesión) y segura del déficit de hierro, con eficacia demostrada en la CB malabsortiva (5-6). En los pacientes sin adecuada respuesta al FEIV puede plantearse el tratamiento con rHuEPO, aunque su uso en gestantes sin insuficiencia renal crónica no dispone de indicación en la ficha técnica (9).
En las pacientes con anemia grave no respondedoras puede considerarse la asociación de eritropoyetina. Aunque su indicación en la ficha técnica es para la gestación y la insuficiencia renal crónica, el empleo de eritropoyetina junto con el FEIV incrementa la hemoglobina y permite una mayor tasa de corrección de la anemia.
En las guías de práctica clínica para el manejo de la CB se incide en la detección y el trata-miento prequirúrgico de la anemia y los déficits de oligoelementos como el hierro (10). La presencia de anemia o déficit de hierro antes de la CB se asocia a una mayor aparición de anemia en el postoperatorio a medio y a largo plazo, especialmente tras las técnicas de CB malabsortiva (5-6). Este déficit se incrementa en caso de mayores pérdidas de hierro, como las pérdidas ginecológicas en las mujeres en edad fértil, o por el incremento de las necesidades de hierro, como sucede en la gestación, situaciones ante las que se recomienda incrementar la suplementación de hierro, generalmente mediante administración por vía intravenosa (2,5-6,8). Aunque no se dispone de guías estandarizadas para el manejo del embarazo después de una CB, estas gestaciones deben considerarse como de riesgo y ser tratadas por equipos multidisciplinarios (7).














