INTRODUCCIÓN
Para la recuperación del paciente, desde el punto de vista nutricional, es esencial una buena valoración nutricional y una adecuada continuidad asistencial entre los especialistas en nutrición en el hospital y los profesionales en Atención Primaria (AP).
En este artículo se resumen las herramientas de valoración morfofuncional del estado nutricional, tanto clásicas como emergentes, destacando las que se pueden utilizar en AP. Además, se dan algunas claves para mejorar la comunicación y la relación bidireccional entre los especialistas de nutrición en el hospital y los especialistas en AP. Para ello se da la perspectiva del médico de AP y del médico especialista en endocrinología y nutrición.
DIAGNÓSTICO DE DESNUTRICIÓN EN ATENCIÓN PRIMARIA
La pandemia por COVID-19 ha hecho que se centraran todos los esfuerzos de AP en el manejo de esta patología y ahora es el momento de ir retomando los programas e intervenciones anteriores a la pandemia, así como de mejorar la comunicación con el nivel hospitalario.
La desnutrición se define como una alteración de la composición corporal producida por un déficit de nutrientes (por disminución de la ingesta o aumento de las pérdidas o de los requerimientos), que disminuye las funciones vitales y repercute de forma negativa en la evolución clínica. En su etiopatogenia influyen dos mecanismos: el ayuno y la inflamación (1).
En AP se atienden pacientes que vienen con desnutrición y otros con patologías agudas o crónicas que, por distintos mecanismos, pueden conducir a la desnutrición. En cualquier de estos casos, el diagnóstico y el seguimiento de estos pacientes hay que hacerlo de manera personalizada teniendo en cuenta sus comorbilidades. Para ello contamos con las siguientes herramientas:
− Historia clínica. Idealmente debe estar unificada y compartirse con el hospital. En la historia se pueden tener preguntas dirigidas sobre aspectos nutricionales y herramientas de cribado de desnutrición en pacientes crónicos.
− Historia dietética. Se realiza colaborando con enfermería o programando al paciente para otro día. Se puede recoger de manera retrospectiva, preguntando al paciente sobre los alimentos que consume, o pidiendo que recoja esta información de manera prospectiva.
− Exploración física. Esencial para detectar problemas relacionados con la desnutrición o que empeoran si está presente (edemas, úlceras de decúbito, etc.).
− Antropometría, con medición de todos los perímetros.
− Función muscular: dinamometría.
− Parámetros bioquímicos: aminoácidos, colesterol, albúmina, etc.
− Técnicas de composición corporal.
Para el diagnóstico de desnutrición en AP se pueden tener en cuenta los criterios de la American Society for Parenteral and Enteral Nutrition (ASPEN) (2) o de la European Society for Clinical Nutrition and Metabolism (ESPEN) (3,4).
Dentro de la clasificación etiológica de la desnutrición asociada a la enfermedad (enfermedad e inflamación aguda graves, enfermedad e inflamación crónica y circunstancias sociales o ambientales sin desnutrición), la ASPEN propuso 6 criterios diagnósticos de desnutrición (2):
− Ingesta energética insuficiente.
− Pérdida de peso involuntaria.
− Pérdida de masa muscular.
− Pérdida de grasa subcutánea.
− Evidencia de edema (localizado o generalizado).
− Disminución de la función física.
Se podía establecer un diagnóstico de desnutrición si el paciente cumplía al menos dos criterios (2).
Los criterios de diagnóstico de la ESPEN nacen de la iniciativa del grupo denominado GLIM (Global Leadership Initiative on Malnutrition). Los criterios GLIM se ordenan en dos fases (3,4):
1.ª etapa: registro nutricional con un test de cribado validado: NRS (Nutritional Risk Score)-2002, MUST (Malnutrition Universal Screening Tool), MNA-SF (Mini Nutritional Assessment – Short Form), etc.
2.ª etapa: Diagnóstico (1 criterio fenotípico + 1 criterio etiológico):
Criterios fenotípicos:
− Índice de masa corporal (IMC) < 20 kg/m2 (si < 70 años) o < 22 kg/m2 (si > 70 años).
− Pérdida de peso involuntaria del 10-20 % (más de 6 meses) o del 5-10 % los últimos 6 meses.
− Pérdida de masa muscular (según los criterios de distintas sociedades) (3).
− Criterios etiológicos:
− Disminución de la ingesta o asimilación de nutrientes.
− Situación patológica o de inflamación.
− 3.ª etapa: severidad de la desnutrición:
− Índice de masa corporal (IMC) < 18,5 kg/m2 (si < 70 años) o < 20 kg/m2 (si > 70 años).
− Pérdida de peso involuntaria > 20 % (más de 6 meses) o del 10-20 % los últimos 6 meses.
− Pérdida de masa muscular severa (según los criterios de distintas sociedades) (3).
En la historia clínica de AP, en la Comunidad de Madrid están disponibles las herramientas de cribado, especialmente MUST, MNA y NRS-2002, aunque existen otras como VGS (Valoración Global Subjetiva), SNAQ (Short Nutritional Assessment Questionnaire) o MST (Malnutrition Screening Tool).
VALORACIÓN INTEGRAL Y SEGUIMIENTO EN ATENCIÓN PRIMARIA
En AP se atiende a pacientes con cualquier tipo de patologías. Respecto a la desnutrición, los pacientes pueden acudir ya con un diagnóstico o ser diagnosticados por su médico de AP. Es necesario evaluar el estado nutricional de los pacientes y la gravedad de las posibles enfermedades subyacentes, junto con otras variables que pueden influir en el estado nutricional: distribución geográfica, etnia, estado de la vivienda, disponibilidad de agua y saneamientos, presencia de enfermedades transmisibles, factores económicos que pueden determinar la dieta, factores culturales, educación o un posible estado de marginación.
Todo esto se puede evaluar por medio de preguntas integradas en la historia clínica y puede quedar registrado con el fin de evaluar cómo está nuestra población.
El seguimiento tiene que ser personalizado porque muchas veces a la malnutrición se le suman diversas comorbilidades, especialmente en los pacientes más mayores.
En las personas normonutridas se puede hacer un seguimiento cada tres meses para evaluar el riesgo de aparición de la malnutrición. En los ancianos, personas con comorbilidades y otros grupos de riesgo, el seguimiento se puede acortar según el riesgo y la intervención que tengamos que hacer.
VALORACIÓN MORFOFUNCIONAL Y RELACIÓN CON ATENCIÓN PRIMARIA. VISIÓN DEL ESPECIALISTA EN NUTRICIÓN
Para evaluar quién requeriría una intervención nutricional no es suficiente con pesar y tallar al paciente y obtener el IMC. Tampoco sirven de forma aislada otros valores, como los parámetros de composición corporal, la dinamometría o la antropometría. Es preciso un espectro de pruebas y evaluaciones completo, que incluiría:
− Valoración de la ingesta: encuesta de 24 horas, registro dietético, encuesta de frecuencias o historia dietética.
− Antropometría básica: peso, talla, IMC, perímetros.
− Determinación de la fuerza muscular: dinamometría
− Técnicas de composición corporal avanzadas según disponibilidad: impedanciometría, ecografía nutricional, tomografía axial computarizada (TAC), densitometría de energía dual (DEXA), etc.
− Técnicas de evaluación de la funcionalidad: test Up and Go, test de 6 minutos de marcha, etc.
La utilización integrada de estas técnicas se ha agrupado en un término nuevo en la evaluación nutricional del paciente, el de «valoración morfofuncional» (5).
Para iniciar la valoración morfofuncional se podrían utilizar los criterios GLIM, ya mencionados previamente (Tabla I). Para diagnosticar la desnutrición deben al menos existir un criterio fenotípico y un criterio etiológico (3). No obstante, estos criterios únicamente se fijan en parámetros morfológicos estáticos (antropometría y composición corporal) y parámetros dietéticos (valoración de la ingesta). Por ello, para una adecuada valoración nutricional habría que valorar la fuerza y el rendimiento físico (5,6).
Tabla I. Criterios GLIM (Global Leadership Initiative on Malnutrition)
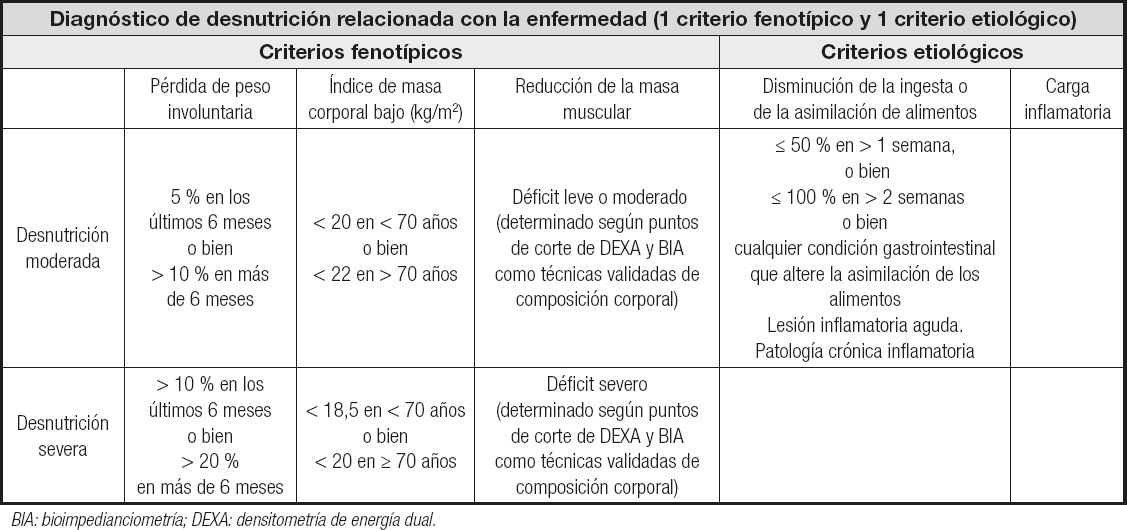
BIA: bioimpedianciometría; DEXA: densitometría de energía dual.
Sin embargo, hay un gran volumen de pacientes y esta valoración no se puede hacer solo desde la endocrinología. Por ello, el papel de AP es esencial.
El cribado básico de la desnutrición es básico como punto de partida. Para ello contamos con las herramientas ya comentadas (MUST, NRS-2002, SNAQ…) (7). Yendo más allá, para la evaluación nutricional existen parámetros clásicos claramente establecidos, como la pérdida de peso, los parámetros antropométricos (IMC, pliegues, circunferencias), los parámetros bioquímicos (albúmina, linfocitos, colesterol, proteína C-reactiva) y evaluación de la ingesta (8). Pero, además, están surgiendo nuevas técnicas cuya incorporación a la práctica clínica suscita un interés creciente.
Existen tecnologías útiles, pero poco accesibles en AP, como la bioimpedanciometría, la TAC lumbar o la medición de la composición corporal con DEXA. Sin embargo, hay técnicas que pueden estar disponibles en AP y que no consumen mucho tiempo, como la dinamometría o la ecografía muscular.
La dinamometría es fácil de realizar, es barata y se correlaciona con la masa magra y su recuperación (9). La ecografía muscular también puede estar disponible en muchos centros de salud y es una técnica sencilla, inocua, segura y económica. Con esta técnica es posible evaluar la cantidad de músculo y los parámetros clave de la arquitectura muscular. Aunque la evidencia todavía no es mucha, existen publicaciones sobre su aplicación en la práctica clínica, en la evaluación nutricional de diferentes patologías y en el ámbito de los pacientes críticos y ancianos (8).
Los estudios funcionales, como el test Timed Up and Go (TUG), el test de la marcha, el índice de Barthel (IB), etc., pueden estar incluidos en la valoración nutricional ya que complementan los datos de composición corporal (8). En la actualidad son especialmente usados en la geriatría, pero se deberían incorporar a la práctica clínica habitual tanto en la AP, al menos parcialmente, como en la atención hospitalaria.
De todas estas pruebas, algunas sirven para valorar mejor la composición corporal y otras evalúan mejor la funcionalidad (5). Por ello, cuando sea posible, hay que usarlas de manera conjunta y personalizada según las características de cada paciente. Es básica su utilización de manera razonada en relación con el tiempo necesario para las mismas, pudiendo utilizar métodos de cribado con pruebas más sencillas (antropometría, dinamometría, test funcionales «cortos») para evaluar qué pacientes se beneficiarían de las pruebas más específicas (impedanciometría, ecografía, TAC, etc.).
El otro núcleo de atención es el paciente que ha sido hospitalizado. En este grupo de pacientes, el 40 % están en riesgo de desnutrición y el 70 % mantienen una situación de desnutrición al alta (10). Esta desnutrición relacionada con la enfermedad en el paciente hospitalizado se asocia a un mayor tiempo de recuperación, a una mayor estancia hospitalaria, a un mayor coste sanitario y a un incremento de la morbimortalidad (9). El objetivo de la nutrición clínica es favorecer la recuperación nutricional y funcional en estos pacientes. Para ello, en el hospital, además del cribado, es necesario evaluar la composición corporal (y, si es posible, la funcionalidad, aunque es más difícil a pie de cama) con los parámetros clásicos y con las técnicas emergentes disponibles. Además, es necesario sensibilizar a otros especialistas sobre la necesidad de esta evaluación. Estas medidas tienen un gran impacto pues las intervenciones nutricionales personalizadas en el paciente ingresado, incluso aquellos con IMC normal, pueden disminuir las complicaciones, aumentar la supervivencia y disminuir los costes (11,12).
La evaluación y el manejo de los pacientes hospitalizados por el especialista en nutrición se resumen en la figura 1. Este manejo en el hospital incluiría:
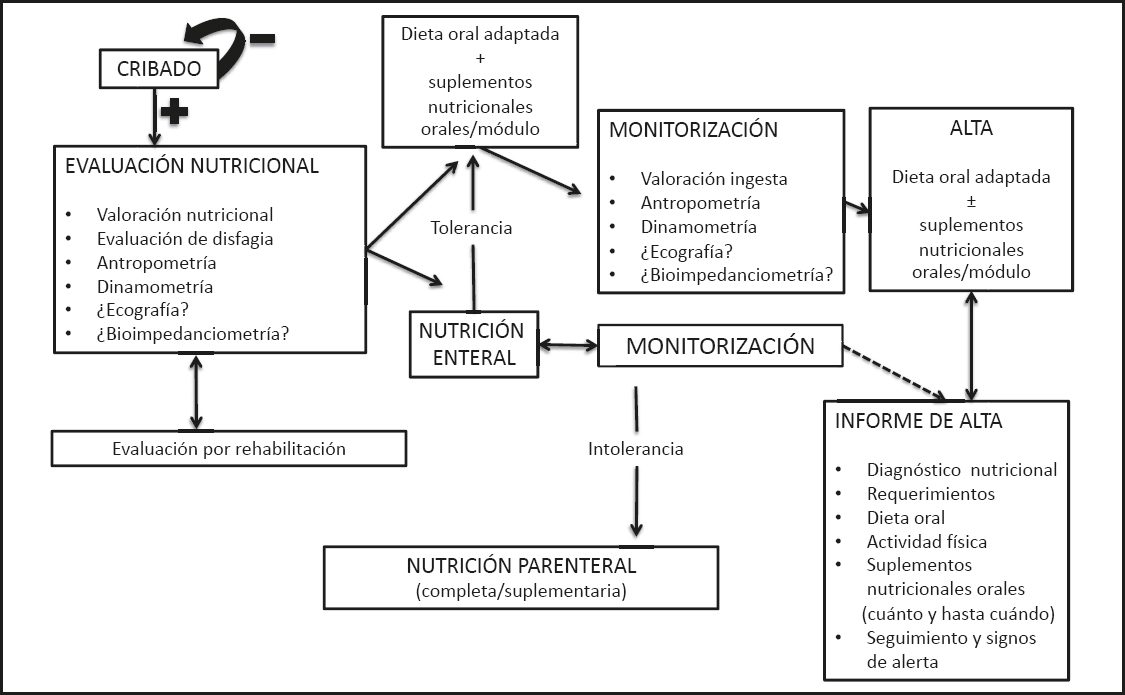
Figura 1. Esquema de la evaluación y el manejo de los pacientes hospitalizados por el especialista en nutrición.
− Un cribado periódico dependiendo de la duración de la estancia.
− Una evaluación nutricional con evaluación de disfagia, antropometría y dinamometría, y en la que se podrían utilizar técnicas emergentes como la bioimpedanciometría o la ecografía.
− Una adecuada coordinación con rehabilitación para la recuperación funcional.
− Una intervención nutricional en caso necesario (oral, enteral o parenteral) con una monitorización frecuente.
− Al alta, plantear el tratamiento médico nutricional que comprende el ajuste dietoterápico al alta y la necesidad de suplementación oral artificial, o bien la necesidad de nutrición enteral o parenteral domiciliaria.
− Es imprescindible la realización de un informe médico nutricional que incluya información sobre: el diagnóstico nutricional, requerimientos calórico-proteicos ajustados al paciente y su patología, la dieta oral, patrones de actividad física adaptados, la suplementación oral artificial (con detalles de cuánto y hasta cuándo), las pautas de seguimiento (en AP o en la consulta de nutrición) y signos de alerta para remitir a la consulta de nutrición clínica en caso necesario.
El informe de alta es esencial para los especialistas que están a cargo del paciente y para tener un adecuado enlace con AP.
En resumen, la valoración nutricional no puede basarse únicamente en el IMC. Una valoración morfofuncional integral debe incluir técnicas para la valoración de la ingesta, de la composición y de la funcionalidad corporal. La detección de la desnutrición influye en la implantación de medidas precoces y disminuye la tasa de complicaciones y los costes. El enlace entre todos los estamentos sanitarios es básico para poder realizar un diagnóstico y seguimiento adecuado de la desnutrición.
DEBATE
En Atención Primaria hay programas de atención al paciente con diabetes, con dislipemia, con hipertensión, etc. Sin embargo, ¿hay programas de atención al paciente con desnutrición relacionada con la enfermedad?
Dra. María Luisa López Ufano
No hay programas específicos de atención al paciente con desnutrición relacionada con la enfermedad, al menos en la Comunidad de Madrid, aunque esa valoración se hace de manera transversal en los pacientes con comorbilidades (hipertensión, dislipemia, etc.) y se registra en la historia clínica.
¿Se puede contar con Atención Primaria para el seguimiento del paciente valorado por nutrición en el hospital hasta la siguiente visita?
Dra. María Luisa López Ufano
Primero es fundamental que llegue el informe completo a Primaria. Además, la formación específica en nutrición no siempre es completa, por lo que es necesaria la colaboración con el especialista y vías rápidas de comunicación. Con las nuevas tecnologías sería fácil establecer más vínculos y sesiones conjuntas. Además, sería esencial la posibilidad de compartir la misma historia clínica.
Por otra parte, la pandemia de COVID-19 puede suponer una oportunidad para mejorar el entorno digital y con ello mejorar la comunicación y la interacción entre AP y la atención hospitalaria y, por tanto, mejorar la continuidad asistencial.
¿Qué se puede hacer para sensibilizar a otros colectivos como, por ejemplo, los cirujanos o lo oncólogos, sobre la importancia de la valoración nutricional?
Dr. Juan José López Gómez
En primer lugar hay que dirigirse a especialistas que manejen patologías con desnutrición (oncología, cirugía general y digestiva, ORL, neurología…) e ir creando vínculos y protocolos con las distintas especialidades. En este momento y cada vez más, los especialistas hospitalarios se están dando cuenta de la importancia de la nutrición.
Es esencial planear las derivaciones e interconsultas de manera estructurada para no sobrecargar el servicio y asegurar la continuidad del seguimiento. Por ello es muy importante desarrollar estrategias de cribado de la desnutrición y plantear medidas de prevención que se puedan realizar desde cada servicio.
Otro problema es que, en ocasiones, se da de alta al paciente sin informar al especialista de nutrición que le ha estado atendiendo. Esto hace que no se pueda facilitar la continuidad asistencial realizando el informe médico nutricional y que no exista esta comunicación adecuada con AP. Hay que sensibilizar sobre la importancia de la nutrición, mostrar la disponibilidad de los especialistas en nutrición y facilitar al alta la interacción y comunicación bidireccional con AP. En definitiva, en relación con la desnutrición relacionada con la enfermedad es esencial promover la comunicación entre los especialistas del hospital y con el especialista de AP de una manera estructurada y con estrategias adecuadas de gestión para manejar todos el mismo vocabulario.
¿Los médicos de Atención Primaria dan valor a los tratamientos médicos nutricionales? ¿Qué hay que hacer para que cale el concepto de «tratamiento médico nutricional» y que se considere parte esencial del tratamiento de los pacientes?
Dra. María Luisa López Ufano
Hay margen de mejora en todos los campos, pero cada vez hay más profesionales de medicina de familia interesados en conocer y ampliar conocimientos en el área de la nutrición. En AP es necesario un seguimiento personalizado del paciente desde un punto de visto multidisciplinar. Nos damos cuenta del impacto de las intervenciones nutricionales en muchos aspectos, como la mejora de las úlceras de decúbito, la mejora de la fuerza muscular en los pacientes con enfermedad pulmonar obstructiva crónica (EPOC) o la mejor evolución de los pacientes con insuficiencia cardiaca o renal.
Muchas veces, por falta de tiempo, no se registra todo en la historia, aunque se va mejorando en este aspecto. También es necesaria la colaboración con el especialista de nutrición para ir conociendo los avances en el campo.
Dr. Juan José López Gómez
También es importante la evaluación del paciente (cribado y valoración nutricional) para determinar su grado de complejidad. Igualmente, hay que explicitar los signos de alerta. Asimismo, hay que concienciar al paciente de que el tratamiento nutricional es como una medicación más y es, al menos, igual de importante que el resto. La educación del paciente en este sentido, tanto durante la hospitalización como al alta o en AP, es esencial.
¿Qué recomendación se puede dar sobre el uso de la ecografía tanto en el paciente desnutrido como en el paciente obeso al no existir claros parámetros estandarizados?
Dr. Juan José López Gómez
La ecografía nutricional es una técnica que está empezando y la formación de los profesionales se está desarrollando poco a poco. Aunque no hay parámetros estandarizados, sí sabemos qué zonas valorar. Se está utilizando sobre todo el recto anterior del cuadríceps; de hecho, este músculo es el que se ha decidido estandarizar para la investigación en la mayor parte de los estudios de la Sociedad Española de Endocrinología y Nutrición (SEEN). También se pueden comparar los valores dentro del mismo paciente a lo largo del tiempo o tras alguna intervención. La sonda que se utiliza para evaluar el tiroides es parecida y se podría utilizar para la ecografía del músculo.
Se necesita un poco de tiempo para que se desarrolle la técnica; sin embargo, desde las sociedades científicas ya se están preparando estrategias de formación, tanto en ecografía como en otras técnicas útiles para la valoración nutricional.
Dra. Julia Álvarez Hernández
En el futuro, el ecógrafo va a ser como el fonendoscopio. Serán dispositivos móviles y accesibles. Se puede comenzar comparando al mismo paciente en distintas etapas de la evolución hasta que se determinen puntos de corte precisos.
Los médicos de familia tienen que considerarse parte del equipo multidisciplinar que atiende a los pacientes desnutridos. La mayoría de los pacientes se atienden en Atención Primaria, más que en el hospital. Para la evaluación y la comunicación, además de nuevas tecnologías, habría que optimizar las antiguas, como el volante de derivación o un informe de alta completo. La historia clínica compartida también mejora la comunicación. ¿Algún comentario en esta línea?
Dra. María Luisa López Ufano
Efectivamente, hay que optimizar las herramientas antiguas e introducir las nuevas, así como favorecer la comunicación entre especialistas. Además, en AP faltan figuras como el dietista-nutricionista, que se piden en todos los planes estratégicos, o psicólogos, que tal vez ahora se incorporen con la pandemia. Todo esto ayudaría a mejorar la atención.
Dr. Juan José López Gómez
Evidentemente, no podemos olvidar nunca las herramientas básicas: la valoración de la ingesta, el peso, el IMC, los perímetros, etc. Cada vez se están validando nuevas herramientas, como la ecografía, el dinamómetro o los cocientes bioquímicos. Todas son técnicas muy accesibles y las debemos tener en cuenta.
Por otra parte, dentro del equipo multidisciplinar que debemos generar en la lucha contra la desnutrición, el médico de atención primaria es el centro y el que va a encontrarse más cerca del paciente para poder detectarla de manera precoz y poder implantar medidas que prevengan su evolución.
Dra. Julia Álvarez Hernández
También es importante destacar a los profesionales que nos faltan en los equipos, como los dietistas-nutricionistas, que son clave dentro de los equipos multidisciplinares. Además, pueden servir de vínculo de enlace entre el hospital y AP.
¿Cómo habría que implementar la nutrición clínica en un hospital comarcal con amplia carga asistencial?
Dr. Juan José López Gómez
El primer paso es intentar sensibilizar a los gestores del hospital de la importancia de la desnutrición relacionada con la enfermedad y sus implicaciones para empezar a tomar medidas estructurales e intentar controlarla.
Hay que intentar trabajar con los medios disponibles y, sobre todo, plantearnos primero objetivos pequeños: trabajar un cribado adecuado, crear herramientas de prevención y sensibilizar a los compañeros de cuándo nos deben remitir al paciente. También es importante dominar las técnicas básicas de detección y tratamiento del paciente desnutrido antes de implicarse en técnicas avanzadas. Pero, sobre todo, en un hospital comarcal, es esencial trabajar en la comunicación con AP, debido a la menor capacidad de recursos, y por tanto, optimizar los que tenemos es básico.
¿Algún mensaje final?
Dra. María Luisa López Ufano
Desde AP pedimos colaboración, que se favorezca la comunicación con los especialistas en el hospital y se hable el mismo idioma. Con el trabajo conjunto optimizaremos la atención a los pacientes.
Dr. Juan José López Gómez
Los dos mensajes clave que debemos quedarnos son: 1) la valoración nutricional no puede basarse únicamente en parámetros clásicos como el IMC; y 2) para abordar la malnutrición, es esencial la comunicación estructurada entre AP y el especialista de endocrinología y nutrición, además de unificar el planteamiento nutricional de estos con los distintos especialistas hospitalarios durante el proceso asistencial del paciente.














