Introducción
A pesar de que las benzodiacepinas y los fármacos relacionados son eficaces, su uso prolongado produce tolerancia y dependencia1. En el insomnio no deberían superarse las 4 semanas de tratamiento2,3. Su uso a largo plazo se ha relacionado con un incremento de las caídas4, fracturas, riesgo de accidentes de tráfico, deterioro cognitivo, problemas de memoria y demencia5, e incluso con un aumento de la mortalidad global6.
El consumo de hipnosedantes en España se sitúa por encima de la media europea, con un crecimiento constante7 y superior al de otros países8. Tanto en todo el País Vasco como en la Organización Sanitaria Integrada (OSI) Bilbao-Basurto el consumo es alto: 96 y 97,7 dosis diarias definidas por 1.000 habitantes y día, respectivamente9.
Este fenómeno tiene profundas raíces sociales, entre las que destacan la disminución del umbral de tolerancia al malestar, el aumento de la morbilidad y el envejecimiento, y los condicionantes socioeconómicos10. El mayor consumo se observa en las mujeres mayores de 65 años y en el medio urbano, y son los/las médicos/as de familia quienes principalmente las prescriben11. Otros factores que favorecen este alto consumo son la resistencia de los/las pacientes a cesar el tratamiento, la percepción de ausencia de alternativas terapéuticas por parte del/de la médico/a, la falta de tiempo en la consulta y las dificultades para manejar la retirada12. Paradójicamente, los/las pacientes perciben que los/las médicos prescriben benzodiacepinas con demasiada facilidad, mientras que estos/as creen que la principal razón para continuar prescribiéndolas es la demanda de los/las pacientes13.
Existen estrategias eficaces para disminuir el consumo de benzodiacepinas14-16. La terapia cognitivo-conductual acompañada de una pauta de descenso gradual parece ser la intervención que mejores resultados obtiene14, pero es poco accesible en atención primaria. Entre las intervenciones ensayadas en el ámbito de la atención primaria que han mostrado buenos resultados destaca la entrevista estructurada junto con una pauta de descenso gradual, que en un estudio realizado en nuestro medio logró una tasa de abandono a los 12 meses del 45%17,18. Por otro lado, en otros países europeos se ha estudiado la denominada «intervención mínima», en la cual el/la médico/a de familia envía a sus pacientes una carta con información sobre los efectos desfavorables del consumo de benzodiacepinas a largo plazo y la necesidad de reducirlo, junto con una pauta de descenso16,19. En este caso, son los/las pacientes quienes realizan la retirada, y se han observado tasas de disminución a los 6 meses del 20-35%16. Si esta última estrategia fuera efectiva en nuestro medio y no añadiera una carga de trabajo excesiva a la consulta médica, podría considerarse una opción atractiva para intervenir sobre amplias poblaciones seleccionadas desde el ámbito de la atención primaria.
En este contexto se diseñó el presente estudio con la intención de conocer si, en nuestro medio, el envío de una carta del/de la médico/a de familia con información sobre las benzodiacepinas, junto con una pauta de descenso, puede reducir el número de pacientes consumidores/as de estos fármacos y, al mismo tiempo, si esta intervención resulta factible y aceptable por parte de los/las profesionales como estrategia para la desprescripción de benzodiacepinas dirigida a una amplia población.
Método
Se realizó un estudio antes-después sin grupo control, principalmente en medio urbano, en la OSI Bilbao-Basurto, que presta atención a 376.746 habitantes (1 de enero de 2016) en 22 unidades de atención primaria, en las que trabajan 228 médicos/as de familia.
Selección de participantes
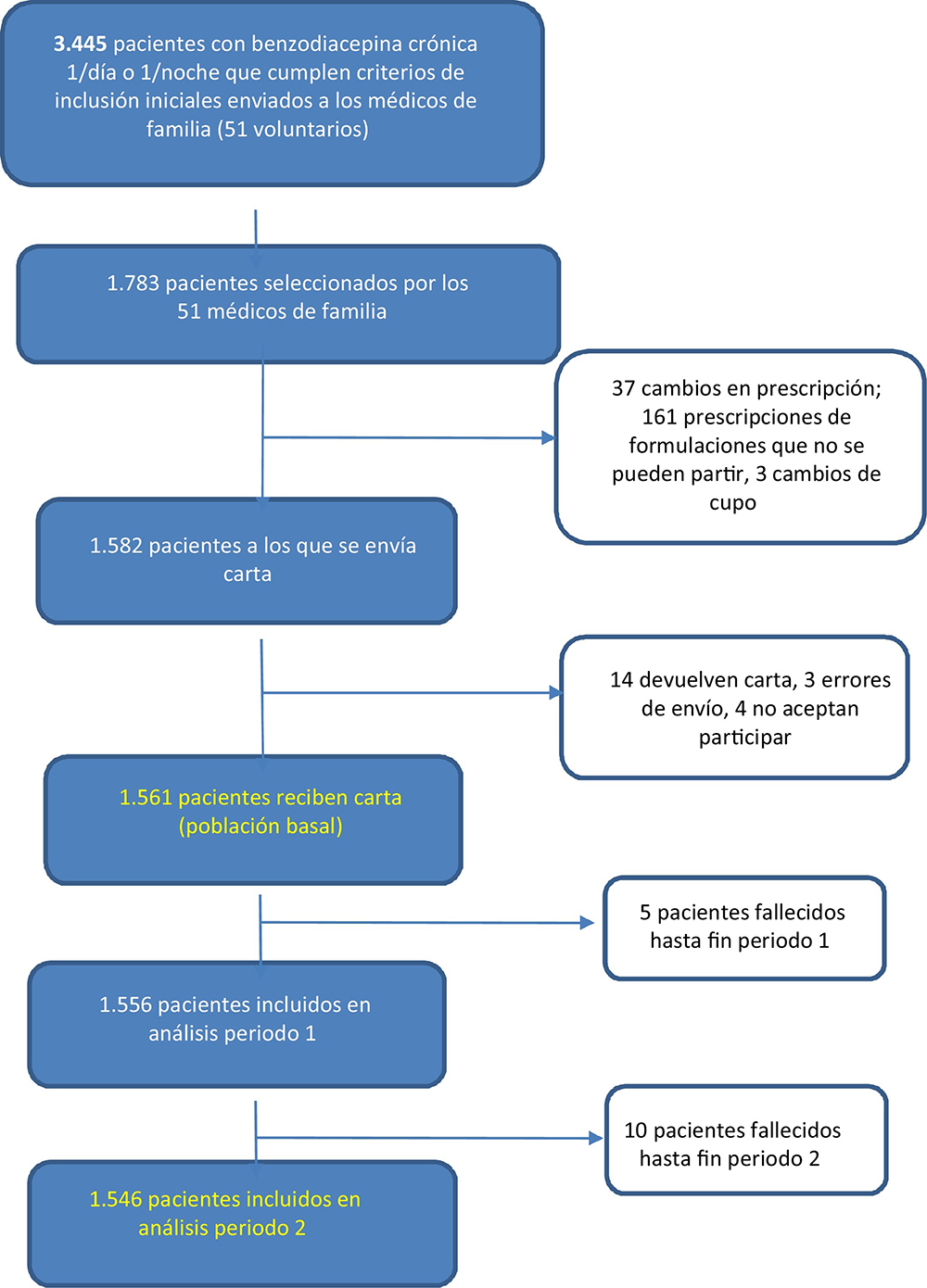
Se informó de la iniciativa a los/las médicos/as de familia a través de sus jefes/as en las unidades de atención primaria y se solicitó su participación. Desde el servicio de farmacia se envió a cada médico/a de familia participante un listado con los códigos de identificación de los/las pacientes candidatos/as de su cupo (Figura 1), a partir del cual se seleccionaron los/las pacientes según los siguientes criterios de inclusión: 1) benzodiacepina prescrita para tratamiento del insomnio (códigos ATC N05BA, N05CD o N05CF); 2) benzodiacepina prescrita en el sistema electrónico con una duración de más de 3 meses; 3) una sola benzodiacepina, cada 24 horas y en forma farmacéutica fraccionable; y 4) que el/la médico/a de familia considerase apropiada la intervención. Se establecieron los siguientes criterios de exclusión: 1) comorbilidad psiquiátrica; 2) epilepsia; 3) demencia; y 4) pacientes en cuidados paliativos.
Para facilitar la selección, el servicio de farmacia excluyó previamente de los listados a los/las pacientes que en su historial farmacoterapéutico presentaban: 1) benzodiacepina con pauta distinta de una al día; 2) dos o más benzodiacepinas; 3) antipsicóticos; 4) antiepilépticos, excluyendo pregabalina y gabapentina; 5) dos o más antidepresivos; o 6) fármacos para el tratamiento de la demencia.
El estudio se planteó como una intervención abierta a todos/as los/las médicos/as de familia que quisieran participar. No obstante, se calculó un tamaño de muestra mínimo, teniendo en cuenta un descenso esperado del consumo de benzodiacepinas en un 15% de la población basado en los resultados de estudios previos16, para lo que una muestra de 195 personas permitiría estimar la verdadera proporción de disminución de consumo en la población con un 95% de confianza y una precisión de ± 5%.
Intervención
Una vez seleccionadas las personas candidatas, se envió la Benzocarta entre los días 31 de mayo y 1 de junio de 2016 a la dirección postal de cada paciente con los siguientes materiales:
- Carta personalizada firmada por su médico/a de familia en la que se indicaba el fármaco prescrito, informando sobre los riesgos a largo plazo de las benzodiacepinas, proponiendo su retirada escalonada e invitando a consultar si fuera preciso (véase el Apéndice Aonline).
- Hoja explicativa sobre cómo realizar la reducción gradual (véanse Apéndices B, B.1 y B.2online) y recomendaciones sobre higiene del sueño (véase Apéndice Conline).
Mediciones
Las variables principales evaluadas fueron:
- El abandono del tratamiento (sin dispensaciones) a los 6 y 12 meses.
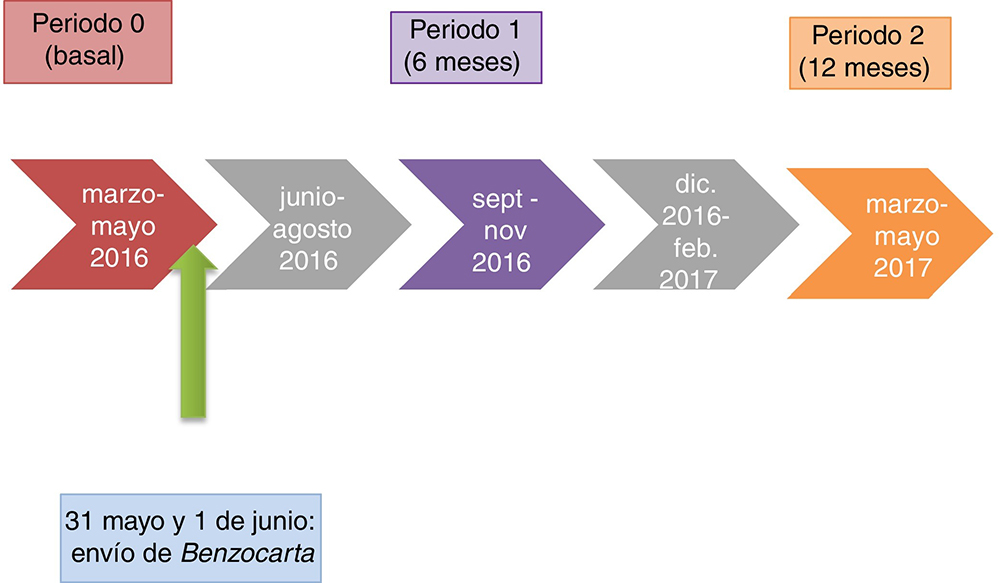
- La dosis total dispensada en miligramos equivalentes de diazepam. Se estableció una Tabla de equivalencias12,17 (véase Apéndice Donline) y se calculó la dosis total dispensada según las dispensaciones electrónicas en los 3 meses previos a cada periodo de medición (0, 6 y 12 meses) (Figura 2) para evaluar la disminución, el mantenimiento y el aumento de dosis, y realizar la comparación de medias entre periodos.
- La carga de trabajo de la intervención, mediante el registro por parte de los/las profesionales del número y el tipo de consultas motivadas por la carta.
- La aceptación de la carta, y los aspectos positivos y negativos de la intervención, mediante un cuestionario on line de cinco preguntas dirigido a los/las médicos/as de familia (véase el Apéndice Eonline).
Además, se recogieron las variables edad, sexo, código de aportación de la tarjeta sanitaria individual, principio activo, tiempo de consumo (˂ 1 año, 1-4 años o ˃ 4 años) y dosis diaria prescrita. La información se extrajo de forma anonimizada a través de Oracle Bussines Inteligence, aplicación corporativa que contiene información de la actividad asistencial, incluyendo la receta electrónica.
Análisis estadístico
En el análisis descriptivo, las variables categóricas se describen en porcentajes de frecuencias y las variables cuantitativas continuas se presentan como media y desviación estándar. Para la comparación de medias apareadas se utilizó la prueba t de Student tras aceptar la hipótesis de normalidad de las variables. Se utilizó el paquete estadístico SPSS v.23.
Aspectos éticos y de confidencialidad
El estudio fue aprobado por el Comité Ético de Investigación Clínica del Hospital Universitario de Basurto. En la carta se informaba sobre la confidencialidad de los datos y se ofrecía la posibilidad de negarse a participar. Los datos se procesaron conforme al Real Decreto 1720/2007, de 21 de diciembre. Una vez enviadas las cartas, los datos personales no se volvieron a utilizar y el análisis fue anonimizado.
Resultados Participantes y seguimiento
Participaron en el estudio de forma voluntaria el 22% de los/las médicos/as de familia (51 de 228), pertenecientes a 15 de las 22 unidades de atención primaria (Tabla 1). De los/las 3.445 candidatos/as, se envió la Benzocarta a 1582 seleccionados/as por sus médicos/as de familia (Figura 1). Se excluyeron del análisis 21 pacientes (3 errores de envío, 14 devoluciones de carta y 4 rechazaron participar), y 5 pacientes fallecieron antes y 10 después de los 6 meses tras la intervención, con lo que quedaron para el análisis 1.556 y 1.546 pacientes en los periodos 1 y final, respectivamente. La Tabla 2 recoge las características basales de los/las pacientes incluidos/as. La media de edad fue de 69,3 años, y el 74,3% eran mujeres. Las benzodiacepinas más prescritas fueron lorazepam y lormetazepam, y el 90% llevaba más de 1 año tomándola.
Tabla 1. Características de los/las médicos/as de familia participantes en la intervención y del total de médicos/as de familia de la organización asistencial
| Médicos/as de familia participantes (n=51) | Médicos/as de familia de la OSI Bilbao-Basurto (n=228) | |
|---|---|---|
| Sexo | 75% mujeres | 66% mujeres |
| Edad (media) | 51,1 años | 53,9 años |
| Pacientes por cupo (media) | 1.419 | 1.435 |
| Prescripción de benzodiacepinas en 2015 (media) | 101,18 DHD | 101,77 DHD |
DHD: dosis diaria definida por mil habitantes y día.
Tabla 2. Características basales de los pacientes participantes
| N (pacientes que recibieron la carta) | 1.561 |
|---|---|
| Sexo | |
| Mujeres | 1.160 (74,3%) |
| Hombres | 401 (25,7%) |
| Edad (años) | |
| Media (DE) | 69,3 (12,5) |
| Edad (tramos) | |
| <55 años | 209 (13,4%) |
| 55-70 años | 554 (35,5%) |
| 70-80 años | 484 (31,0%) |
| > 80 años | 314 (20,1%) |
| Benzodiacepina prescrita a | |
| Lorazepam | 728 (46,6%) |
| Lormetazepam | 526 (33,7%) |
| Zolpidem | 162 (10,4%) |
| Alprazolam | 67 (4,3%) |
| Diazepam (solo o en asociación) | 60 (3,8%) |
| Otras | 18 (1,1%) |
| Dosis prescrita (mg equiv. diazepam) | |
| Media (DE) | 5,66mg (2,7) |
| Tramo dosis | |
| Dosis baja (≤ 5mg equiv. diazepam) | 1.291 (82,7%) |
| Dosis intermedia (5-10mg equiv. diazepam) | 250 (16,0%) |
| Dosis alta (> 10mg equiv. diazepam) | 20 (1,3%) |
| Tiempo de consumo | |
| <1 año | 162 (10,4%) |
| 1-4 años | 869 (55,7%) |
| > 4 años | 530 (34,0%) |
DE: desviación estándar. aSolo se incluyen benzodiacepinas en comprimidos y de liberación rápida.
Abandono del consumo de benzodiacepinas
A los 6 meses del envío de la carta, 281 pacientes a quienes se había dispensado alguna benzodiacepina en el periodo basal abandonaron el tratamiento, y a los 12 meses esta cifra subió a 339 pacientes, lo que representa el 18,1% (intervalo de confianza del 95% [IC95%]: 16,1-20,0) y el 21,9% (IC95%: 19,9-24,0) de la población total en cada periodo, respectivamente. A los 12 meses del envío de la carta, el 18,8% (IC95%: 16,9-20,8) disminuyó el consumo de benzodiacepinas, mientras que el 40,4% (IC95%: 38,0-42,9) mantuvo la dosis y el 18,8% (IC95%: 16,9-20,8) aumentó su consumo.
No se encontraron diferencias en la reducción del consumo de benzodiacepinas al realizar el análisis en función del sexo, el grupo de edad, el código de la tarjeta sanitaria individual, el principio activo ni el tiempo de consumo.
Reducción de las dosis dispensadas de benzodiacepinas
Se observó una reducción estadísticamente significativa (p <0,01) de la dosis total dispensada al año de la intervención. La media de la diferencia entre los periodos 2 y 0 fue de 89mg equivalentes de diazepam (IC95%: 72,2-105,7), que se corresponde con un 20,1% de reducción de la dosis total dispensada (Tabla 3). No se encontraron diferencias significativas en esta variable entre los periodos 1 y 2.
Tabla 3. Diferencias en el consumo medio de benzodiacepinas por paciente antes y después de la intervención
| Media de consumo DTD preintervención (mg equiv. diazepam) | Media de consumo DTD postintervención (mg equiv. diazepam) | Media de la diferencia de la DTD (mg equiv. diazepam) | IC95% | |
|---|---|---|---|---|
| Periodo 0-1: 4-6 meses tras intervención (N=1.556) | 441,93 | 350,37 | 91,56 | 76,52-106,61p <0,01 |
| Periodo 0-2: 10-12 meses tras intervención (N=1.546) | 442,12 | 353,15 | 88,97 | 72,24-105,71p <0,01 |
DTD: dosis total dispensada; IC95%: intervalo de confianza del 95%. Prueba t para muestras emparejadas.
Otros resultados
Respecto a la carga de trabajo adicional que ocasionó la Benzocarta, según los registros de los/las médicos/as de familia participantes, 287 pacientes (18,4%) realizaron alguna consulta motivada directamente por la intervención, la mayoría consultas presenciales dentro de los primeros 6 meses.
Según el cuestionario (82% de respuestas), el 79% de los/las médicos de familia consideraron que la aceptación de la carta por parte de sus pacientes había sido buena. En cuanto a los aspectos positivos de la intervención, señalaron que es sencilla (74%) y que consume poco tiempo (50%). Entre los aspectos negativos destacaron la necesidad de revisar listados (37,5%) y que había motivado un aumento de las consultas (25%).
Discusión
El envío de una carta con información sobre los riesgos del consumo prolongado de benzodiacepinas por parte del/de la médico/a de familia, junto con una propuesta de retirada escalonada, consiguió que el 22% de los/las pacientes abandonaran las benzodiacepinas y que el 19% disminuyeran la dosis a los 12 meses. Consideramos que el impacto de la intervención es relevante y que puede ser una estrategia útil para abordar la desprescripción de benzodiacepinas en una población amplia.
Nuestros resultados arrojan tasas de abandono similares a las de otros estudios. En un metaanálisis de tres ensayos clínicos aleatorizados16 realizados en el Reino Unido se observaron reducciones del 20-35% en el consumo de benzodiacepinas con intervenciones mínimas (carta del/de la médico/a de familia), frente a disminuciones del 10-15% en los grupos control. En un estudio controlado no aleatorizado realizado en Holanda con una intervención similar19, el porcentaje de pacientes que abandonaron las benzodiacepinas a los 6 meses fue del 24% en el grupo experimental frente al 12% en el grupo control. Más recientemente, un estudio canadiense evaluó la intervención a través del envío postal de un folleto de autoayuda para la reducción de las benzodiacepinas, con la participación de las oficinas de farmacia20. A los 6 meses, el 27% de los/las pacientes habían abandonado las benzodiacepinas, frente al 5% del grupo control. Nuestro trabajo contribuye a fortalecer los resultados de estos estudios, añadiendo la utilidad de haber sido realizado en nuestro entorno.
La mayoría de las intervenciones ensayadas para la retirada de benzodiacepinas tienen en común que buscan la participación del paciente, aumentando su motivación, mejorando su conocimiento sobre los fármacos (riesgos de su uso prolongado) y ofreciendo un plan para su retirada21. La Benzocarta está basada en las cartas de los estudios previos19,20 e incluye todos sus componentes, pero a diferencia de ellas no obliga a los/las pacientes a mantener un contacto directo con el personal sanitario. Esto sugiere que, a pesar de que la intensidad de la intervención sea menor que en la entrevista estructurada18, también sirve para aumentar el conocimiento y la percepción de riesgo sobre las benzodiacepinas, de modo que los/las pacientes se planteen la retirada del fármaco inapropiado22. Habitualmente es necesaria una conversación para llevar a cabo la desprescripción23, y esta se fundamenta en la relación médico-paciente24, pero con la Benzocarta este trabajo se realizaría de forma diferida, cuando los/las médicos de familia seleccionaran a su juicio a los/las pacientes candidatos y les enviaran la carta.
En nuestro estudio, solo el 18% de las personas participantes consultaron directamente con su médico/a de familia por motivo de la Benzocarta, en comparación con el estudio canadiense, en el cual el 62% contactaron con su médico/a o farmacéutico/a 20. En comparación con otra intervención propuesta como «breve» ensayada en otra comunidad, en la que convocaban a los/las pacientes por carta a la consulta, destacan los 25-44 minutos que emplearon por paciente25. En el estudio Benzored se emplearon 20 minutos en la entrevista estructurada y 12 minutos de media en la visita de seguimiento17. Lo más relevante de la Benzocarta es que no prevé una visita presencial, lo que la confirma como una verdadera intervención mínima fácilmente integrable en la práctica.
Aunque no realizamos un análisis de coste-efectividad como tal, dado que las benzodiacepinas son medicamentos económicos, más que el ahorro en el gasto farmacéutico, los verdaderos costes evitados son los derivados de los efectos adversos, principalmente caídas y sus consecuencias4. El coste de los materiales enviados supuso un total de 1.297 € (0,82 € por carta enviada), considerando el resto de las actividades como parte de las funciones habituales de los profesionales, como la identificación de pacientes con medicamentos potencialmente inadecuados por los/las farmacéuticos/as de atención primaria o la revisión del tratamiento por parte de sus médicos/as. Se estimó en 90 minutos el trabajo del/de la médico/a de familia en la selección de pacientes a partir de los listados enviados, y 1 hora de trabajo administrativo por cada 150 cartas enviadas. Estudios previos han demostrado que intervenciones de este tipo son coste-efectivas26.
Quedaría pendiente conocer el efecto de la intervención a largo plazo, que según estudios similares se podría mantener incluso 10 años después. En el estudio holandés, entre los/las pacientes que habían abandonado por completo las benzodiacepinas a los 3 meses, el porcentaje de abstinencia fue del 58,8% a los 10 años, y quienes no consiguieron mantener la abstinencia realizaron un consumo más adecuado (uso intermitente y dosis más bajas)27. Esto podría deberse a que los/las pacientes adquieren un mayor conocimiento y hacen un mejor uso de los fármacos, con lo que estas intervenciones podrían contribuir favorablemente a su empoderamiento28. Tampoco puede descartarse que intervenciones de este tipo contribuyan a un cambio en la cultura de prescripción29, y que los/las médicos participantes adquieran mayor percepción del riesgo de las benzodiacepinas y más sensibilización con su uso prudente, lo que podría contribuir a un efecto más allá de la propia intervención.
Las claves de la intervención han sido, a nuestro juicio, disponer de un material institucional de calidad que aporta información sencilla y clara, y la adecuada selección de los/las pacientes por los/las médicos/as de familia que conocen y atienden a esa población.
Nuestro grupo ha ensayado una intervención similar para la desprescripción de inhibidores de la bomba de protones en pacientes sin enfermedad digestiva, de los que igualmente existe un sobreuso30, y también se han obtenido buenos resultados (pendiente de publicación). Del mismo modo, se están ensayando intervenciones que abordan de manera simultánea varios grupos farmacológicos31.
El criterio utilizado para la selección de participantes fue que tuvieran una prescripción electrónica de benzodiacepinas activa, sin considerar si el medicamento había sido dispensado o no. Esto dio lugar a que se incluyeran en el estudio 200 pacientes con la prescripción activa, pero que no habían recogido los hipnóticos de la farmacia en los 3 meses anteriores al envío de la Benzocarta. Esta circunstancia podría haber subestimando el efecto real de la intervención, ya que si se hubiera dirigido exclusivamente a pacientes con consumo diario y regular, los resultados habrían sido previsiblemente mejores. Excluyendo a dichos pacientes del análisis, la tasa de abandonos al año ascendería al 25,1% (IC95%: 22,8%-27,5%). Es posible que los/las pacientes que tienen una benzodiacepina prescrita diaria pero no la retiran de la farmacia tengan un patrón de consumo irregular y no continuado. Esto explicaría, en parte, que un 18% de pacientes aumentara el consumo de benzodiacepinas en nuestro estudio, si bien este dato requiere una evaluación en mayor profundidad para conocer sus causas y poder descartar que se trate de una consecuencia negativa de la intervención.
La principal limitación de nuestro estudio es no disponer de grupo control. Se decidió utilizar el diseño antes-después buscando una intervención con el mínimo impacto en la carga de trabajo de los/las profesionales. No obstante, es poco probable que la diferencia observada se produjera en ausencia de intervención en el periodo de tiempo estudiado.
El hecho de que solo participaran médicos/as de familia voluntarios/as, más que una limitación, lo consideramos parte esencial de la intervención. Los/las médicos/as de familia firman y envían la carta, lo que supone que aceptan su contenido y son favorables a proponer la retirada de los fármacos32 (facilitadores), en contraste con lo que ocurre en otras ocasiones en las que el/la médico/a desanima al paciente22 (barreras), motivo más frecuente por el cual las personas que recibieron la carta no iniciaron la retirada en el estudio canadiense20. Consideramos, por tanto, que el efecto de la intervención será extrapolable siempre que la selección de pacientes se realice de forma cuidadosa por parte de los/las médicos/as de familia, y que también dependerá de la relación médico-paciente33.
Otra limitación es que, debido a su carácter de intervención mínima, no se realizó un seguimiento individualizado de los/las pacientes, por lo que no se registraron posibles efectos adversos de la intervención, aunque consideramos que los/las médicos/as de familia los habrían notificado (en especial si hubiesen sido clínicamente relevantes). Además, existen suficientes evidencias de que la retirada escalonada de benzodiacepinas es segura18,20.
En conclusión, la Benzocarta se ha mostrado útil para disminuir el consumo de hipnóticos en nuestro medio, es una intervención sencilla y factible en el ámbito de la atención primaria, permite intervenir sobre poblaciones amplias e incluso puede repetirse periódicamente. Serían necesarios estudios controlados para confirmar la eficacia de este tipo de intervención.
¿Qué se sabe sobre el tema?
El consumo de benzodiacepinas en España es muy alto, por lo que adquiere la magnitud de problema de salud pública. Existen diversas estrategias de desprescripción para estos fármacos que se han mostrado eficaces; entre ellas, la intervención mínima, que se ha ensayado en otros países y de la que desconocemos su eficacia en nuestro medio.
¿Qué añade el estudio realizado a la literatura?
La Benzocarta disminuyó el consumo de hipnóticos en pacientes con insomnio seleccionados por sus médicos de familia, sin suponer un aumento de la carga de trabajo para los profesionales. Es una intervención sencilla, factible, sin coste elevado y que permite intervenir sobre poblaciones amplias de forma simultánea.