Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.78 no.6 jun. 2003
COMUNICACIÓN CORTA
ALUCINACIONES VISUALES COMPLEJAS EN UN
PACIENTE CON DÉFICIT VISUAL SEVERO EN AMBOS
OJOS (SÍNDROME DE CHARLES BONNET)
COMPLEX VISUAL HALLUCINATIONS IN A PATIENT WITH
BILATERAL VISUAL IMPAIRMENT (CHARLES BONNET
SYNDROME)
ASENSIO SÁNCHEZ VM1, MERINO NÚÑEZ F2, RIVAS PASTORIZA A1
| RESUMEN Objetivo/Métodos: Describir la presencia de alucinaciones visuales complejas en una mujer de 69 años con degeneración macular bilateral y catarata unilateral. Tenía orientación y cognición normal y ningún síntoma psiquiátrico. Palabras clave: Charles Bonnet, alucinaciones visuales.
| SUMMARY Purpose/Methods: To report the occurrence of complex visual hallucinations in a 69-year-old female with bilateral age-related macular degeneration and unilateral cataract. Her orientation and cognition were normal and she showed no evidence of psychiatric symptoms. Key words: Charles Bonnet, visual hallucinations.
|
Recibido:24/1/03. Aceptado: 22/5/03.
Hospital General del SACYL, Medina del Campo. Valladolid. España.
1 Doctor en Medicina.
2 Licenciado en Medicina.
Correspondencia:
Víctor M. Asensio Sánchez
Hospital General Servicio Castellano-Leonés de Salud
Servicio de Oftalmología
Medina del Campo (Valladolid)
España
INTRODUCCIÓN
El Síndrome de Charles Bonnet (SCB) es un cuadro de alucinaciones visuales complejas, persistentes y continuas en ausencia de psico-patología, que aparecen en pacientes con deficiencia visual bilateral severa (1-3). El reconocimiento de este síndrome es de gran importancia para el oftalmólogo, puesto que puede evitar que estos pacientes sean tratados como enfermos mentales. Se describe el caso de un paciente con SCB.
CASO CLÍNICO
La paciente era una mujer de 69 años de edad en tratamiento psiquiátrico desde hacía 1 año que acudió a consulta para el estudio de una maculopatía en el ojo izquierdo (OI).
No tenía antecedentes familiares de interés, y como antecedentes personales destacaba el tratamiento psiquiátrico con paroxetina (Seroxat®, GlaxoSmithKline) y un cuadro en el ojo derecho (OD) que no supo describir, pero a raíz del cual perdió visión en ese ojo.
La paciente refería que desde hacía 1,5 años veía imágenes de mujeres que salían de las paredes de su casa (dos jóvenes y una mayor). La visión de éstas era casi continua, e incluso durante la consulta las podía ver con colores muy intensos. En un principio esta situación le generaba gran ansiedad y miedo, pero ultimamente ya no. No presentaba alucinaciones auditivas, olfativas ni somestésicas. Siempre se resistió a ir a un psiquiatra pues ella era consciente de que esas imágenes no podían ser reales. Sin embargo, últimamente la sensación llegaba a se tan real, que incluso les hablaba.
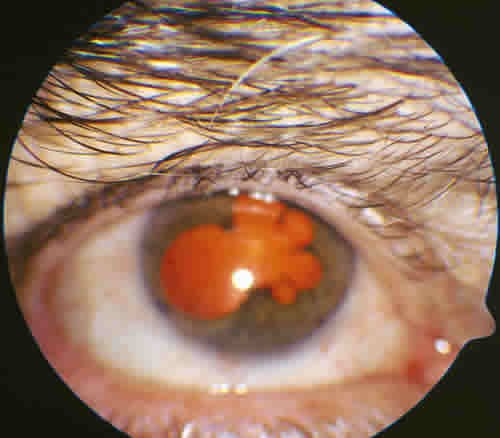
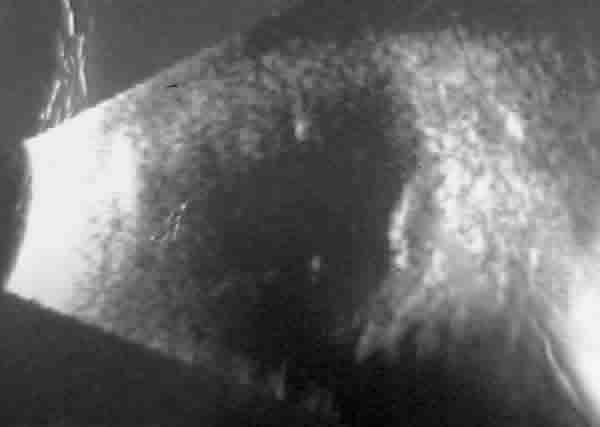
En la exploración oftalmológica se observó en el OD una agudeza visual de percepción y mala proyección de luz, signos de iridociclitis antigua con sinequias irido-cristalinianas en los 360º y catarata nuclear central que impedía ver el fondo sin dilatar (fig. 1). En el momento de la exploración el ojo no presentaba signos de inflamación activa. La ecografía mostró un levantamiento macular secundario a degeneración macular asociada a la edad (DMAE, fig. 2). En el OI la agudeza visual era de movimientos de manos, con el polo anterior normal, apreciándose en el fondo de ojo una DMAE en estadio final (fibrosis).
Fig. 1. OD. Midriasis medicamentosa: sinequias iridocristalinianas reflejo de un procesoinflamatorio intraocular antiguo, que la paciente no supo referir. Catarata nuclear. Fig. 2. OI. Ecografía modo B: DMAE con desprendimiento neurosensorial. En el OD presentaba una DMAE
exudativa final.
DISCUSIÓN
El SCB es un cuadro poco conocido por el médico de atención primaria y por el oftalmólogo en particular. Se define por la presencia de alucinaciones visuales más o menos complejas en personas sin patología psicológica o psiquiátrica concurrente (1-3). Las alucinaciones visuales aparecen en procesos psiquiátricos, neurológicos, por fármacos (2,4) y oftalmológicos, pero las asociadas al SCB generalmente son en personas mayores con déficit visual bilateral, afectando al 11% de esta población, por lo que son más frecuentes de lo que se describen. El SCB se ha descrito asociado a enucleación, neuritis óptica, retinopatía diabética, retinopatía pigmentaria, translocación macular, degeneración macular, neovascularización coroidea, agujero macular, fotocoagulación retiniana, cataratas y glaucoma.
Santhouse et al (3) observaron que el 71% de los casos con SCB eran mujeres, ciegas o prácticamente ciegas (el 73% tenían agudeza visual de contar dedos), presentaban DMAE (60%), glaucoma (12%), catarata (3%) y una miscelánea de procesos oftalmológicos (18%). El 45% de los pacientes estudiados tuvieron alucinaciones durante más de 4 años y un 23% las tenían de forma constante.
Actualmente se piensa que el SCB responde a fenómenos de escape cerebral (5). Las alucinaciones en color están muy relacionadas con la DMAE, en este proceso la pérdida de conos es evidente y mayor cuanto más avanza la enfermedad, por lo que las alucinaciones en color serían el resultado de una pérdida del estímulo aferente a las áreas visuales V1-V2 que conllevaría a su hiper-excitabilidad (5).
El caso descrito es de interés porque la paciente era considerada y tratada como enferma psiquiátrica, y porque las alucinaciones eran constantes y bien elaboradas. Al igual que el resto de casos descritos (1,3) este paciente tenía un déficit visual importante en ambos ojos. Se descartó patología psiquiatría y neurológica subyacente.
El SCB, infrecuentemente reconocido en la práctica clínica, debe ser considerado entre los diagnósticos diferenciales en los pacientes con alucinaciones, especialmente si tienen patología retiniana. Estos pacientes no deben ser tratados como enfermos mentales, y aunque actualmente no hay tratamiento específico para este síndrome, explicar al paciente el proceso es beneficioso para él y puede mejorar su evolución.
BIBLIOGRAFÍA
1. Asensio Sánchez VM. Síndrome de Charles Bonnet. An Med Interna 2002; 19: 492. [ Links ]
2. Menon GJ, Rahman I, Menon SJ, Dutton GN. Complex visual hallucinations in the visually impaired: the Charles Bonnet Syndrome. Surv Ophthalmol 2003; 48: 58-72. [ Links ]
3. Santhouse AM, Howard RJ, ffytche DH. Visual hallucinatory syndromes and the anatomy of the visual brain. Brain 2000; 123: 2055-2064. [ Links ]
4. Fernandes LH, Scassellati-Sforzolini B, Spaide RF. Estrogen and visual hallucinations in a patient with Charles Bonnet syndrome. Am J Ophthalmol 2000; 129: 407. [ Links ]
5. Burke W. The neural basis of Charles Bonnet hallucinations: a hypothesis. J Neurol Neurosur Psychiatry 2002; 73: 535-541. [ Links ]