Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.79 no.11 nov. 2004
ARTÍCULO ORIGINAL
FACOEMULSIFICACIÓN EN OJOS POST-VITRECTOMÍA PARS PLANA
PHACOEMULSIFICATION CATARACT SURGERY IN VITRECTOMIZED EYES
SUÁREZ-TATÁ M1, VILLASEÑOR-DÍEZ J2, SUÁREZ-TATÁ LM3, SUÁREZ-LICONA AM3,
GARCÍA-GARDUÑO LM4, QUIROZ MERCADO H5, VILLAR KURI J6
| RESUMEN Objetivo: Determinar las complicaciones intra y postoperatorias en ojos de pacientes post-vitrectomizados que ameritan cirugía de catarata con técnica de facoemulsificación. Palabras claves: Facoemulsificación, post-vitrectomía. | SUMMARY Objective: This study focuses on determining the intra- and post-operative complications stemming from technical difficulties, anatomical aspects, intraoperatory management and visual outcome of post-vitrectomized patients that undergo phacoemulsification. Key words: Phacoemulsification, post-vitrectomy. |
Recibido: 13/3/04. Aceptado: 25/11/04.
Asociación para Evitar la Ceguera en México I.A.P. México.
1 Becario del Servicio de Segmento Anterior. Clínica 3.
2 Adscrito del Servicio de Segmento Anterior. Clínica 5.
3 Becario del Servicio de Retina.
4 Jefe del Servicio de Clínica 3.
5 Jefe del Servicio de Retina.
6 Jefe de Servicio de Clínica 5.
Correspondencia:
Moravia Suárez-Tatá
Asociación para Evitar la Ceguera en México I.A.P.
Vicente García Torres, n.º 46
Colonia San Lucas Coyoacán
México
E-mail: morasuata@hotmail.com / jaimevilladiez@hotmail.com
INTRODUCCIÓN
La vitrectomía pars plana (VPP) se realiza de forma rutinaria para el manejo de diferentes patologías vítreo-retinianas, siendo la progresión y desarrollo de catarata, una complicación presente en casi el 100% de estos ojos en un período de 2 años de seguimiento (1).
El mecanismo por el cual esto ocurre es desconocido pero existen varias hipótesis al respecto, tales como: a) El toque mecánico del cristalino, el gas o silicona utilizados para tamponamiento. b) La presencia de sangre e inflamación. c) La composición química de las soluciones de infusión. d) El vítreo como factor de barrera o amortiguador protegiendo al cristalino de la cataratogénesis (2). Además se han descrito como factores importantes para la formación de la catarata: la edad de los pacientes, el tiempo de duración de la cirugía vitreorretiniana previa (3).
El reto diagnóstico es determinar si la disminución visual se debe a la presencia de la catarata o a la enfermedad vitreorretiniana de base (4).
Estos ojos son de alto riesgo para presentar complicaciones durante la facoemulsificación y posterior a ésta, debido a la disminución del volumen vítreo, alta densidad de la catarata, la inflamación quirúrgica previa causada por la vitrectomía, y la naturaleza de la enfermedad subyacente (5-7).
MATERIAL Y MÉTODOS
Todos los pacientes a quienes se les realizó vitrectomía previa en nuestra institución y que tenían indicación de cirugía de catarata fueron captados en el Servicio de Retina y referidos para facoemulsificación, la cual fue realizada por dos cirujanos adscritos del Departamento de Segmento Anterior de nuestro centro. Desde abril 2002 hasta noviembre 2002 con un seguimiento no menor de 6 meses (8 meses – 42 meses). Las variables estudiadas fueron: edad, sexo, ojo afectado, patología vitreorretiniana que resultó indicación para la VPP, tiempo transcurrido entre la VPP y la facoemulsificación y la capacidad visual (CV) en el momento de la cirugía de catarata. Los criterios de inclusión fueron: la presencia de una retina aplicada, el antecedente de sólo una cirugía vitreorretiniana realizada en nuestro hospital, y un deterioro visual atribuible a la presencia de catarata. A la biomicroscopía encontramos: alteraciones pupilares (miosis, sinequias posteriores, atrofia sectorial del iris, rubeosis), grado de catarata reportándola como nuclear, cortical, subcapsular posterior y total si el 100% del cristalino estaba opacificado. En los casos de aquellos pacientes que tenían la cavidad vítrea ocupada por silicona, se tomó en consideración el índice de refracción y la velocidad del ultrasonido en este medio (980-1.040 m/seg). Para determinar la potencia de la lente intraocular (LIO) en un ojo en el cual debía permanecer la silicona, se le adicionó al poder calculado para emetropia 3,5 dioptrías. Si fue programada la remoción de la silicona, no hubo que realizar estas correcciones.
La cirugía de catarata fue realizada con facoemulsificación córnea clara, con técnica de stop-chop o faco-chop y colocación de LIO acrílica plegable, previa colocación de cánula de infusión en sector temporal inferior cuando la silicona debía ser retirada. Fue utilizado el equipo Legacy 20000 de Alcon®. Se utilizó anestesia peribulbar. Los pacientes fueron valorados al 1, 7, 15, 30, 60, 180 días de post-operatorio. Le fue indicado tratamiento tópico con antibióticos y esteroides por 15 días como mínimo.
Se realizó el análisis estadístico de los resultados con pruebas no paramétricas: Prueba de los rangos con signo de Wilcoxon, el índice estadístico exacto de Fisher y el Chi cuadrado.
RESULTADOS
Fueron sometidos a cirugía de catarata 25 ojos de 25 pacientes con edades entre 9 y 76 años con una desviación estándar de 16,67 años. El 44% (11) fueron derecho y el 56% (14) izquierdo. El 56% fue de sexo femenino (14) y el 44% masculino (11). El 44% de los ojos (11 ojos) tenían una CV pre-quirúrgica de cuenta dedos (CD), el 36% (9 ojos), de movimiento de manos (MM), mientras que la CV a los seis meses de seguimiento, el 60% de los ojos (15) presentó CD, el 24% obtuvo entre 1 a 4/10 (7 ojos) (fig. 1). Las indicaciones para la vitrectomía previa fueron: hemorragia vítrea (HV) y desprendimiento de retina (DR) en 32% cada uno, agujero macular 16%, desprendimiento de retina traccional asociado a hemorragia vítrea 12% y membrana epirretiniana en 8%.
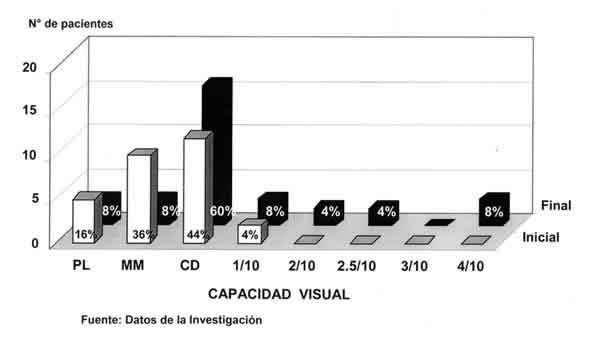
Fig. 1. Técnica de facoemulsificación en ojos postvitrectomía pars plana.
Distribución según la agudeza visual pre-operatoria y post-operatoria.
El material de tamponamiento utilizado con mayor frecuencia fue la silicona: 44% (11 ojos) seguido por C3F8: 20% (5 ojos), SF6 y SSB 16% cada uno (4 ojos) y aire: 4% (1 ojo). En cuatro casos fue retirada la silicona de la cavidad vítrea, en dos de ellos por vía anterior y dos por vía posterior. El tiempo promedio transcurrido entre la VPP y la facoemulsificación fue de 18,5 meses (rango entre 3 y 48 meses). Los hallazgos biomicroscópicos previos a la cirugía de catarata fueron: miosis 28% (7 ojos), seguida por sinequias posteriores 24% (6 ojos) (fig. 2). El 40% de los casos presentó catarata total (fig. 3). En el 84% de los ojos (21) fue realizado stop and chop como técnica de facoemulsificación y faco-chop y facoaspiración en el 8% (2 ojos), cada uno. El tiempo promedio de facoemulsificación empleado fue de 2,26 minutos.

Fig. 2. Técnica de facoemulsificación en ojos postvitrectomía pars plana.
Distribución según los hallazgos de la cámara anterior pre-operatorios.
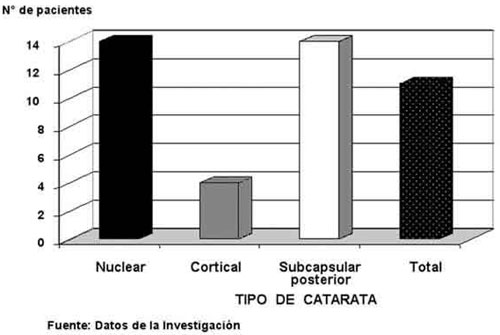
Fig. 3. Técnica de facoemulsificación en ojos postvitrectomía pars plana.
Distribución según el tipo de catarata.
Las complicaciones intraoperatorias más frecuentes fueron la cámara anterior inestable 24% (6 casos) seguida por el desgarro de la capsulorrexis anterior en 12% (3 casos) (fig. 4). En el 68% de los casos (17 ojos) la LIO fue colocada en la bolsa capsular, en el 20% fue colocada en el sulcus (5 casos) y en el 12% (3 casos) no le fue colocada LIO debido a la poca visualización existente por la inflamación corneal. La complicación post-operatoria más común fue la placa subcapsular posterior 28% (7 casos) y el edema corneal 16% (4 casos). Fue establecido como éxito la mejoría de una o más líneas de CV a los 6 meses de post-operatorio y como fracaso la no mejoría visual. Se obtuvo una diferencia estadísticamente significativa en el 52% de los casos entre la CV preoperatoria y la post-operatoria a los seis meses, considerando este porcentaje como éxito. En el 48% de los casos restantes, la CV se mantuvo igual excepto en un ojo el cual disminuyó una línea de CV por re-desprendimiento de retina. Se aplicaron pruebas de los rangos con signo de Wilcoxon a todas las variables estudiadas encontrándose que ninguna fue estadísticamente significativa como para influir en el éxito o fracaso del tratamiento quirúrgico, medido por el exacto de Fisher y por el Chi cuadrado.
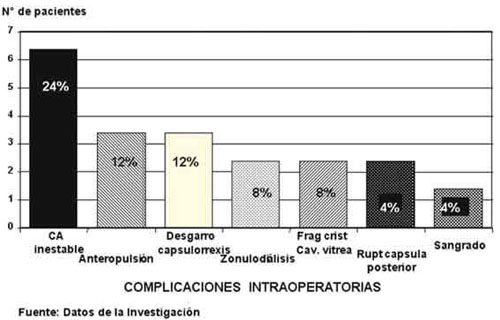
Fig. 4. Técnica de facoemulsificación en ojos postvitrectomía pars plana.
Distribución según las complicaciones intraoperatorias.
DISCUSIÓN
Es bien conocido el hecho de que los ojos sometidos a vitrectomía desarrollan catarata o ésta progresa. Federman y Schubert (8) describen en su estudio de 33 ojos post-VPP con silicona, que el 100% desarrolló catarata. En nuestra casuística, la extracción de catarata fue requerida a los 18,5 meses en promedio, este intervalo es similar a lo reportado en la literatura: Pinter et al (9) reportan 19 meses, McDermott 20 meses (10) y Grusha 18,4 meses (5).
La capacidad visual media preoperatoria en nuestra casuística fue de MM y la post-operatoria de CD. Comparando estos resultados con los reportados en la literatura, no se aprecia una mejoría visual significativa, sin embargo hay que tomar en cuenta que la CV inicial está determinada por la patología vitreorretineana de base: HV y DR en un 32% cada uno. También habría que considerar que el 44% de los ojos tenían silicona en cavidad vítrea y de éstos en 18% se dejó la silicona debido al estado de la retina. Los resultados visuales dependen del grado y severidad de la patología vítreo-retiniana de base, así podemos apreciar que las series consultadas en la literatura exhíben una mejoría visual importante debido a la poca frecuencia de patologías vitreorretinianas limitantes como retinopatía diabética, agujero macular, DR, membrana epirretiniana, coriorretinitis por citomegalovirus. Hutton et al (11) describen una mejoría visual de 20/40 o más en el 45% de los casos, Gruscha (5) en el 64% de los mismos. Entre los hallazgos biomicroscópicos encontrados previos a la cirugía de catarata figuran: miosis 28%, sinequias posteriores 24%, debilidad zonular 8%, rubeosis y atrofia pupilar 4% cada uno. A cuatro casos le fue retirada la silicona, dos por vía posterior y dos por vía anterior a través de una capsulorrexis circular contínua posterior planificada. Esta última vía reportada en la literatura (12,13) está indicada para aquellos casos que requieran tanto facoemulsificación como retirada del aceite de silicona con una retina estable. La creación de una capsulorrexis posterior además de prevenir la opacidad de la cápsula, favorece la retirada de la placa capsular que es común en éstos pacientes.
En la literatura existen estudios retrospectivos que valoran los hallazgos anatómicos más frecuentes en estos ojos y las complicaciones potenciales que pueden presentarse durante y después de la cirugía (4-7,9).
Entre los hallazgos anatómicos intraoperatorios más comunes en la literatura revisada (5,9,14) figuran debilidad zonular y placa de adherencia capsular posterior no detectable al examen biomicroscópico, excesiva movilidad de la cápsula posterior, presión positiva, profundidad inconstante de la cámara anterior, pupila con tendencia a la miosis y desgarros ocultos de la cápsula posterior. La miosis es un hallazgo frecuente en los ojos post-vitrectomizados siendo del 30,4% en la serie de Lacalle (14). Las complicaciones intraoperatorias más comunes fueron la cámara anterior inestable 24% y el desgarro de la capsulorrexis anterior: 12%, fenómeno de anteropulsión o presión positiva 12%, ruptura de la cápsula posterior, zonulodiálisis y fragmentos de cristalino a cámara vítrea con el 8% respectivamente y sangrado 4%. El fenómeno de antero y retropulsión observado en estos ojos es similar al descrito en ojos con alta miopía y con pseudoexfoliación. La complicación post-operatoria más común fue la placa subcapsular posterior 28% y el edema corneal 16%; este último mejoró satisfactoriamente con tratamiento esteroideo tópico a la semana de post-operatorio a partir de lo cual se indicó la reducción progresiva del mismo. Esto coincide con lo reportado en la literatura (5,9) en donde fue la placa subcapsular posterior la complicación post-operatoria más frecuente.
Autores como Grusha (5), Lacalle (14) y Pinter (9) concluyen que la facoemulsificación es la técnica más segura en los ojos que han tenido una cirugía de vitrectomía previa. Sin embargo, el cirujano debe reconocer las alteraciones morfológicas y los problemas que pudieran presentarse para así, reducir la frecuencia de complicaciones, realizar una técnica adecuada, y contribuir a una mejor rehabilitación visual.
Nuestra población fue muy peculiar ya que la mayoría poseían patologías vitreoretineanas complejas y limitantes para el pronóstico de agudeza visual.
Basándonos en la experiencia derivada de nuestro estudio aportaremos ciertas recomendaciones:
1. El paciente debe entender las limitaciones de la cirugía de catarata.
2. Deben explicársele las expectativas visuales reales basadas en la patología vitreo-retiniana.
3. Abordar estos ojos con cautela ante la real posibilidad de encontrar un núcleo de mayor consistencia de la que se aprecia biomicroscópicamente, debilidad zonular, variaciones en la profundidad de la cámara anterior, miosis intraoperatoria o desgarros ocultos de la cápsula posterior.
4. Las fluctuaciones de la cámara anterior, como el fenómeno de antero y retropulsión pueden minimizarse manteniendo la botella de infusión baja.
5. Estas fluctuaciones de la cámara anterior y la miosis pueden resultar incómodas en pacientes que son intervenidos con anestesia tópica, por ello recomendamos el uso de anestesia peribulbar.
6. Utilizar maniobras para elongación pupilar en caso de miosis.
7. Realizar una lenta y cuidadosa hidrodisección por la posibilidad de existir un desgarro oculto en la cápsula posterior causado por la VPP previa.
8. Deben evitarse maniobras que empujen el cristalino durante la facoemulsificación y ocasionen trauma zonular.
9. De realizarse una capsulotomía posterior para eliminar la placa posterior, esta debe ser de menor tamaño que la óptica de la LIO.
10. En ojos que ameriten retirada de silicona puede realizarse una capsulotomía posterior y retirarla por vía anterior, previa colocación de una cánula de infusión vía pars plana o con un mantenedor de cámara anterior.
11. Es muy importante realizar el cálculo correcto de la LIO en caso de que la cavidad vítrea esté ocupada por silicona, siendo lo ideal tener la medición del eje artero-posterior previo a la colocación de la silicona y/o tomar en cuenta la medición del ojo contralateral en caso de pacientes no anisométropes.
12. Se recomienda no colocar lentes intraoculares de silicona cuando exista alta probabilidad de colocar silicona en el segmento posterior, ya que éste se adhiere irreversiblemente a la LIO de silicona alterando la calidad óptica de la misma. Deben colocarse LIO de: polimetilmetacrilato o acrílica.
13. A pesar de la experiencia necesaria para realizar este tipo de intervención por el cirujano de segmento anterior, recomendamos que dicho procedimiento sea asistido por un cirujano de segmento posterior para resolver cualquier contratiempo, valorar el estado de la retina y de ser necesario retirar cualquier tipo de tamponamiento, como la silicona.
La facoemulsificación en ojos post-vitrectomía pars plana que requieran de cirugía de catarata, es una técnica bastante segura y efectiva, teniendo en cuenta que el cirujano debe familiarizarse con los hallazgos y modificaciones anatómicas que presentan estos ojos. La capacidad visual puede mejorar significativamente luego de la cirugía de catarata, sin embargo, la cuantía de la misma estará determinada por la extensión y severidad de la patología vitreoretineana de base.
BIBLIOGRAFÍA
1. Braunstein RE, Airiani S. Cataract surgery results after pars plana vitrectomy. Curr Opin Ophthalmol 2003; 14: 150-154. [ Links ]
2. Edelhauser HF, Gonnering R, Van Horn DL. Intraocular irrigating solutions. A comparative study of BSS Plus and lactated Ringer´s solution. Arch Ophthalmol 1978; 96: 516-520. [ Links ]
3. Novak MA, Rice TA, Michels RG, Auer C. The crystalline lens after vitrectomy for diabetic retinopathy. Ophthalmology 1984; 91: 1480-1484. [ Links ]
4. Smiddy W. The Influence and Role of Vitreoretinal Surgery on Cataract Surgery. Cataract Surgery in Complicated Cases. SLACK 2000: 259-267. [ Links ]
5. Grusha YO, Masket S, Millar KM. Phacoemulsification and lens implantation after pars plana vitrectomy. Ophthalmology 1998; 105: 287-294. [ Links ]
6. Sneed S, Parrish RK 2nd, Mandelbaum S, O´Grady G. Technical problems of extracapsular cataract extractions after vitrectomy. Arch Ophthalmol 1986; 104: 1126-1127. [ Links ]
7. Smiddy WE, Stark WJ, Michels RG, Maumenee AE, Terry AC, Glaser BM. Caratact extraction after vitrectomy. Ophthalmology 1987; 94: 483-487. [ Links ]
8. Federman FL, Schubert HD. Complications associated with the use of silicone oil in 150 eyes after retina-vitreous surgery. Ophthalmology 1988; 95: 870-876. [ Links ]
9. Pinter SM, Sugar A. Phacoemulsification in eyes with past pars plana vitrectomy: case-control study. J Cataract Refract Surg 1999; 25: 556-561. [ Links ]
10. McDermott ML, Puklin JE, Abrams GW, Eliott D. Phacoemulsification for cataract following pars plana vitrectomy. Ophthalmic Surg Lasers 1997; 28: 558-564. [ Links ]
11. Hutton WL, Pesicka GA, Fuller DG. Cataract extraction in the diabetic eye after vitrectomy. Am J Ophthalmol 1987; 104: 1-4. [ Links ]
12. Jonas JB, Budde WM, Panda-Jonas S. Cataract surgery combined with transpupillary silicone oil removal trough planned posterior capsulotomy. Ophthalmology 1998; 105: 1234-1238. [ Links ]
13. Dada VK, Talwar D, Sharma N, Dada T, Sudan R, Azad RV. Phacoemulsification combined with silicone oil removal trough a posterior capsulorhexis. J Cataract Refract Surg 2001; 27: 1243-1247. [ Links ]
14. Diaz-Lacalle V, Orbegozo Garate FJ, Martinez Alday N, Lopez Garrido JA, Arramberi Agesta J. Phacoemulsification cataract surgery in vitrectomized eyes. J Cataract Refract Surg 1998; 24: 806-809. [ Links ]














