Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.82 no.6 jun. 2007
Aproximación diagnóstica a la ciclitis heterocrómica de fuchs en ausencia de heterocromía
Fuchs heterochromic cyclitis without heterochromia: a diagnostic approach
Beneyto P.1, Fernández M.J.2, García A.2, Ibáñez M.2, García-Aparicio A.2, Morente P.
Servicio de Oftalmología y Servicio de Reumatología. Hospital Virgen de la Salud. Toledo. España.
1 Doctor en Medicina.
2 Licenciado en Medicina.
Este trabajo forma parte de un proyecto que está pendiente de evaluación para la obtención de una beca del fondo de Investigación de Ciencias de la Salud de la Junta de Comunidades de Castilla La Mancha.
Los autores no tienen interés comercial ni han recibido apoyo económico a costa de ningún producto o equipamiento de este trabajo.
Dirección para correspondencia
RESUMEN
Objetivo: Obtener pautas de diagnóstico de la ciclitis heterocrómica de Fuchs (CHF) en ausencia de heterocromía utilizando metodología bayesiana.
Métodos: Se obtienen las probabilidades pre-test y post-test de que un determinado paciente sin heterocromía pero con otros síntomas característicos de la enfermedad, tales como nódulos iridianos, cataratas, glaucoma o vitritis anterior, tenga CHF. Para ello se utiliza el teorema de Bayes para la probabilidad condicionada. Los valores de la prevalencia de la CHF y de la frecuencia de presentación de los síntomas en la CHF y en el total de las uveitis anteriores se obtienen de los datos de la literatura publicada.
Resultados: En ausencia de heterocromía, la combinación de nódulos iridianos junto con cataratas, vitritis o glaucoma, así como la asociación de estos tres últimos síntomas aún sin nódulos supone una probabilidad acumulada de más del 50% de tener la enfermedad.
Conclusiones: La coincidencia en un paciente de varios síntomas indicativos aún en ausencia de heterocromía puede hacer que la CHF sea una opción diagnóstica probable.
Palabras clave: Iridociclitis, diagnóstico, análisis Bayesiano, uveítis, heterocromía.
ABSTRACT
Objective: To obtain diagnostic guidelines of Fuchs heterochromic cyclitis (FHC) in the absence of heterochromia using Bayesian methods.
Methods: The pre-test and post-test likelihood that a certain patient without heterochromia (but with other characteristic symptoms of the disease such as iris nodules, cataracts, glaucoma or vitritis) has FCH, was assessed by the Bayes theorem for conditioned likelihood. The prevalence values of FCH and the presentation rate of symptoms in FCH and in other forms of anterior uveitis were obtained from published literature data.
Results: In the absence of heterochromia, the combination of iris nodules together with cataracts, vitritis or glaucoma, and the association of the last three symptoms in the absence of nodules, resulted in an accumulated likelihood of more than 50% of subjects having the disease.
Conclusions: The coincidence in one patient of several indicative symptoms, even in the absence of heterochromia, may make FCH a likely diagnostic option (Arch Soc Esp Oftalmol 2007; 82: 355-360).
Key words: Iridociclitis, diagnosis, Bayesian analysis, uveitis, heterochromia.
Introducción
La ciclitis heterocrómica de Fuchs (CHF) es una uveítis crónica de bajo grado de intensidad. Corresponde al 2-3% del total de las uveítis y a un 2-17% de las uveítis anteriores, dependiendo de los autores (1-4). Un estudio multicéntrico en nuestro medio arroja un porcentaje ligeramente más bajo, de un 1,3% (5). El diagnóstico de la CHF se basa en un conjunto de signos y síntomas clínicos que presentan una presentación e intensidad variables. Clásicamente se trata de pacientes entre 30-40 años poco sintomáticos, generalmente con heterocromía, que refieren imagen borrosa o miodesopsias. La visión en la lámpara de hendidura incluye la visión de precipitados pequeños y estrellados, con conjuntiva habitualmente sin inyección ciliar. Existe generalmente una reacción inflamatoria muy discreta en la cámara anterior, con una celularidad y flare escasa pero persistente. Otros hallazgos incluyen la presencia de vasos anormales en el ángulo, que pueden sangrar (signo de Amsler), nódulos iridianos en el margen pupilar (Koeppe) o en su superficie (Busacca), reacción vítrea y la complicación con la formación de cataratas o la existencia de un glaucoma.
El cuadro suele tener un diagnóstico sencillo cuando la enfermedad se encuentra en una fase evolucionada con presencia de heterocromía. No obstante, no es tan sencilla cuando la heterocromía no existe (lo que ocurre en aproximadamente un 20% de los casos). Entonces, el cuadro suele ser infradiagnosticado y etiquetado a menudo de uveítis anterior o intermedia de tipo idiopático. No obstante, aún en estas situaciones un diagnóstico puede ser hecho con un grado de confianza suficiente cuando algunos de los síntomas menos típicos están presentes, si conocemos el peso específico de cada síntoma y su frecuencia de presentación.
El teorema de Bayes fue enunciado en 1763 de manera póstuma por Thomas Bayes. Se trata de un enunciado simple y bien establecido de la teoría de la probabilidad, del cual ha surgido en las últimas décadas una nueva perspectiva a través de la creación mediante ordenadores de complejas redes probabilísticas. A esto se conoce de manera amplia como metodología bayesiana (Bayesian Belief Networks) y se ha aplicado con éxito creciente en biología, ciencias sociales o economía. En medicina su uso está cada vez más extendido (6). En la base de datos Medline aparecen 6.612 referencias en las que las palabras «Bayes» o «Bayesian» aparecen en el título o en el resúmen del trabajo, de las que 3.211 han sido publicadas en el año 2001 o posteriormente. Como ejemplo de sus múltiples usos podemos destacar la ayuda diagnóstica en enfermedades tales como la espondilitis anquilosante (7), procesos gastrointestinales (8), la interpretación de pruebas de laboratorio o radiológicas (9) o la monitorización de tratamientos, como el uso de anticoagulantes (10). En oftalmología, su uso ha sido hasta el momento restringido, pero por ejemplo su utilización se ha invocado en la racionalización de los tratamientos de prevención de las endoftalmitis postquirúrgicas (11).
En nuestro caso, la acumulación de síntomas sospechosos de CHF pueden ser evaluados con esta técnica y expresados estadísticamente, lo que ayudaría al oftalmólogo a realizar un diagnóstico precoz de la CHF de manera más precisa. Nuestro objetivo es mostrar pautas de diagnóstico de la CHF en ausencia de heterocromía utilizando metodología bayesiana.
Sujetos, material y métodos
Obtención de los datos
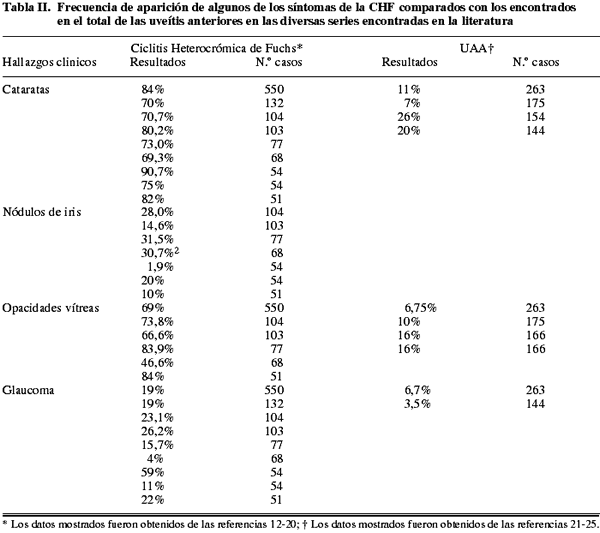
La tabla I muestra los signos clínicos que se consideran usualmente en el diagnóstico de la CHF. La tabla II muestra los datos de las series elegidas para la realización del trabajo. Han sido desechadas otras series debido al bajo número de pacientes recogidos o por presentar datos incompletos o por centrarse en aspectos anecdóticos de la enfermedad.
Hemos elegido aquellos síntomas que pudieran discriminar la CHF del resto de las uveítis anteriores y de los cuales hemos encontrado evidencia suficiente. Por ejemplo, no hemos tenido en cuenta la edad, ya que la media de edad de los pacientes con CHF es muy similar al total de los pacientes con uveítis anterior, por lo que la rentabilidad diagnóstica de ese dato es muy escasa. Lo mismo ocurre con el sexo, la celularidad o el flare. Los síntomas que sí proporcionan una discriminación con otros tipos de uveítis y que han sido considerados en este estudio son los nódulos iridianos, la reacción vítrea y la coexistencia de cataratas o glaucoma. Se ha tomado como frecuencia de aparición de un síntoma la media de las frecuencias encontradas en las distintas series, utilizando un mecanismo corrector para dotar de un peso relativo a cada serie dependiendo del número de pacientes estudiado. La prevalencia de la CHF en el total de las uveitis anteriores se ha estimado en un 5% por el mismo método.
Estudio de probabilidad
El Teorema de Bayes de la probabilidad condicionada se expresa del siguiente modo: si los sucesos Ai son una partición (conjunto de sucesos mutuamente excluyentes que cubren todo el espacio muestral) y B un suceso tal que p(B) ≠ 0 entonces:
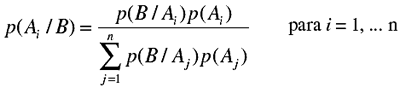
Denominamos probabilidad pre-test a la probabilidad de que un paciente con uveítis tenga CHF, lo que coincide con su frecuencia relativa. Denominamos probabilidad post-test a la probabilidad de que un paciente con uveítis y otra característica especial (por ejemplo, presencia de nódulos en el iris) tenga CHF. Si deseamos combinar dos o más características (por ejemplo, nódulos iridianos y cataratas), entonces debemos tomar como probabilidad pre-test la probabilidad post-test obtenida para la prueba o pruebas anteriores.
Para nuestros cálculos de la probabilidad condicionada de tener la enfermedad tomamos siempre como suceso previo la no existencia de heterocromía, lo que supone la probabilidad pre-test previa del resto de los cálculos realizados.
Resultados
Las posibles combinaciones de los síntomas de los seleccionados y las probabilidades pre-test y post-test resultantes se muestran en la tabla III. Existe una probabilidad superior al 50% de que el diagnóstico de CHF sea cierto con la combinación de nódulos iridianos con vitritis, glaucoma o cataratas y, en la ausencia de nódulos, con la presencia simultánea de vitritis, glaucoma y cataratas.
Discusión
El diagnóstico de la CHF está basado en la historia clínica y en el examen físico del paciente, no siendo de utilidad los test de laboratorio excepto para descartar algunos de los procesos con los cuales esta enfermedad puede confundirse. Últimamente se han encontrado asociaciones entre la CHF con la infección por el herpes simple, pero también en distintos porcentajes con otros microorganismos tales como la rubéola, varicela-zoster o toxoplasmosis (12). Parece que la paracentesis de la cámara anterior con detección de anticuerpos para la rubéola proporciona una alta sensibilidad para el diagnóstico, pero la especificidad es baja. La validez de las pruebas diagnósticas basadas en este hecho está aún por determinar.
El síntoma capital que suele guiar el diagnóstico de la CHF es la heterocromía, pero este no es un síntoma constante. Su frecuencia está en el 80% según las series y autores como Yang reducen su incidencia en su serie incluso a un 12% (13). A menudo existen síntomas más sutiles que pasan inadvertidos, tales como la perdida de la textura normal del iris, que puede ser documentado fotográficamente y comparado con el otro ojo. En ausencia de heterocromía, la CHF es un cuadro claramente infradiagnosticado. Brancaleoni encuentra que el diagnóstico de CHF tuvo un retraso medio de 3,7 años desde la aparición de los síntomas (hasta un máximo de 20 años) en el 80% de los pacientes. Los casos más comunes de error diagnóstico en su serie fueron la uveítis intermedia o posterior, pauveitis o uveitis granulomatosa. Muchos de estos pacientes fueron tratados con esteroides tópicos, sistémicos o perioculares o con terapia inmunosupresora innecesariamente (14). Un diagnóstico precoz de la CHF es importante, no solo para evitar tratamientos innecesarios, sino porque la ausencia de una adecuada monitorización de la PIO puede hacer indetectable el desarrollo de un glaucoma, que es muy frecuente en la CHF.
El manejo de los otros síntomas de la CHF es problemático dado el hecho de que, a diferencia de la heterocromía, todos ellos pueden aparecer con cierta frecuencia en el curso la mayor parte del resto de las uveitis anteriores. Es la coincidencia de varios síntomas fuertemente indicativos de CHF la que nos hará sospechar este cuadro. Si observamos las combinaciones de síntomas mostrados en la Tabla IV observamos que la combinación de los nódulos iridianos con cualquier otro síntoma (catarata, glaucoma o vitritis) arroja un grado de probabilidad alto de tener CHF. Esto es debido a la rareza de la aparición de dichos nódulos en otras formas de uveitis anterior (ocasionalmente vistos en la sarcoidosis, uveitis infecciosas, síndrome de Vogh-Koyanagi-Harada, neoplasias intraoculares o esclerosis múltiple) (15). En ausencia de nódulos y heterocromía la combinación de vitritis con catarata y glaucoma también nos da un grado de probabilidad significativo de tener la enfermedad, por lo que la sospecha estaría justificada hasta la aparición de nuevos síntomas. La simple coexistencia de vitritis y glaucoma o cataratas y glaucoma tiene un nivel de significación estadística bajo y es más probable que el cuadro no se trate de una CHF.
En conclusión, la coincidencia en un paciente de varios síntomas indicativos aún en ausencia de heterocromía puede ser calculada mediante metodología bayesiana y hacer que la CHF sea una opción diagnóstica probable.
Bibliografía
1. Wakefield D, Chang JH. Epidemiology of uveitis. Int Ophthalmol Clin 2005; 45: 1-13. [ Links ]
2. Rodriguez A, Calonge M, Pedroza-Seres M, Akova YA, Messmer E, D´Amico AJ, et al. Referral patterns of uveitis in a tertiary eye care center. Arch Ophthalmol 1996; 114: 593-599. [ Links ]
3. Gritz DC, Wong IG. Incidence and prevalence of uveitis in Northern California, the Northerm California Epidemiology of Uveitis Study. Ophthalmology 2004; 111: 491-500. [ Links ]
4. Tran VT, Auer C, Guex-Crosier Y, Pittet N, Herbort CP. Epidemiological characteristics of uveitis in Switzerland. Int Ophthalmol 1994-1995; 18: 293-298. [ Links ]
5. Mínguez E, Tiestos MT, Castillo J, Remón L, Cristóbal JA, Adán A, et al. Estudio multicéntrico nacional sobre uveitis anteriores. Arch Soc Esp Oftalmol 1994; 67: 555-560. [ Links ]
6. Spiegelhalter DJ, Myles JP, Jones DR, Abrans KR. Methods in health service research. An introduction to bayesian methods in health technology assessment. BMJ 1999; 319: 508-512. [ Links ]
7. Rudwaleit M, van der Heijde D, Khan MA, Braun J, Sieper J. How to diagnose axial spondyloarthritis early. Ann Rheum Dis 2004; 63: 535-543. [ Links ]
8. Sonnenberg A. The diagnostic pursuit of gastrointestinal symptoms. Am J Gastroenterol 2001; 96: 298-302. [ Links ]
9. Callister T, Raggi P. Electron-beam computed tomography: a Bayesian approach to risk assement. Am J Cardiol 2001; 88: 39E-41E. [ Links ]
10. Dunn AS, Wisnivesky J, Ho W, Moore C, McGinn T, Sacks HS. Perioperative management of patients on oral anticoagulants: a decision analysis. Med Decis Making 2005; 25: 387-397. [ Links ]
11. Mandal K, Hildreth A, Farrow M, Allen D. Investigation into postoperative endophthalmitis and lessons learned. J Cataract Refract Surg 2004; 30: 1960-1965. [ Links ]
12. Mohamed Q, Zamir E. Update on Fuchs uveitis syndrome. Curr Opin Ophthalmol 2005; 16: 356-363. [ Links ]
13. Yang P, Fang W, Jin H, Li B, Chen X, Kijlstra A. Clinical features of Chinese patients with Fuchs syndrome. Ophthalmology 2006; 113: 473-480. [ Links ]
14. Bonfioli AA, Curi AL, Orefice F. Fuchs heterochromic cyclitis. Semin Ophthalmol 2005; 20: 143-146. [ Links ]
15. Myers TD, Smith JR, Lauer AK, Rosenbaum JT. Iris nodules associated with infectious uveitis. Br J Ophthalmol 2002; 86: 969-974. [ Links ]
16. Jones NP. Fuchs heterochromic uveitis: an update. Surv Ophthalmol 1993; 37: 253-272. [ Links ]
17. La Hey E, Baarsma GS, De Vries J, Kijlstra A. Clinical analysis of Fuchs heterochromic cyclitis. Doc Ophthalmol 1991; 78: 225-235. [ Links ]
18. Velilla S, Dios E, Herreras JM, Calonge M. Fuchs heterochromic iridocyclitis: a review of 26 cases. Ocul Inmunol Inflamm 2001; 9: 169-175. [ Links ]
19. Fearnley IR, Rosenthal R. Fuchs heterochromic iridocyclitis revisited. Acta Opthalmol Scand 1995; 73: 166-170. [ Links ]
20. La Hey E, de Jong PT, Kijlstra A. Fuchs heterochromic cyclitis: review of the literature on the pathogenetic mechanisms. Br J Ophthalmol 1994; 78: 307-312. [ Links ]
21. Lightman S, Towler H. Fuch's heterochromic cyclitis. Eye 1991; 5: 7-16. [ Links ]
22. Chang JH, McCluskey PJ, Wakefield D. Acute anterior uveitis and HLA-B27. Surv Ophthalmol 2005; 50: 364-388. [ Links ]
23. Monnet D, Breban M, Hudry C, Dougados M, Brezin AP. Ophthalmic findings and frequency of extraocular manifestations in patients with HLA-B27 uveitis: a study of 175 cases. Ophthalmology 2004; 111: 802-809. [ Links ]
24. Power WJ, Rodriguez A, Pedroza-Seres M, Foster CS. Outcomes in anterior uveitis associated with the HLA-B27 haplotype. Ophthalmology 1998; 105: 1646-1651. [ Links ]
25. Menezo V, Lightman S. The development of complications in patients with chronic anterior uveitis. Am J Ophthalmol 2005; 139: 988-992. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Pedro Beneyto
C/. Lope de Vega, 9
45280 Olías del Rey (Toledo)
España
E-mail: pbm@ya.com
Recibido: 29/5/06.
Aceptado: 18/4/07.