Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Cirugía Plástica Ibero-Latinoamericana
versión On-line ISSN 1989-2055versión impresa ISSN 0376-7892
Cir. plást. iberolatinoam. vol.41 no.4 Madrid oct./dic. 2015
https://dx.doi.org/10.4321/S0376-78922015000400013
La técnica de Charles en el tratamiento del linfedema secundario crónico del dorso del pie. Caso clínico
Charles procedure in the treatment of chronic lymphedema of the dorsum of the foot. Case report
Procedimento de Charles no tratamento do linfedema secundário crónico do dorso do pé. Caso clínico
Sá, A.*; Pinheiro, C.*; Seixas-Martins, J.** y Cunha, L.**
* Médico Interno Residente.
** Asistente Hospitalario Graduado.
Servicio de Cirugía Plástica, Reconstructiva y Máxilo-Facial del Hospital "Egas Moniz", Centro Hospitalario de Lisboa Occidental, Lisboa, Portugal.
Dirección para correspondencia
RESUMEN
El linfedema se define como la retención intersticial de líquido hiperprotéico. En su fase incial es reversible; pero en fases más avanzadas desencadena múltiples reacciones locales que culminan en un aumento del volumen de las extremidades, hipertrofia y fibrosis de los tejidos más superficiales.
El tratamiento quirúrgico del linfedema secundario crónico es idéntico cualquiera que sea su etiología, pero difiere según el estadío de la enfermedad. En los estadíos iniciales el tratamiento conservador es la primera elección; pero ante el fallo de las medidas conservadoras, el tratamiento microquirúrgico mediante anastomosis linfático-venosas y linfo-linfáticas es el que se acepta como de primera línea y proporciona excelentes resultados. En fases más tardías, las técnicas de escisión radical, más especificamente la técnica de Charles asociada o no a medidas fisiológicas, juegan un papel importante en la resolución del linfedema dada la necesidad de conseguir una redución volumétrica del miembro afectado.
Con la presentación de un caso clínico, pretendemos demostrar la utilidad de la técnica de Charles en el tratamiento del linfedema secundario crónico avanzado del dorso del pie.
Palabras clave: Linfedema, Linfedema pie, Técnica de Charles.
Nivel de evidencia científica: 5.
ABSTRACT
Lymphedema is defined by interstitial retention of hyperproteic fluid. In an early stage it is reversible; however, in more advanced stages it triggers multiple local reactions ending with the enlargement of the extremities by hypertrophy and fibrosis of the superficial soft tissues.
Surgical treatment of chronic secondary lymphedema is identical no matter the etiology. Nevertheless, it depends on the grade of the disease. In early stages, the conservative treatment is the first option, but if this is not effective, the microsurgical procedures with the establishment of lymphatical-venous and lympho-lynfatics anastomosis are accepted as state of the art, with excellent results. At a further stage, radical excision techniques, specifically Charles procedure, represent a satisfatory option in the final resolution of the problem, attending the need of volumetric reduction.
With this case report, the authors seek to demonstrate the value of Charles procedure in the treatment of chronic secondary lymphedema of the dorsum of the foot.
Key words: Lymphedema, Foot lymphedema, Charles procedure.
Level of evidence: 5.
RESUMO
O linfedema define-se pela retenção intersticial de líquido hiperproteico. Numa fase inicial é reversível; todavia em estadios mais avançados desencadeia múltiplas reacções locais culminando no aumento do volume das extremidades com hipertrofia e fibrose dos tecidos moles superficiais.
O tratamento cirúrgico do linfedema secundário crónico é idêntico qualquer que seja a etiologia. Por outro lado, difere consoante o estadio. Nos estadios iniciais, após a falência de medidas conservadoras, o tratamento microcirúrgico com realização de anastomoses linfáticovenosas e linfolinfáticas é aceite como de primeira linha e com excelentes resultados. Numa fase mais tardia, as técnicas de excisão radical, mais especificamente o procedimento de Charles, associado ou não às fisiológicas, apresenta um papel importante na sua resolução dada a necessidade de redução volumétrica.
Deste modo, com a apresentação de um caso clínico os autores pretendem demonstrar a utilidade do procedimento de Charles no tratamento do linfedema secundário crónico avançado do dorso do pé.
Palavras-chave: Procedimento de Charles, linfedema do pé, microcirurgia linfática.
Introducción
El linfedema es un síndrome que se caracteriza por la acumulación intersticial de líquido hiperprotéico en el compartimento subcutáneo debido a disfunción del flujo linfático. La baja tensión local de oxígeno, la disfunción macrofágica y/o el edema hiperprotéico, provocan un estado inflamatorio crónico, hipertrofia adipocitaria y fibrosis (1-4).
Clínicamente se clasifica en primario y secundario. El primario está provocado por malformaciones congénticas del sistema linfático. Por el contrario, el secundario resulta de la disfunción u obstrucción del mismo debidas a enfermedad o iatrogenia (1,2,4).
En el linfedema secundario, sea cual sea su etiología, el tratamiento es semejante aunque dependerá del estadío de la afectación. En los estadíos precoces, las medidas conservadoras suelen ser eficaces en primera instancia. Cuando no son suficientes, se impone el tratamiento quirúrgico (3,4).
Entre las diversas técnicas quirúrgicas, todas ampliamente utilizadas desde hace décadas, se ha empleado la técnica de Charles con resultados realtivamente satisfactorios (5). Más recientemente, debido a la utilización de procedimientos adicionales no quirúrgicos, se ha logrado mejorar el resultado final.
Presentamos un caso clínico con el que pretendemos demostrar la utilidad de la técnica de Charles en el tratamiento del linfedema secundario crónico avanzado del dorso del pie.
Caso clínico
Mujer de raza negroide de 53 años de edad, con obesidad mórbida: índice de masa corporal (IMC) 41kg/m2, y franca asimetría de volumen de los miembros inferiores, con un volumen exuberante de la pierna derecha en la que destaca la presencia de anfractuosidades en el tejido cutáneo-adiposo del dorso del pie derecho (Fig. 1).
Planteamos diagnóstico de linfedema crónico secundario de probable etilogía infecciosa por filaria, dado que la paciente había residido con anterioridad en Guinea Bissau donde la filariasis es endémica, y lo clasificamos como estadío IV de acuerdo con el sistema de estadiaje clínico de Campisi-Michelini y col. (6).
La paciente fue ingresada para tratamiento mediante elevación del miembro y optimización de su higiene cutánea, y seguidamente fue sometida a cirugía, realizándose técnica de Charles con escisión del área afectada del dorso del pie en una extensión de 16 x 11 cm y cobertura con injerto de piel parcial en red tomado de la cara interna de la misma pierna (Fig. 2 y 3). Es importante señalar que conservamos la piel de los espacio interdigitales para prevenir la aparición posterior de bridas cicatriciales
En el postoperatorio, la paciente presentó drenaje linfático en la zona intervenida sin pérdida del injerto en red, produciéndose el drenaje a través de las fenestraciones (Fig. 4). Permaneció ingresada durante un periodo de 15 días, con el miembro elevado y con curas diarias hasta que cesó la exudación linfática. Durante el ingreso completó un ciclo de 15 días de antibioticoterapia, tratamiento que prolongamos de forma profiláctica en régimen ambulatorio durante 2 semanas más hasta completar la cicatrización (Fig. 5). A las 2 semamas comenzó a usar compresión mediante media elástica, durante 24 horas los primeros 3 meses y después ya solamente durante el día para sus actividades cotidianas, como prevención de la recidiva.
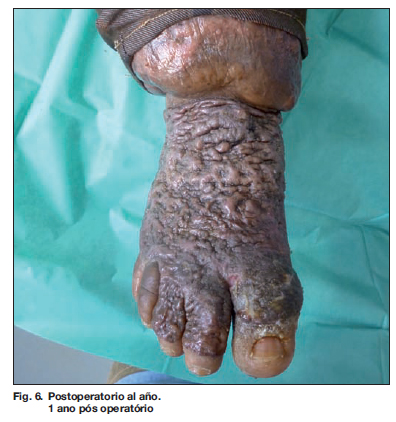
La paciente presentó una reducción del volumen del pie así como una mejoría en su movilidad y en su higine cutánea (Fig. 6). Mantuvimos seguimiento en consulta cada 3 meses en el primer año, y cada 6 meses en el segundo, hasta el alta definitiva a los 2 años de postoperatorio.
Discusión
La causa del linfedema secundario varía según regiones geográficas. La filariasis es la etiología más común a nivel mundial, con especial relevancia en las áreas tropicales y subtropicales (3). En los países desarrollados las causas más comunes de linfedema secundario son la trombosis venosa profunda con estasis venoso, la metastatización linfática, la linfadenectomía, la radioterapia y los traumatismos. Dos terceras partes de las casos de linfedema son unilaterales (2,6).
En el caso que describimos, la paciente presentaba linfedema unilateral y había vivido previamente en Guinea Bissau donde la filariasis es endémica.
El edema es incialmente ténue y se resuelve durante el reposo; cuando persiste, conlleva el desarrollo de fibrosis reactiva con engrosamiento cutáneo, hiperqueratosis y aparición de lesiones cutáneas vesiculosas o verrucosas (1,4). Las alteraciones cutáneas por linfedema, trauma, fisura o ulceración, permiten la invasión bacteriana y la aparición de linfangitis, celulitis y erisipela recurrentes. Estos episodios de infección agravan y aceleran el linfedema por la destrucción gradual de los vasos linfáticos viables (1,6,7).
Nuestra pacientes presentaba la dolencia desde hacía 20 años, y no fue remitida a consulta hasta que presentó una fase avanzada de la enfermedad, cuando llegó a Portugal. En su pais de origen no había realizado ningún tipo de tratamiento médico en las fases iniciales de la patología, como presoterapia o elevación del miembro inferior.
El tratamiento médico o quirúrgico más apropiado de esta patología es objeto de discusión vista la ausencia de resultados curativos, sobre todo en estadíos avanzados. El objetivo del tratamiento es buscar el alivio del dolor y del disconfort, la restauración de la función, la reducción del riesgo de infección, así como evitar la progresión de la enfermedad (3). Sin poder ofrecer una cura, el abordaje inicial se hace mediante tratamiento conservador a base de higiene adecuada de la piel, pérdida ponderal de peso, elevación del miembro afectado, drenaje linfático, uso de medias compresivas y compresión neumática para prevenir la celulitis (1,3,4,7). La mayoría de los pacientes con linfedema no necesitan intervención quirúrgica, y responden a los métodos conservadores.
La cirugía se presenta como una alternativa ante la ausencia de mejoría con el uso de las medidas conservadoras. El procedimiento quirúrgico tiene 2 alternativas de abordaje: mediante técnicas fisiológicas o mediante técnicas reductoras (3,4,8). Las fisiológicas se aplican más frecuentemente en los estadíos precoces de la enfermedad (estadío Ib, II y III precoces de Campisi y col.), con el propósito de mejorar el drenaje linfático en los casos de enfermedad secundaria refractaria (6). Se trata esencialmente de técnicas microquirúrgicas con transferencia de linfáticos vascularizados y establecimiento de anastomosis linfático-vensosas o linfo-linfáticas en el área afectada (1-7,9). Estas técnicas han logrado popularidad, sobre todo en los estadíos precoces de la enfermedad donde logran buenos resultados (3,6), lo que sin embargo no sucede en las fases avanzadas por la fibrsosis instaurada (4,5,8).
En nuestro caso, la paciente presentaba enfermedad en un estadío avanzado por lo que no contemplamos como opción el uso de técnicas fisiológicas. Pensamos que el tratamiento radical mediante técnicas reductoras podría conseguir un beneficio superior en la mejoría de la calidad de vida de la paciente.
En los casos avanzados de linfedema, los pacientes manifiestan incapacidad para movilizar el miembro afectado por su excesivo volumen y peso, el dolor asociado y la tumefacción, la aparición de episodios recurrentes de linfangitis y celulitis, la considerable deformidad estética y, aunque reducido, el riesgo siempre presente de padecer un linfangiosarcoma.
La paciente de nuestro caso presentaba graves limitaciones para su actividadad diaria dado que trabajaba como empleada doméstica, lo que requería mucha movilidad durante periodos largos de tiempo. De este modo su actividad laboral se veía considerablemente perjudicada por su limitación para deambular. Además presentaba también dificultad para realizar tareas simples como vestirse y para la higiene diaria.
Cuando se llega a una fase avanzada de linfedema con depósito de tejido adiposo y fibrosis tisular (estadío III tardío, IV y V de Campisi y col.), las técnicas reductoras presentan mejores resultados (1-4, 8, 10). Consisten en la escisión del tejido fibroadiposo generado por el estasis linfático (3,5,8,11) y son técnicas paliativas, no curativas, mediante las cuales se logra reducir el volumen del miembro (8,11).
Las técnicas escisionales consiten en la extirpación de la piel y tejidos blandos subcutáneos, y la cobertura con colgajos (Homans y Sistrunk) o con injertos (Charles). En este grupo se encuadra también el colgajo dérmico (Thompson) traspuesto en profundidad como forma de restablecer el drenaje linfático; a pesar de todo ello, los resultados son pobres (2,5,8).
Charles propuso una de las primeras técnicas escisionales en 1912 (5), que consiste en una escisión radical hasta la fascia profunda y cobertura con injerto de piel parcial (1,3,5,8,12). Es una técnica efectiva para el control del linfedema, pero pueden surgir complicaciones en la cobertura que limitan su uso. Miller (11) señaló malos resultados secundarios de los injertos de piel, por lo que propuso una modificación de la técnica de Charles a base de cobertura con injertos de piel total. Esta variante tiene la limitación de la cantidad de piel disponible. Creemos que la técnica de Charles es capaz de tratar el linfedema en fase de elefantiasis, en la que las técnicas microquirúrgicas no logran beneficios (11).
Nuestra paciente fue propuesta para cirugía puesto que pensamos que las técnicas reductoras, más especificamente la de Charles, podrían lograr beneficio para un estadio avanzado de la enfermedad como el que afrontábamos, con alteraciones cutáneas francas y volumen muy acentuado de los tejidos blandos.
A pesar de que las transferencias microquirúrgicas de tejido linfático y las anastomosis linfáticas están aceptadas por la comunidad científica como el tratamiento de primera línea para el linfedema refractario frente al uso de las medidas conservadoras, está demostrado también que no son útiles cuando se trata de casos avanzados con fibrosis e hipertrofia instauradas. No logran reducción del volumen, que es el síntoma más incómodo para los pacientes. Ante esta problemática, Sapountzis y col. (2) y Yeo y col. (9) defienden la transferencia de linfáticos vascularizados asociada al procedimientos escisional, a saber, la técnica de Charles. Reconocen la mayor validez de las anastomosis linfáticas pero insiten en la necesidad de reducir el volumen del miembros que en estos estadíos no cede únicamente con el tratamiento fisiológico.
De esta forma, en ocasiones la escisión radical, más especificamente la técnica de Charles, sigue siendo el mejor tratamiento de los casos avanzados de linfedema (3,4). Con todo, están descritas complicadiones como: infecciones, recidiva del edema, exudación linfática, papilomatosis, formación de verrugas, ulceración del injerto, cicatriz residual o resultado estético poco aceptable (1-4, 8, 12).
En nuestro caso, la paciente realizó tras la intervención quirúrgica presoterapia adecuada previniendo la recidiva del edema, por lo que hasta la fecha, 2 años después, presenta un resultado aceptable del tratamiento quirúrgico sin señales de recidiva del edema tales como ulceración del injerto o papilomatosis.
Hemos de señalar que en el postopertorio inmediato el drenaje linfático continuo y la hemorragia pueden llevar al fallo de la cicatrización del injerto o a la infección (1,3-5). En nuestro caso constatamos la presencia de drenaje linfático en la primera semana de postoperatorio sin que se produjera pérdida del injerto dada la característica de ser un injerto en red, por lo que el drenaje se produjo a través de las fenestraciones del mismo.
A pesar de ese riesgo de pérdida precoz del injerto, el procedimiento de Charles ofrece grandes beneficios como son una mejor higiene cutánea, compresión de los miembros y movilidad. Además el riesgo de linfangitis, celulitis o sepsis queda claramente reducido tras la cirugía (1,4).
En el caso que presentamos, la paciente, tras el periodo de convalecencia, mejoró francamente en su movilidad, en la deambulación, en las actividades de la vida diaria, y concretamente también en su actividad laboral. Todo ello redundó en una mejor calida de vida, por lo que la se mostró muy satisfecha con el resultado final.
Recientemente Van der Walt y col. (3) presentaron una modificación de la técnica de Charles mediante la que aplican terapia de vacío tras la escisión radical del tejido linfedematoso y proceden a la cobertura con injerto a los 7 días. De este modo mejoran el lecho receptor, evitan el drenaje linfático y estimulan la granulación. Comprueban de esta forma mejores resultados y evitan las complicaciones en el postoperatorio inmediato.
Nosotros no aplicamos esta modificación puesto que obliga a efecturar el procedimiento en dos tiempos quirúrgicos, aunque admitimos que tiene sus beneficios en el prendimiento del injerto. Creemos también que es un método a tener en cuenta en casos de escisión radical en pacientes con áreas muy extensas de linfedema, que en consecuencia necesitan injertos de grandes dimensiones. De esta forma se puede reducir el riesgo de pérdida precoz del injerto en pacientes con limitaciones en la extensión de las áreas donantes de piel.
Conclusiones
Mediante la presentación de un caso de linfedema crónico secundario del dorso del pie pretendemos reforzar la validez de la técnica de Charles en los casos avanzados de linfedema, a pesar de las variadas críticas que esta técnica recibe desde el desarrollo de la microcirugía.
Aunque descrita hace más de 100 años, la técnica de Charles sigue representando un papel importante en los casos más graves de linfedema para evitar la amputación, sobre todo en paises en los que el desarrollo tecnológico es limitado, que son aquellos en los que se registran más casos de esta enfermedad.
Bibliografía
1. Karri V., Yang M.C., Lee I.J., et al.: Optimizing Outcome of Charles Procedure for Chronic Lower Extremity Lymphoedema. Ann Plast Surg. 2011;66(4):393-402. [ Links ]
2. Sapountzis S., Ciudad P., Lim S.Y., et al.: Modified Charles Procedure and lymph node flap transfer for advanced lower extremity lymphedema. Microsurgery. 2014; 34(6):439-447. [ Links ]
3. Van der Walt J.C., Perks T.J., Zeeman B.J., et al.: Charles procedure using negative pressure dressings for primary lymphedema: a functional assessment. Ann Plast Surg. 2009;62(6):669-675. [ Links ]
4. Doscher M.E., Herman S., Garfein E.S.: Surgical management of inoperable lymphedema: the re-emergence of abandoned techniques. J Am Coll Surg. 2012; 215(2): 278-283. [ Links ]
5. Dumanian G.A., Futrell J.W.: The Charles procedure: misquoted and misunderstood since 1950. Plast Reconstr Surg. 1996;98(7):1258-1263. [ Links ]
6. Campisi C., Davini D., Bellini C., et al.: Lymphatic microsurgery for the treatment of lymphedema. Microsurgery. 2006;26(1):65-69. [ Links ]
7. Yamamoto T., Koshima I.: Supermicrosurgical anastomosis of superficial lymphatic vessel to deep lymphatic vessel for a patient with cellulitis-induced chronic localized leg lymphedema. Microsurgery. 2014. doi: 10.1002/micr.22327. [ Links ]
8. Mavili M.E., Naldoken S., Safak T.: Modified Charles operation for primary fibrosclerotic lymphedema. Lymphology. 1994;27(1):14-20. [ Links ]
9. Yeo M.S., Lim S.Y., Kiranantawat K., et al.: A comparison of vascularized cervical lymph node transfer with and without modified Charles' procedure for the treatment of lower limb lymphedema. Plast Reconstr Surg. 2014;134(1):171e-172e. [ Links ]
10. Campisi C., Eretta C., Pertile D., et al.: Microsurgery for treatment of peripheral lymphedema: long-term outcome and future perspectives. Microsurgery. 2007; 27(4): 333-338. [ Links ]
11. Miller T.A..: Charles procedure for lymphedema: a warning. Am J Surg. 1980;139(2):290-292. [ Links ]
12. Dellon A.L., Hoopes J.E.: The Charles procedure for primary lymphedema. Long-term clinical results. Plast Reconstr Surg. 1977;60(4):589-595. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dr. Ângelo Sá
Serviço de Cirurgia Plástica e Reconstrutiva
Hospital de Egas Moniz, C.H.L.O.
Rua da Junqueira, 126,
1349-019 Lisboa, Portugal
Correo electrónico: jose.angelo.sa@gmail.com











 texto en
texto en