Introducción
Las lesiones de plexo braquial son de las más devastadoras para el paciente, puesto que causan pérdida de función del brazo para realizar tareas de la vida diaria y laboral y potencialmente pueden conllevar desempleo, problemas económicos, depresión, etc. La presentación típica de este tipo de lesiones es la de un paciente joven que sufre accidente de motocicleta o que es expedido de un automóvil sufriendo tracción entre el cuello y el hombro.(1) El 5% de los pacientes con accidente de motocicleta presentan lesión de plexo braquial. Estos accidentes son responsables de la mayoría de los casos de dicha lesión, alcanzando hasta 84% en algunas series.(2)
La exactitud de un test diagnóstico para clasificar a un paciente es una pieza clave para tomar una decisión de tratamiento. Esta exactitud se define por su sensibilidad y especificidad.(3) La evaluación neurofisiológica es una extensión del examen neurológico; tiene una alta sensibilidad diagnóstica pero carece de especificidad etiológica. En conjunto estos estudios permiten localizar el sitio de la lesión, establecer la gravedad y el pronóstico, seleccionar los candidatos a cirugía exploratoria reconstructiva, y determinar la eficacia del tratamiento o el curso natural del proceso.(4)
Los estudios de imagen como la tomografía computarizada y la resonancia magnética nuclear son de utilidad. Sin embargo la continuidad anatómica demostrada por los estudios y la visualización quirúrgica directa no necesariamente garantiza la presencia de continuidad funcional.(5)
Para establecer un diagnóstico y ofrecer tratamiento a un paciente con lesión de nervio periférico se requiere una evaluación clínica y estudios complementarios. La selección del tratamiento quirúrgico a seguir esta guiada por la extensión de la operación, el grado de recuperación previo a la cirugía y los resultados de los estudios de electrodiagnóstico.(6)
La especificidad y el valor predictivo positivo bajo de los estudios prequirúrgicos de electrofisiología son la principal indicación para la realización de una monitorización intraoperatoria.(5) La monitorización neurofisiológica intraoperatoria es actualmente una parte integral de muchos procedimientos quirúrgicos. Se empezó a utilizar en la década de 1930, cuando se realizaba estimulación cortical directa para identificar la corteza motora de los pacientes con epilepsia; pero fue en los 80 cuando se comenzó a utilizar ampliamente.(7) En los 90 se popularizaron los potenciales evocados motores transcraneales como método de monitorización córticoespinal, así como predictores postquirúrgicos de déficits motores. Los avances tecnológicos y la mayor disponibilidad de los sistemas han permitido que en los últimos 15 años se haya producido un avance importante en los métodos de monitorización.(8)
Existen controversias con respecto a las indicaciones, metodología y utilidad de la monitorización neurofisiológica intraoperatoria. Estas frecuentes discrepancias se deben a la falta de familiaridad con las técnicas.(9)
Los estudios electrodiagnósticos son el estándar de oro para la evaluación de la función de los nervios periféricos y del complejo neuromuscular. El objetivo principal de estos estudios no solo es localizar, sino también caracterizar los desórdenes que afectan al sistema nervioso periférico. Sin embargo, por si solos, no pueden diagnosticar correctamente estos trastornos por lo que siempre deben ser considerados como una extensión clínica de la anamnesis y del examen clínico.(10)
Los principios reconstructivos en las lesiones del plexo braquial continúan en evolución y el manejo actual se debe enfocar en la reconstrucción microquirúrgica.(11) El procedimiento quirúrgico comienza con la exploración anatómica de la lesión con el propósito de planear la estrategia de reconstrucción nerviosa. Se identifica si presenta ruptura o avulsión de cada porción nerviosa y qué porciones de estas podrán utilizarse como nervios donantes o receptores de acuerdo a su disponibilidad. Si los muñones del nervio están disponibles y en buenas condiciones, se podrá realizar la reparación mediante injertos nerviosos. Por el contrario, si los muñones no están disponibles, se utilizarán las transferencias nerviosas.(12) En base a las discrepancias y baja sensibilidad especificada en el abordaje prequirúrgico de los pacientes con lesión del plexo braquial, consideramos que es necesario el uso de monitorización electrofisiológica transoperatoria. El objetivo de este estudio es describir los resultados postquirúrgicos de estos pacientes y correlacionarlos con la utilización o ausencia de los estudios de monitorización intraoperatoria.
Material y método
Realizamos un estudio observacional, descriptivo y prolectivo de los expedientes y videos pre y postoperatorios de todos los pacientes atendidos en la Clínica de Nervio Periférico del Servicio de Cirugía Plástica y Reconstructiva del Hospital General Dr. Manuel Gea González (Ciudad de México, México) con lesión de plexo braquial y a los cuales se les realizó tratamiento quirúrgico (neurolisis, injertos nerviosos y/o transferencias nerviosas) entre enero de 2007 y agosto de 2014.
Todos los pacientes incluidos en el protocolo tuvieron un seguimiento postoperatorio mínimo de 18 meses. Sometimos todos los expedientes y videos a revisión y análisis detallado por parte de un equipo compuesto por cirujanos plásticos y neurofisiólogos para describir el estado clínico pre y postoperatorio de nuestros pacientes, así como los aspectos epidemiológicos tales como: edad, sexo, lado del plexo braquial afectado y etiología de la lesión. Utilizamos como base la tabla de valoración de Narakas y Raimondi (Tabla I) para evaluar los rangos de movilidad de hombro, codo, muñeca y mano durante los periodos pre y postoperatorios.
Tabla I Escala de Valoración
| Variable | Escala |
|---|---|
| Hombro: | |
| Abducción | 0) Brazo colgante |
| 1) 0-30° | |
| 2)31-60° | |
| 3) 61-90° | |
| 4)91-120° | |
| 5) >121° | |
| Rotación externa | 0) Ausente |
| 1) 5-30° | |
| 2) 31-60° | |
| 3) > 61° | |
| Pinza tóracobraquial | 0) Ausente |
| 1) Sin peso | |
| 2) Con peso | |
| Retropulsión | 0) Ausente |
| 1) Cara lateral de glúteos | |
| 2) Cara posterior de glúteos | |
| Codo: | |
| Flexión | 0) Ausente |
| 1) Flexión sin peso | |
| 2) Flexión con peso | |
| Extensión | 0) Ausente |
| 1) Sin peso | |
| 2) Con peso | |
| Antebrazo: | |
| Pronosupinación | 0) Ausente |
| 1) Presente | |
| Muñeca: | |
| Flexión | 0) Ausente |
| 1) Contra gravedad | |
| 2) Con peso | |
| Extensión | 0) Ausente |
| 1) Contra gravedad | |
| 2) Con peso | |
| Mano: | |
| Pulgar (flexión) | 0) Ausente |
| 1) Presente | |
| Dedos centrales | 0) Ausente |
| 1) Gancho pasivo | |
| 2) Gancho activo | |
| Meñique (flexión) | 0) Ausente |
| 1) Presente |
Narakas, A.O. “The treatment of brachial plexus injuries”. Int. Orthop. (SICOT), 1985; 9:29-36.
Como criterios de inclusión empleamos:
Expedientes y videos pre y postoperatorios de pacientes con lesión de plexo braquial operados en la Clínica de Nervio Periférico del Servicio de Cirugía Plástica, Estética y Reconstructiva del Hospital General Dr. Manuel Gea González entre enero de 2007 y agosto de 2014.
Expedientes y videos pre y postoperatorios de pacientes sometidos a neurolisis, transferencias nerviosas o injertos nerviosos, con seguimiento mínimo de 18 meses.
Expedientes y videos pre y postoperatorios de pacientes intervenidos quirúrgicamente y de forma exclusiva por el segundo autor de este trabajo.
Los criterios de exclusión fueron:
Expedientes y videos pre y postoperatorios de pacientes con lesión de plexo braquial con transferencias musculares o artrodesis.
Los criterios de eliminación fueron:
RESULTADOS
Recogimos un total de 25 pacientes, 17 hombres (68%) y 8 mujeres (32%), con rango de edad de 1 a 54 años (media 28.1 ± 1.28).
Para la presentación de datos que haremos a continuación, aclarar que los porcentajes que mostramos en las gráficas son el resultado del número de pacientes en el pre y postoperatorio por cada uno de los rangos de movimiento evaluados. Los porcentajes que mencionamos en el texto son un resumen de los datos más importantes que presentamos en las tablas; agrupan una o varias categorías, en un solo porcentaje, para informar acerca de qué categorías de movimiento tuvieron mejoría y cuántas permanecieron igual. Debido a esto, en algunas ocasiones, no aparecen los mismo porcentajes en el texto y en las gráficas; en las gráficas pretendemos que los lectores puedan observar los resultados con mayor detalle e identificar cada rango individualmente, y el texto es una visión global de las cuestiones más importantes de cada movimiento evaluado (número de pacientes que incrementaron el rango de movimiento en 1 o más de las categorías). A su vez, los datos que presentamos en las gráficas son complementarios a los presentados en el texto; pero no una representación gráfica de los mismo.
El 52% (n=13) de las lesiones afectaron al plexo braquial derecho y el 48% (n=12) al izquierdo. El 88% (n=22) de las lesiones fueron traumáticas y encontramos 1 paciente (4%) para cada una de las siguientes etiologías: lesión obstétrica, sarcoma neurogénico y schwanoma. En el 72% (n= 18) la lesión fue secundaria a accidente de vehículo de motor (automóvil y motocicleta) (Gráfico 1).
A 15 pacientes se les realizaron estudios electrofisiológicos de monitorización intraoperatoria, mientras que a 10 pacientes no. La realización o ausencia de estos estudios estuvo en relación con la disponibilidad de los mismos para esa época. El tiempo promedio entre la fecha de presentación de la lesión del plexo braquial y el momento de la cirugía reconstructiva fue de 8.1 meses, mientras que el promedio para el seguimiento postoperatorio y la fecha de evaluación de resultados fue de 35 meses (mínimo 18 meses y máximo 60 meses)
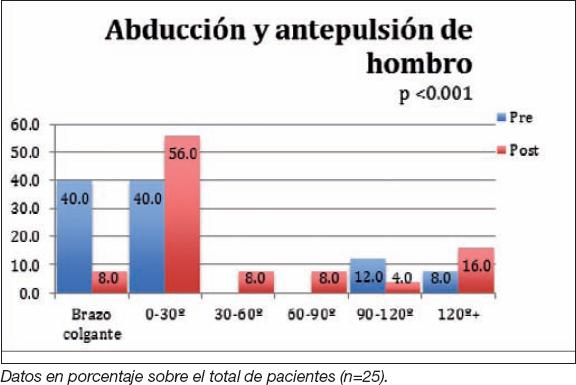
Está representado el porcentual, del total de pacientes (n=25), que se encontraron en cada rango de movimiento durante las etapas pre y postoperatoria.
En abducción y antepulsión de hombro, el 52% (n=13) permaneció igual entre el periodo pre y postoperatorio y el 48% (n=12) presentó mejoría postoperatoria en una o más categorías. De los pacientes que presentaron mejoría, el 60% (n=7) correspondió a pacientes con monitorización transoperatoria (Gráfico 2).
Para la pinza tóracobraquial, el 56% (n=14) permaneció igual entre el periodo pre y postoperatorio y el 44% (n=11) presentó mejoría en una o más categorías en el periodo postoperatorio. De los pacientes con mejoría, el 60% (n=7) correspondió a los pacientes con monitorización transoperatoria (Gráfico 3).
En rotación externa de hombro, el 44% (n=11) permaneció igual durante el periodo pre y postoperatorio y el 56% (n=14) presentó mejoría en una o más categorías durante el postoperatorio. De los pacientes con mejoría, el 78,5% (n=11) correspondió a los pacientes con monitorización (p = 0.042) (Gráficos 4 y 5).

Gráfico 5 Rotación externa de hombro en periodo postoperatorio con y sin monitorización lectrofisiológica transoperatoria
Para los pacientes con retropulsión de hombro, el 60% (n=15) permaneció igual durante el periodo pre y postoperatorio y el 40% (n=10) presentó mejoría en una o más categorías. De los pacientes con mejoría, el 70% (n=7) correspondió a los pacientes con monitorización. (Gráfico 6).
En la valoración para los pacientes con flexión de codo se encontró que el 52% (n=13) permanecieron igual durante la valoración pre y postquirúrgica y el 48% (n=12) presentaron mejoría en una o más categorías durante el periodo postquirúrgico. De los pacientes con mejoría, el 66% (n=8) correspondió a los pacientes con monitorización transoperatoria (Gráfico 7).
En extensión de codo, el 56% (n=14) permaneció igual en el periodo pre y postoperatorio, mientras que el 44% (n=11) presentó mejoría en una o más características. De los pacientes con mejoría, el 72% (n=8) correspondió al grupo de pacientes con monitorización transoperatoria (Gráfico 8).
En la valoración para prono-supinación de antebrazo encontramos que el 48% (n=12) permaneció igual durante el periodo pre y postoperaotiro, mientras que el 52% (n=13) mejoró al menos en una categoría durante el periodo postoperatorio. De los pacientes con mejoría, el 62% (n=8) correspondió al grupo con monitorización transoperatoria. (Gráfico 9).
La valoración pre y postoperatoria de los pacientes durante la flexión de muñeca permaneció igual en el 64% (n=16) y presentó mejoría en al menos una categoría durante el periodo postoperatorio en el 36% (n=9). De los pacientes con mejoría, el 88% (n=8) correspondió al grupo con monitorización transoperatoria (Gráfico 10).
En la valoración de extensión de muñeca encontramos que el 72% (n=18) permaneció igual durante la evaluación pre y postoperatoria, mientras que el 28% (n=7) presentó mejoría en al menos una categoría. De los pacientes que presentaron mejoría, el 85% (n=6) correspondió al grupo con monitorización transoperatoria (Gráfico 11).
La valoración de la flexión del pulgar mostró que el 72% (n=18) permaneció igual durante la valoración clínica pre y postoperatoria, mientras que el 28% (n=7) presentó mejoría y logró la flexión del pulgar en el postoperatorio. De los pacientes que recuperaron la flexión del pulgar, el 71% (n=5) se dio en los pacientes con monitorización transoperatoria (Gráfico 12).
En la evaluación de la posición de los dedos centrales de la mano encontramos que el 56% (n=14) permaneció en la misma categoría de evaluación durante el pre y postoperatorio, mientras que el 44% (n=11) presentó mejoría en el postoperatorio. De los pacientes que presentaron mejoría, el 82% (n=9) correspondió al grupo con monitorización transoperatoria (p = 0.027) (Gráficos 13 y 14)

Gráfico 14 Dedos centrales en periodo postoperatorio con y sin monitorización electrofisiológica transoperatoria
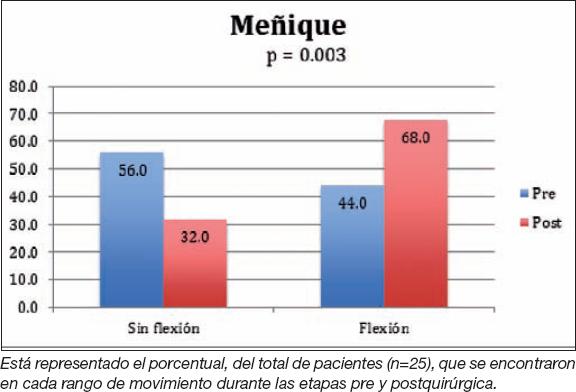
La evaluación de la flexión del meñique reflejó que el 56% (n=14) permaneció igual durante la evaluación pre y postoperatoria, mientras que el 44% (n=11) presentó mejoría en la flexión en la evaluación postoperatoria. De los pacientes que presentaron mejoría, el 82% (n=9) perteneció al grupo de monitorización transoperatoria (Gráfico 15).
Todas las evaluaciones postquirúrgicas presentaron mejoría estadísticamente significativa (p <0.05) independientemente de la realización o no de monitorización electrofisiológica transoperatoria. La evaluación postquirúrgica con monitorización transoperatoria de la rotación externa del hombro y del movimiento de los dedos centrales obtuvo mejoría estadísticamente significativa (p <0.05) con respecto a aquellos pacientes en los que no se realizó monitorización. La pinza tóracobraquial se encontró en valores límite (p= 0.084). En la evaluación postquirúrgica, el 53.3% (n=8) de los pacientes con monitorización transoperatoria (n=15) presentó ascenso en 1 o más de los rangos de la escala de evaluación; mientras que en los pacientes sin monitorización (n=10), solo el 20% (n=2) presentó dicho incremento. Ninguno de los pacientes, independientemente de la realización de exámenes paraclínicos transoperatorios, presentó una evaluación postoperatoria con menor puntuación con respecto a la preoperatoria.
Discusión
Las lesiones del plexo braquial merman de forma importante las actividades de la vida diaria de los pacientes
Está representado el porcentual, del total de pacientes (n=25), que se encontraron en cada rango de movimiento durante las etapas pre y postquirúrgica. que las padecen, con el consiguiente costo social, económico y profesional. El número exacto de estas lesiones es difícil de precisar, pero seguramente van en aumento de forma paralela con el incremento del número de accidentes en vehículos de alta velocidad.(13) Estos datos se correlacionan con los obtenidos en nuestro estudio, donde el 88% de los pacientes presentaron lesiones traumáticas como etiología, de las que el 72% correspondió a lesiones por vehículo de alta velocidad.
Actualmente no se conoce un protocolo que describa la evaluación pre y postoperatoria de los pacientes con lesión del plexo braquial. Esta inquietud se nos presentó debido a que nos encontramos en un hospital que es centro de referencia nacional en México. Los resultados en este tipo de pacientes no han sido lo que esperaríamos en una forma idílica; aun en manos de cirujanos experimentados, la mayoría de los pacientes con lesión del plexo braquial permanecen con cierto grado de discapacidad, especialmente con respecto a la función de la mano.
Actualmente no contamos con una estandarización de procedimientos para cada tipo de lesión del plexo braquial, lo cual ha llevado a que se desate una controversia internacional con respecto a la optimización de los procedimientos quirúrgicos. No existen guías definitivas que determinen la estrategia de tratamiento a seguir para las lesiones del plexo braquial.
A pesar de los grandes avances logrados en las últimas décadas, los resultados del tratamiento quirúrgico en los pacientes con lesión del plexo braquial están lejos de un panorama ideal. Sin embargo, aunque la terapia quirúrgica actual está lejos de restablecer la movilidad original del paciente, sí es también cierto que logra mejores resultados que los tratamientos sin reconstrucción nerviosa.(13)
Los pacientes deben estar informados con respecto a que el retorno de la función de la extremidad superior estará determinado por la severidad de la lesión y que la reconstrucción requerirá de múltiples procedimientos quirúrgicos como neurolisis, injertos nerviosos, transferencias nerviosas y musculares, osteotomías y artrodesis.(11)
Debido a todo lo expuesto, consideramos que era de sumo interés precisar la evaluación clínica pre y postoperatoria en la que se encuentran los pacientes con lesión de plexo braquial operados en nuestro Servicio. Encontramos que todas las evaluaciones postoperatorias presentaron mejoría estadísticamente significativa (p <0.05); independientemente de la realización o no de una monitorización electrofisiológica transoperatoria.
Los estudios de electrodiagnóstico intraoperatorio son un indicador seguro de la profundidad de la lesión y de los resultados posteriores a la reparación.(6) Robinson y col. demostraron que los potenciales evocados somatosensoriales femorales eran útiles para la monitorización intraoperatoria durante la cirugía de médula espinal con involucración vertebral de T12 a TL4.(14) Para Birch, en su estudio “Repair of obstetric brachial plexus palsy”, la relación entre los estudios neurofisiológicos preoperatorios y los hallazgos transquirúrgicos fue estadísticamente significativa para la detección de lesiones ocultas intradurales.(6) Sala y col. recomiendan la realización de la monitorización transquirúrgica cuando se esperan complicaciones neurológicas de acuerdo al mecanismo fisiopatológico de base, y los sugiere de forma opcional cuando se utilizan para predecir resultados postoperatorios o para fines de investigación.(9)
Diversos estudios han demostrado que la utilización de la monitorización electrofisiológica transoperatoria proporciona mejores diagnósticos durante el acto quirúrgico y disminuye el riesgo de lesión de estructuras nerviosas adyacentes.(10) En nuestro estudio pudimos constatar la importancia de la monitorización transoperatoria debido a que en todos los rubros de evaluación en los que se realizó dicha monitorización se presentó un mayor número de pacientes con mejoría en una o más categorías; incluso algunos con significancia estadística, como la rotación externa del hombro y el movimiento de los dedos centrales de la mano. Además, ninguno de los pacientes obtuvo menor puntuación tras la cirugía; lo que nos hubiera indicado lesiones inadvertidas durante el procedimiento quirúrgico.
Se ha intentado llegar a un consenso sobre la valoración de resultados en la reparación de las lesiones de plexo braquial; desafortunadamente no se ha logrado. Nosotros utilizamos la tabla de valoración de los doctores Narakas y Raimondi debido a que se basa en la aplicación de puntos por función recuperada, lo que nos permitió realizar la evaluación de manera más objetiva.
Conclusiones
A pesar de no lograr reestablecer completamente la función del miembro afectado, todos los pacientes de nuestro grupo de estudio presentaron mejoría clínica en al menos uno de los rangos de movimiento evaluados durante el periodo postoperatorio. Cabe resaltar que los pacientes con monitorización electrofisiológica transoperatoria obtuvieron mejores resultados clínicos en el periodo postopetarorio.
En base a la experiencia obtenida por nuestro equipo en el tratamiento de pacientes con este tipo de lesiones y sustentada por los resultados comentados anteriormente, recomendamos la utilización de la monitorización electrofisiológica transoperatoria para el tratamiento de los pacientes con lesión del plexo braquial. Su uso intraoperatorio permite realizar mejores diagnósticos, determinar el grado de lesión nerviosa y diferenciar las estructuras afectadas de las sanas. Todo esto con el objetivo de tomar mejores decisiones y ofrecer mejores tratamientos en beneficio de nuestros pacientes.
Esperamos que este protocolo siente las bases para la realización de otros trabajos en los cuales se pueda estandarizar la evaluación pre y postoperatoria de estos pacientes, así como su manejo quirúrgico.