Introducción
La diabetes mellitus es una enfermedad compleja, crónica y multifactorial, que presenta un reto para los sistemas nacionales de salud en todo el mundo. Su incidencia y prevalencia son elevadas a pesar de los programas y acciones de medicina preventiva aplicados.(1)Se trata de una patología que llega a causar daño micro y macrovascular, ocasionando cambios estructurales y fisiopatológicos en las estructuras de la mano y dando lugar así a la condición denominada mano diabética.(2)Estos cambios afectan a los diversos tejidos, tanto nerviosos como conectivos de la mano, provocando alteraciones sensitivas y motoras tanto gruesas como finas, y por ende, llegando a afectar a la calidad de vida del paciente.(3)
El término mano diabética tropical se utiliza para describir una infección de la mano potencialmente peligrosa que se encuentra principalmente en los trópicos(4 5-6)y fue descrita por primera vez en Estados Unidos en 1977 y en África en 1984. Antes del advenimiento de los antibióticos, las infecciones de la mano conllevaban severas complicaciones tales como: amputación y/o contractura.(7)
Las infecciones de la mano son y seguirán siendo una causa de morbimortalidad entre los diabéticos, con una tasa de mortalidad general de hasta el 13% debido al inicio tardío del tratamiento y a la demora en la búsqueda de atención médica; así mismo, la falta de conocimiento por parte del equipo médico(8)aumenta la gravedad de las complicaciones por dicha patología, y por ende, la tasa de amputación final que varía entre los distintos autores.(8 9 10 11-12)
El abordaje integral de estos pacientes es esencial tanto para el diagnóstico como para el tratamiento temprano; este último se basa en antibioticoterapia, aseo quirúrgico, control glucémico y educación tanto del paciente como de los familiares.
A diferencia del pie diabético, no existe, hasta donde conocemos, una clasificación específica para la mano diabética, siendo el objetivo principal del presente estudio ver los aspectos clinimétricos y la evolución clínica de los pacientes de nuestro entorno asistencial que viven con diabetes, afectados por infección de tejidos blandos en sus manos para poder así optimizar el tratamiento y la evolución de la enfermedad en un futuro.
Material y método
Realizamos un estudio observacional, descriptivo y retrolectivo, obteniendo e investigando la información de eventos ya ocurridos, para analizar exclusivamente la información de las variables específicas de interés para el estudio. Revisamos los expedientes clínicos de todos los pacientes admitidos en el Departamento de Cirugía Plástica y Reconstructiva del Hospital General "Eduardo Liceaga" de la Ciudad de México (México), con diagnóstico de infección de la mano entre marzo de 2013 y marzo de 2018 y que asociaban diagnóstico de diabetes mellitus. Utilizamos las pruebas de análisis de la varianza y en caso de encontrar diferencias estadísticamente significativas, hicimos prueba post hoc(Scheffé); en los casos del contraste con variables cualitativas para demostrar las diferencias entre los grupos de tratamiento quirúrgico con otras variables, recurrimos a la prueba de Kruskal-Wallis. Analizamos todos los datos con el software SPSS para Windows v25.0 (IBM. Chicago, Il. EE.UU.). Consideramos una diferencia estadísticamente significativa cuando p presentó un valor < 0.05.
Resultados
Fue criterio para la inclusión en el estudio que todos los pacientes sufrieran diabetes mellitus.
El intervalo de edad de los pacientes estuvo entre los 19 y los 87 años (media de 50 años); con un número total de 42 pacientes: 23 mujeres (55%) y 19 varones (45%).
Entre los antecedentes hereditarios documentamos que 20 personas (48% de la muestra) tuvieron al menos un progenitor con diabetes mellitus. Algunos de los antecedentes personales patológicos de interés fueron: tabaquismo 31% (13 pacientes), eran obesos al momento del inicio del padecimiento actual 14 pacientes (33%), hipertensión arterial en 11 (26%), cardiopatía en 15 (36%) y 12 (29%) estaban en tratamiento dialítico por insuficiencia renal crónica secundaria a diabetes mellitus. Dentro de los antecedentes quirúrgicos en manos, 17 personas (40%) habían tenido cirugías previas de diversa índole por mano diabética. En cuanto a la necesidad previa de amputación por angiopatía diabética en sitios diferentes a la mano, 8 pacientes (19%) la requirieron: 4 supracondíleas (10%), 1 infracondílea (2%), remodelación de dedos en un 7% y amputación en 3 de dedos del pie (Tabla I).
Tabla I. Antecedentes personales de interés de los pacientes de nuestro grupo de estudio
| Frecuencia | Porcentaje* | |
|---|---|---|
|
Padres con diabetes mellitus No Sí |
22 20 |
52 48 |
|
Tabaquismo No Sí |
29 13 |
69 31 |
|
Obesidad No Sí |
28 14 |
67 33 |
|
Hipertensión arterial No Sí |
31 11 |
74 26 |
|
Cardiopatía No Sí |
27 15 |
64 36 |
|
Insuficiencia renal con tratamiento dialítico No Sí |
30 12 |
71 29 |
|
Antecedentes quirúrgicos No Sí |
25 17 |
60 40 |
|
Amputaciones prevías en otro sitio por angiopatía diabética No Sí |
34 8 |
81 19 |
n = 42.
*Los porcentajes están redondeados.
El promedio de días con la lesión en la mano que ameritó el internamiento de los pacientes fue de 13 (±16), con rango de 1 a 90 días; en relación a la diabetes mellitus, el promedio con el diagnóstico fue de 9 años (±7) con rango de 1 a 40; la glucemia venosa al ingreso tuvo una media de 239 mg/dl (±86) y rango de 109 a 504; de forma lamentable, la hemoglobina glucosilada solamente apareció registrada en 16 expedientes, con una media del 8% (±2) y un rango del 5 al 12% (Tabla II).
Tabla II. Principales características clínicas y de laboratorio de los pacientes del grupo de estudio
| Media (±DE) | Valor mínimo | Valor máximo | |
|---|---|---|---|
| Edad | 50 (±15) | 19 | 87 |
| Días con lesión en la mano | 13 (±16) | 1 | 90 |
| Años con diagnóstico de DM* | 9 (±7) | 1 | 40 |
| Glucemia venosa al ingreso | 239 (±86) | 109 | 504 |
| Hemoglobina glicosilada al ingreso& | 8 (±2) | 5 | 12 |
n = 42.
*DM = diabetes mellitus.
&Solamente 16 de los pacientes tuvieron la cuantificación.
Por lo que se refiere a las diversas formas de presentación clínica de la mano diabética al momento del ingreso, observamos un predominio importante de tenosinovitis infecciosa del 3erdedo en un 33% (14 pacientes) y de la infección de tejidos blandos, con un 26% (11 pacientes); en conjunto, las afecciones individuales por tenosinovitis de los dedos 2°, 4° y 5° fueron del 38% (16 pacientes) (Tabla III). En cuanto a la fuerza muscular de la mano afectada, el 50% de los pacientes presentó movimiento en contra de la resistencia máxima, siendo solamente el 2% de estos los que no pudieron vencer la gravedad al realizar el movimiento. Hablando de la sensibilidad conservada de la mano afectada, solamente el 17% (7 pacientes) presentó afectación de este tipo.
Tabla III. Diagnósticos clínicos al momento del ingreso en el hospital de los pacientes de nuestro grupo de estudio
| Frecuencia | Porcentaje* | |
|---|---|---|
|
Diagnóstico principal por afección en mano Tenosinovitis infecciosa 3erdedo Infección de tejidos blandos Tenosinovitis infecciosa 4ºdedo Tenosinovitis infecciosa 2ºdedo Tenosinovitis infecciosa 5ºdedo Mano diabética bilateral |
14 11 8 5 3 1 |
33 26% 19% 12% 7 2 |
|
Fuerza muscular de la mano afectada Contracción sin movimiento Movimiento que no vence la gravedad Movimiento que vence la gravedad Movimiento contra resistencia parcial Movimiento contra resistencia máxima |
0 1 5 15 21 |
0 2 12 36 50 |
|
Sensibilidad conservada en la mano afectada No Sí |
7 35 |
17 83 |
n = 42.
*Los porcentajes están redondeados.
En cuanto a los diferentes patógenos identificados en los cultivos, encontramos algunos que no forman parte de la microbiota de la piel, siendo el más frecuente el Enterobacter cloacae(14%) en nuestro centro hospitalario, seguido por Streptococcus agalactiae, Staphylococcus aureusy Escherichia colicon un 12% cada uno, para continuar con Proteus vulgaris, Pseudomonas aeruginosaen un 9.5%, Corynebacterium spen un 7.1% y finalizando con Citrobacter freundiiy Morganella morganiicon un 2% cada uno (Tabla IV).
Tabla IV. Agentes patógenos identificados en los cultivos de las lesiones en los pacientes del grupo de estudio
| Frecuencia | Porcentaje* | |
|---|---|---|
|
Agente bacteriano aislado Enterobacter cloacae Streptococcus agalactiae Staphylococcus aureus Escherichia coli Proteus vulgaris Pseudomonas aeruginosa Corynebacterium sp Citrobacter freundii Morganella morganii Sin registro en el expediente Sin desarrollo de bacterias |
6 5 5 5 4 4 3 1 1 3 5 |
14,3% 12 11,9% 12 12 9,5% 9,5% 7% 2% 2% 7% 12% |
n = 42.
*Los porcentajes e stán redondeados.
En la Fig. 1mostramos los diferentes tratamientos proporcionados a nuestros pacientes y establecemos de igual manera el número de casos resueltos. El tratamiento inicial proporcionado fue variando, desde drenaje del absceso (en 3 pacientes), fasciotomías (en 4 pacientes), y aseo quirúrgicos (en 19 pacientes), hasta llegar a la amputación (en 16 casos). A la hora de realizar la revisión del sitio, si los resultados no eran favorables, optamos por la reintervención, que de igual manera, varió desde un aseo quirúrgico con o sin terapia de presión negativa (en 3 y 2 pacientes respectivamente), la amputación del sitio en 4 casos, o una cobertura cutánea con colgajo (en 2 pacientes). Como tratamiento complementario realizamos tomas y aplicación de injertos (2 casos) y de nuevo una cobertura cutánea con colgajo (en 1 caso), o en 1 paciente tuvimos que realizar una amputación del sitio (Fig. 1). Estas decisiones quirúrgicas, en tratamiento inicial o secundario, fueron analizadas y mostramos en la Tabla Vlos resultados del análisis de la varianza (ANOVA) al contrastar variables clínicas (años con diagnóstico de diabetes mellitus y los días de evolución con la lesión en la mano) con los diferentes procedimientos quirúrgicos (aseo quirúrgico, fasciotomía, amputación, drenaje de absceso) utilizados en el tratamiento inicial de los enfermos con mano diabética; y aunque no encontramos diferencias estadísticamente significativas, los resultados tienen relevancia clínica ya que a menor tiempo de vivir con diabetes mellitus y menos días de evolución con mano diabética, los pacientes requirieron con mayor frecuencia solamente aseo quirúrgico.
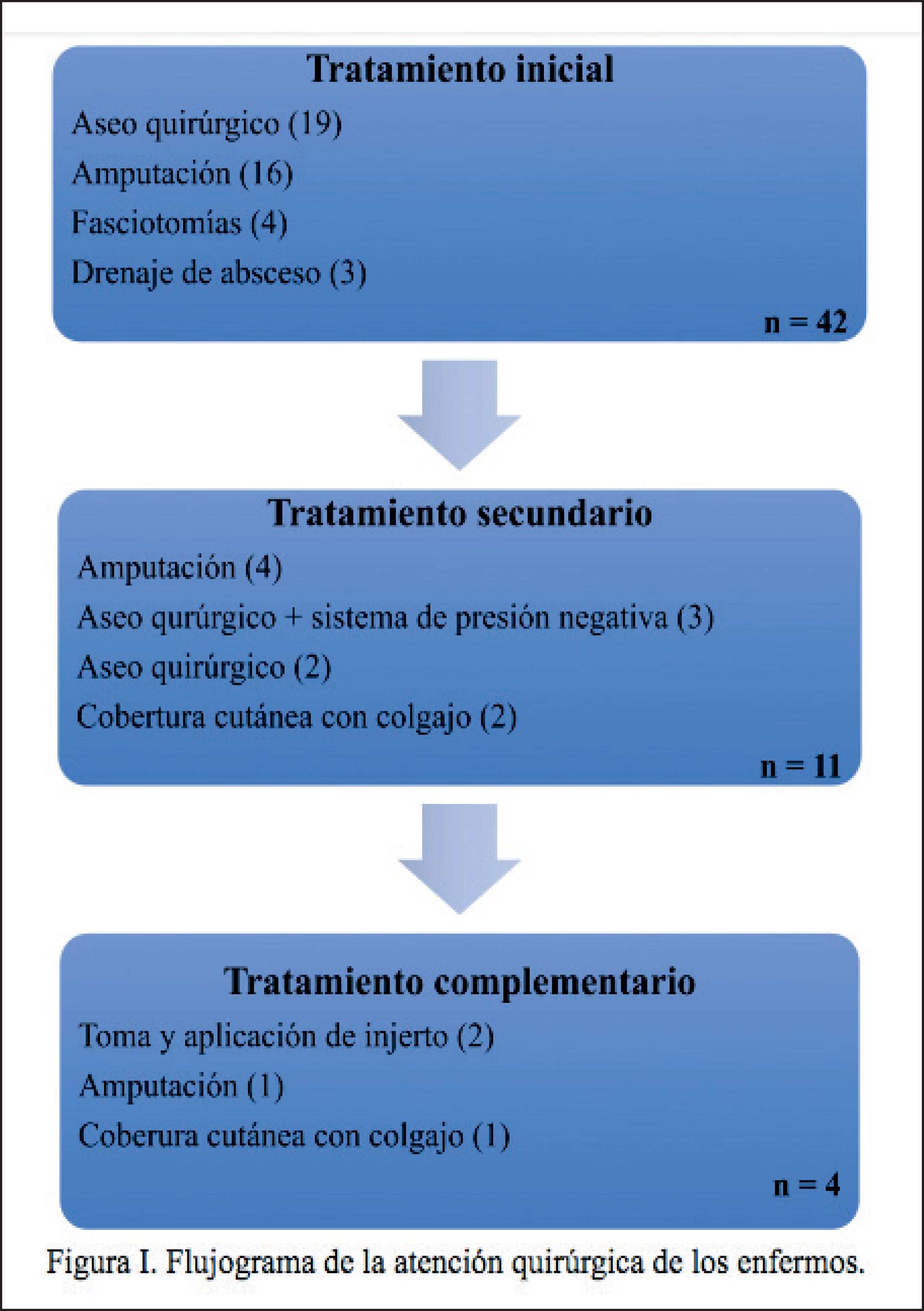
Figura 1. Flujograma de atención quirúrgica de los pacientes del grupo de estudio. Entre paréntesis se muestra el número de casos para cada tipo de tratamiento quirúrgico. Al final de cada rectángulo se muestra el total para cada fase del tratamiento quirúrgico.
Tabla V. Comparación entre los diferentes tipos de tratamientos quirúrgicos utilizados de forma inicial y secundaria en el manejo de los pacientes del grupo de estudio
| p | Comentarios | |
|---|---|---|
|
Tratamiento inicial(aseo quirúrgico, fasciotomía, amputación, drenaje de absceso) Años con diagnóstico de diabetes mellitus Días de evolución con la lesión en mano |
.102*
.120* |
No hubo diferencias estadísticas pero sí existe relevancia clínica, ya que a menor tiempo de vivir con diabetes y menos días de evolución con mano diabética, se requirió más frecuentemente solamente aseo quirúrgico |
|
Tratamiento secundario(aseo quirúrgico, fasciotomía, amputación, drenaje de absceso, aseo quirúrgico+ terapia de presión negativa, cobertura cutánea con colgajo, TAI) Días de evolución con la lesión en mano |
.006* | Prueba post hoc#.009 (IC95% -54,-5). Grupo diferente: amputación En la prueba post hoc del análisis de la varianza, se evidenció que a mayor cantidad de días se incrementó la necesidad de realizar amputación |
| Presencia de obesidad | .066& | No hubo diferencias estadísticas, pero sí existe relevancia clínica ya que la asociación de obesidad y diabetes mellitus estuvo relacionada con una frecuencia mayor de amputación. |
*Prueba de análisis de la varianza (ANOVA).
#Prueba de Scheffé.
&Prueba de Kruskal-Wallis.
En los casos en que fue necesario algún tratamiento quirúrgico secundario (aseo quirúrgico, fasciotomía, amputación, drenaje de absceso, aseo quirúrgico + terapia de presión negativa, cobertura cutánea con colgajo), evidenciamos que a mayor cantidad de días se incrementó la necesidad de realizar amputación (prueba post hocde Scheffé, con p=.009 (IC95% -54,-5).
Un aspecto con elevada relevancia clínica, aunque no estadística (p=.066 mediante prueba de Kruskal-Wallis) fue el hecho de que las personas que viven con diabetes mellitus y obesidad requirieron con más frecuencia amputación.
Al analizar los tipos de tratamiento quirúrgico utilizados, específicamente la amputación, hubo diferencias sobresalientes al realizar el contraste por género y la presencia de obesidad en los enfermos. Un contraste altamente llamativo fue el hecho de que el 69.5% (16 pacientes) de los 23 de género femenino, en algún momento de su evolución requirieron amputación frente al 26.3% (5 pacientes) de los 19 del género masculino, con diferencia estadísticamente significativa (p<.001 mediante X2de Pearson). El 43% (6 de 14 pacientes) de los que padecían obesidad fueron amputados, en comparación con el 36% (10 de 28 pacientes) que no la padecían (p = .061 a través de X2de Pearson) (Fig. 2, Fig. 3, Fig. 4).

Figura 2. A. Imagen a la llegada del paciente: edema y descamación de la región dorsal de la mano. B. Vista palmar de la mano al ingreso en donde no se observan lesiones. C. Lavado quirúrgico de la lesión, imagen a los 6 días del ingreso. D. A las 2 semanas del ingreso. E. Resolución con colgajo inguinal a las 3 semanas del ingreso. F. A las 4 semanas de la realización del colgajo inguinal, 7 semanas después del ingreso del paciente.

Figura 3. Mujer de 56 años de edad, 15 días de evolución tras trauma en mano derecha, posterior aumento de volumen, hiperemia e hipertermia, resolución a las 8 días por medio de drenaje quirúrgico con apertura de la vaina sinovial e irrigación seriada. A. Vista dorsal, 4 días después del ingreso: edema y cambios de coloración de la cuarta falange. B. Vista lateral de la mano al ingreso, en donde no se observan lesiones. C. Vista palmar de la mano donde se observa el drenaje en la cuarta falange.
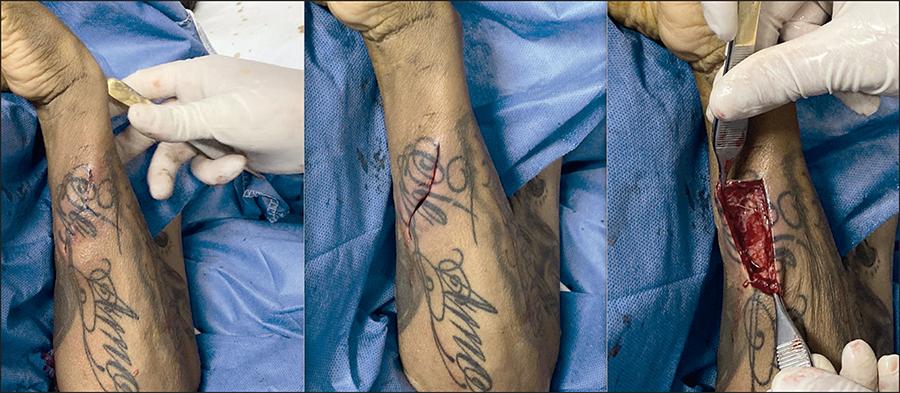
Figura 4. Varón de 36 años de edad con diabetes mellitus de 15 años de evolución que sufre golpe directo con maquina, de 5 días de evolución: aumento de volumen, hiperemia e hipertermia. Se realiza aseo quirúrgico más cierre directo a los 2 días de ingreso. A. Vista lateral al momento de ingreso, donde se observa edema y cambios de coloración. B. Vista lateral al terminar el aseo quirúrgico. C. Vista del área del lavado quirurgico.
Discusión
La mano diabética debe ser considerada como una entidad única que se asocia a un padecimiento sistémico, y debe excluirse el término mano tropical que se utiliza para describir una infección de la mano, potencialmente peligrosa que se encuentra principalmente en los trópicos, debido a que esta patología es universal y no se circunscribe a estos ambientes geográficos.(4 5-6)En cuanto a las infecciones relacionadas con esta patología, es importante hacer notar que en la hiperglucemia una de las complicaciones es la depresión de la inmunidad mediada por células y la función fagocitaria, aumentando por ende el riesgo de infección en estos pacientes.(13 14 15-16)
Es importante hacer hincapié en la diferencia encontrada con respecto a la literatura y los patógenos causantes de la enfermedad así como el tratamiento oportuno para cada uno de ellos, debido a las características sociales y culturales de la población obtenida. Mientras que en literatura se presenta el Staphylococcus aureuscomo el más frecuentemente aislado, encontrando con menor incidencia Streptococcus, Klebsiella, Enterobacter, Proteus, Escherichia coliy anaerobios(17 16-19)en el Hospital General "Eduardo Liceaga"de México el patógeno más frecuente fue Enterobacter cloacae(14%) y el manejo de antibioticoterapia estuvo directamente a cargo del Servicio de Infectología del hospital, que prescribió como primera elección tigeciclina en 37 pacientes (88%) debido a los índices de resistencias intrahospitalarios, y como segunda opción piperacilina/tazobactam en 2 pacientes (5%), ampicilina/sulbactam en otros 2 pacientes (5%) y por último vancomicina en 1 paciente (2%).
A diferencia del pie diabético, no existe una clasificación específica para la mano diabética a pesar de que ayudaría a una mejor toma de decisiones y a una correcta elección del tratamiento por parte del equipo multidisciplinario. Lawal y col. en 2013,(20)describen el manejo de la mano diabética en base a una clasificación de 3 grados propuesta por ellos, en la que cada grado va aumentando según la severidad y así marcan el pronóstico del paciente. Esta clasificación presenta diversas limitaciones ya que no habla de las complicaciones en la movilidad articular, ni la reproducibilidad de los resultados ya que estos son contradictorios, por lo que actualmente se encuentra en desuso.
Las complicaciones van aumentando en gravedad a medida que se va retardando el tratamiento. Por ejemplo, Wang y col. y Unachukwu y col.(9-10)reportan que un 100% de sus pacientes necesitaron intervención quirúrgica, mientras que autores como Kour y col.(20)mencionan que del 96% de pacientes que necesitó cirugía, el 12% terminó en amputación; otros autores hablan de cifras más elevadas, desde un 9.7% hasta un 62.5%.(11 12 13 14-15)La amputación tuvo un alto índice en nuestra revisión de casos, siendo la resolución inicial en un 38% de nuestros casos, debido principalmente a fallos en la atención médica temprana, al nivel sociocultural de los pacientes, así como a su referencia tardía a centros especializados, con una media de 13-16 días con la herida en mano a diferencia de los datos presentados por García Martínez(21)con una media de 8-10 días. En general se considera que esto no debería de ser así, ya que la correcta identificación y educación tanto del equipo médico como de los pacientes, facilitaría una detección oportuna, evitando en muchas ocasiones llegar a un tratamiento radical.
El Hospital General de México "Dr. Eduardo Liceaga" es una institución pública localizada en la capital del país. Es de referencia para pacientes de todo el país donde son atendidos sin seguridad social y predominantemente con un nivel socioeconómico bajo. En el año 2018 se otorgaron 792.715 consultas, 42.381 personas estuvieron hospitalizadas incluyendo 33.074 que fueron intervenidas quirúrgicamente por diversas causas.(22)Existe un alto volumen de flujo de pacientes por el Servicio de Urgencias de adultos (80.155 consultas en 2018), lo que puede favorecer la posibilidad de que el retardo en la búsqueda de atención médica no sea solo por parte del paciente y de la falta de importancia que se le da a esta lesión, sino que de igual manera influirían los tiempos desde la primera consulta del paciente hasta la referencia de este a nuestro Servicio. Adicionalmente, en 2016 la prevalencia de diabetes mellitus fue estimada en un 10.6% en la población general en México,(23)por lo que lamentablemente existe un escenario socio-epidemiológico propicio para que se incrementen los casos de personas afectadas por mano diabética en nuestro medio.
Conclusiones
La mano diabética tiene una alta incidencia en nuestro medio, sin embargo, desde nuestro punto de vista, no se cuenta con literatura suficiente para determinar un diagnóstico oportuno y un tratamiento eficaz, ni un algoritmo o alguna clasificación que ayude al control y seguimiento de los pacientes y que sirva de ayuda para lograr objetivar un adecuado protocolo.
Con el fin de poder comprender mejor esta situación en nuestro ámbito asistencial, hemos desarrollado el presente estudio de recogida de casuística a fin de poder generar una mejor red de atención para nuestros pacientes.
A lo largo de nuestra revisión de casos, encontramos una incidencia mayor de la patología que la reportada en la literatura al respecto, al igual que llegamos a considerar que el término mano tropical, aplicado tradicionalmente para describir una infección de la mano que afecta a los residentes del trópico, debería quedar en desuso debido a que no es solamente una enfermedad que afecta a los residentes de este entorno geográfico concreto.















