Introducción
Las neuropatías compresivas de miembros superiores son una de las patologías más frecuentes en la consulta de Cirugía Plástica. El síndrome por atrapamiento del nervio interóseo posterior es sin embargo poco frecuente, representando menos del 0.7% de todos los síndromes de compresión nerviosa periférica, con una incidencia anual estimada del 0.003%.(1)
En su base fisiopatológica se encuentra un posible conflicto mecánico entre el nervio interóseo posterior (NIP) y el borde superior del músculo supinador corto, también llamado arcada de Frohse, descrito por primera vez por Frohse y Frankel en 1908.(2) Los primeros reportes clínicos de compresión de este nervio los realizó Caneper en 1964.(3)
Dentro de las causas de compresión del NIP se describe en primer lugar la hipertrofia de la arcada de Frohse, seguida de lipomas, gangliones, artritis reumatoidea, alteraciones esqueléticas como subluxación radiocubital proximal, entre otras.(4-6)
Los cambios histopatológicos que aparecen con la compresión nerviosa crónica comienzan con el fallo de la barrera hematoneural, seguido de edema endoneural y engrosamiento perineural secundario. El incremento de la presión endoneural genera cambios en la circulación microneural e incrementa la sensibilidad del nervio a la isquemia. Al aumentar la compresión aparece desmielinización localizada, seguida de una desmielinización más difusa y de degeneración axonal final. A nivel de las placas motoras, inicialmente existe una disminución de la estimulación que de persistir en el tiempo, lleva a pérdida de unidades motoras y atrofia muscular. Los cambios mencionados son inicialmente reversibles, pero se hacen permanentes una vez establecida la isquemia nerviosa y la atrofia de unidades motoras.(7)
Clínicamente, el síndrome de atrapamiento de NIP es exclusivamente motor y se manifiesta por déficit de los músculos inervados por dicho nervio: segundo radial (ECRB), supinador corto (SC), cubital posterior (ECU), extensor común de los dedos (ECD), extensor propio del meñique (EDM), extensor largo del pulgar (EPL), extensor corto del pulgar (EPB), extensor propio del índice (EIP) y abductor largo del pulgar (APL).
El diagnóstico es clínico y su confirmación se realiza mediante estudio eléctrico, siendo, otros estudios paraclínicos de interés la ecografía, la tomografía axial computarizada y la resonancia nuclear magnética, ya que aportan valiosa información acerca de la topografía y de la probable etiología de la compresión.
El tratamiento requiere un enfoque multidisciplinario, pudiendo ser en una primera etapa médico-fisiátrico mediante reposo, antinflamatorios, modificación de actividades o inyección de corticoides. La cirugía está indicada en caso de no revertir los síntomas en los primeros meses o de existir una lesión ocupante de espacio, y consiste en la descompresión del nervio y en el tratamiento de la etiología de la compresión.(1)
Algunos autores cómo Ochi,(8) en pacientes mayores de 50 años con evolución superior a 18 meses y en los que existe parálisis con pérdida irreversible de placas motoras, señalan que puede ser necesario realizar transferencias tendinosas para recuperar las funciones motoras perdidas. La indicación está supeditada no solo al grado de lesión nerviosa, sino también a la presencia de lesiones asociadas, a los requerimientos funcionales y a las comorbilidades asociadas, como pueden ser patologías crónicas graves.(9)
Presentamos una paciente acondroplásica con diagnóstico de síndrome interóseo posterior evolucionado y realizamos una revisión del tema “transferencias tendinosas en síndrome interóseo posterior” (SIP) a propósito de este caso.
Caso clínico
Presentamos un caso clínico de la Cátedra de Cirugía Plástica Reparadora y Estética del Hospital de Clínicas Dr. Manuel Quintela, de la Universidad de la República, en Montevideo, Uruguay, asistido en el año 2017.
Se trata de una paciente de 48 años de edad, zurda, ex trabajadora doméstica, acondroplásica, referida por el equipo de Fisiatría por presentar déficit motor en miembro superior izquierdo, con diagnóstico clínico de síndrome interóseo posterior con confirmación electrofisiológica (Tablas I y II), sin remisión tras tratamiento fisiátrico durante 1 año.
Tabla I. Estudio de electrocunducción motora y sensitiva
| NERVIO | LATENCIAS (ms) | TIEMPO DE CONDUCCIÓN (ms) | DISTANCIA (cm) | VELOCIDAD DE CODUCCIÓN (m/s) | AMPLITUD |
|---|---|---|---|---|---|
| MADIANO IZQ. SENSITIVO | PUÑO 2.1 | 14 | 21μV | ||
| 2.8 | |||||
| PALMA 1.0 | 7.0 | ||||
| 1.7 | 7.0 | 17μV | |||
| MOTOR | 2.7-5-2 | 2.5 | 15 | 60 | 7μV |
| RADIAL IZQ. SENSITIVO | 1.7 | 10 | 9 | 47μV | |
| 2.4 | |||||
| MOTOR | 2.1-9.2 | 8.2 | 10 | 0.2μV | |
| REGISTRO DE AGUJA EN EXTENSOR PROPIO DE INDICE | 0.06μV | ||||
| REGISTRO DE AGUJA EN SUPINADOR LARGO | 5μV |
Tabla II. Electromiograma
| MÚSULO | ACTIVIDAD ESPONTÁNEA | ACTIVIDAD VOLUNTARIA | ||
|---|---|---|---|---|
| U.M | mV | Tipo de trazado | ||
| Tríceps | (-) | T y P | 1.5-3 | IM |
| Supinador largo | (-) | T y P | 1.5-3 | IM |
| Extensor común de los dedos | (-) | T y P | 1.5-3 | IM |
| Extensor propio del índice | (-) | T y P | 1.5-3 | TIM |
| Primer inteóseo dorsal | (-) | T y P | 1.5-3 | TIM |
| Abductor corto tenar | (-) | T y P | 1.5-3 | TIM |
| Extensor largo del pulgar | (-) | TIMP | ||
T y P: trifásicas y polifásicas, TIM: trazado intermedio, TIMP: trazados intermedios pobres
El resultado del estudio de electroconducción nerviosa informa de la presencia de signos bioeléctricos de compromiso troncular del NIP izquierdo, con compromiso axonal parcial e intenso y elementos de cronicidad, sin signos de denervación actual en curso.
Refiere un cuadro de al menos 40 años de evolución, dado por déficit motor progresivo en los movimientos de extensión de los dedos. Presenta al examen amiotrofia en región posterior de antebrazo izquierdo, sobre musculatura extensora de antebrazo izquierdo y actitud en caída de los 4 últimos dedos con pulgar en palma. Constatamos la limitación a la extensión de los 4 últimos dedos, limitación a la abducción y extensión de pulgar y extensión del puño con ligera radialización (Fig. 1). No presentaba alteraciones sensitivas en miembro superior izquierdo.

Fig. 1. A. Amiotrofia de musculatura extensora y extensión de puño conservada. B.Imposibilidad en la extensión de las articulaciones metacarpofalángicas e imposibilidad en la abducción y extensión del pulgar. Ligera desviación radial del puño.
La valoración por pruebas de imagen mediante ecografía y resonancia nuclear magnética no evidenció etiología clara, pero sí elementos de atrofia muscular en la musculatura extensora del antebrazo.
Realizamos tratamiento quirúrgico mediante neurolisis del NIP por abordaje anterior y sección completa de la arcada de Frohse, sin evidenciar una etiológica especifica. Pudimos observar que NIP estaba acintado, atrófico y con epineuro opaco (Fig. 2).
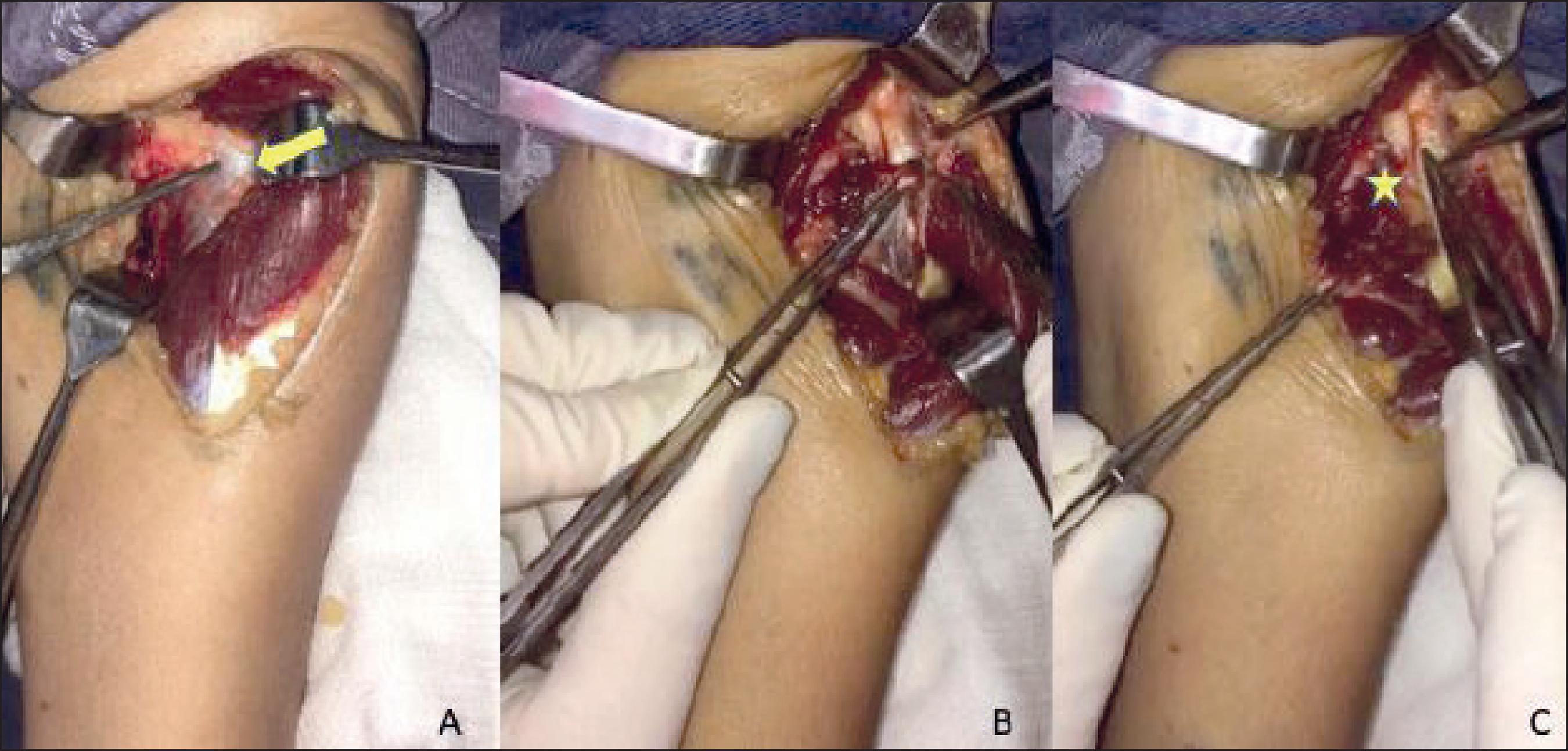
Fig. 2. Neurolisis del nervio interóseo posterior. A. Arcada de Frohse (flecha). B. Sección de la arcada de Frohse. C. Nervio interóseo posterior adelgazado y opaco (marcador).
En el mismo acto operatorio realizamos transferencias tendinosas motorizando el extensor largo del pulgar con el palmar menor, y motorizando el extensor común de los dedos con el cubital anterior, ambas por vía subcutánea (Fig. 3).
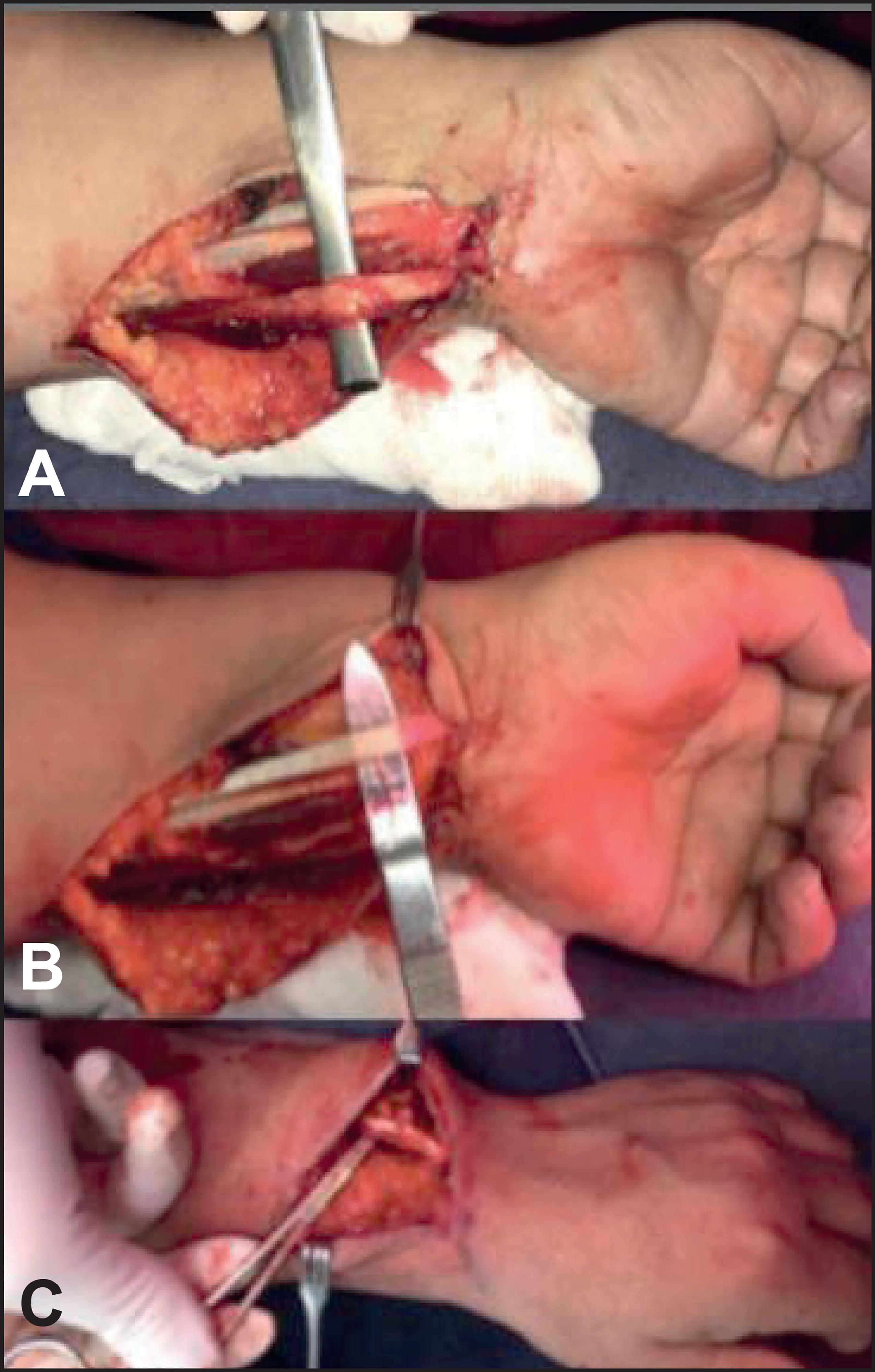
Fig. 3. Tranferencias tendinosas. Músculos cubital anterior y palmar menor (A y B respectivamente) antes de su transferencia. C. Transferencias ya realizadas a ECD (extensor común de los dedos) y EPL (extensor largo del pulgar).Nótese la actitud en extensión del pulgar y de las articulaciones metacarpofalángicas
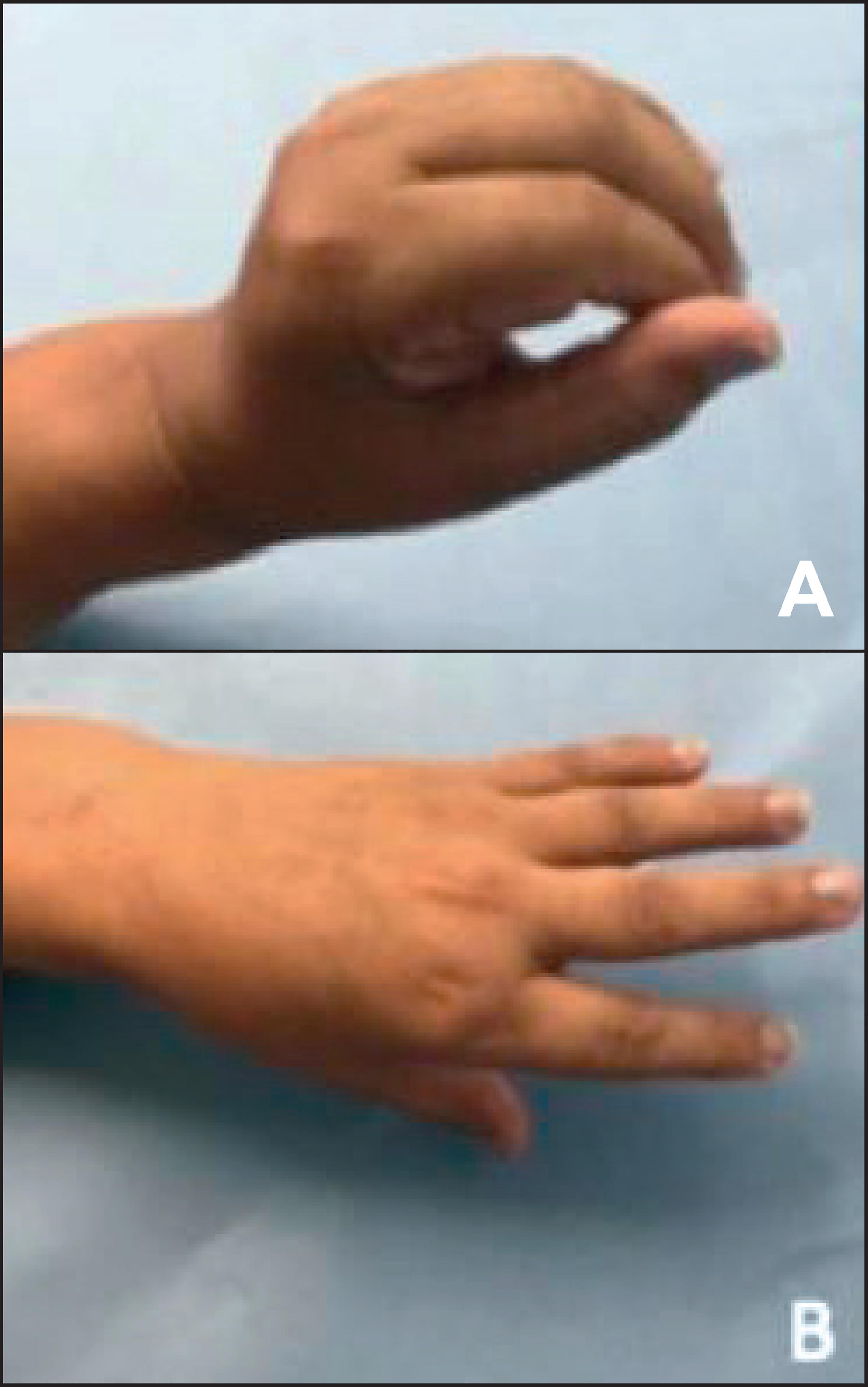
Fig. 4. Postoperatorio a los 4 meses. A. Extensión del puño sin aumento de la radialización. B. Extensión completa de los dedos con ligero déficit en extensión del segundo digito y abducción del pulgar.
El tiempo de inmovilización fue de 8 semanas y comenzó seguidamente con un plan de movilización progresiva guiado por fisioterapeuta. No presentó complicaciones postoperatorias.
El seguimiento postoperatorio fue de 1 año; a los 3 meses ya lograba la extensión del puño sin aumento de la radialización previa, extensión de los 4 últimos dedos y extensión / abducción del pulgar, de manera aceptable. Presentó menor extensión del segundo rayo y abducción del pulgar limitada, pero la mejoría funcional de la mano fue aceptable funcionalmente, quedando satisfecha la paciente. El resultado se mantuvo durante el seguimiento.
Discusión
La compresión del NIP es poco frecuente, reportándose una incidencia anual del 0.003%.(1) El tratamiento suele ser inicialmente médico-fisiátrico, pudiendo existir remisión de la sintomatología. En los casos en los que no hay remisión y en los casos severos o evolucionados, el tratamiento inicial es la neurolisis del NIP, con una tasa de éxito de entre el 60 y el 95%.(3)
Las transferencias tendinosas adquieren importancia cuando existe denervación muscular irreversible, siendo en esos casos la única opción para recuperar funciones motoras perdidas.(10) Es importante tener en cuenta que la indicación de la transferencia tendinosa depende no solo del pronóstico de reinervación y del déficit motor generado, sino también de los requerimientos funcionales, así como de la presencia de comorbilidades como patologías crónicas graves.(11)
En el caso que presentamos se trataba de una compresión de 40 años de evolución, que desde el punto de vista clínico y electrofisiológico podemos considerar como una parálisis radial. Dado el contexto sociocultural de la paciente, que difiere la consulta 38 años, y las dificultades para llegar al diagnóstico e instaurar el tratamiento indicado por parte del equipo médico, se trataba de un cuadro evolucionado y con mal pronóstico de reinervación, lo cual sumado al buen terreno y a los altos requerimientos funcionales, determinaron la indicación de realizar transferencias tendinosas.
En las lesiones bajas del nervio radial, como sucede en el SIP, los déficits que tienen indicación de cirugía para su recuperación son la extensión de las articulaciones metacarpofalángicas de los dedos largos y la extensión, abducción y retropulsión del pulgar.(11)
Para la extensión de las articulaciones metacarpofalángicas de los dedos largos, motorizando el extensor común de los dedos (ECD), la transferencia clásica es la del cubital anterior (CA), que cuenta con una fuerza de 2 kg, similar a la del ECD, aunque su excursión de 3.3 cm es menor a la del ECD (4-5 cm). Otras opciones son el palmar mayor, con menor fuerza que el CA (0.8 kg) y menor excursión que el ECD; o el uso de tendones flexores de los dedos según lo propuesto por Boyles.(10) Si bien el CA tiene mayor fuerza, su uso en transferencias tendinosas se encuentra aún en debate debido a que produce pérdida de fuerza de flexión de la muñeca además de favorecer la desviación radial de la misma; es por esto que Tsuge, Adachi y Brand recomiendan la combinación de transferencias que no utilizan el cubital anterior.(12)
En la parálisis del NIP, el grado de compromiso de la inervación de los músculos extensores de la muñeca puede generar una desviación radial pronunciada. En estos casos se discute el uso del CA como motor para transferencias porque podría potenciar dicha desviación y disminuir la fuerza de prensión, ya que esta requiere un arco de flexoextensión en desviación cubital de la muñeca.(13)) Algunas alternativas de transferencia en estos casos son el flexor superficial del 4º dedo (FCS) al extensor propio del índice (EPI), y la del flexor superficial del 3er dedo (FCS) al extensor común de los dedos (ECD) transmembrana interósea como propone Boyles.(14)
La resolución del plan quirúrgico en nuestro caso se basó en las ventajas que presenta el CA en cuanto a fuerza similar al ECD, sumadas a la experiencia de nuestro equipo quirúrgico en transferencia del CA en casos de parálisis de nervio radial y al hecho de que la desviación radial que presentaba la paciente no era pronunciada.
Con respecto a la recuperación de las funciones motoras del pulgar, la transferencia clásica es la del músculo palmar menor (palmaris longus) para motorizar el extensor largo del pulgar (extensor pollicis longus), que fue la realizada en nuestro caso.
Los resultados de estas transferencias han sido estudiados en parálisis radiales de distintas etiologías, siendo favorables en un alto porcentaje de casos,(9) con resultados muy buenos o buenos en al menos el 75% de los casos, y satisfactorios en el 28% sin reporte de malos resultados, según un trabajo realizado por Kruft.(15) La variabilidad de los resultados se debe a que estos dependen en gran medida de la colaboración del paciente en los ejercicios de reeducación muscular.
En una búsqueda bibliográfica realizada en PubMed, SciELO y Google Scholar, encontramos 4 artículos sobre este tema(16-19) que no describen la clínica de los pacientes, sino que mencionan este tratamiento como opción en casos de fallo de la neurolisis. Destacamos que es escasa la literatura acerca de las trasferencias tendinosas en el síndrome por compresión del NIP, lo cual se podría explicar por la baja frecuencia de reportes de este síndrome en estadios evolucionados y por la alta tasa de éxito logrado en el tratamiento mediante neurolisis en los casos con diagnóstico precoz.
El aporte de nuestro trabajo es epidemiológico, por tratarse de un caso de patología y tratamiento poco frecuentes, lo cual, como otros casos clínicos, suma a la casuística internacional y contribuye a la evidencia científica, no solo desde el caso particular sino desde la revisión y discusión de la bibliografía existente hasta el momento.
Conclusiones
El síndrome interóseo posterior es una patología poco frecuente, cuyo tratamiento quirúrgico mediante neurolisis es efectivo en la mayoría de los casos. En casos evolucionados o fallo de la neurolisis, aparece la indicación de transferencia tendinosa, existiendo escasa literatura acerca del tema.
Nuestro trabajo supone un aporte a la casuística internacional al presentar un caso poco frecuente de compresión de 40 años de evolución, que desde el punto de vista clínico y electrofisiológico podemos considerar como parálisis radial, cuyo tratamiento requirió transferencias tendinosas: palmar menor para el extensor largo del pulgar, y cubital anterior para el extensor común de los dedos, obteniendo una recuperación funcional aceptable.















