Introducción
La reinervación aberrante de los músculos faciales tras una lesión del nervio facial en continuidad puede resultar en hipertonía estática y dinámica, lo que lleva a sincinesias, asimetrías, hipercinesia facial y otras complicaciones. Estos trastornos no solo afectan a la movilidad y expresión facial, sino que también impactan negativamente en el bienestar psicológico y en la calidad de vida de los pacientes. A pesar de los avances en el tratamiento de esta condición, no existe un enfoque terapéutico único y definitivo. En su lugar, se emplea un conjunto diverso de estrategias que abarcan desde la quimiodenervación con toxina botulínica y técnicas de fisioterapia hasta intervenciones quirúrgicas, todas ellas con el objetivo común de restaurar la simetría facial y mejorar la función dinámica.(1-3) La quimiodenervación, por ejemplo, permite una modulación precisa de la actividad muscular en áreas específicas,(4,5) mientras que modalidades no invasivas de fisioterapia, como el biofeedback y el reentrenamiento neuromuscular facial, han demostrado beneficios significativos en la recuperación de la función.(6,7) A su vez, los rellenos faciales son frecuentemente empleados en combinación con estos tratamientos para corregir deformidades estructurales, como surcos profundos o la pérdida de volumen ocasionada por la hipertonía muscular.(8,9)
La presente revisión narrativa examina y actualiza las opciones terapéuticas no quirúrgicas para el manejo de las secuelas de la parálisis facial, presentando recomendaciones clínicas basadas en la evidencia actual y la experiencia de los autores.
Material y método
Revisión selectiva de la literatura en inglés y español utilizando las bases de datos PubMed, Scopus, TripDatabase y SciELO para encontrar artículos primarios y secundarios sobre reentrenamiento neuromuscular, quimiodenervación con toxina botulínica y rellenos faciales empleados para restaurar la simetría después de una lesión del nervio facial. Los artículos primarios se centraron en las técnicas y resultados para pacientes con sincinesias, asimetrías o hipercinesias. Los artículos secundarios proporcionaron contexto sobre la anatomía, la fisiopatología y las implicaciones terapéuticas más amplias. Los artículos seleccionados debían ser originales, revisiones bibliográficas o ensayos clínicos.
Las palabras clave empleadas incluyeron "reentrenamiento neuromuscular" ("neuromuscular retraining"), "toxina botulínica" ("botulinum toxin"), "rellenos faciales" ("facial fillers"), "parálisis facial" ("facial paralysis"), "sincinesias" ("synkinesis"), "asimetría facial" ("facial asymmetry"), e "hipercinesia facial" ("facial hyperkinesis"). Seleccionamos los artículos a partir de los resúmenes y revisamos los textos completos relevantes. Verificamos las referencias para identificar estudios adicionales.
Incluimos textos históricos y manuales sobre lesiones del nervio facial para proporcionar un contexto anatómico y fisiológico. Realizamos búsquedas adicionales sobre los mecanismos de adaptación neuromuscular y la farmacodinamia de la toxina botulínica. La revisión sintetizó los hallazgos de estudios clínicos sobre la eficacia, la seguridad y las consideraciones técnicas de estos tratamientos. Además, abordamos los avances recientes en este campo.
Resultados
En la revisión de la literatura realizada identificamos inicialmente un total de 607 artículos en inglés y 5 en español, sumando un total de 612 fuentes. Tras aplicar los criterios de inclusión y exclusión, seleccionamos 39 artículos completos y relevantes para esta revisión publicados entre 1982 y 2024. Excluimos 573 artículos que no cumplían con los criterios de inclusión, tales como presentaciones de casos, comunicaciones breves, resúmenes de congresos, cartas al editor y artículos en prensa. Finalmente, de los 39 artículos aceptados, 38 estaban en inglés y 1 en español. Asimismo, incorporamos 3 textos adicionales sobre la fisiopatología y manejo de la parálisis facial que proporcionaron un contexto relevante para los tratamientos no quirúrgicos de las secuelas faciales.
En total, utilizamos 42 fuentes para esta revisión selectiva, lo que permitió analizar y sintetizar la información relacionada con los tratamientos no quirúrgicos en las secuelas de la parálisis facial, incluyendo el reentrenamiento neuromuscular, la quimiodenervación con toxina botulínica y el uso de rellenos faciales.
Discusión
La restauración de la simetría y la función facial tras una parálisis facial representa un desafío clínico que requiere un enfoque integral y complejo. A lo largo de esta revisión examinamos diferentes tratamientos no quirúrgicos, como el reentrenamiento neuromuscular facial (RNMF), la toxina botulínica (TB) y los rellenos faciales, útiles en la mejora tanto de la estética como de la funcionalidad facial. Estos tratamientos, aunque bien establecidos en la práctica clínica, siguen evolucionando en cuanto a sus indicaciones, técnicas de aplicación y combinaciones terapéuticas. Los hallazgos derivados de esta revisión permiten aclarar conceptos previos y aportar una visión más precisa sobre la efectividad y los beneficios de estas opciones mínimamente invasivas, subrayando la importancia de un tratamiento personalizado.
Reentrenamiento neuromuscular
El reentrenamiento neuromuscular facial (RNMF) tiene como objetivo facilitar el movimiento voluntario de grupos musculares específicos y reducir los movimientos anormales a través de terapias físicas orientadas al reaprendizaje motor. Estas técnicas juegan un papel crucial en los pacientes con secuelas de parálisis facial convirtiendo los movimientos premeditados en movimientos espontáneos, previniendo el desarrollo de nuevas contracciones musculares anormales y ofreciendo a los pacientes una opción conservadora para la recuperación y/o refinamiento de la motilidad facial. Las técnicas de RNMF se basan en las características únicas de los nervios y músculos faciales y no deben confundirse con terapias motoras no específicas que promueven la recuperación motora gruesa mediante ejercicios de máximo esfuerzo y estimulación eléctrica, los cuales no están indicados en casos de parálisis facial.(6) Por el contrario, el RNMF se centra en proporcionar información sensorial para mejorar la adaptación neuronal y el aprendizaje a través de la práctica de movimientos coordinados combinados con técnicas como la electromiografía de superficie y la retroalimentación propioceptiva.
Las sincinesias son la condición que con mayor frecuencia se trata con RNMF. Durante el reentrenamiento, es vital que los pacientes con sincinesias incorporen el conocimiento sobre la anatomía y la función de los músculos faciales. Asimismo, es importante que comprendan la diferencia entre la actividad muscular deficiente que resulta en la ausencia de movimiento (flacidez) y la actividad muscular aberrante que causa contracciones anormales (sincinesias, hipercinesias, hipertonías). La retroalimentación a través de ejercicios frente al espejo o el autoanálisis mediante videos ha demostrado tener un efecto positivo en la simetría a largo plazo y en la prevención de las sincinesias, proporcionando retroalimentación visual durante los ejercicios faciales.(7,10,11) Estos ejercicios varían ampliamente, desde muecas y sonrisas hasta fruncir los labios, mostrar los dientes e inflar las mejillas. Asimismo, la terapia mimética, que incluye masajes, relajación, inhibición de las sincinesias y ejercicios de coordinación y expresión emocional, ha demostrado reducir la gravedad de la paresia y mejorar la simetría tras una lesión del nervio facial.(12) La electromiografía (EMG) es otra herramienta complementaria que se utiliza de manera independiente o con retroalimentación frente al espejo. La EMG detecta los potenciales eléctricos durante las contracciones musculares y los muestra gráficamente para ofrecer retroalimentación audiovisual, lo que ayuda a mejorar el control selectivo de los músculos.(13) En algunos casos, el uso de cintas alrededor de la boca proporciona retroalimentación sensorial del movimiento durante las contracciones.(14) Otras herramientas complementarias incluyen estiramientos manuales, masajes, bolsas de calor y vibración, aunque algunos programas priorizan la sensación de movimiento sobre estos métodos.(15,16)
La temporalidad, frecuencia y duración de las sesiones de tratamiento varían considerablemente. Las sesiones presenciales dirigidas por profesionales pueden variar desde una vez al mes hasta 3 veces por semana. Los regímenes autoadministrados en casa son a menudo mejor descritos, con ejemplos que incluyen ejercicios realizados 3 veces al día durante 30 minutos diarios, o varias veces al día integrados en las actividades cotidianas.(7,10,11) Cuando se ejecuta correctamente, el RNMF puede mejorar los patrones de movimiento y expresión incluso muchos años después del desarrollo inicial de las sincinesias.(17)
Toxina Botulínica
La toxina botulínica (TB) es una neurotoxina que interfiere con la neurotransmisión colinérgica al inhibir la liberación de acetilcolina mediante un bloqueo presináptico irreversible en la unión neuromuscular. Tras la inyección intramuscular, la TB mantiene su efecto hasta que nuevas terminaciones axónicas establecen contacto con el músculo, lo cual ocurre generalmente entre 3 y 6 meses después de la aplicación.(18,19) La administración de TB en el contexto de las secuelas de una parálisis facial se enfoca principalmente en la reducción de sincinesias y asimetrías faciales, mejorando tanto la estética como la funcionalidad. En las últimas décadas, la aplicación de TB ha ganado popularidad en el tratamiento de estas secuelas, y su uso combinado con el RNMF ha demostrado tener un impacto positivo en la duración de los resultados.(20)
Las indicaciones para su aplicación incluyen la corrección de sincinesias, hipertonías e hipercinesias faciales postparéticas, especialmente cuando el puntaje en la escala de gradación facial Sunnybrook es superior a 5, y cuando la recuperación motora está estabilizada.(21,22) De los 7 serotipos conocidos de TB, solo los tipos A y B están aprobados para uso médico. Las formas utilizadas en el tratamiento de pacientes con parálisis facial son onabotulinumtoxinA y abobotulinumtoxinA, ambos tipos A, con diferentes procesos de fabricación que resultan en distintas concentraciones y proteínas no tóxicas. El tipo B está disponible como rimabotulinumtoxinB; sin embargo, está aprobado por la Food and Drugs Administration (FDA) de los Estados Unidos solo para la distonía cervical, y sus beneficios en trastornos musculares faciales aún no se han definido.(18,23)
Tiempos. A excepción de los casos con transección confirmada del nervio facial que aún no se han sometido a reinnervación quirúrgica, la TB debe administrarse en la hemicara afectada cuando se haya logrado la máxima reinnervación posible. En la parálisis de Bell y parálisis de otras etiologías infecciosas esto ocurre entre 4 y 6 meses tras el inicio de la condición, mientras que en pacientes quirúrgicos dependerá de varios factores, como la técnica, el nervio donante utilizado o la edad del paciente, entre otros.(24) Durante este proceso, la TB puede aplicarse tempranamente en la hemicara no afectada para mejorar la simetría en reposo. El efecto de la TB puede comenzar entre 12 y 18 horas después de la aplicación, alcanza su efecto máximo entre 4 y 7 días y dura entre 3 y 6 meses. Un importante numero de pacientes puede notar una disminución del efecto ya a partir del primer mes postinyección.(25) Generalmente se requieren varias sesiones para establecer la dosis adecuada en cada paciente.
Zonas de aplicación. La dosis y el sitio de inyección son específicos para cada paciente. Los músculos típicamente inyectados para corregir las sincinesias en la hemicara afectada incluyen: orbicularis oculi (para reducir el estrechamiento de la apertura palpebral), platisma (para disminuir la tensión y las bandas cervicales resultantes), depressor anguli oris, mentalis, buccinador (para mejorar la elevación de la comisura labial) y, ocasionalmente, frontalis y corrugador (para reducir la tensión en las áreas frontal y glabelar). En la hemicara no afectada, la TB mejora las hipercinesias y crea una mayor simetría en reposo. Los músculos comúnmente aplicados incluyen frontalis y orbicularis oculi (para simetrizar las regiones frontal y periorbital), levator labii alaeque nasi (para reducir la visibilidad del arco dental superior) y depressor labii inferioris (para reducir la visibilidad del arco dental inferior) (Fig. 1). Especificamos las dosis propuestas para cada músculo en la Tabla 1.(25) En cuanto a la preparación injectable, se recomienda onabotulinumtoxinA a una concentración de 2.5 unidades por 0.1 ml de solución salina al 0.9%.
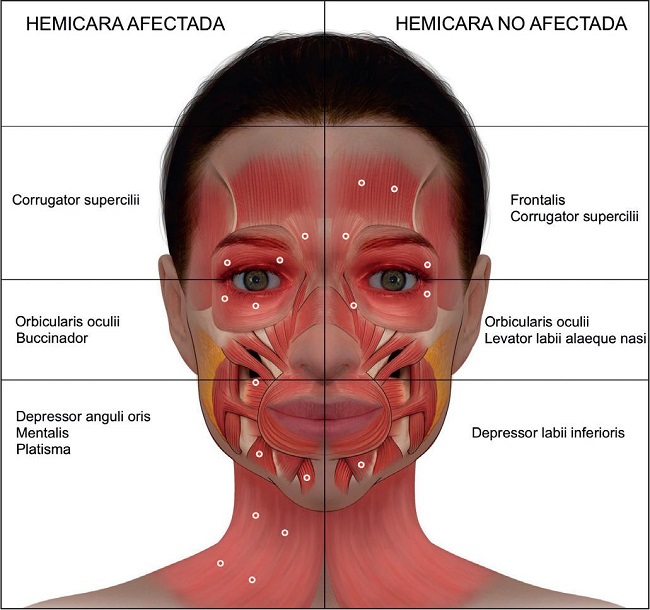
Figura 1. Zonas de aplicación y músculos objetivo de la toxina botulínica en pacientes con sincinesias e hipercinesias postparálisis facial en las hemicaras afectada y no afectada.
Tabla I. Dosis de toxina botulínica (onabotulinumtoxinA) en sincinesias faciales postparálisis facial.
| Músculo | Rango de dosis (unidades de TB) |
|---|---|
| Hemicara afectada | |
| Corrugator supercilii | 5 - 10 |
| Orbicularis oculi | 7.5 - 10 |
| Buccinador | 10 - 20 |
| Depressor anguli oris | 2.5 - 10 |
| Mentalis | 2.5 - 10 |
| Platisma | 10 - 30 |
| Hemicara no afectada | |
| Frontalis | 5 - 10 |
| Orbicularis oculi | 2.5 - 5 |
| Levator labii alaeque nasi | 2.5 - 7.5 |
| Depressor labii inferioris | 2.5 - 5 |
Otras indicaciones
Manejo agudo de la parálisis facial. Existe evidencia en la literatura que sugiere el uso de TB en la hemicara no afectada durante los primeros 3 meses tras el inicio de la condición, afirmando que debilitar el lado no afectado contribuiría a fortalecer y mejorar la función del lado afectado.(26,27) Los sitios de inyección y las dosis en el lado no afectado son similares en las fases aguda y crónica.
Lagrimeo gustativo. Una complicación rara en pacientes con parálisis facial es el lagrimeo estimulado durante la alimentación, causado por la redirección de fibras visceromotoras hacia la glándula lagrimal durante la regeneración nerviosa.(28,29) Este fenómeno aberrante provoca lagrimeo ipsilateral cuando el paciente mastica. Dado que la glándula lagrimal está inervada por fibras colinérgicas del sistema nervioso parasimpático, se ha reportado que el tratamiento exitoso del lagrimeo gustativo se logra aplicando TB directamente sobre la glándula, con una duración del efecto de hasta 6 meses, requiriendo aplicaciones menos frecuentes en comparación con otras áreas.(28-30) Antes de la aplicación es necesario realizar un examen ocular completo para descartar el síndrome de ojo seco y confirmar el lagrimeo gustativo mediante la prueba de Schirmer, realizada con y sin estimulación gustativa.(31) Recientemente se han desarrollado métodos de inyección guiados por ultrasonido en la glándula lagrimal para garantizar una aplicación precisa de la toxina y minimizar el malestar del paciente.(32,33) La dosis utilizada varía entre 10 y 20 unidades de TB, siempre comenzando con una dosis baja y aumentando gradualmente si es necesario.(28-32)
Sudoración gustativa (Síndrome de Frey). La sudoración gustativa, Síndrome de Frey o síndrome auriculotemporal, ocurre (similar al lagrimeo gustativo) debido a la regeneración aberrante de fibras colinérgicas postganglionares del nervio auriculotemporal con fibras parasimpáticas de las glándulas sudoríparas de la piel. El cuadro clínico incluye enrojecimiento, sudoración y dolor tras masticar, y su principal etiología son las secuelas de una parotidectomía lateral.(34) En estos casos, la aplicación intracutánea de TB es un tratamiento seguro y eficaz. Se ha demostrado que el tratamiento con dosis entre 1.5 y 5 unidades de TB por cm2 proporciona una duración del efecto de hasta 18 meses.(35,36) Es importante evitar que la neurotoxina alcance los músculos de la expresión facial, como el borde lateral de los músculos cigomáticos o los músculos orbicularis oris y orbicularis oculi.
Pseudoptosis. La pseudoptosis, blefaroptosis con función preservada del músculo elevador del párpado superior, es una secuela relativamente rara de la parálisis facial. Se ha postulado que tiene un origen sincinésico, en el que la contracción involuntaria del músculo orbicularis oculi resulta del movimiento voluntario del músculo orbicularis oris (sincinesia oro-ocular). Esta condición puede variar desde una asimetría estética hasta una obstrucción parcial de la visión. La aplicación de 5 a 15 unidades de TB en 2 a 3 áreas de la porción pretarsal del músculo orbicular de los ojos en el párpado superior puede ayudar a corregir la pseudoptosis(37); sin embargo, existe un riesgo significativo de producir lagoftalmos, diplopía o empeoramiento de la blefaroptosis con la aplicación de TB.
Al margen de las complicaciones habituales propias de las inyecciones de TB, como aumento de volumen o edema, su aplicación en parálisis facial conlleva un riesgo ligeramente mayor dada la mayor dosis acumulada, las distintas áreas de inyección y la necesidad de múltiples sesiones en el largo plazo. Antes del inicio del tratamiento, los pacientes deben ser debidamente informados sobre los potenciales riesgos, complicaciones y efectos secundarios de la aplicación de TB.(28,38,39)
Rellenos Faciales
La aplicación de rellenos faciales es un procedimiento mínimamente invasivo y reversible que se emplea para tratar asimetrías faciales con un potencial impacto positivo en la calidad de vida de los pacientes con parálisis facial o sus secuelas.(8) Los pacientes con parálisis facial a menudo experimentan una pérdida asimétrica de volumen y una redistribución de los tejidos blandos. Este envejecimiento asimétrico se debe a los cambios en el tono muscular y en el volumen de los tejidos blandos asociados con la parálisis facial.(9)
Existen diversos tipos de rellenos disponibles para uso médico; sin embargo, los rellenos a base de ácido hialurónico son el compuesto de elección en la mayoría de los países. Mientras que los rellenos de mayor viscosidad se utilizan en planos subcutáneos profundos, por ejemplo, para corregir pliegues nasolabiales y mejorar el contorno facial, los rellenos de menor viscosidad son los preferidos para tratar líneas superficiales y arrugas finas, como en las regiones periorbitarias o periorales. Otros rellenos, como la hidroxiapatita de calcio, proporcionan un excelente soporte estructural, lo que los hace adecuados para corregir surcos faciales profundos y modificar la estructura ósea facial. Sin embargo, su uso clínico está disminuyendo y, hasta la fecha, no existen evidencias en la literatura sobre su utilidad en pacientes con parálisis facial.
Técnicas. Para la colocación de rellenos en planos superficiales generalmente es suficiente emplear anestesia tópica local. En aplicaciones más profundas, se puede considerar la adición de anestesia local inyectada o bloqueos regionales. Las técnicas de inyección de rellenos faciales se dividen en:(40)
Técnica punto a punto: se aplican pequeñas cantidades de la sustancia suficientemente cercanas a lo largo de la depresión cutánea.
Técnica lineal trazante: se introduce la aguja a lo largo del surco y se aplica la sustancia de manera constante al tiempo que se retira la aguja.
Técnica en abanico: se introduce la aguja y se aplica la sustancia al tiempo que se retira la aguja de manera parcial, para luego volver a introducirla en una posición distinta y repetir el procedimiento.
Técnica en malla: se realizan múltiples aplicaciones lineales perpendiculares. Esta técnica se utiliza en defectos mayores y depresiones que exceden los límites de un surco o arruga.
Recomendaciones clínicas
El reentrenamiento neuromuscular, la quimodenervación con toxina botulínica y la aplicación de rellenos faciales son técnicas mínimamente invasivas efectivas para restaurar la simetría facial, tanto en reposo como en movimiento, en pacientes con sincinesias, asimetrías, hipercinesia facial u otras secuelas de parálisis facial. Aunque estos agentes inyectables han demostrado consistencia en cuanto a seguridad y eficacia en numerosos estudios, no están exentos de riesgo de complicaciones. Los resultados exitosos de estas medidas terapéuticas se basan en un profundo entendimiento de la anatomía facial y los eventos fisiopatológicos que siguen a la lesión del nervio facial. Este apartado ofrece recomendaciones clínicas basadas en la evidencia actual y en la experiencia de los autores, con el fin de optimizar los resultados terapéuticos y minimizar posibles complicaciones.
Recomendaciones clínicas para el tratamiento de secuelas de parálisis facial con reentrenamiento neuromuscular
1. Planes de terapia personalizados. El régimen de Reentrenamiento Neuromuscular (RNM) de cada paciente debe ser altamente individualizado, reflejando los patrones únicos de su actividad muscular y regeneración nerviosa. Esto incluye la selección de ejercicios adecuados, intensidad y frecuencia. Para los pacientes que son candidatos a la aplicación de toxina botulínica, una sesión de RNM previa a la inyección permite que el fisioterapeuta establezca una evaluación basal de los movimientos faciales sin distorsiones, lo que proporciona información valiosa para las terapias postinyección.
2. Uso de herramientas de biofeedback. La incorporación de herramientas como la electromiografía de superficie (EMG) y el feedback propioceptivo puede mejorar significativamente la efectividad del RNM. Estas herramientas ayudan a los pacientes a visualizar su propia actividad muscular, lo que facilita un mejor control y coordinación muscular.
3. Monitoreo y ajustes regulares. La evaluación continua y el ajuste de los protocolos terapéuticos son esenciales. Esto implica seguimientos regulares y modificaciones periódicas basadas en el progreso del paciente y cualquier complicación emergente.
Recomendaciones clínicas para el tratamiento de secuelas de parálisis facial con toxina botulínica
El uso de toxina botulínica para tratar las secuelas de la parálisis facial requiere una estrategia personalizada basada en una evaluación clínica detallada. A continuación, detallamos algunas de las recomendaciones clave para optimizar el tratamiento y minimizar posibles complicaciones.
1. Evaluación previa y consideraciones iniciales. Antes de la aplicación debe realizarse una historia clínica detallada con énfasis en el inicio y progresión natural de la enfermedad, así como en la presencia de condiciones que constituyan contraindicaciones relativas y absolutas para el uso de TB (trastornos neuromusculares, trastornos oculares, infecciones activas, embarazo, anticoagulación y/o reacciones adversas previas). Asimismo, se deben diferenciar específicamente los músculos faciales sincinésicos, hipertónicos, parésicos y paralizados. De igual forma, documentar la evolución del cuadro clínico antes y después de la aplicación de TB mediante fotografías y videos es útil para establecer un régimen de tratamiento individualizado.
2. Dosis inicial y seguimiento. Para minimizar el riesgo de efectos adversos sugerimos comenzar con dosis bajas durante la primera sesión (según los rangos descritos en la Tabla 1) y hacer un seguimiento 2 semanas después para ajustar la dosis si es necesario. Es clave ajustar la dosis en función de las características individuales del paciente y de los resultados observados en sesiones anteriores. Este enfoque gradual permite establecer un régimen terapéutico optimizado, evitando la afectación involuntaria de músculos adyacentes y manteniendo la función muscular necesaria para actividades esenciales como el habla y la alimentación (Fig. 2).

Figura 2. Resultados en reposo (A y D), de "sonrisa social" (B y E), y de sonrisa con exposición dental (C y F), pre y 3 meses después de tratamiento de parálisis rígida y sincinesias con toxina botulínica y reentrenamiento neuromuscular. Se administró TB en músculos orbicularis oculi, depressor anguli oris, mentalis y platisma de la hemicara afectada y en el músculo frontalis de la hemicara no afectada.
3. Manejo muscular específico.
Orbicularis oculi. Para el cierre sincinésico de los párpados es crucial iniciar con dosis conservadoras para evitar complicaciones como el aumento de la sequedad ocular, malposición del párpado inferior y cierre incompleto de los párpados. Muchos pacientes presentan cierto grado de lagoftalmos residual asociado a la contracción sincinésica del orbicularis oculi. Una dosis excesiva puede agravar condiciones preexistentes como esta, lo que resalta la necesidad de una dosificación precisa.
Músculos del tercio medio facial. La aplicación de toxina botulínica en los músculos cigomático mayor, cigomático menor y risorio puede disminuir las contracciones sincinésicas y naturalizar la elevación de la comisura labial al sonreír. Sin embargo, en casos con contracción tónica significativa y pliegues nasolabiales pronunciados, el masaje del tercio medio de la cara y la aplicación de rellenos a nivel del surco nasolabial podrían ser preferibles a la aplicación de TB.
-
Músculos depresores del labio inferior. El objetivo de tratar el músculo depressor anguli oris (DAO) es eliminar la acción antagonista de este músculo sobre los elevadores de la comisura labial. Restaurar la "sonrisa social" o "sonrisa de Mona Lisa" (sonrisa con excursión lateral y superior de la comisura) es un objetivo importante de esta intervención en pacientes sincinésicos (Fig. 3). Además, cuando existe una paresia secuelar del depresor labii inferioris (DLI), la inyección del DLI contralateral puede ayudar a equilibrar la posición del labio inferior, evitando excursiones asimétricas.
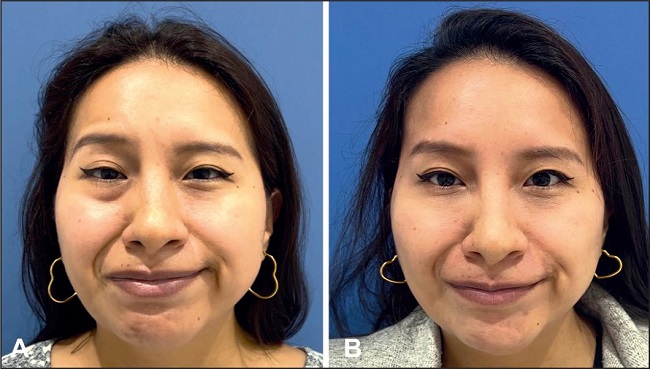
Figura 3. Imágenes pre (A) y 2 meses post (B) tratamiento de restauración de la "sonrisa social" o "sonrisa de Mona Lisa" (sonrisa con desplazamiento lateral y superior de la comisura labial) en una paciente con parálisis rígida secundaria a parálisis de Bell, mediante la aplicación de toxina botulínica en los músculos depressor anguli oris, mentalis y platisma. Además, se administró toxina botulínica en el orbicularis oculi para tratar la sincinesia oro-ocular, así como en el corrugator supercilii y el frontalis de la hemicara no afectada. Finalmente, se aplicó ácido hialurónico en los surcos nasogenianos.
Mentalis y platisma. Para las contracciones sincinésicas que afectan al mentón y a la región cervical se recomienda el debilitamiento selectivo de los músculos mentalis y platisma. Además, se ha postulado un origen embriológico único entre el platisma y los depresores del labio inferior, (41) por lo que reducir la actividad del platisma puede mejorar la elevación de la comisura bucal.
Hemicara no afectada. En casos de parálisis facial unilateral es común la aplicación de TB en los músculos de lado contralateral que estén desarrollando hiperfunción compensatoria e hipertrofia. Asimismo, se puede tratar el músculo levator labii alaeque nasi para reducir la visibilidad de la arcada dentaria superior. Además se emplea con frecuencia en el músculo frontalis de la hemicara no afectada, debido a la recuperación generalmente limitada de la rama temporal de la hemicara afectada (independientemente de la causa de la parálisis), para lograr simetría en la región frontal.
4. Riesgos y complicaciones. Recomendamos un abordaje prudente para la aplicación de TB en las secuelas de parálisis facial. Un debilitamiento excesivo de los músculos, particularmente los involucrados en el habla y la alimentación, puede ocasionar dificultades leves para hablar, especialmente los fonemas labiales (/p/, /m/ y /b/) y la adaptación a nuevas posiciones labiales. Asimismo, el uso de TB a nivel periorbitario conlleva algunos riesgos y posibles efectos secundarios, como ptosis, diplopía, xeroftalmia o lagoftalmos, entre otros.(20-22) Es crucial equilibrar los beneficios terapéuticos con los riesgos potenciales para optimizar los resultados del paciente.
Recomendaciones clínicas para el tratamiento de secuelas de parálisis facial con rellenos faciales
1. Combinación con toxina botulínica. El uso de toxina botulínica en conjunto con ácido hialurónico puede prolongar los efectos del relleno.(42) Este enfoque combinado puede ser particularmente eficaz en el tercio superior de la cara, donde las arrugas dinámicas son más prevalentes.
2. Sitios de aplicación específicos.
Tercio superior. El tercio superior de la cara puede requerir la aplicación de rellenos tras un tratamiento con toxina botulínica para corregir líneas y surcos bien definidos de la piel. En particular, en las regiones glabelar y frontal, los rellenos a base de ácido hialurónico pueden aplicarse utilizando la técnica de trazo lineal. No obstante, es importante señalar que la aplicación de rellenos, especialmente en la región glabelar, conlleva un mayor riesgo de necrosis cutánea independientemente del tipo de relleno utilizado. Si es necesario, las arrugas periorbitrarias pueden tratarse en combinación con toxina botulínica usando técnicas punto a punto o de trazo lineal múltiple.
Tercios medio e inferior. La aplicación de rellenos en el surco nasolabial puede suavizar el pliegue excesivamente definido provocado por la hipertonía de los músculos del tercio medio facial. En esta región se puede emplear la técnica en abanico o el abordaje intraoral. Además, los compuestos a base de ácido hialurónico corrigen adecuadamente las diferencias de volumen en los labios o en las líneas periorales e incluso mejorar la competencia oral. En estas áreas, la aplicación de toxina botulínica en dosis bajas puede complementar la corrección volumétrica. Los contornos irregulares en el mentón también pueden corregirse mediante la combinación de rellenos y toxina botulínica. Las bandas formadas por la contracción del músculo platisma se corrigen generalmente solo con inyecciones de toxina botulínica.
3. Riesgos y complicaciones. Los cirujanos deben ser conscientes de los riesgos elevados asociados con la aplicación de rellenos en ciertas áreas, como la zona glabelar, que es propensa a la hipoperfusión de la piel. Se recomienda utilizar técnicas que minimicen este riesgo, como la inyección lenta con monitoreo constante. Estudios cadavéricos recientes han demostrado que el uso de guía por ultrasonido mejora considerablemente la precisión de las inyecciones y disminuye la cantidad de sustancia inyectada que se dispersa en los tejidos circundantes en comparación con la guía por puntos de referencia, lo que podría reducir el riesgo de complicaciones.(31)
Conclusiones
Restaurar la simetría y la función facial tras una lesión del nervio facial requiere un enfoque multifacético que incluye alternativas quirúrgicas y no quirúrgicas. Específicamente en las secuelas de una parálisis facial con reinervación aberrante el reentrenamiento neuromuscular (RNM), la toxina botulínica (TB) y los rellenos faciales son herramientas de tratamiento mínimamente invasivo de gran utilidad, cada una con beneficios y desafíos únicos, lo que requiere un plan de tratamiento personalizado para cada paciente. La integración de estos tratamientos, sustentada en un conocimiento profundo de la anatomía y la fisiopatología de las lesiones del nervio facial y sus secuelas, puede conducir a mejoras significativas en la simetría y la función facial.
Los resultados de este esta revisión confirman la eficacia de las estrategias no quirúrgicas como el RNM, la TB y los rellenos faciales en la mejora de la simetría facial y la reducción de las secuelas de la parálisis facial. Observamos que un enfoque personalizado que contemple la evaluación precisa de los músculos afectados, optimiza los resultados y minimiza las complicaciones. Las recomendaciones clínicas basadas en la evidencia destacan la importancia de una evaluación integral del paciente que incluye el uso de herramientas de biofeedback y un seguimiento regular para asegurar la efectividad y seguridad de los tratamientos. Este enfoque holístico facilita no solo la restauración estética sino también la funcionalidad facial, mejorando significativamente la calidad de vida de los pacientes.















