Introducción
La enfermedad por coronavirus 2019 (COVID-19) detectada inicialmente en Wuhan, (Hubei, China) es una afección causada por el SARS- CoV-2, un nuevo betacoronavirus1.Este patógeno se trata del tercer miembro de la familia coronaviridae junto con el Síndrome Respiratorio Agudo Severo - Coronavirus (SARS-CoV) y el Virus del Síndrome Respiratorio del Medio Oriente (MERS-CoV), que causaron importantes brotes epidémicos en los últimos veinte años, siendo el COVID 19 el más contagioso de los tres2-4.
Desde finales de enero de 2020, cuando la epidemia de coronavirus llegó a España, los casos sintomáticos aumentaron rápidamente, haciendo de España uno de los países más afectados por la pandemia. A 27 de enero de 2021 la Red Nacional de Vigilancia Epidemiológica ha reportado 106.932 casos de COVID-19 en personal sanitario5), cifra que refleja el alto riesgo de infección al tratarse de la primera línea de respuesta a la pandemia COVID-19.
El SARS-CoV-2 ingresa a las células humanas a través del receptor de la enzima convertidora de angiotensina 2 (ACE2)6, un receptor que además de encontrarse en tracto respiratorio, también está en el tracto gastrointestinal, entre otros7.
La identificación temprana del COVID-19 constituye un reto importante debido a que sus síntomas clínicos se enmascaran con otras enfermedades respiratorias agudas8. Asimismo, el profesional sanitario en muchas ocasiones atribuye la sintomatología al ritmo de trabajo, estrés o alergias estacionales. Como consecuencia de lo anterior, el personal sanitario evita acudir a consulta, lo que dificulta un diagnóstico temprano cuando se encuentra en un estadio temprano o de curso leve9.
El espectro de esta enfermedad varía de leve a potencialmente mortal. Los síntomas clínicos se han descrito como fiebre, tos, disnea, mialgia y síntomas gastrointestinales como náuseas y diarrea. También se ha comunicado anosmia y ageusia, lo que nos lleva a tener una percepción de manifestaciones diversas(2, 6, 10-13).
El hecho de que la prevalencia en determinados colectivos sea mínimamente sintomática dificulta el control de la pandemia. En consecuencia, existe preocupación de que las medidas para evitar su propagación no sean las adecuadas entre individuos de entornos hospitalarios.
Con el trascurso de la pandemia, en las distintas olas, han surgido varias variantes y mutaciones del SARS- CoV-2, generando gran preocupación ya que puede haber diferencias clínicas y epidemiológicas significativas como son la tasa de propagación de la enfermedad y la mortalidad14,15, además de que se podría poner en riesgo la estrategia vacunal16-21.
En vista de que la pandemia continúa propagándose, es importante disminuir el área de incertidumbre con la comprensión de la sintomatología y la caracterización clínica dentro del entorno hospitalario, para poder establecer estrategias efectivas de control de infecciones basadas en evidencia con la intención de proteger la salud y seguridad de esta fuerza laboral esencial.
Métodos
Este es un estudio descriptivo comparativo donde se tomaron las historias clínicas de las asistencias realizadas a 255 trabajadores sanitarios con COVID-19 durante la primera ola (marzo-abril 2020) de tres hospitales de la Comunidad de Madrid: Hospital Universitario Rey Juan Carlos de Móstoles con 1693 empleados y 104 casos diagnosticados, Hospital Universitario General de Villalba en Collado Villalba con 859 empleados y 80 casos diagnosticados y el Hospital Infanta Elena en Valdemoro con 873 empleados y 71 casos diagnosticados.
Se incluyeron las valoraciones tanto por el Servicio de Prevención de Riesgos Laborales como por los servicios de Urgencias en aquellos casos remitidos o que directamente recibieron la atención allí. Se revisaron los síntomas y signos clínicos fijados como comunes dentro de las manifestaciones clínicas de la COVID-19 y se identificó la aparición de la positividad de la primera PCR y el comportamiento de la enfermedad según los grupos profesionales.
Adicionalmente, se hizo seguimiento al grado de gravedad y el tiempo en resolver la clínica y negativizar la PCR. Los criterios de gravedad fueron determinados por la necesidad de soporte ventilatorio en cualquiera de sus categorías.
De acuerdo a las características de los datos disponibles, se efectuó un análisis de los resultados utilizando las pruebas Chi cuadrado, U de Mann-Whitney/w. de Wilcoxon y las medidas de tendencia central.
Resultados
Enfocamos nuestro estudio en tres hospitales de poblaciones pertenecientes a la Comunidad Autónoma de Madrid con variabilidad poblacional y topográfica que suman más de 300 mil habitantes, situados de norte a sur de la capital y los sanitarios que trabajaban al momento de la primera ola de pandemia (marzo-abril) en su gran mayoría poseen su residencia en proximidades de estas localidades. Todo ello nos ha permitido establecer un panorama sobre la afectación del SARS-CoV-2 y hacer un análisis comparativo del comportamiento de la enfermedad en sus síntomas clínicos más relevantes y cómo se comportó la COVID-19 dada las características regionales y distintos puntos geográficos.
El primer hospital está ubicado a 41 km al noroeste de la ciudad de Madrid en una región de sierra, Hospital Universitario General de Villalba (HGV) de segundo nivel de complejidad y cuenta con UCI de adulto y pediátrica. El segundo colinda con la capital en su parte sur y se encuentra inmerso en el área metropolitana con más de 200mil habitantes, es el Hospital Universitario Rey Juan Carlos (HRJC), también de segundo nivel de complejidad y con UCI de adulto y pediátrica. El tercer hospital, el Hospital Universitario Infanta Elena (HIE) está ubicado al sur de la comunidad a unos 25 km. y corresponde a Valdemoro, que por su proximidad con Madrid se tiene en cuenta dentro de los aspectos que afectan el área metropolitana, es un centro de primer nivel de complejidad, pero cuenta con una UCI de adultos.
Todos son hospitales capacitados para realizar asistencia de complejidad con servicios de urgencias, unidades de cuidados intensivos y hospitalización, y un personal en promedio joven, rondando los 35 años de edad.
El universo fue de 255 profesionales de la salud analizados en conjunto y por hospitales, que presentaron la COVID-19 en la primera ola, con la salvedad que al momento de diferenciar las categorías profesionales registramos una pérdida en el sistema, obteniendo un único registro que se basó en 254 trabajadores.
Los casos registrados según el centro hospitalario se dieron de la siguiente manera, HRJC: 40,78% (104); HGV: 31,37% (80); HIE: 27,84% (71).
La distribución general por sexo estuvo en Mujeres 74,1% (189) y Hombres 25,9% (66).
Por hospitales la edad se distribuyó de la siguiente forma: HRJC: 34.22 años; HGV: 38,14 años y HIE: 33,68 años. La media de edad de los hombres fue de 37.45 años y el de las mujeres de 34.54 años.
En la Tabla 1 mostramos la distribución de casos por categorías profesionales.
Tabla 1: Distribución de casos por categoría profesional.
| Profesional | Número | % |
|---|---|---|
| Médicos | 83 | 32,50 |
| Enfermería | 80 | 31,50 |
| Auxiliares de Enfermería -TCAE | 65 | 25,59 |
| Celadores | 14 | 5,51 |
| Técnicos de Radiología | 12 | 4,72 |
| Pérdidas en el sistema | 1 | 0,40 |
| TOTAL | 255 | 100 |
Desde el punto de vista de la distribución por servicio como se muestra en la Figura 1, destacan los siguientes con más de 10 casos: Hospitalización 69 casos (27,1%), Urgencias 41 casos (16,1%), Quirófano 20 casos (20,7%) UCI, 18 casos (7,1%) y Traslado Interno (celadores)13 casos (5,1%).
Al tercer día, en promedio, los trabajadores infectados con Sars-Cov-2 positivizaron la enfermedad (Figura 2).
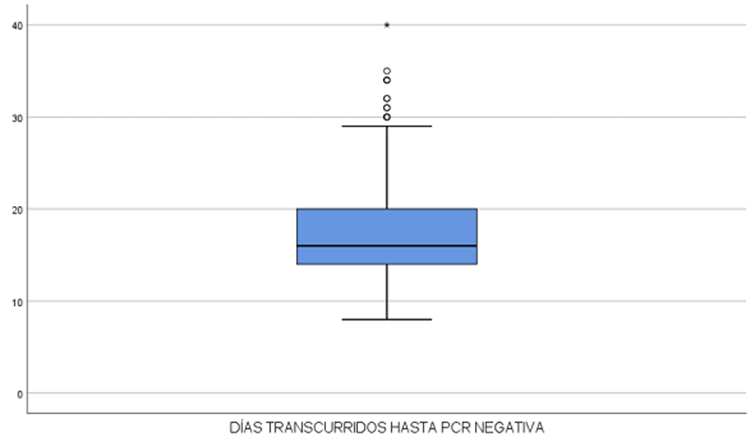
Observamos que los trabajadores enfermos de la Covid-19, en promedio, tardaron 13 días para negativizar la PCR (Figura 3).
La Figura 4 muestra que no hubo diferencia en las categorías entre la presencia de una PCR positiva y el tiempo transcurrido para la negativización de la misma.

Figura 4: Resultado de PCR por Categorías (TCAE: Técnicos auxiliares de enfermería. TECNICO: técnicos de imagen).
En porcentaje de gravedad por hospitales (Figura 5), es el siguiente: H1: HRJC 2.9%, H2: HGV 3.8%, H3: HIE 4,2%.
Discusión
Los hospitales, aunque distantes y con algo de diferencia demográfica y climática, no fueron tan disímiles en niveles de atención, lo que permitió la agrupación y el análisis tanto por separado como en conjunto de casos y, de este modo, poder realizar además un análisis comparativo en algunos aspectos.
Los casos registrados según el centro hospitalario se dieron de la siguiente manera, HRJC: 104- 40,78%; HGV: 80- 31,37%; HIE: 71- 27,84%. Si analizamos la muestra en relación al número de trabajadores, la prevalencia por hospitales fue HRJC 6,14%, HGV 9.31%, HIE 8,13%.
La distribución general por sexo estuvo en mujeres 74,1% (189) y hombres 25,9% (66), debido a la población eminentemente femenina del sector.
De los trabajadores afectados en los tres hospitales por la COVID-19 en la primera ola se registró una media de edad de 35 años (29-40 años), los hombres rondaron los 37,45 años y las mujeres un poco más jóvenes con 34,54 años. Por hospitales, la edad se distribuyó de la siguiente forma: HRJC: 34.22 años; HGV: 38,14 años y HIE: 33,68 años. La mediana de edad reportada por la Red Nacional de Vigilancia Epidemiológica (RENAVE) en mayo fue de 46 años y el 76,5% de los casos de COVID-19 en personal sanitario fueron mujeres, características similares fueron descritas en otros estudios22,23.
Por grupo profesional los médicos resultaron más afectados con un 32,5%, seguidos por enfermería 31,5%. Una diferencia de más de 20 puntos porcentuales se observa entre auxiliares de enfermería, los celadores y técnicos de imagen (ver Figura 6) A diferencia de un estudio realizado por Trullás en un hospital de Girona donde los más afectados fueron el personal de enfermería con un 32.1% frente a un 9.9% en médicos24. Un meta análisis y revisión sistemática realizado en personal sanitario por Gomez-Ochoa et al. (2021) encontró que el personal más afectado fue el personal de enfermería (48%, IC del 95%: 41, 56) frente al personal médico (43%, IC del 95%: 28, 59)11.

Figura 6: Distribución por Categorías (TCAE: técnico auxiliar de enfermería. TÉCNICO: técnico de Imagen).
En cuanto a la distribución de casos por servicio, se observó una mayor incidencia y con mucha diferencia en hospitalización 69 casos (27,1%) y urgencias 41 casos (16,1%), seguidos de quirófano 20 casos (20,7%), UCI 18 casos (7,1%) y traslado interno (celadores) 13 casos (5,1%). Se observa que en la mayoría de servicios mencionados trabajaron sanitarios en primera línea de atención a pacientes diagnosticados con COVID- 19.
Los síntomas presentados con mayor frecuencia fueron: tos 75,56%, mialgias 68,11%, cefalea 43,53%, anosmia 37,25%, fiebre 34,12 %, ageusia 31,76%. Por otro lado, los síntomas presentados con menor frecuencia fueron: rinorrea 12,55%, diarrea 12,94%, disnea 16,47%, odinofagia 21,18% y febrícula 27,06%. (Ver Tabla 2). En España, con 40.961 casos notificados por el RENAVE, los síntomas más frecuentes fueron: tos 69.7% fiebre 66%, odinofagia 34.9%, escalofríos 30.2%, diarrea 29,5%, disnea 28.7% y vómitos 7.1%. Cabe destacar que no se describieron síntomas de alteración del gusto o del olfato ni de cefalea, que si fueron reportados posteriormente. Según la encuesta de seroprevalencia en España, un 43,3% de personas afectadas padecieron anosmia25. Series con similares características fueron descritas en otros países26. Cabe precisar que si bien el colectivo sanitario es más vulnerable por su exposición, el curso clínico de la enfermedad es relativamente leve comparado con otros grupos 11,22,27,28.
Tabla 2: Distribución por síntomas.
| Síntomas más vistos | % | Síntomas menos vistos | % |
|---|---|---|---|
| Tos | 75,56 | Rinorrea | 12,55 |
| Mialgias | 68,11 | Diarrea | 12,94 |
| Cefalea | 43,53 | Disnea | 16,47 |
| Anosmia | 37,25 | Odinofagia | 21,18 |
| Fiebre | 34,12 | Febrícula | 27,06 |
| Ageusia | 31,76 |
En un meta análisis realizado por Akosua et al. (2020) las prevalencias agrupadas de pacientes que presentaban disfunción olfativa y disfunción gustativa fueron 41,0% (IC del 95%, 28,5% a 53,9%) y 38,2% (IC del 95%, 24,0% a 53,6%), respectivamente29. Porcentajes más elevados fueron encontrados en otros estudios30.
En un estudio realizado por Lechien et al para esclarecer las características clínicas y epidemiológicas de 1.420 pacientes europeos (30,7% trabajadores sanitarios) con enfermedad leve a moderada encontró como síntoma más frecuente la cefalea (70.3%)31.
Cabe resaltar un estudio en el que encontró que un 81% del personal de salud desarrolló cefalea de novo asociada al uso de equipos de protección personal32.
Lo cual demuestra que las circunstancias en las que se desarrollan las tareas también pueden enmascarar síntomas asociados al COVID- 19.
Independientemente del momento en el que se acudió a la atención, se tuvo en cuenta el inicio de los síntomas para medir el tiempo que transcurrió entre el inicio de la sintomatología y la positividad de la PCR. En ese sentido, pudimos establecer que la media se situó en el tercer día (1.5 a 4 días). Por su parte, el periodo medio que tardó en hacerse negativa estuvo en los 17 días desde el inicio de los síntomas. Es interesante mencionar que en el informe científico-técnico del Ministerio de Salud observaron que en varias residencias de mayores un porcentaje alto de residentes asintomáticos presentaron altas cargas virales hasta 6 días antes de desarrollar síntomas25. Trullás informa de una mediana de 20 días para negativizar el test24.
Significancias por síntomas
Relación entre sexo y síntomas
Las mujeres presentaron algunos síntomas con mayor significancia con respecto a los hombres: diarrea: mujeres 15,9% frente a 4,5% en los hombres (p=0.018), ageusia: mujeres 35,4% frente a hombres 21,2% (p=0,032), odinofagia: mujeres 25,4% frente hombres 9,1% (p=0,005). No obstante, el nivel de gravedad pasó a ser estadísticamente significativo en los hombres 7,6% frente a mujeres 2,1% (p=0,039). A medida que aumenta la gravedad el porcentaje de hombres es mayor22.
Relación síntomas y categoría profesional
Destacaron dos síntomas anosmia y ageusia sobre los demás. La anosmia fue significativa entre los celadores 57,1%, los auxiliares de enfermería 47,7%, los técnicos de radiodiagnósticos 41,7% frente al resto de categorías (p=0,032). Por su parte, la ageusia fue significativa para los auxiliares de enfermería 46,2% y los técnicos de radiodiagnósticos 33,3%.
Relación por PCR positiva y síntomas
Hallamos que la anosmia y la ageusia tuvieron un vínculo fuerte estadísticamente significativo con la obtención de un resultado positivo en la PCR: Anosmia p=0,001; Ageusia: p=0,00. También con la fiebre (P=0,01) y la odinofagia (p=0,03) hubo significancia.
Gomez-Ochoa et al (2021) al analizar factores potencialmente relacionados con la infección pudo identificar un riesgo significativamente mayor de COVID-19 con la presencia de anosmia (OR 28,37; IC del 95% 9,45-85.16; p= 0,002) , fiebre (OR 4,86; IC 95% 2,83-8.37; p<0.001) y se observó un resultado similar para la mialgia (OR 3,06; IC del 95%: 1,24-7,56; p =0,001)11.
Rudberg et al demostró un riesgo significativamente mayor de un resultado positivo de PCR en profesionales sanitarios con anosmia (OR 28,43; p <0,001) o fiebre (OR 6,27; p <0,001)33.
En un estudio en trabajadores sanitarios, Clemency et al destacó que la pérdida del gusto o del olfato fue el síntoma con mayor razón de probabilidad positiva (LR+) (3,33; IC 95%: 2,60 a 4,06) constituyéndose en el primer síntoma elegido para la derivación de pruebas, seguido de la fiebre con un LR+ (1,79, IC del 95% = 1,56 a 2,03) La tos seca, con independencia de otros síntomas, fue más sensible (74%) pero el menos específico (32%)34.
Análisis comparativo
En los tres hospitales estudiados se revisaron aspectos que pudieran compararse teniendo en cuenta que las características y edades de los profesionales eran muy similares.
En general en el 96,47% de los profesionales la enfermedad tuvo un curso leve (246 pacientes), en tanto que el 3,53% fue grave (9 pacientes), así mismo la distribución entre hospitales por gravedad fue la siguiente HRJC 2.9% HGV 3.8% HIE 4,2%sin que hubiera diferencia estadística entre ellos, tampoco hubo relación entre gravedad y categoría profesional.
La mialgia tuvo significancia estadística en el HGV en un 79.7% (p=0,005) al igual que la ageusia con 40% (p=0,012), entre tanto en el hospital HIE la disnea en un 45%2% (p=0,021) y la rinorrea 21,1% (p=0,012) se presentaron mayoritariamente de forma significativa.
En el hospital HRJC pese a tener el mayor número de casos no hubo homogeneidad en los síntomas. Es decir, tuvo una presentación más diversa entre los trabajadores afectados por la enfermedad sin que pudiera destacarse alguno de sus síntomas de manera significativa.
Conclusiones
Como hallazgo fundamental se pudo establecer que la ageusia y la anosmia tuvieron un papel fundamental dentro de los síntomas revisados, destacando su relación con el resultado de una prueba positiva de la enfermedad, en este caso la presencia de SARS-CoV-2 a través de la PCR. Igualmente destacó su presencia de manera significativa en los celadores (anosmia p=0,032) y en los Auxiliares de enfermería (ageusia p=0,038).
Al tercer día del inicio de los síntomas en promedio se detectó una prueba positiva independientemente de su naturaleza al igual que muestran resultados de otros estudios. No todos los hospitales manejaron la misma clínica hallándose relevancia de mialgia (p=0,005) y la ageusia (p=0,012) en el HGV entre tanto la disnea (p=0,021) y la rinorrea (p=0,012) se presentaron en el HIE.
Las mujeres cursaron con clínica más diversa (odinofagia, ageusia y diarrea), pero los hombres de forma significativa tuvieron una evolución grave de la enfermedad (p=0,039) sin que existiera relación entre la gravedad y categoría profesional.
El personal con mayor atención de pacientes con la patología (Urgencias y Hospitalización) tuvo mayor incidencia de la COVID-19, de la misma forma los profesionales con mayor atención directa (médicos y enfermeras) fueron los más afectados sin que en el estudio pudiéramos distinguir si la causa estaba relacionada con el manejo de pacientes u otros factores pudieran haber influido.
La caracterización clínica es fundamental para poder establecer estrategias sanitarias efectivas. Nuevas variantes del SARS CoV-2 podrían alterar la efectividad de estas estrategias.
Esta investigación tiene ciertas limitaciones debido a que es posible que los síntomas del COVID-19 hayan sido enmascarados por otras enfermedades respiratorias agudas, o alergias estacionales además de que algunos trabajadores asociaran síntomas leves como el cansancio y cefalea a sobrecarga laboral, estrés, o uso de EPP dada la situación de pandemia y no lo hayan reportado.
Otro punto a destacar es que inicialmente los protocolos principalmente hacían referencia a sintomatología respiratoria y no a síntomas neurológicos o digestivos.
Por otro lado, tenemos que mencionar que este estudio proporciona datos de diferentes áreas con diferentes niveles de incidencia de COVID-19 tanto a nivel poblacional como entre los trabajadores sanitarios afectados.