Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista Española de Cirugía Oral y Maxilofacial
versión On-line ISSN 2173-9161versión impresa ISSN 1130-0558
Rev Esp Cirug Oral y Maxilofac vol.29 no.1 Madrid ene./feb. 2007
¿Cuál sería su diagnóstico?
What should the diagnosis be?
Mujer de 63 años con cuadro de dos años de evolución de edema labial y hemifacial de instauración brusca, acompañada en algunas ocasiones de cortejo vegetativo (taquicardia, sudoración).
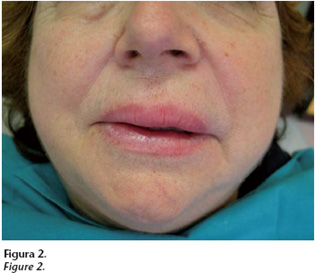
Los episodios de tumefacción de labio y hemicara izquierdos (Figs. 1 y 2) se han dado en cuatro ocasiones con aproximadamente 48-72 horas de duración de cada uno de ellos.
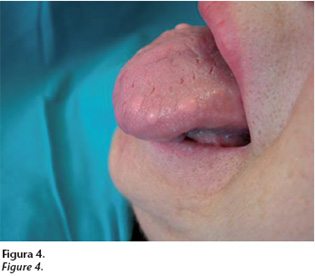
Entre los antecedentes personales de la paciente destaca la existencia de dos episodios de parálisis facial transitoria en 1978 y 1979 que no se han vuelto a repetir. La lengua presenta lesiones de aspecto fibroso (Figs. 3 y 4) especialmente en borde izquierdo, y presencia de surcos transversales en dorso lingual, así como discreta macroglosia.
En los estudios analíticos únicamente destaca una discreta eosinofilia de 1,2%. El estudio inmunológico es normal (niveles de C3, C4 e inhibidor de C1 normales).
Los niveles de Ig E se encuentran ligeramente elevados (118, con un rango de normalidad de 0-100).
Se toman dos biopsias, de la lengua y el labio respectivamente. Las lesiones linguales se corresponden con epitelio pavimentoso con ligera acantosis (Figs. 5 y 6). La biopsia del labio se describe como glándulas con diferenciación mucosa, rodeadas por agregados linfoides inespecíficos (Figs. 7 y 8).
Síndrome de Melkersson-Rosenthal
Melkersson-Rosenthal syndrome
L. Gallego López1, S. Llorente Pendás2, J.S. López-Arranz3
1 Médico Residente
2 Médico Adjunto
3 Jefe de Servicio. Servicio de Cirugía Oral y Maxilofacial
Hospital Universitario Central de Asturias, Oviedo. España
Dirección para correspondencia
Introducción
El síndrome de Melkersson-Rosenthal (SMR) es un síndrome clínico caracterizado por la triada: parálisis facial idiopática, lengua fisurada y edema orofacial, si bien abundan más las formas oligosintomáticas o monosintomáticas de la enfermedad. La forma monosintomática más común se conoce como queilitis granulomatosa de Meischer, y cursa con edema labial recurrente de uno o ambos labios, que puede llegar a ser persistente.1
El edema orofacial (Figs. 1 y 2) es el signo más frecuente de la triada (aparece en la práctica totalidad de los pacientes en algún momento del curso de la enfermedad) y suele ser la primera manifestación del SMR en la mayoría de los casos.
La parálisis facial puede ser bilateral o unilateral, predominando ésta última, parcial o completa. Es clínicamente indistinguible de la parálisis idiopática de Bell. Su curso es recurrente con recuperación espontánea, aunque puede llegar a dejar disquinesias o parálisis residual. Afecta aproximadamente a un tercio de los pacientes.
La lengua plicata o fisurada (Figs. 3 y 4) es el signo más inespecífico del SMR, que aparece en aproximadamente en el 50% de los pacientes, y es con frecuencia hereditaria. Consiste en una lengua de tamaño ligeramente mayor al normal, con abundantes surcos transversales en el dorso de la misma conectados a un surco longitudinal principal.
Además de estos tres signos principales o mayores el SMR puede presentar otros signos menores,2 como son la afectación de otros pares craneales (especialmente el V par o nervio trigémino), vértigo, acúfenos, migrañas, transtornos del sistema nervioso autónomo (náuseas, vómitos, espasmos), incluso transtornos psiquiátricos.
La prevalencia del SMR se estima en torno al 0,08% de la población general, aunque se piensa que puede estar infradiagnosticado. Afecta por igual en ambos sexos, o con ligero predominio femenino, y suele debutar en la segunda década de la vida.2
La etiología del SMR es todavía desconocida, aunque se han barajado numerosas hipótesis.3 Ciertamente existen evidencias de una predisposición genética, incluso se ha hablado del gen del SMR, situado en el cromosoma 9p11, aunque parece aplicable sólo a algunos casos de lengua fisurada.2 Otros patrones de herencia contemplados es el autonómico dominante con expresividad variable y herencia poligénica.4 Otros autores defienden la teoría de una causa infecciosa, especialmente relacionado con el virus del herpes simple.3 Finalmente, los factores autoinmunes también parecen tener un papel en el desarrollo etiopatogénico de esta entidad, como indica su asociación con artritis reumatoide, incluso hay autores que lo han considerado una variante clínica de la sarcoidosis.3
El diagnóstico es fundamentalmente clínico, aunque debe realizarse una confirmación histopatológica. La histopatología se caracteriza en un buen número de casos por una inflamación granulomatosa, siendo representativos del síndrome los granulomas epiteliodes no caseosos (indistinguibles del granulomas sarcoideos), aunque su ausencia no excluye el diagnóstico. Así, también es posible encontrar una histopatología inflamatoria totalmente inespecífica, o encontrar células gigantes de Langhans e infiltrado mononuclear perivascular.
Discusión
La parálisis facial, el edema facial recurrente y la lengua fisurada constituyen una triada clínica que define el síndrome de Melkersson- Rosenthal, siendo la tríada completa más infrecuente que la presentación oligosintomática de la enfermedad.5
El diagnóstico se ha de estar basado en los signos clínicos, aunque está aconsejada la toma de una biopsia para realizar una confirmación del mismo, con el hallazgo característico de granulomas epiteliodes no caseificantes, si bien su ausencia no excluye el diagnóstico, porque el SMR puede adoptar otras manifestaciones histopatológicas, incluyendo un infiltrado inflamatorio totalmente inespecífico, como ocurre en el caso que nos ocupa.
Ha de hacerse el diagnóstico diferencial con otras entidades (Tabla 1), como son las malformaciones vasculares labiales, la queilitis glandular, la erisipela recurrente, el angioedema hereditario (que se acompaña de edema de vías aéreas superiores y déficit del inhibidor de C1 del complemento), el síndrome de Ascher,6 la enfermedad de Crohn o la sarcoidosis.
No existe una terapia estandarizada para este síndrome, ya que todavía no se entienden los mecanismos etiopatogénicos del mismo, ensayándose numerosos tratamientos con resultados variables (Tabla 2). Los fármacos más utilizados son los corticoides,4 sistémicos, tópicos o intralesionales, solos o en combinación con la minociclina, que parece aumentar la efectividad, si bien éste último fármaco está contraindicado en niños menores de 8 años. La clofamicina, un agente antimicrobiano y antiinflamatorio usado comúnmente para el tratamiento de la tuberculosis y la lepra, está siendo usado en estudios recientes con buenos resultados, pero tiene efectos colaterales indeseables como coloración anaranjada de la piel, problemas corneales e intestinales.7 La talidomida, en dosis de 50 mg/d alrededor de 6-8 semanas, ha resultado ser una droga efectiva en el manejo de SMR con escasos efectos secundarios, como la somnolencia, aunque su uso está absolutamente contraindicado en pacientes gestantes por su potencial teratógeno.
El tratamiento quirúrgico es una alternativa en caso de deformaciones residuales, pudiendo realizarse una queiloplastia labial,8 o una descompresión quirúrgica del nervio facial,9 en el caso de episodios muy recurrentes que dejen parálisis residuales. Ésta alternativa suele asociarse al tratamiento con corticoides.
En conclusión, los pacientes que sufren un SMR probablemente deban enfrentarse a la recurrencia de sus síntomas durante una gran parte de sus vidas, ya que las alternativas de tratamiento no suelen ser definitivas. Es importante para los profesionales de la cirugía maxilofacial tener estos síntomas en cuenta para poder realizar un correcto diagnóstico de esta infrecuente enfermedad.
Bibliografía
1. Camacho Alonso F, Bermejo Fenoll A y cols. Queilitis granulomatosa de Meischer: Presentación de cinco casos. Med Oral Patol Oral Cir Bucal 2004;9:425-9. [ Links ]
2. Gerressen M, Ghassemi A, Stockbrink G, y cols. Melkersson-Rosenthal syndrome: case report of a 30-Year Misdiagnosis. J Oral Maxillofac Surg 2005;63:1035-9. [ Links ]
3. Ang KL, Jones NS. Melkersson-Rosenthal Syndrome. The Journal of Laryngology & Otology 2002;116:386-8. [ Links ]
4. Shapiro M, Peters S, Spinelly HM. Melkersson-Rosenthal Syndrome in the periocular Area: A Review of the literature and Case Report. Ann Plast Surg 2003; 50:644-8. [ Links ]
5. Wolfrang M, Zimmer DDS, Roy S, Rogers III, y cols. Orofacial manifeatations of Melkersson-Rosenthal syndrome. Oral Surg Oral Med Oral Pathol 1992;74:610-9. [ Links ]
6. Michael A, Keefe MD, y cols. Ascher Síndrome. Otolaryngol Head Neck Surg 2001; 124:236-. [ Links ]
7. Gerd Jürgen R, Milo F, Edwin L , y cols. Cheilitis Granulomatosa Miescher: Treatment with Clofamizine and Review of the Literature. Ann Otol Laryngol 2001; 110:964-67. [ Links ]
8. Cederna PS, Fiala TGS, Smith DJ, y cols. Melkersson- Rosenthal Síndrome: Reduction Cheiloplasty Utilizing a Transmodiolar Labial Suspension Suture. Plastic Surgery. Aesthetic Plastic Surg 1998;22:102-5. [ Links ]
9. Dutt SN, Showkat M, Irving RM, y cols. Total Decompression of facial nerve for Melkersson-Rosenthal syndrome. The Journal of Laryngology & Otology 2000;114: 870-3. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
L. Gallego López
Servicio de Cirugía Oral y Maxilofacial
Hospital Universitario Central de Asturias
C/ Celestino Villamil, s/n
33006 Oviedo, Asturias, España











 texto en
texto en