Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Farmacia Hospitalaria
versión On-line ISSN 2171-8695versión impresa ISSN 1130-6343
Farm Hosp. vol.37 no.6 Toledo nov./dic. 2013
https://dx.doi.org/10.7399/FH.2013.37.6.1005
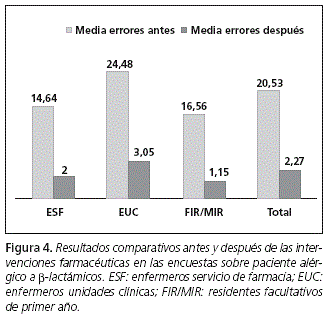
ORIGINALES Mejora del conocimiento sobre reacciones alérgicas cruzadas en dos grupos de medicamentos: β-lactámicos y AINEs Improvement of the knowledge on allergic cross-reactions between two drug groups: beta-lactams and NSAIDS I. Sánchez-Quiles1*, M.a D. Nájera-Pérez1, M. Á. Calleja-Hernández2, F. Martinez-Martínez3, J. Belchí-Hernández4 y M. Canteras5 1 Hospital Morales Meseguer (Servicio Farmacia). Murcia. Dirección para correspondencia RESUMEN Objetivos: Identificar oportunidades de mejora, sobre el conocimiento disponible del personal sanitario (en concreto a personal médico, farmacéutico y de enfermería), sobre reacciones alérgicas cruzadas (RAC) de penicilinas y AINEs. Palabras clave: AINES; β-lactámico; Conocimiento; Encuesta; Penicilina; Reacción alérgica cruzada; Seguridad del paciente. ABSTRACT Objectives: To identify opportunities for improving the available knowledge of health care professionals (particularly, physicians, pharmacists, and nurses) on crossed allergic reactions (CAR) to penicillins and NSAIDs. Key words: NSAIDs; β-lactams; Knowledge; Questionnaire; Penicillin; Crossed allergic reaction; Patient's safety. Introducción Todo medicamento, además de presentar los efectos beneficiosos por los que son utilizados, también puede desarrollar efectos no deseados, denominados reacciones adversas a medicamentos (RAM). La Organización Mundial de la Salud define RAM, como cualquier efecto perjudicial o indeseado, que ocurre tras la administración de una dosis de un fármaco normalmente utilizado para la profilaxis, diagnóstico y/o tratamiento. Una de las clasificaciones más aceptadas de RAM, es la propuesta por Rawlins y Thompson, entre las que cabe destacar las RAM de hipersensibilidad, que son objeto de estudio de este trabajo1,2. La Sociedad Española de Alergología, define la hipersensibilidad medicamentosa (HM) como el conjunto de síntomas o signos objetivamente reproducibles, iniciados por la exposición a un medicamento que es tolerado en sujetos normales. En una HM, el organismo se sensibiliza tras un primer contacto con el medicamento, y es en una exposición posterior, cuando se desencadenará una reacción alérgica con la consiguiente aparición de signos y síntomas propios de las enfermedades alérgicas1. En estos posteriores contactos, es donde se puede actuar, evitando el riesgo de generarse de nuevo la HM. La medida principal de tratamiento ante una HM, debe ser el evitar la exposición al alérgeno, es decir al fármaco causante de la reacción de hipersensibilidad. Es por ello, que cuando estemos ante un paciente alérgico a algún medicamento, habrá que buscar alternativas terapéuticas seguras de tratamiento, es decir, fármacos con similar efecto terapéutico al causante de la reacción, pero sin reacción alérgica cruzada (RAC) con él, para lo que se requiere unos conocimientos adecuados sobre medicamentos. De hecho, la falta de conocimiento se ha asociado desde hace tiempo a fuente de errores y así se refleja en la bibliografía. Ya en 1995, en un estudio realizado por el grupo de Harvard3, detectaron que la causa más frecuente de errores de prescripción y administración, fue la falta de información sobre medicamentos. Agrest4, indica que una de las principales causas de error es un conocimiento insuficiente. Y Villarreal5, cita como necesario, una formación continuada para conseguir un servicio de calidad. En otro estudio6, se asoció la aparición de errores con el desconocimiento sobre la composición de los medicamentos y sobre posibles RAC entre los distintos tipos de fármacos. Así, en EEUU7, distintas organizaciones con experiencia en la mejora de la seguridad del uso de los medicamentos, propusieron una serie de recomendaciones para la prevención de Error Médico en las instituciones sanitarias, entre las que cabe destacar: desarrollo de protocolos sobre el uso de medicamentos, asistencia farmacéutica continuada y disponibilidad de información actualizada de medicamentos. En base a todo lo expuesto hasta ahora, y teniendo en cuenta que la morbilidad y mortalidad producida por errores durante la utilización de medicamentos son muy elevadas8, toda medida de mejora para fomentar los conocimientos, permitirá evitar errores favoreciendo la seguridad del paciente9. El Centro de Farmacovigilancia de la Región de Murcia, declaró una probabilidad de un 7% de que la población española pueda sufrir alguna reacción alérgica. Porcentaje importante, principalmente cuando estamos hablando de reacciones que pueden llegar a ser mortales. Por lo tanto, la HM plantea un problema de salud pública importante por la incidencia y por la gravedad que revisten muchas de ellas10, siendo importante aumentar la seguridad en el manejo del paciente11. Además, cabe resaltar que la prevención de errores de medicación es uno de los objetivos prioritarios en las políticas de seguridad del paciente, incluido el Plan del Sistema Nacional de Salud. Por otro lado, La Organización Mundial de Alergia, promueve entre otras actuaciones la de formación de profesionales sanitarios. Es por ello importante, que todo personal sanitario que rodea al paciente conozca lo mejor posible el grupo de medicamentos que utiliza, para evitar el riesgo de error, al administrar un medicamento inadecuado, en un paciente alérgico a un medicamento. Los β-lactámicos son los medicamentos a los que se les ha asociado mayor número de HM, seguido de los AINEs10,12, lo que justifica que ambos grupos de fármacos sean objeto de nuestro trabajo. En el caso concreto de los antibióticos β-lactámicos, los elementos estructurales importantes a tener en cuenta en las RAC son13: -El anillo β-lactámico. -Las cadenas laterales En el grupo de los AINEs, podemos encontrar: -Reacciones alérgicas no inmunológicas o intolerancia: reacciones provocadas por familias de AINEs diferentes, cuyo mecanismo principal es el de inhibición de la enzima ciclooxigenasa (COX) y por lo tanto, el riesgo de generarse RAC dependerá de la capacidad de inhibir la enzima COX1,14-16. -Reacciones alérgicas inmunológicas: son reacciones específicas a un único grupo de AINEs que se producen a través de un mecanismo inmunológico mediado por IgE debiendo evitar los AINEs del mismo grupo al causante de la reacción. En la práctica clínica, son muy difíciles de diferenciar ambas reacciones (inmunológicas y no inmunológicas) y generalmente se diagnostican de forma errónea. Dado que β-lactámico y AINEs son grupos amplios de fármacos, aumentando el conocimiento sobre RAC, permitirá evitar posibles errores de prescripción, dispensación y administración. A continuación, exponemos un estudio, en un hospital de 412 camas, con el objetivo de valorar el conocimiento del personal sanitario (personal médico, farmacéutico y de enfermería), sobre RAC de β-lactámicos y AINEs, antes y después de la realización de una serie de intervenciones farmacéuticas (IF). Material y método Se realizó un estudio prospectivo cuasiexperimental pre-post exposición, desde septiembre de 2009 a septiembre de 2011. La valoración del conocimiento antes y después de las IF, se realizó siguiendo la metodología de un ciclo de mejora17. La población de estudio, por ser representativa y accesible, estaba constituida por: -Residentes facultativos de primer año (FIR/MIR), puesto que como médicos prescriptores y farmacéuticos que validan dicha prescripción, constituyen el primer filtro en la seguridad del paciente ante posibles errores. -Enfermeros/as del Servicio de Farmacia (ESF) dado que, son los responsables, actualmente en nuestro hospital, de la transcripción de los tratamientos de la orden médica a la aplicación informática y por lo tanto constituyen un filtro importante en la seguridad del paciente. -Enfermeros/as de las distintas unidades clínicas del hospital (EUC) debido a que son los responsables de la administración de los medicamentos y por lo tanto último filtro de seguridad del paciente. La valoración del conocimiento se realizó a través de unas encuestas anónimas, sobre RAC de antiinflamatorios/analgésicos/antitérmicos (tanto AINEs como no AINEs) en un paciente alérgico a AINEs (Tabla 1) y de antibióticos en un paciente alérgico a β-lactámicos (Tabla 2). Las encuestas contienen los medicamentos incluidos en la guía farmacoterapéutica del hospital (GFT) y los más usados en el ámbito ambulatorio. Se diseñaron para marcar cada medicamento, según se pueda usar con seguridad o se deba evitar en una persona alérgica a AINEs ó β-lactámicos (cada principio activo iba acompañado de los principales nombres comerciales, para ayudar a identificarlos). Las encuestas, se corrigieron a través de una plantilla elaborada previamente con las respuestas correctas, de manera que cada ítem de la encuesta, era la cruz que posicionaba a cada medicamento en una de las columnas (dar con seguridad o evitar su administración), considerándose como ítem erróneo, tanto los medicamentos mal posicionados como los no contestados. Para establecer los resultados correctos de las encuestas (Tablas 1 y 2), fueron revisadas las fichas técnicas de los medicamentos18 y base de datos Micromedex®19. También se realizó una búsqueda en Pubmed® de estudios publicados del año 2008 al 2013, con las palabras claves: [drug allergy, NSAIDs, penicillins, cross-reactivity, knowledge, survey] y se seleccionaron los artículos más relevantes. Además, los resultados finales se consensuaron con el Servicio de Alergia. Las encuestas para los ESF y EUC fueron distribuidas a través de los supervisores de enfermería y para los FIR/MIR, a través del farmacéutico responsable. Las propias encuestas sirvieron de hoja de recogida de datos. A nivel estadístico se utilizó el programa SPSS v18.0 y para realizar el análisis descriptivo, se calcularon las medias, desviaciones estándar o típicas y valores máximos y mínimos. La realización de estos análisis, se hizo de toda la muestra y, además diferenciando por grupos de personal sanitario. Se incluyó el cálculo de intervalos de confianza del 95%, tanto para medias como para proporciones. Todos los resultados se consideraron significativos para un nivel α < 0,05. Tras la primera evaluación y una vez valorados los resultados, se implantaron una serie de IF para intentar mejorar el conocimiento: -Protocolo "del paciente alérgico ingresado en el hospital". -Tarjeta de bolsillo sobre RAC entre antiinflamatorios/analgésicos/antitérmicos y entre antibióticos (Figuras 1 y 2). -Póster con la información resumida del protocolo y tarjetas de bolsillo (para situarlo en un lugar visible de cada unidad clínica del hospital). -Charlas de difusión de las medidas de mejora. Con estas IF, se pretende aportar herramientas fáciles, útiles, rápidas de utilizar y al mismo tiempo, fuentes de aprendizaje para adquirir conocimiento sobre el tema. Para la elaboración de las medidas de mejora, dispusimos del apoyo de la Unidad de Docencia, Calidad e Investigación, supervisora de enfermería del SF y responsable del SF y Servicio de Alergia. En cuanto a la difusión de todas las medidas de mejora, contamos con la colaboración de los supervisores de enfermería de las distintas unidades clínica y supervisores del Servicio de Calidad y Docencia y de Farmacia (SF). Una vez llevadas a cabo las acciones de mejora, se volvieron a distribuir las encuestas para la medición del impacto de las IF en el personal sanitario sobre el conocimiento de RAC y se realizó un análisis para ver si existe una mejora. Para realizar el análisis comparativo de la 1a y 2a evaluación del conocimiento, se realizó un análisis inferencial (suponemos que las variables siguen una distribución normal), utilizando el test de ANOVA con el test de Tukey a posterior. Para ver si existían diferencias en la cantidad de errores cometidos por cada grupo antes y después de la intervención, usamos el test de la T-Student para muestras pareadas. Todos los resultados se consideraron significativos para un nivel α < 0.05. El programa utilizado fue el SPSS v18.0. Resultados El estudio se realizó en un hospital de 412 camas, cuyo personal sanitario se encuentra constituido por 15 ESF, 278 EUC y 41 FIR/MIR. El número total de encuestas recogidas sobre "paciente alérgico a AINEs" fue de 114 (14 de ESF, 61 EUC y 39 de FIR/MIR) y sobre "paciente alérgico a β-lactámicos" de 113 (14 de ESF, 60 EUC y 39 de FIR/MIR). La media de errores, de todos los grupos encuestados obtenidos en las encuestas de paciente alérgico a AINEs y β-lactámicos previas a las acciones de mejora ("Fase PRE"), fue de 27,62 (máximo posible de errores de 60) y 20,53 (máximo posible de errores de 48), respectivamente. La media de errores obtenidos en cada grupo de encuestados se pueden observar en las tablas 3 y 4. Tras la implantación de las acciones de mejora, las medias de errores obtenidos ("Fase POST"), fueron de 7,26 en las encuestas de AINEs y 2,27 en la de β-lactámicos. En las tablas 5 y 6 se detallan las medias de errores cometidos por cada grupo de encuestado. Al comparar los resultados entre ambas evaluaciones, se constata una mejoría global de las medias de errores del 20,36 y 18,26 en las encuestas de paciente alérgico a AINEs y β-lactámicos, respectivamente. Se puede observar la mejora obtenida por cada grupo de encuestados en las figuras 3 y 4. Discusión Aunque disponemos de amplia bibliografía que demuestra la aparición de errores por falta de conocimiento3,4,6, existen pocos estudios sobre valoración del conocimiento en el ámbito hospitalario y menos aún en un tema tan relevante como el de la HM y RAC, a pesar de que los errores van a tener trascendencia, no solo a nivel de la salud del paciente sino también a nivel económico20 ya que se aumentan los costes de hospitalización, al dificultar la mejoría. La necesidad de formación sobre RAC en los facultativos detectada en nuestro trabajo, coincide con otros trabajos21,22, con un porcentaje de errores obtenidos en nuestra 1a fase, bastante elevada (46,03% y 42,77% en las encuestas sobre RAC en paciente alérgico a AINEs y a β-lactámicos, respectivamente). Puchner et al.21, analizaron 378 encuestas a distintos especialistas sobre las alternativas terapéuticas utilizadas ante un paciente con antecedentes de erupción a los β-lactámicos. La tasa de respuestas correctas (61% al 68%) fueron similares a las obtenidas en nuestras encuestas (53,97% y 57,23%). Prematta22, realizó un estudio similar. Realizaron 110 encuestas a médicos especialistas, sobre las alternativas terapéuticas utilizadas en pacientes alérgicos a β-lactámicos según los síntomas sufridos. De manera general, se encontró variabilidad en los hábitos de prescripción en pacientes con sospecha de alergia a la β-lactámicos y se detectó una necesidad de mejora. Como diferencia con la bibliografía existente, no nos hemos limitado exclusivamente a médicos, permitiendo realizar una comparación entre los distintos sanitarios implicados en la seguridad del paciente. Así, cabe destacar, la diferencia de conocimiento existente entre los distintos grupos encuestados. En las 1as encuestas ("Fase PRE"), los EUC son los que presentan un menor nivel de conocimiento sobre RAC (32,34 en las encuestas sobre RAC en paciente alérgico a AINEs y 24,48 a β-lactámicos) mientras que ESF y FIR/MIR han obtenido unas medias de errores menores y similares (23,21 ESF y 21,76 FIR/MIR en las encuestas sobre RAC en paciente alérgico a AINEs y 14,64 ESF y 16,56 FIR/MIR en las de β-lactámicos), por lo que puede ser el grupo de EUC, el más necesitado de una mejora. Los tres grupos encuestados coinciden en que la bencidamina es uno de los analgésicos más desconocidos, pudiendo ser debido a que es utilizada con poca frecuencia en el ámbito hospitalario o bien, porque como su uso es por vía tópica, refleja la asociación desacertada de vía tópica y ausencia de RAC. También destacamos, que como señala la bibliografía, los β-lactámicos son uno de los grupos más implicados en problemas relacionados con los medicamentos10,23, y en nuestro estudio un porcentaje elevado de los encuestados administrarían un β-lactámicos a un paciente alérgico a este grupo farmacológico. En base a los datos obtenidos en la 1a valoración del conocimiento (media de errores: 27,62 y 20,53 en las encuestas de paciente alérgico a AINEs y β-lactámicos respectivamente), existe un desconocimiento sobre RAC en los profesionales sanitarios encuestados y teniendo en cuenta que se ha demostrado que hospitales con similares características, presentan las mismas áreas de riesgo y se enfrentan a los mismos retos en términos de seguridad de medicamentos, podría ser interesante realizar nuestro trabajo en otros hospitales españoles24. La 2a fase del estudio consistió en la realización y difusión de las IF y cabe destacar que las tarjetas de bolsillo y charlas fueron las más aceptadas y eficaces. En la bibliografía se citan otras medidas complementarias de mejora a las realizadas en este trabajo para prevenir errores por HM: un brazalete25 en el que se indica a que es alérgico un paciente, filtros en los ordenadores, una tarjeta que recoge toda la información sobre la historia clínica del paciente26 e incluso se nombra como medida de mejora, el empezar a educar al paciente sobre su HM. La aplicación de unas medidas u otras, se modificará en función de las características de cada hospital y muchas son complementarias. De cualquier modo, mantener un conocimiento actualizado de los profesionales sanitarios, como hemos pretendido en nuestro trabajo, será imprescindible, para la seguridad del paciente, en todo entorno clínico. En las 2as encuestas sobre paciente alérgico a AINEs y β-lactámicos («Fase POST»), todos los grupos encuestados presentan valores menores de errores respecto a la «Fase PRE», con lo que se aprecia una mejoría del conocimiento sobre RAC, siendo los EUC los que más han mejorado su nivel de conocimiento inicial (de 32,34 a 9,55 en la encuesta de paciente alérgico a AINEs y de 24,48 a 3,05 a β-lactámicos) aunque no son los que más conocimiento presentan sobre RAC, pues partían en un inicio de un menor conocimiento, respecto a los otros dos grupos. Aún así, los EUC son los que presentan un menor nivel de conocimiento, incluso tras las IF, además de que vuelve a ser la bencidamina uno de los analgésicos más desconocido para este grupo, lo que potencia la idea obtenida en las 1as encuestas de que este grupo sería susceptible de seguir mejorando su conocimiento. La mejora obtenida, que valoramos como elevada, ha sido constatada a través de las encuestas de autoevaluación diseñadas, que nos han permitido valorar el conocimiento disponibles sobe RAC y detectar oportunidades de mejora, lo que coincide con Otero, que resalta la utilidad de las herramientas de autoevaluación para avanzar en la seguridad del paciente y para realizar un diagnóstico de situación24. En los últimos 20 años, ha existido un espectacular desarrollo de la atención sanitaria, lo que ha aportado beneficios importantes a nivel de la salud, pero al mismo tiempo se ha avanzado en complejidad tecnológica, lo que puede suponer, a veces, una situación de mayor riesgo para los pacientes27. Como hemos comentado, seguimos manteniendo que acompañar estos avances tecnológicos de un conocimiento adecuado, aportará un filtro en la seguridad del paciente, frente a posibles nuevas fuentes de errores. Por otro lado, como parte fuerte del trabajo, resaltar la importancia de trabajar en equipos multidisciplinares28 (SF, Alergia, Docencia y Calidad y estadística), que han aportado calidad al trabajo conseguido. Como líneas futuras de trabajo, debemos abarcar la medida del conocimiento sobre RAC, en facultativos prescriptores en la puerta del Servicio de Urgencias (debido a que es la entrada al hospital de la mayoría de los pacientes y por lo tanto importante filtro de seguridad del paciente) así como medir y valorar la existencia de «falsas alergias», que limitan el uso de un gran arsenal terapéutico, de forma innecesaria, y al mismo tiempo, favorecen el uso de terapias más caras y agresivas(en el caso de antibióticos más problemático debido a la existencia de resistencias). Agradecimientos A todos los enfermeros del Servicio de Farmacia, enfermeros de unidades clínicas y residentes de primer año (MIR/FIR) del Hospital Morales Meseguer que sin su colaboración no hubiera sido posible realizar este trabajo. Bibliografía 1.Pelaez Hernandez. Tratado de alergología. Ed Ergón. 2007. [ Links ] 2.Grammer L, Greenberg R. Patterson's allergic Diseases. Philadelphia: Lippincott williams & Wilkins, 2002. [ Links ] 3.Leape LL, Bates DW, Cullen DJ, Cooper J, Demonaco HJ, Gallivan T, et al. Systems analysis of adverse drug events. JAMA. 1995;274: 35-43. [ Links ] 4.Agrest A. El conocimiento y el error médico. Academia Nacional de Medicina, Buenos Aires. 2006. Disponible en http://www.errorenmedicina.anm.edu.ar [ Links ] 5.Villarreal-Cantillo E. Seguridad de los pacientes. Un compromiso de todos para un cuidado de calidad. Salud Unninorte. Barranquilla; 2007;23(1):112-9. [ Links ] 6.Cuéllar-Monreal MJ, Planells-Herrero C, Hernández-Fernández de Rojas MD, García-Cortés E, San Martín-Ciges E, Poveda-Andres JL. Diseño de un mòdulo para la prevención de reacciones de hipersensibilidad en un sistema de prescripción electrónica asistida. Farm Hosp. 2005;29(4):24149. [ Links ] 7.Otero MJ, Martín R, Robles MD, Codina C. Errores de medicación. Farm Hosp. 2002;2(14):713-47. [ Links ] 8.Otero López MJ. Nuevas iniciativas para mejorar la seguridad de la utilización de los medicamentos en los hospitales. Rev Esp Salud Pública. 2004;78:323-39. [ Links ] 9.Herring R, Pengilley C, Hopkins H, Tuthill B, Patel N, Nelson C, et al. Can an interprofessional education tool improve healthcare professional confidence, knowledge and quality of inpatient diabetes care: a pilot study? Diabet Med. 2013; doi: 10.1111/dme.12153. [ Links ] 10.Blanca M, Buendía E, Canto G. Reacciones alérgicas a fármacos. Avances y nuevas perspectivas. II Reunión Internacional; 2004 Sept; Palma de Mallorca. [ Links ] 11.Sánchez-Borges M, Capriles-Hulett A, Caballero-Fonseca F. Cutaneous reactions to aspirin and nonsteroidal antiinflammatory frugs. Clin Rev Allergy Immunol. 2003;24(2):125-36. [ Links ] 12.Nanau RM, Neuman MG. Ibuprofen-induced hypersensitivity syndrome. Translational Research. 2010:275-93. [ Links ] 13.Guzman MA, Salinas MJ, Toche PP, Afani SA. Allergy to betalactams. Rev Chil Infect. 2004;21(4):285-98. [ Links ] 14.Woessner KM. Crossreacting drugs and chemicals. Clinical reviews in allergy & immunology. 2003;24:149-55. [ Links ] 15.Sánchez-Borges M, Capriles-Hulett A, Caballero-Fonseca F. NSAID hypersensitivity in the COX-2 inhibitor. Allergy Clin Immunol Intl. 2001;13:211-18. [ Links ] 16.Cashman JN. The mechanisms of action of NSAIDs in analgesia. Drugs. 1996; 52(5):13-23. [ Links ] 17.Saturno J. Curso de evaluación y mejora de la calidad asistencial (EMCA). 2010. Universidad de Murcia. [ Links ] 18.Ficha técnica de los medicamentos. Disponibles en: http://www.aemps.gob.es/cima/fichasTecnicas.do?metodo=detalleForm [ Links ] 19.Micromedex® 2.0 and Micromedex® 1.0 (Healthcare Series): http://www.thomsonhc.com/home/dispatch [ Links ] 20.Otero MJ, Dominguez-Gil A. Acontecimientos adversos por medicamentos: una patología emergente. Farm Hosp. 2000; 24(4):258-66. [ Links ] 21.Puchner TC, Zacharisen MC. A survey of antibiotic prescribing and knowledge of penicillin allergy. Ann Allergy Asthma Immunol. 2002;88(1):1-3. [ Links ] 22.Prematta T, Shah S, Ishmael FT. Physician approaches to beta-lactam use in patients with penicillin hypersensitivity. Allergy Asthma Proc. 2012;33(2):145-51. [ Links ] 23.Otero-López MJ, Alonso-Hernánez P, Maderuelo-Fernández JA, Garrido-Corro B, Dominguez-Gil A, Sánchez-Rodriguez A. Acontecimientos adversos prevenibles causados por medicamentos en pacientes hospitalizados. Med Clin. 2006;126(3):81-7. [ Links ] 24.Otero-López MJ, Martín-Muñoz MR, Castaño-Rodriguez B, Palomo-Cobos L, Cajaraville-Ordoñana G, Codina-Jané C, et al. Evaluación de las prácticas de seguridad de los sistemas de utilización de medicamentos en los hospitales españoles (2007). Med Clin Monogr. 2008;131(3):39-47. [ Links ] 25.Mirakian R, Ewan PW, Durham SR, Youlten LJ, Dugué P, Friedman PS, et al. BSACI guidelines for the management of drug allergy. Clin Exp Allergy. 2009;39(1):43-61 [ Links ] 26.Valente S, Murray LP. Creative strategies to improve patient safety. Allergies and Adverse Drug Reactions. J Nurses Staff Dev. 2011; 27(1):E1-5. [ Links ] 27.Aranaz JM, Agra Y. La cultura de seguridad del paciente: del pasado al futuro en cuatro tiempos. Barcelona. Med Clin; 2010;135(1):1-2. [ Links ] 28.Blasco P, Codina C, Casasín T, Font I, García B, Lacasa C, et al (Grupo GEPEM de la SEFH). Mejora de la seguridad del sistema de utilización de medicamentos: funciones del especialista en farmacia hospitalaria. Farm Hosp. 2005;29(6):384-8. [ Links ] Recibido: 07/03/2013.
2 Hospital Virgen de las Nieves (Servicio Farmacia). Granada.
3 Responsible of GIAF UGR. (Department of Pharmacy). Granada.
4 Hospital Morales Meseguer (Servicio de Alergología). Murcia.
5 Catedrático de Estadística. Universidad de Murcia.
Método: Estudio prospectivo cuasiexperimental pre-exposición en un hospital de 412 camas. Se realizó una valoración del conocimiento sobre RAC de penicilinas y AINEs, a través de encuestas anónimas, antes (1a encuesta) y después (2a encuesta) de la implantación de una serie de medidas de mejora: protocolo "paciente alérgico a medicamentos", tarjeta de bolsillo, póster resumen de información y charlas divulgativas. Las propias encuestas sirvieron de hoja de recogida de datos y el análisis estadístico se llevó a cabo con el programa SPSS v18.0.
Resultados: La media de errores en las las encuestas sobre "RAC en paciente alérgico a penicilinas" y sobre "RAC en paciente alérgico a AINEs", fue de 20,53 y 27,62, respectivamente. La media de errores en las 2as encuestas sobre "RAC en paciente alérgico a penicilinas" y sobre "RAC en paciente alérgico a AINEs", fue de 2,27 y 7,26, respectivamente. Todos los resultados se consideraron significativos para un nivel 945;< 0,05.
Conclusiones:
-No se dispone de un nivel adecuado de conocimiento sobre RAC de penicilinas y AINEs, lo que justifica la realización de un ciclo de mejora.
-Tras la implantación de las medidas de mejora se aprecia un aumento en el nivel de conocimiento sobre RAC en penicilinas y AINEs, en los grupos de estudio.
Method: Quasi-experimental prospective pre-exposure study at a 412-beds hospital. An assessment of the knowledge on CAR to penicillins and NSAIDs was performed by means of anonymous questionnaires before (1st questionnaire) and after (2d questionnaire) the implementation of a series of improvement measures: protocol of "patient allergic to drugs", pocket card, poster with summarized information, and informative talks. The questionnaires served as the CRF and the statistical analysis was done with the SPSS v18.0 software.
Results: The mean number of errors in the first questionnaire on CARs of penicillin allergic patient and on CARs of NSAIDs allergic patients was 20.53 and 27.62, respectively. The mean number of errors in the second questionnaire on CARs of penicillin allergic patient and on CARs of NSAIDs allergic patients was 2.27 and 7.26, respectively. All the results were significant for a p level < 0.005.
Conclusions:
-There is insufficient knowledge on CARs to penicillins and NSAIDS, which justifies improvement measures.
-After the implementation of improvement measures, there is an increased knowledge on CARs to penicillins and NSAIDs in the study groups.
![]() Dirección para correspondencia:
Dirección para correspondencia:
Isabel Ma Sánchez-Quiles
E-mail: elisabetham@hotmail.com
Aceptado: 10/10/2013.