Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Medifam
versión impresa ISSN 1131-5768
Medifam vol.13 no.1 ene. 2003
TÉCNICAS Y PROCEDIMIENTOS
Bursitis trocantérea
A.GONZÁLEZ DUQUE, C. DE JOSÉ REINA1, J. VAQUERO MARTÍN2
Médico de Familia. Adjunto Servicio de Urgencias del Hospital de La Princesa. 1Médico Residente. 2Jefe de
Sección. Servicio de COT. Hospital General Universitario Gregorio Marañón. Madrid
| RESUMEN La articulación coxofemoral es fundamental en la biomecánica del aparato locomotor, puesto que gracias a ella, el ser humano puede orientar la posición del cuerpo en bipedestación y caminar. Dentro de las causas de dolor de la cadera, la bursitis trocantérea es una de las más frecuentes. Su diagnóstico y correcto manejo desde Atención Primaria evita el uso de pruebas complementarias inútiles y derivaciones innecesarias a Atención Especializada. Este trabajo pretende revisar la anatomía, etiología y clínica de las trocanteritis, al tiempo que proponer un protocolo de manejo que implique a ambos niveles de atención sanitaria. Palabras clave: Bursitis trocantérea. Coxalgia. Infiltración | Trochanteric bursitis ABSTRACT The hip joint is fundamental in locomotor biomechanics. Thanks to it, a man can orientate his position in space and walk. Trochanteric bursitis is one of the most common causes of hip pain. Its diagnosis and effective management in Primary Health Care avoid the use of unsuitable diagnosis techniques and, in many cases, the need to refer patients to Specialists Care. Here we pretend to review the anatomy, etiology and symptoms of trochanteritis and, at the same time, propose a guide to its management. Key words: Trochanteric bursitis. Hip pain. Infiltration techniques. |
Recepción: 05-06-02
Aceptación: 22-07-02
INTRODUCCIÓN
La bursitis trocantérea, o trocanteritis, es la causa más frecuente de dolor procedente de las estructuras periarticulares de la cadera1. A pesar de que su diagnóstico y tratamiento es totalmente asumible desde la consulta de Atención Primaria, a menudo pasa inadvertida, siendo diagnosticada como coxalgia inespecífica, fundamentalmente en pacientes mayores afectos de coxartrosis, o como irradiación radicular.
La trocanteritis, como tal, es la inflamación de las bolsas serosas que se sitúan en la extremidad proximal del fémur. Debido a que dichas bolsas están rellenas de líquido sinovial, están expuestas a todos aquellos procesos de índole inflamatoria, que afectan a la cadera, como, por ejemplo, la artritis reumatoide. Sin embargo, la mayoría de las trocanteritis están causadas por microtraumatismos de repetición.
RECUERDO ANATÓMICO
La cadera es una zona especialmente rica en bolsas serosas. De las cuatro bolsas que, generalmente, existen alrededor del trocánter mayor, tres son constantes: dos mayores y una menor. La menor se sitúa entre el trocánter mayor y el glúteo menor; la segunda, entre el glúteo medio y el trocánter mayor y, por último, la más grande e importante, se localiza entre el glúteo mayor y el tendón del glúteo medio. Esta última bolsa tiene forma de almendra y mide alrededor de 5 cm de longitud por 3 de ancho. Su función es la de permitir el deslizamiento de la porción anterior del tendón del glúteo mayor y del tensor de la fascia lata, cuando pasan sobre el trocánter mayor, para continuarse con el ligamento iliotibial. Por consiguiente, cualquier proceso inflamatorio de esta bolsa dará como resultado la clínica de una bursitis trocantérea.
EPIDEMIOLOGÍA
Como hemos dicho anteriormente, la bursitis trocantérea está, generalmente, provocada por la fricción constante del músculo tensor de la fascia lata al pasar por encima de la bolsa trocantérea durante los movimientos de flexo-extensión de la cadera. Los traumatismos en la zona, a pesar de que también pueden ocasionar el cuadro, son menos frecuentes. De la misma manera, las alteraciones en la biomecánica de la extremidad inferior (cadera, rodilla o pie) o alteraciones en las estructuras adyacentes de la cadera pueden dar lugar a la inflamación de la bolsa en un porcentaje no desdeñable, como ocurre en la artritis reumatoide, la espondilosis lumbar o las asimetrías causadas por parálisis nerviosas. En la tabla I, se resumen factores predisponentes de trocanteritis, recogidos en un estudio reciente elaborado por Shbeeb y Matteson, para la Clínica Mayo1. En un 8%, la causa es desconocida2.
El proceso puede afectar a ambos sexos y a todas las edades, pero existe un marcado predominio en las mujeres (3:1 frente a los varones), que suelen ser obesas y encontrarse entre los 40 y los 60 años de edad3. En el ámbito deportivo, se trata de una afección muy frecuente en los porteros de fútbol y en aquellos deportistas que sufren, como consecuencia de su actividad deportiva, un excesivo rozamiento de la región, como ocurre, por ejemplo, en los corredores de maratón.
CLÍNICA Y EXPLORACIÓN FÍSICA
Clínicamente, la bursitis trocantérea se caracteriza por un dolor sordo en la cadera, de curso subagudo o crónico, que aumenta en aquellas situaciones en que se tensa la bolsa (esto es, en cualquier mecanismo de abducción y rotación de la cadera, como sentarse, subir escaleras o extender el muslo) y, por las noches, al tenderse sobre el lado afecto. En un 25-30% de los casos4, puede asociarse a hormigueos e irradiación por la cara externa del muslo, por inflamación de la fascia lata. En ese caso, debemos explorar cuidadosamente la sensibilidad, descartando la existencia de parestesias reales (que en el caso de las trocanteritis, no siguen un dermatoma). Si existiera una afectación de la sensibilidad, nos encontraríamos ante lo que se denomina una pseudobursitis, que puede enmascarar radiculopatías lumbares (L2 y L3), neuropatías de atrapamiento (como la del nervio iliohipogástrico) e incluso, una fractura de cuello femoral no desplazada5,6.
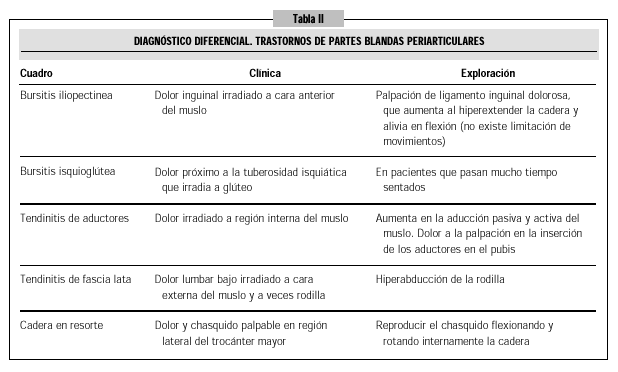
En la exploración, el hallazgo más significativo es el dolor selectivo y unilateral a la presión digital en el borde posterior del trocánter mayor (generalmente, en la zona de inserción del glúteo medio). A veces, en pacientes muy delgados, se aprecia, incluso, una zona de tumefacción local. Podemos reproducir el dolor mediante maniobras de abducción contra resistencia, rotación externa y, si el factor desencadenante se encuentra en la propia articulación coxo-femoral, también mediante la rotación interna. La ausencia de dolor con maniobras de flexión y extensión nos ayudan a distinguir este cuadro de otras enfermedades periarticulares de la cadera (Tabla II).
Debemos ser especialmente cuidadosos en la realización de la historia y exploración física, para evitar que se nos escapen diagnósticos como bursitis infecciosas, osteomielitis del trocánter, tumores, radiculopatías o artritis. Esto es fundamental, sobre todo, en aquellas trocanteritis que no evolucionan correctamente con tratamiento conservador.
DIAGNÓSTICO
El diagnóstico de las bursitis trocantéreas es eminentemente clínico. En 1985, Ege Rassmusen y Fano3 propusieron unos criterios clínicos de diagnóstico, modificando los que, previamente, habían propuesto Krout y Anderson, en 19591. Estos criterios, aún no validados, son:
-Dolor en la cara externa de la cadera.
-Aumento de dolor a la presión del trocánter mayor.
-Dolor en la rotación extrema, abducción, aducción y test de Patrick-Fabere positivo (flexión, abducción, rotación externa y extensión de la pierna).
-Dolor en la abducción extrema.
-Pseudo-radiculopatía (dolor irradiado por la cara lateral del miembro inferior).
Un diagnóstico de trocanteritis precisa los dos primeros criterios y, al menos, uno de los otros tres.
Las pruebas complementarias no son de mucha utilidad en el manejo de las bursitis trocantéreas:
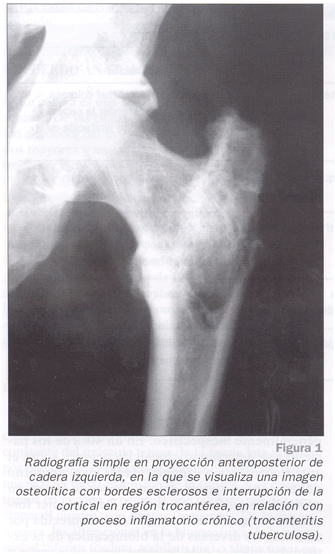
-Radiografía simple. El estudio radiológico es generalmente inespecífico. En un 40% de los pacientes se detectan microcalcificaciones sobre el área trocantérea o irregularidades en el contorno del trocánter mayor, que no parecen tener, en principio, significación clínica. De cualquier forma, puesto que la trocanteritis está favorecida por alteraciones diversas de la biomecánica de la extremidad inferior o de las estructuras adyacentes a la cadera, el estudio radiográfico sería útil en aquellas trocanteritis resistentes a tratamiento conservador7. Por ello, la radiografía es especialmente interesante para eliminar una coxopatía o una trocanteritis infecciosa (por ejemplo, tuberculosa)8 (Fig. 1).
-Ecografía. En los casos agudos, el volumen de la bolsa se vería como una imagen anecoica, bien delimitada, rodeada de una pared fina. Sin embargo, en los casos crónicos, que son la mayoría, la ecografía muestra la pared de la bolsa engrosada, con un contenido que puede ser tanto anecoico, como hipoecoico o hiperecoico, por lo que no constituye una ayuda de gran relevancia en el diagnóstico9.
-Gammagrafía. En la gammagrafía, podemos observar un aumento de la captación del radioisótopo, generalmente con contorno lineal. La misma imagen de hipercaptación también puede ser debida a fracturas de estrés, infección local, tumores óseos o de partes blandas adyacentes. Esta falta de especificidad tiene como resultado que la prueba no sea muy útil10.
-Tomografía computarizada. Permite objetivar alteraciones óseas y depósitos calcáreos perilesionales (Fig. 2).
-Resonancia magnética nuclear. Muestra una señal inespecífica de alta intensidad en la zona del trocánter mayor11 (Fig. 3).
TRATAMIENTO
Desde los años 60, la infiltración de glucocorticoides ha sido el tratamiento de elección de las bursitis trocantéreas. Gordon, en 19614, comparó la respuesta de una serie de pacientes a una o varias infiltraciones con anestésico local frente a una sola infiltración con una mezcla de anestésico y corticoide. Los resultados fueron excelentes en el último caso, aunque el seguimiento del estudio fue demasiado corto para hacer valoraciones a largo plazo (¡sólo 21 días!). En 1976, Swezey et al12 describieron un 50% de respuesta positiva con un seguimiento de tres meses y con una única inyección de triamcinolona de 40 mg. Los estudios de Ege Rassmusen y Fano3, en 1985 y de Schapira et al2, en 1986, nos aportan rangos de respuesta positiva de 70-90% con una o varias infiltraciones de corticoides, pero también recogen un 25% de recaídas en los 10 meses de seguimiento. El estudio de Shbeeb y Matteson, para la Clínica Mayo1, de 1996, es el más reciente de los estudios longitudinales de la bursitis trocantérea. En él, después de un seguimiento de 6 meses, más del 60% de los pacientes notaron alivio de su sintomatología con una sola infiltración. Se usaron dosis de 6, 12 y 24 mg de dexametasona disueltos en 4 cc de lidocaína. Los pacientes que recibieron mayor dosis de corticoides fueron los que experimentaron una mejoría más evidente.
La técnica de infiltración de la bolsa trocantérea se debe realizar con el paciente en decúbito lateral sobre el lado sano y con la cadera afecta semiflexionada, como muestra la figura 4. Palpamos la cadera en dirección cefálica, empezando bajo la eminencia del trocánter mayor hasta que localicemos el punto de máximo dolor, que se encuentra, en la mayoría de los casos, en la localización anatómica del trocánter mayor. En dicho punto, insertamos una aguja de 40/8 (verde) (o, en casos de abundante panículo adiposo, una aguja espinal de 90/9), acoplada a una jeringuilla de 5 cc. Para mayor asepsia, es recomendable usar dos agujas: una para cargar la mezcla de corticoides y anestésico y la otra para realizar la infiltración.
Para llevar a cabo esta técnica, utilizamos aproximadamente 2 cc de corticoide (que puede ser 10-12 mg de betametasona, 40-80 mg de metilprednisolona, 20-40 mg de acetónido de triamcinolona u otro corticoide equivalente), disueltos en 2 cc de mepivacaína al 2% (o cualquier otro anestésico similar). Lo usual es inyectar el 50% de la mezcla así constituída en el punto de máximo dolor y, posteriormente, el resto en abanico amplio alrededor de dicho punto13.
Las complicaciones de la infiltración son las mismas que tiene cualquier inyección de corticoides combinadas con las derivadas del anestésico local. La más grave, a nivel sistémico, es la reacción anafiláctica, afortunadamente, bastante poco frecuente. A nivel local, la complicación más preocupante es la infección, que suele manifestarse en las primeras 24-48 horas. Generalmente, está causada por Staphilococo aureus. Existe un riesgo mayor en pacientes ancianos, en los que sufren artritis reumatoide y, por supuesto, en los inmunodeprimidos. La infección de la piel y el tejido subcutáneo se resuelve, generalmente, de forma rápida con antibióticos de amplio espectro, pero puede llegar a ser mortal en casos de fascitis necrotizante14. Son habituales, aunque menos graves, la reacción granulomatosa, la atrofia cutánea y del tejido subcutáneo (que revierte habitualmente en unos meses), e incluso, un cuadro de calor, enrojecimiento y sudoración de la cara y del torso, similar al producido por las sales de oro15.
Después de la infiltración se debe recomendar un reposo relativo de 24-48 horas, así como mantener una pauta corta de tratamiento con AINEs. A los quince días, debemos revalorar al paciente16. Aquéllos que no han mostrado mejoría y aquéllos que presentan una mejoría parcial, se pueden beneficiar de una segunda infiltración. De forma general, podemos decir que no deben infiltrarse más de 4 veces al año a los pacientes con mejoría parcial. A los pacientes que no mejoran ni siquiera después de una segunda infiltración, no se les administrará una tercera. Estos casos son los que tendrían que estudiarse con pruebas complementarias a fin de resolver el problema de base. Si aún así, la persistencia de la sintomatología invalida al paciente, tendríamos que plantearnos el tratamiento quirúrgico (Fig. 5).
Han sido descritas una amplia variedad de técnicas quirúrgicas, algunas con resultados meramente anecdóticos. En la actualidad, los raros casos de trocanteritis refractarios al tratamiento conservador, se benefician de la técnica de Ahern17, que consiste en exponer la bolsa trocantérea y el trocánter mayor por una incisión longitudinal lateral y extirpar la bolsa afectada, realizando el cierre de la herida por planos, lo que permite mantener, lo más posible, la anatomía, eliminando definitivamente los síntomas. El apoyo, en carga parcial protegida, se inicia en cuanto lo permita el dolor, progresando a actividad completa en un rango de 6-12 semanas. El seguimiento indica resultados favorables a seis meses, aunque, por el momento, los estudios que existen recogen datos procedentes de series quirúrgicas no muy extensas.
CASOS CLÍNICOS
Las imágenes de esta revisión pertenecen a dos casos clínicos típicos, de los que hablaremos aquí como ejemplos de manejo.
Caso 1
Paciente varón de 23 años que, tras correr la Maratón de Madrid, acude con dolor en la región de la cadera, irradiado hacia rodilla. Ha tomado diclofenaco desde hace 12 horas sin alivio alguno de la sintomatología. En la exploración, dolor selectivo a la palpación del trocánter mayor, así como dolor en las maniobras de abduccción contra resistencia y rotación externa. Como tratamiento, se infiltra, en el punto más doloroso (que coincide con la localización anatómica del trocánter mayor), 2 cc de betametasona más 2 cc de lidocaína al 1%, recomendándole reposo de 24 horas, así como continuar con el diclofenaco durante 4 días. A los quince días de evolución se produce una resolución completa del cuadro.
Caso 2
Paciente mujer de 58 años de edad, obesa, que trabaja como limpiadora de un almacén. AP: artrosis de cervicales. Acude por dolor de una semana de evolución en cara lateral de la cadera, que le aumenta al sentarse y al incorporarse y, por las noches, en la cama, al tenderse sobre el lado doloroso. En la exploración, encontramos un dolor selectivo a la palpación del trocánter mayor, así como dolor en la abducción extrema y en la rotación externa, además de un test de Patrick-Fabere positivo. Se trata con una infiltración de betametasona y lidocaína al 1% (2 cc de cada uno) y se le recomienda reposo de 48 horas y 600 mg de ibuprofeno cada 8 horas durante 5 días. En la revisión, a los quince días, la paciente ha mejorado de forma parcial. Se administra una segunda infiltración, con un nuevo ciclo de AINEs. En la siguiente revisión, la paciente está asintomática. A los 6 meses, la paciente acude nuevamente refiriendo una clínica similar a la anterior. En la radiografía se observa una calcificación próxima al trocánter mayor. Los estudios que muestran las figuras 2 y 3 corresponden a la TAC y la RM de dicha paciente, que, a pesar de recibir un nuevo ciclo de infiltraciones no respondió adecuadamente y está, en la actualidad, esperando para someterse a una intervención quirúrgica de exéresis de las calcificaciones.
CORRESPONDENCIA:
Ana González Duque
Servicio de Urgencias
Hospital Universitario de La Princesa
C/ Diego de León, 62 - 28006 Madrid
e-mail: aglezduque@yahoo.com
Bibliografía
1. Shbeeb MI, Matteson EL. Trochanteric bursitis (greater trochanter pain syndrome). Mayo Clin Proc 1996; 71: 565-9. [ Links ]
2. Schapira D, Nahir M, Scharf Y. Trochanteric bursitis: a common clinical problem. Arch Phys Med Rehabil 1986; 67: 815-7. [ Links ]
3. Ege Rassmussen KJ, Fano N. Trochanteric bursitis. Treatment by corticosteriod injection. Scan J Rheumatol 1985; 14: 417-20. [ Links ]
4. Gordon EJ. Trochanteric bursitis and tendinitis. Clin Orthop 1961; 20: 193-202. [ Links ]
5. Traycoff RB. Pseudotrochanteric bursitis: the differential diagnosis of lateral hip pain. J Rheumatol 1991; 18: 1810-2. [ Links ]
6. Roberts WN, Williams RB. Hip pain. Prim Care 1988; 90: 17-22. [ Links ]
7. Reveille JD. Soft-tissue rheumatism: diagnosis and treatment. Am J Med 1997; 27 (Supl. 102): 23-9. [ Links ]
8. Ziegler G, Euller-Ziegler L. Rhumatismes abarticulares (épaule non comprise). En: Encycl Méd Chir. París: Elsevier, 1989; 14-360-A-10, p. 10. [ Links ]
9. Naredo E, Usson J, Mayordomo L. Ecografía normal y patológica de la cadera. Ecografía Ap Locomotor 1999. p. 81-7. [ Links ]
10. Ossorio C. Reumatismos de partes blandas: cadera y rodilla. En: Andreu Sánchez, et al, eds. Manual de enfermedades reumáticas. Madrid: Sociedad Española de Reumatología, 1996. p. 747-53. [ Links ]
11. Kingzett-Taylor A, Tirman PF, Feller J, McGann W, Prieto V, Wischer T, et al. Tendinosis and tears of gluteus medius and minimus muscles as a cause of hip pain: MR imaging findings. Am J Roentgenol 1999; 173: 1123-6. [ Links ]
12. Sweezy RL. Pseudoradiculopathy in subacute trochanteric bursitis of the subglutues maximus bursa. Arch Phys Med Rehabil 1976; 57: 387-90. [ Links ]
13. Zarco Montejo P, Mazzucelli Esteban F, Quirós Donate J. Técnicas de infiltración en cadera y pie. MEDIFAM 2000; 10: 108-13. [ Links ]
14. Hofmeister E, Engelhardt S. Necrotizing fascitis as complication of injection into greater trochanteric bursa. Am J Orthop 2001; 30: 426-7. [ Links ]
15. Quirós Donante FJ. Infiltraciones articulares y de partes blandas con glucocorticoides. Generalidades. MEDIFAM 1999; 9: 120-8. [ Links ]
16. Fonseca del Pozo FJ, Prada Vigil A, Polonio Rodríguez R, Fernández García JA. Trochanteric bursitis in primary care. Aten Prim 1994; 13: 92-3. [ Links ]
17. Slawski DP, Howard RF. Surgical management of refractory trochanteric bursitis. Am J Sports Med 1997; 25: 86-9. [ Links ]