INTRODUCCIÓN
El objetivo de la anestesia y la analgesia obstétricas es aliviar y dar comodidad a la embarazada, además de proveer seguridad a la madre, al feto y al neonato, sin afectar la evolución y el resultado. Para ello hay técnicas anestésicas variadas que facilitan el trabajo de parto, el parto vaginal y la cesárea 1.
La cesárea es una de las cirugías más comunes realizadas a nivel mundial, con tasas que alcanzan hasta el 60 % del total de los partos en algunos países. Pese a esto no existe una manera universal de practicarla, por el contrario, se utilizan múltiples procedimientos anestésicos o quirúrgicos para llevarla a cabo 2.
Es importante aclarar que existe un riesgo de muerte postoperatorio a corto plazo 4,9 veces mayor que durante el parto vaginal espontáneo, y el riesgo relativo de la cesárea electiva es de 2,3 comparado con la cifra cercana a 12 cuando se realiza de forma urgente para preservar la vida de la madre o el feto. No obstante, las estadísticas revelan una disminución durante finales del siglo pasado con respecto a las muertes directamente relacionadas con procedimientos anestésicos, situación que se debe al aumento en el uso de métodos conductivos como la anestesia espinal 3.
Las cesáreas urgentes o programadas tienen en su mayoría como indicación la anestesia espinal; entre sus principales ventajas están: técnica sencilla, corta latencia, bloqueo sensorial intenso y falla excepcional, ya que se confirma el lugar de inyección del anestésico local con la salida del líquido cefalorraquídeo 1.
El empleo de la bupivacaína hiperbárica al 0,5 % asociada con fármacos adyuvantes se ha usado para la raquianestesia, convirtiéndose en el método de elección en las cesáreas electivas y en las situaciones de urgencia y emergencia 4. Los principales adyuvantes de la bupivacaína son los opioides y la clonidina; el primer opioide usado por vía epidural fue la morfina, que desde 1979 se ha demostrado el beneficio de su uso tanto por vía intratecal como extradural, para el manejo de dolor crónico y posoperatorio (5).
Por su parte la clonidina es un compuesto imidazolínico, agonista parcial 2-adrenérgico, que tiene propiedades ansiolíticas e hipnóticas, que aumenta de manera dosis dependiente la duración del bloqueo sensitivo y motor, además de tener propiedades antinociceptivas 4.
La combinación de clonidina y morfina se ha utilizado en el control del dolor postoperatorio, buscando aprovechar las acciones analgésicas; esto se ha demostrado en algunos estudios mediante la administración de clonidina, logrando reducir hasta en un 50 % las necesidades de morfina 5. En el estudio realizado por Quiroga y cols., la adición de clonidina, morfina y bupivacaína proporcionó una mejor analgesia sin provocar mayores efectos secundarios en el tratamiento del dolor 5.
El objetivo del presente trabajo fue determinar la efectividad analgésica de clonidina vs. morfina como coadyuvantes de la anestesia espinal con bupivacaína hiperbárica en pacientes sometidas a cesárea.
MATERIALES Y MÉTODOS
Se realizó un ensayo clínico correlacional cuasiexperimental de campo en el que la población de estudio estuvo constituida por pacientes que cumplieron con los siguientes criterios de inclusión: mayores de edad, con embarazo a término, programadas para cesárea con anestesia espinal, con valoración del riesgo preoperatorio ASA I o II y que estuvieran ingresadas en el Servicio de Obstetricia de un Hospital Universitario en la ciudad de Valera en Venezuela, en el periodo comprendido entre febrero y abril del 2014.
Se decidió realizar un muestreo no probabilístico por conveniencia entre las pacientes que cumplieron con los criterios de inclusión. Se seleccionaron 60 pacientes divididas en dos grupos de 30 así:
Grupo (BC) (30 pacientes): bupivacaína hiperbárica 10 mg más clonidina 75 µg.
Grupo (BM) (30 pacientes): bupivacaína hiperbárica 10 mg más morfina 100 µg.
Se excluyeron del estudio las pacientes que tuvieran rechazo de las técnicas anestésicas conductivas o con contraindicaciones para la realización de las mismas, pacientes con síndromes hipertensión asociados al embarazo, sufrimiento fetal agudo, patología psiquiátrica o con dificultades del lenguaje y patología neuromuscular en columna lumbar o extremidades inferiores.
Después de la valoración preanestésica completa se obtuvo el consentimiento informado de todas las participantes. Se comprobó el ayuno de la paciente, entre 8 y 12 horas, y se administraron ranitidina 50 mg y metoclopramida 10 mg vía endovenosa con 1000 ml de solución de NaCl al 0,9 % entre 30 y 60 min antes de la cirugía. Ya en el quirófano, y previo a la administración de la anestesia, se monitorizó a la paciente con EKG, oximetría de pulso y presión arterial no invasiva.
Con la paciente en posición sedente y técnica aséptica se realizó la punción lumbar con aguja Quincke 25 G o 26 G en el espacio intervertebral L3-L4 o L4-L5.
Se confirmó la posición correcta de la aguja con la salida libre de líquido céfalo raquídeo y luego con la aspiración de una pequeña cantidad de este, se procedió entonces a administrar la mezcla anestésica asignada con el volumen exacto y a una velocidad de 0,2 ml/seg. El volumen total de la mezcla anestésica en los dos grupos siempre fue de 3 ml. Después del retiro de la aguja y de posicionar a la paciente en decúbito supino se valoró cada minuto la instauración del bloqueo sensitivo por medio de la prueba de pinchazo.
El trazo del EKG con la FC y oximetría de pulso se registró de forma continua; la presión arterial se tomó cada 2,5 min hasta el parto y luego cada 5 min hasta el término de la cirugía. En caso de hipotensión (caída de la presión arterial sistólica por debajo del 25 % de la basal), se administraron bolos de efedrina 7,5 mg hasta la normalización; si ocurría bradicardia (frecuencia cardiaca < 50 x min) esta se corrigió administrando atropina 0,6 mg. Después del nacimiento y pinzamiento del cordón umbilical se inició un goteo rápido de una solución de 10 UI de oxitocina en 500 ml de dextrosa en agua destilada al 5 % hasta la contracción del útero, luego se disminuyó la velocidad de la infusión.
Si la paciente requería analgesia adicional en el transoperatorio, se le administraron 50 µg de fentanilo + 20 mg de ketamina después de la extracción del feto. Si aun así continuaba el dolor, se cambiaba la técnica a anestesia general con intubación orotraqueal y se excluyó a la paciente del estudio.
Como analgesia adicional se aplicó 75 mg de diclofenaco por vía endovenosa diluida en 100 cc de solución fisiológica, lentamente al terminar la intervención y a las 12 horas.
Se registró la duración de la analgesia postoperatoria, la cual se definió como el tiempo desde la colocación de la inyección intratecal de la mezcla hasta que la paciente solicitó la primera dosis de analgésicos adicionales en el periodo postquirúrgico, en este momento se registró también la puntuación del dolor según la escala EVA y, en caso de ser mayor de 4 puntos, la paciente recibe tramal 100 mg diluidos en 100 ml de solución de NaCl al 0,9 % por vía endovenosa en un periodo de 15 min.
En el periodo postoperatorio se evaluaron y registraron también las mediciones del dolor según la EVA; las variables hemodinámicas y respiratorias definidas como hipotensión (caída del 20 % de la PA sistólica o media con respecto a la basal), bradicardia (FC < 50 lat./min), depresión respiratoria (frecuencia respiratoria < 10 por min); la ocurrencia de eventos adversos como náuseas o vómitos, prurito y xerostomía y el nivel de sedación según las escala de Ramsay, la cual, aunque no está validada, es ampliamente utilizada en la clínica diaria y en estudios comparativos. Está basada en tres estados de paciente despierto y tres de paciente dormido.
Todas estas variables se registraron a las 6, 12 y 18 horas después de la administración de la anestesia. Si al momento de registrar estos datos, es decir, al momento de solicitud de analgesia por la paciente o a las 6, 12 o 18 horas después de la anestesia se encontraba algún criterio de depresión respiratoria, se administraría una dosis de naloxona de 5 µg/kg y se mantendría en infusión a dosis de 5 µg/kg/hora hasta que la paciente completara 24 horas después de la anestesia y se excluiría a la paciente del estudio.
Análisis estadístico
A partir de la información recogida en el instrumento diseñado, se creó una base de datos con utilización del programa SPSS 19.0 que permitió realizar el análisis estadístico descriptivo. Se aplicaron pruebas estadísticas paramétricas: para las variables cualitativas el Chi cuadrado (X2) y para la diferencia de medias y desviación estándar el t student en variables cuantitativas. La comparación de medias de los distintos parámetros hemodinámicos, se llevó a cabo mediante el test de ANOVA para muestras independientes, considerando una p ≤ 0,05 como nivel de significación estadística.
Se solicitó el consentimiento informado de las pacientes para ser incluidas en la investigación. Además, se cumplieron los artículos del Código Deontología Médica de la República de Venezuela.
RESULTADOS
El promedio de edad en las pacientes estudiadas fue de 24,63 ± 4,9. En la muestra predominaron las pacientes entre 22 y 26 años de edad con un 40 %, seguido por el grupo de 17 a 21 con un 30 % (Tabla I).
Se evidencian diferencias estadísticamente significativas (p = 0,02) en el tiempo en horas que transcurre desde la administración intratecal de la anestesia hasta la solicitud de la primera dosis de analgesia adicional. Grupo morfina 14,5 ± 2,1 horas, con relación a grupo clonidina con 8,18 ± 2,91 horas.
Tabla I Distribución de frecuencias según grupos de edad del total de la muestra
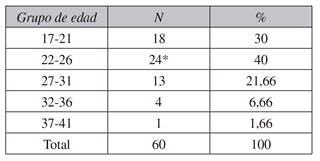
Fuente: historia médica.
Se evidencian diferencias estadísticamente significativas (p = 0,001) con un puntaje de EVA en el momento de la solicitud de la primera dosis superior para clonidina de 6,4 ± 1,0 con relación a la morfina con 0,93 ± 2,4.
Se evidencian diferencias estadísticamente significativas con un puntaje de EVA superior para clonidina 4,83 ± 1,02 con relación a la morfina 2,47 ± 1,41 con un valor de p = 0,001* a las 18 horas. Al comparar los valores de la media de los puntajes de EVA, estos fueron significativamente mayores para clonidina con relación a la morfina a las seis, doce y dieciocho horas. Es decir, las pacientes del grupo de clonidina presentaron más dolor. Además, el puntaje de EVA en clonidina a las dieciocho horas fue superior con relación a las seis horas para este mismo grupo, con diferencias estadísticamente significativas p = 0,001 (Tabla II).
Tabla II Comparación de intensidad del dolor (puntaje de EVA) a las 6, 12 y 18 horas luego de la administración de la anestesia

Fuente: Historia médica. ANOVA *Diferencias estadísticamente significativas.
Como el valor de p = 0,00 asociado al estadístico de Friedman es menor que 0,05, entonces existieron diferencias significativas entre los 4 momentos en los que se tomó la TA. Por lo tanto, se puede concluir que la presión sistólica descendió en el tiempo con el empleo de la morfina. No se puede afirmar que se presentó hipotensión ya que la caída de la PA sistólica con respecto a la basal fue solo de un 6,319 % (Figura 1).
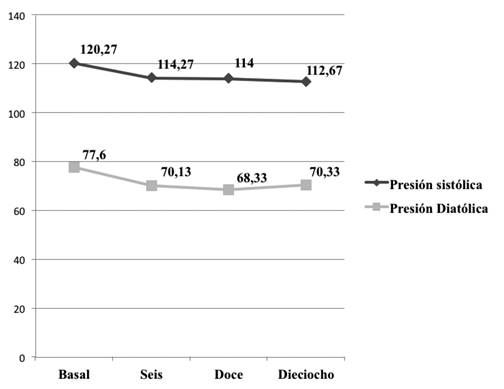
Fig. 1 Comportamiento de las cifras de tensión arterial sistólica y diastólica promedio en el grupo que recibió morfina.
Como el valor de p = 0,003 asociado al estadístico de Friedman es menor que 0,05, entonces existieron diferencias significativas entre los 4 momentos en los que se tomó la TA. Por lo tanto, se puede concluir que la presión sistólica descendió en el tiempo con el empleo de la clonidina. No se puede afirmar que se presentó hipotensión, ya que la caída de la PA sistólica con respecto a la basal fue solo de un 5,12 % (Figura 2).

Fig. 2 Comportamiento de las cifras de tensión arterial sistólica y diastólica en el grupo que recibió clonidina.
En el Figura 3 se observa que la frecuencia cardiaca en el grupo que recibió morfina presentó un valor promedio basal de 93,67 latidos por minuto, a las seis horas de 91,07, a las doce horas de 91,73 y a las dieciocho horas de 93,87, se aplicó el estadístico de Friedman y no se encontraron estadísticamente significativas con p > 0,05 con línea de tendencia en azul oscuro hacia la estabilidad de FC.

Fig. 3 Comparación del comportamiento de las cifras de frecuencia cardiaca/min de morfina vs. clonidina.
Al analizar los resultados de los valores medios de la frecuencia cardiaca en el grupo que recibió clonidina fueron significativamente menores que para morfina p = 0,001. La FC basal para clonidina fue de 87 latidos por minuto, a las seis horas 83,27, a las doce horas 87,37 y a las dieciocho horas 83,87, con diferencias significativas entre la basal y la final con una línea de tendencia marcada en rojo oscuro hacia un leve descenso de la FC.
En el Figura 4 se observa que la frecuencia respiratoria en el grupo que recibió morfina presentó un valor promedio basal de 18,7 respiraciones por minuto, a las seis horas de 17,6, a las doce horas de 17,8 y a las dieciocho horas de 17,7. Se aplicó el estadístico de Friedman y no se encontraron diferencias estadísticamente significativas con p > 0,05.

Fig. 4 Comparación del comportamiento de las cifras de frecuencia respiratoria/min de morfina vs. clonidina.
Al analizar la clonidina, la media de la frecuencia respiratoria basal fue igual a la morfina con 18,7, a las seis horas 16,9, a las doce horas 17,1 y a las dieciocho horas 18,1. Tampoco se encontraron diferencias significativas.
Con relación a los efectos secundarios generados por la clonidina y la morfina a las 6, 12 y 18 horas, cabe mencionar que con la clonidina no se presentó ningún caso, contrario a lo ocurrido con la morfina con la se presentaron efectos secundarios excepto xerostomía (Tabla III).
El comportamiento en el nivel de sedación fue el mismo para clonidina y morfina en la totalidad de las pacientes con un nivel 2 según escala de Ramsay.
DISCUSIÓN
En este trabajo se apreciaron diferencias estadísticamente significativas (p = 0,02) en el tiempo que transcurre entre la administración intratecal de los medicamentos hasta la solicitud de la primera dosis de analgesia adicional. Morfina 14,5 horas ± 2,1 en comparación con clonidina 8,18 horas ± 2,91.
Se aprecian también diferencias estadísticamente significativas (p = 0,001), con una EVA en el momento de la solicitud de la primera dosis superior para clonidina de 6,4 ± 1,0 en relación a la morfina con 0,93 ± 2,4.
Singh y cols. 6 2013, en su estudio, encontraron que la duración de la analgesia, que definieron también como el tiempo entre la inyección intratecal de la mezcla y la solicitud de la primera dosis de analgesia adicional de parte de la paciente en el periodo postquirúrgico, en el grupo de bupivacaína más clonidina 75 µg fue de 12,6 horas (760,50 ± 284,03 min), significativamente mayor que el grupo de bupivacaína más fentanilo que fue de solo 3 horas (184,73 ± 68,64 min). Sin embargo, en su trabajo, el nivel de dolor referido por las pacientes de tres grupos de comparación al momento de la solicitud de la primera dosis analgésica fue similar entre ellos, esto último difiere de nuestros resultados.
Al comparar los valores de la media del EVA en esta investigación se encontró que esta fue significativamente mayor para clonidina en relación con la morfina a las seis, doce y dieciocho horas. Esto es similar a lo encontrado por Wong y cols. 7 en 2013, las pacientes que recibieron morfina 100 μg refirieron una puntuación media de dolor de 2,0 ± 1,1 en el periodo postoperatorio, y a Urbina 8 en 2012, quien reportó que las mediciones promedio de la EVA fue inferior a 3.
Aunque de los resultados de este estudio hubo un descenso en las cifras de tensión arterial estadísticamente significativo al comparar las mediciones basales con las que se tomaron a las 6, 12 y 18 horas después de la administración de la anestesia, es decir, en los 4 momentos de las mediciones, este descenso no fue suficiente como para definir hipotensión, ya que tanto en el grupo de clonidina como en el de morfina la caída de las cifras de tensión arterial en todos los casos fue inferior al 20 %. Esto es comparable con lo reportado por Singh y cols. 6 en 2013, que no encontraron diferencias ni clínicas ni estadísticamente significativas entre los tres grupos de comparación, bupivacaína más fentanilo, bupivacaína más clonidina 50 µg y bupivacaína más clonidina 75 µg. En cuanto a la morfina, no está descrito un efecto hipotensor cuando se usa en el espacio subaracnoideo.
En lo referente a la frecuencia cardiaca, los resultados de esta investigación siempre mostraron tendencia a la estabilidad. Tampoco está descrita la bradicardia como efecto común con el uso de morfina intratecal a dosis tan bajas. En contraste, sí observamos una tendencia hacia la disminución de la frecuencia cardiaca en las pacientes del grupo de clonidina pero no se observó bradicardia; esto también concuerda con los resultados de Singh y cols. 6 en 2013, que reportaron que los cambios en la FC en todos los momentos de seguimiento en su estudio fueron insignificantes.
La frecuencia respiratoria en el grupo que recibió morfina en esta investigación no varió de forma significativa a lo largo de las 18 horas de observación, es decir, no encontramos casos de depresión respiratoria al igual que Weigl y cols. 8 en 2009 y Urbina 9 en 2012.
En este trabajo no se reportaron efectos secundarios para la clonidina, concordante con Singh y cols. 6 2013, que tampoco reportaron incidencia de prurito, náuseas, vómito y boca seca en los grupos de clonidina.
Para la morfina, el efecto secundario más frecuentemente reportado por nosotros fue prurito en 20 pacientes para un 66,7 %, y se presentó a las seis horas; para las 12 horas solo lo referían el 33,3 % de los pacientes y a las 18 ya había desaparecido el efecto. Weigl y cols. (8), en 2009, reportaron un 35,7 % de incidencia de prurito en su grupo de morfina. Los resultados del presente estudio coinciden con los de Urbina 9 en 2012, que reportó el prurito como efecto secundario más frecuente tras la administración de morfina en un 71 % de los pacientes.
El prurito de predominio facial es, con mucho, el efecto secundario más frecuente de todos los opioides neuroaxiales. Su frecuencia parece ser dosis dependiente y es más frecuente cuando los opioides se administran por la vía subaracnoidea. También en lo referente a la morfina, solo dos pacientes (6,7 %) presentaron náuseas o vómito, similar al 7,1 % reportado por Weigl y cols. 8 2009.
Los resultados aquí obtenidos, en cuanto al nivel de sedación, fueron los mismos para clonidina y morfina en la totalidad de las pacientes con un nivel de 2 de la escala de Ramsay. De igual forma Singh y cols. 6 en 2013 encontraron que la incidencia de sedación en los grupos con y sin clonidina fue igual. Tampoco Weigl y cols. 8 en 2009 reportaron incidencia de sedación con morfina.
La principal limitación encontrada al realizar este estudio fue la falta de apoyo del personal de enfermería en cuanto al cumplimiento de las órdenes e indicaciones que se daban para el manejo de las pacientes en el periodo postoperatorio, además del desconocimiento casi total de las posibles complicaciones de estas técnicas analgésicas y su manejo inmediato en el servicio de hospitalización. La comunicación y la retroalimentación entre el personal del Servicio de Anestesiología, Obstetricia y enfermería es casi nula, por lo que el seguimiento, la vigilancia e incluso la administración de medicamentos debía ser todo el tiempo realizada de forma personal por el investigador.
Pese a esto, los resultados obtenidos en esta investigación son en general bastante similares a los reportados en la literatura. Pero estos aspectos dificultan la realización de trabajos de investigación en nuestro hospital además de hacer poco práctica y segura la aplicación de estas técnicas analgésicas de forma rutinaria, que si bien, sencillas, económicas y eficaces, requiere un mínimo de vigilancia y entrenamiento de parte de todo el personal asistencial involucrado en el cuidado de las pacientes para garantizar el cumplimiento de los objetivos propuestos.
El tiempo de solicitud de la primera dosis analgésica adicional en el periodo postquirúrgico de pacientes sometidas a cesárea, fue significativamente superior con morfina que con clonidina. La calidad analgésica en el periodo postquirúrgico de pacientes sometidas a cesárea, fue significativamente superior con morfina que con la clonidina. No se registraron cambios hemodinámicos ni respiratorios, definidos como hipotensión, bradicardia o depresión respiratoria, en el periodo postquirúrgico de pacientes sometidas a cesárea con ninguno de los medicamentos. El efecto colateral más frecuentemente asociado a la morfina fue el prurito, no se registró aparición de ningún efecto colateral con clonidina administrada por vía intratecal como coadyuvante en la anestesia espinal. El estado de sedación en el periodo postquirúrgico de pacientes sometidas a cesárea con clonidina vs. morfina administradas por vía intratecal como coadyuvantes en la anestesia espinal fue satisfactorio y equivalente en ambos. La morfina por vía intratecal es eficaz en el control del dolor postoperatorio en la cesárea, su efecto adverso más frecuente es el prurito y no produce depresión respiratoria, lo que la convertiría en una técnica analgésica sencilla y segura en analgesia obstétrica. La clonidina es también un fármaco útil pero menos eficaz y duradero cuando se usa por vía intratecal como coadyuvante analgésico en anestesia espinal, pero tal vez con un mejor perfil de seguridad, lo que debería considerarse al momento de tomar decisiones sobre esquemas analgésicos postquirúrgicos.
La morfina administrada por vía intratecal como coadyuvante analgésico en anestesia espinal es un medicamento muy útil y constituye una herramienta sencilla y eficaz que debería considerarse en el manejo del dolor postoperatorio en pacientes sometidas a cesárea. Sin embargo, aunque el riesgo de depresión respiratoria como efecto secundario más importante es muy bajo, las pacientes idealmente deben estar monitorizadas las primeras 24 horas después de su administración para garantizar su seguridad. En aras de lograr los mejores resultados en cuanto a manejo del dolor, confort y seguridad se podría sugerir el uso de estos medicamentos por vía intratecal como parte de los protocolos de analgesia pero con vigilancia cercana de las pacientes en las primeras 24 horas. Se recomienda también llevar a cabo estudios que evalúen la efectividad y seguridad de clonidina y morfina como analgésicos intratecales en diferentes tipos de pacientes y procedimientos quirúrgicos.















