INTRODUCCIÓN
El síndrome de dolor regional complejo (SDRC) es una condición clínica caracterizada por dolor continuo en una extremidad asociado a cambios sensitivos, vasomotores, sudomotores, motores y cambios distróficos, con una progresión variable en el tiempo. Aunque predomina el dolor como síntoma central, se acompaña de disfunción de la extremidad, compromiso de la calidad de vida y estrés psicológico 1,2. Puede dividirse en dos tipos, el tipo 1 que ocurre posterior a un estímulo nocivo en ausencia de lesión nerviosa, y el tipo 2 que cursa posterior a lesión nerviosa 3,4.
Su etiología es desconocida, sin embargo se postula que los mecanismos asociados se relacionan a activación inmune disfuncional, sensibilización nociceptiva, disfunción autonómica y con alteraciones en neuroplasticidad 5,6. Habitualmente se ha asociado a un trauma de una extremidad, ocurre hasta en el 7 % de los pacientes que han cursado con fractura o cirugía de una extremidad 7. Sin perjuicio de lo anterior, en un 10 % de los casos no se reconoce una lesión o evento desencadenante asociado 8. Su incidencia es relativamente baja, entre 5,5 y 26 por cada 100.000 habitantes por año 9. Hasta la fecha, no existen exámenes que sirvan como "gold standard" para confirmar el diagnóstico, por lo tanto este es fundamentalmente clínico.
Los criterios para el diagnóstico del SDRC o criterios de Budapest (2010) 3 se presentan en la Tabla 1.
Respecto a la percepción del dolor, más del 90 % de los pacientes lo refieren como constante y diario, de intensidad severa al inicio del cuadro y moderada en el curso crónico 9. La mayoría de los casos resuelve dentro del primer año de evolución, no obstante un porcentaje persiste en el tiempo cursando con dolor de difícil manejo. Un 15 % cursa con dolor y discapacidad física a los 5 años, impactando en su capacidad funcional y laboral 1. La sintomatología tiende a empeorar en la medida en que el cuadro se prolonga en el tiempo 10, se ha reportado un promedio de hasta 3,9 años desde el inicio de los síntomas hasta la confirmación del diagnóstico 11, con consecuencias en la calidad de vida, desempeño laboral y social.
El diagnóstico precoz y el inicio del tratamiento interdisciplinario en etapas tempranas de la enfermedad son considerados fundamentales para evitar los problemas secundarios al desuso de la extremidad afectada y las consecuencias psicológicas de vivir con dolor crónico no diagnosticado 12,13. Idealmente el diagnóstico debe ser realizado por especialistas en dolor y/o en programas de rehabilitación 13. Basado en las recomendaciones de las revisiones y sistemáticas y guías clínicas de práctica clínica, el manejo terapéutico del SDRC 1 debe incluir intervenciones interdisciplinarias. El objetivo principal es restaurar la funcionalidad, a través de educación y rehabilitación física con movilización gradual de la extremidad, hidroterapia, terapia de espejos e imaginería motora 6,14,15,16. Se debe abordar además aspectos psicológicos y el alivio del dolor 5,13. Una gran variedad de alternativas farmacológicas se han descrito para el tratamiento del SDRC: antinflamatorios, inmunomoduladores, anticonvulsivantes neuromoduladores, antidepresivos y ansiolíticos antagonistas NMDA, opioides, bifosfonatos y calcitonina 17,18. Otras alternativas de manejo, como la infusión de inmunoglobulinas 19 y el Estimulador de Médula Espinal (EME) 7,16, podrían ser una alternativa para casos refractarios. En cuanto al pronóstico, los seguimientos a largo plazo muestran que el dolor y la disfunción de la extremidad persiste muchos años después de haber realizado el diagnóstico, siendo el compromiso motor y la limitación de rangos articulares aquellos que se mantienen más a largo plazo 10.
Debido a la gran cantidad de tratamientos e intervenciones existentes, sumado a las complicaciones y pronóstico del SDRC, se hace necesario conocer el efecto de las intervenciones terapéuticas en nuestra población, ya que los aspectos culturales así como la disponibilidad y oportunidad de tratamiento podrían influir en los resultados. Actualmente no existen estudios nacionales publicados que evalúen la respuesta ante un tratamiento multimodal, es así como nuestra principal hipótesis al respecto es que el tratamiento multimodal reduce el dolor en los pacientes con SDRC. El objetivo principal del presente trabajo es describir los cambios en el dolor posterior a un esquema de tratamiento multimodal en pacientes con SDRC 1, con más de seis meses de evolución, que ingresan al Servicio de Medicina Física y Rehabilitación (SMFRh) del Hospital Clínico San Borja Arriarán (HCSBA). Como objetivos secundarios nos hemos planteados describir los cambios en funcionalidad posterior al tratamiento y determinar si existe correlación entre el tiempo de evolución y la severidad del dolor al momento del ingreso.
MATERIALES Y MÉTODO
El presente estudio descriptivo de serie de casos fue realizado en la Unidad de Dolor Crónico no Oncológico (UCDNO) del SMFRh del HCSBA, bajo la aprobación del comité de ética del Servicio de Salud Metropolitano Central de Santiago de Chile. Durante el año 2017, a través de una estrategia de muestreo no probabilística, se reclutaron 14 pacientes con SDRC 1 de, al menos, seis meses de evolución. El diagnóstico clínico fue realizado por médico fisiatra basado en los criterios de Budapest 3, el cual se complementó con estudios de laboratorio, radiológicos y de electrodiagnóstico en los casos que fue necesario realizar el diagnóstico diferencial.
Todos los pacientes aceptaron y firmaron el consentimiento informado, después se les realizó dos evaluaciones, una previa y la otra a los dos meses de tratamiento multimodal. En ellos se evaluó: dolor con la Escala Visual Analógica (EVA) y con el Cuestionario para la Graduación del Dolor Crónico (CGDC), funcionalidad de la extremidad superior (EESS) utilizando el Quick DASH y la Escala Funcional de la Extremidad Inferior (Lower Extremity Functional Scale [LEFS]) para extremidades inferiores (EEII). Todos los pacientes ingresados completaron su evaluación de ingreso y de seguimiento a los dos meses, por lo que no se consignaron pérdidas. Se incluyeron pacientes:
Mayores de 18 años que cumplieron con los criterios de diagnóstico clínico recomendados por la IASP para SDRC tipo 1 3.
Ingresaron a control por fisiatra con, al menos, seis meses de evolución de la enfermedad.
Aceptaron participar y firmaron el consentimiento informado.
Se excluyeron pacientes que, a pesar de cumplir criterios para SDRC 1 e ingresar a control por médico fisiatra, no cumplían los criterios de edad (2 pacientes) y de curso temporal de la enfermedad (2 pacientes).
Intervención
Todos los pacientes fueron evaluados por médico fisiatra del SMFRh de manera inicial y durante su seguimiento hasta el alta. Según el criterio médico, se realizaron derivaciones a distintos profesionales (traumatología, anestesia, psicología, etc). Respecto al tratamiento farmacológico, todos los pacientes tuvieron acceso a los medicamentos disponibles en el SMFRh: anticonvulsivantes neuromoduladores (pregablina), opioides (tramadol, tapentadol liberación inmediata/prolongada, buprenorfina), bifosfonatos (alendronato) antidepresivos selectivos recaptación serotonina/noradrenalina (sertralina, fluoxetina, duloxetina), antinflamatorios/inmunomoduladores (corticoides, vitamina C, celecoxib, paracetamol). La mayoría de las intervenciones indicadas fueron bloqueos periféricos seriados. En las intervenciones no farmacológicas todos los pacientes recibieron entre 8-12 sesiones de kinesiología. También se contó con acceso a terapia ocupacional para optimizar el desempeño en actividades de la vida diaria, activación y funcionalidad de extremidades superiores. En algunos pacientes además se indicaron terapias complementarias como flores de Bach, terapia pránica y sintergética.
Los casos de pacientes con mala respuesta al manejo inicial fueron presentados a reunión de equipo para análisis y redefinición del plan de intervención. El equipo de trabajo estuvo compuesto por fisiatra, psiquiatra, kinesiólogo (fisioterapeuta), terapeuta ocupacional, químico farmacéutico y asistente social.
Medidas de resultado
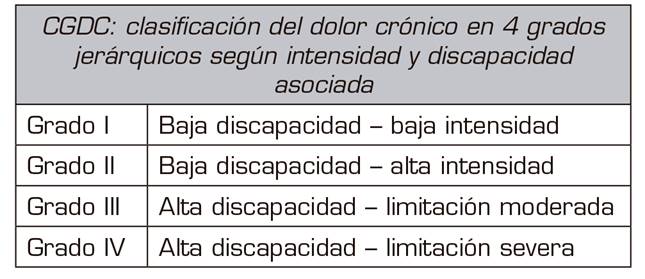
Una vez confirmado el diagnóstico y cumpliendo con los criterios de inclusión a los pacientes se les evaluó las siguientes medidas de resultado. Para la valoración de la intensidad del dolor se utilizó la EVA, que es un método de valoración unidimensional, simple y reproducible, que se recomienda incluirlo en la evaluación de todos los pacientes con dolor crónico 20. Para la valoración multidimensional del dolor se ocupó el cuestionario para la graduación del dolor crónico (CGDC) 21, validado en Chile, y que consiste en siete preguntas autoaplicadas. Las primeras tres preguntas evalúan intensidad de dolor (actual, habitual y el peor) en los últimos seis meses usando una escala Likert de 11 puntos (0: "sin dolor", 10: "peor dolor que existe"). Las últimas tres preguntas evalúan las limitaciones en las actividades diarias, sociales, familiares y trabajo, usando una escala Likert de 11 puntos (0: "sin interferencia", 10: "imposibilitado"). Los resultados del cuestionario clasifican el dolor crónico en cuatro grados jerárquicos según intensidad y discapacidad asociada (Tabla 2) 22,23. Para evaluar la funcionalidad de las EESS se utilizó el Quick DASH 24, que consiste en un cuestionario autoadministrado que permite evaluar la discapacidad percibida por el paciente para realizar diversas actividades a través de 11 ítems valorados de 1 a 5, con valores crecientes en función de la intensidad de los síntomas 25 (versión en español para Chile www.dash.iwh.on.ca/available-translations). Se utilizó además la escala funcional de la EEII (LEFS) 26,27, cuestionario utilizado para evaluar el deterioro funcional de las EEII por patologías tanto agudas como crónicas musculoesqueléticas.
Análisis estadístico
Los datos fueron recolectados e ingresados al programa Excel para su tabulación; después se realizó el análisis estadístico con el programa Stata 11.0 SE. Las variables cuantitativas se presentan como promedio y desviación estándar, y las cualitativas como número y porcentaje, para determinar los test estadísticos a utilizar en el análisis de los datos primero se evaluó la distribución normal con el test Shapiro-Wilk. Para realizar la comparación de los datos pre y postratamiento multimodal para las variables EVA, CGDC intensidad, Quick DASH y LEFS se ocupó el t-test o el test de Mann-Whitney para muestras dependientes según resultado de la evaluación de normalidad, con un nivel de significancia estadística de 0,05. Las variables CGDC discapacidad y grado de CGDC se presentan en forma descriptiva como porcentaje pre y post tratamiento. Además, se ocupó el coeficiente de correlación de Pearson (CCP) para determinar si existe correlación entre el tiempo de derivación y la intensidad del dolor que presentan los pacientes previo al inicio del tratamiento multimodal.
RESULTADOS
Los resultados de las características basales del grupo estudiado se presentan en la Tabla 3.
Tabla III Características población evaluada

DE: desviación estándar. BC: básica completa. BI: básica incompleta. MI: media incompleta. MC: media completa. SI: superior incompleta. SC: superior completa. S: superior. I: inferior.
En todos los casos se objetivó un evento desencadenante; en 7 (50 %) de los pacientes cursó posterior a cirugía, y en el grupo restante se asoció a injuria de la extremidad.
La descripción de tratamiento farmacológico y terapéutico previo y posterior al ingreso se muestra en la Tabla 4. Además, el 48,86 % ingresó a terapias complementarias y solo tres pacientes (21,43 %) confirmaron tabaquismo activo.
Las variables EVA, CGDC intensidad, Quick DASH y LEFS presentaron distribución normal, por lo que se realizó un análisis t-test para comparar estas variables pre y postratamiento, resultados que se muestran en la Tabla 5. Para las variables intensidad del dolor, la EVA mostró una reducción de 2,2 cm con una DS de 2,1 (p = 0,0018) y la variable CGDC intensidad una reducción de 14,8 puntos con una DS de 17,5 (p = 0,0077), ambas diferencias son estadísticamente significativas. En el caso de las evaluaciones funcionales, la variable Quick DASH mostró una reducción de 20,5 puntos con una DS de 20,2 (p = 0,0558) y la variable LEFS un incremento de 13,9 puntos con una DS de 20,8 (p = 0,1008), ambas diferencias no son estadísticamente significativas.
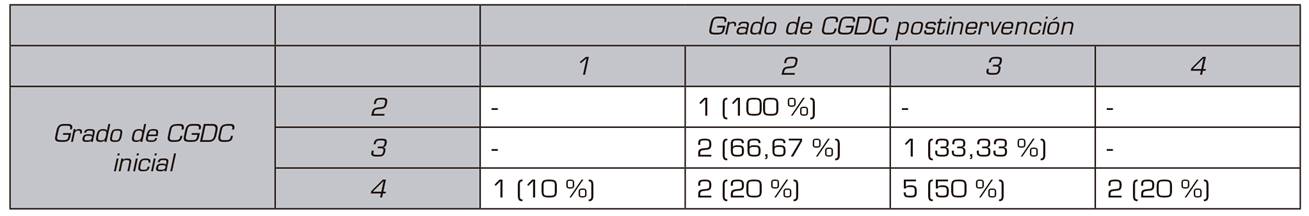
Los resultados de las variables CGDC discapacidad y grado de CGDC pre y postratamiento se describen en las Tabla 6 y Tabla 7.
El CCP fue de 0,40 (p = 0,1472), lo que se interpreta como una moderada fuerza de asociación, cuya dirección es directamente proporcional, pero que no es estadísticamente significativa entre el tiempo de evolución y la intensidad del dolor que presentan los pacientes previo al inicio del tratamiento multimodal.
DISCUSIÓN
El tiempo de evolución de los síntomas hasta el ingreso al SMFRh fue de 19,8 meses, lo que es inferior al tiempo promedio de evolución al momento de la consulta en niveles terciarios de salud (25-27 meses) 28,29, pero muy superior a lo reportado en otras series con derivación a clínicas reumatológicas (tres meses) 30. El tiempo transcurrido desde el inicio de los síntomas hasta la confirmación diagnóstica fue en promedio de 14,3 meses, superior al tiempo promedio de seis meses descrito por Shenker y cols. 31. El diagnóstico e inicio del tratamiento debe ser lo más precoz posible. Shenker y cols. mostraron una remisión del 80 % de los síntomas en pacientes con SDRC tratados dentro del primer año, mejorando además los resultados a largo plazo 31. El retraso en el diagnóstico también predispone a los pacientes a ingresar a niveles secundarios o terciarios de salud para el manejo terapéutico. No obstante, la derivación tardía por sospecha o diagnóstico confirmado a la UDCNO no es un hecho aislado de nuestra realidad local y se repite en distintas revisiones 28,29,32,33. Esto pone de manifiesto la complejidad del diagnóstico y la necesidad de tener equipos formados, con el fin de evitar las consecuencias catastróficas y discapacitantes asociadas al dolor crónico.
Uno de nuestros objetivos fue determinar si existe una relación directamente proporcional entre el tiempo de evolución y la intensidad del dolor, los resultados de nuestro estudio corroboran esta hipótesis; a pesar de la fuerza de esta asociación, no fue estadísticamente significativa, que podría explicarse por aspectos metodológicos como el tamaño muestral, y la naturaleza de la variable estudiada, ya que el dolor es una experiencia multidimensional, la cual no depende solo del curso temporal de la enfermedad. El 80 % de los pacientes con SDRC cursan con discapacidad severa después de un año de evolución 34, estableciendo la necesidad de una mirada biopsicosocial abordada por un equipo interdisciplinario que permita un manejo exitoso 35.
El predominio del género femenino es similar a lo reportado por otros estudios en la literatura 4,5, la edad promedio de muestra fue 55,1 años, similar a lo descrito por Pendon y cols. 30. Hubo mayor compromiso de las EEII, y en todos los casos se identificó un evento desencadenante como trauma o procedimiento quirúrgico. El compromiso de EESS determina la imposibilidad de usar la mano apropiadamente, influenciando negativamente el desempeño en actividades de autocuidado, tareas domésticas y laborales. En el caso del compromiso de EEII la limitación de la movilidad influye negativamente en la de calidad de vida 36,37.
En relación al manejo farmacológico previo, menos de la mitad tenían prescrito neuromoduladores a pesar de que todos cursaban un cuadro de dolor crónico con al menos seis meses de evolución, y cerca del 65 % utilizaban opioides débiles como tramadol. Estos resultados son similares a los descrito por Lunden y cols. 32, donde solo un 50 % de los pacientes había recibido un tratamiento farmacológico habitualmente utilizado en el manejo del dolor neuropático, pero con mayor cobertura que lo descrito por DE Mos y cols. 38. El 71,4 % de los pacientes había realizado kinesiología previa al ingreso y solo el 21,4 % terapia ocupacional, datos comparativamente más bajos que lo reportado en otros estudios 9,30. Este factor también pudo haber incidido en la intensidad del dolor y funcionalidad al momento del ingreso. Ambas terapias son un pilar fundamental en la mejoría de la función en pacientes con SDRC 14,15 sobre todo en pacientes con SDRC 1 de evolución prolongada (> a 12 meses) 14.
La EVA promedio al ingreso era de 7,52, intensidad mayor que lo descrito por Galer y cols., quien reportó un promedio de 5,9 cm de dolor al ingreso en pacientes con 39 meses de evolución al momento de la evaluación en centro multidisciplinario 39, pero similar al estudio retrospectivo de Choi y cols. 28, con una intensidad promedio de 8,0 cm en un tiempo de evolución de 27 meses. Después de las intervenciones interdisciplinarias se observó una disminución clínicamente significativa en la intensidad del dolor, tanto a través de la EVA (2,2 cm) como de la variable CGDC Intensidad, considerando lo descrito como una diferencia clínica mínimamente importante (DCMI) en el EVA de 1,5 cm. 40. Asimismo hubo una reducción en el ítem discapacidad del CGDC con un 75 % de los pacientes disminuyendo al menos dos puntos, y un 50 % que disminuyó al menos la mitad de su puntaje de discapacidad asociada. Pensamos que estos cambios están dados fundamentalmente por la optimización del manejo farmacológico, la incorporación de intervenciones no farmacológicas, el trabajo por distintos profesionales con experiencia en manejo de dolor y el énfasis en la educación respecto a los distintos componentes del cuadro clínico. Nuestros resultados en el manejo del dolor son más bajos, comparado con otros centros de manejo especializado 28; pensamos que la diferencia pudo estar en el uso de alternativas de manejo como bloqueos simpáticos, infusiones de ketamina o EME, a las que no tuvo acceso nuestra población. Pese a esto, igual se mostraron resultados clínica y estadísticamente significativos en el manejo del dolor, discapacidad y funcionalidad. Otro punto a destacar es que en la revisión de Choi y cols., un 32 % de los pacientes empeoraron o no tuvieron mejoría en el dolor, lo que no se observó en nuestro estudio.
En el caso de las evaluaciones funcionales, las variables Quick DASH y LEFS, los cambios no fueron estadísticamente significativos, pero se obtuvieron diferencias de 8 puntos en el Quick Dash y de 9 puntos en el LEFS, consideradas como DCMI 26,41.
El impacto del manejo realizado por equipos interdisciplinarios en SDRC, similar a lo descrito por McCormick y cols. 42, muestra cambios clínicamente significativos en percepción de discapacidad, movilidad, manejo del distrés emocional y aceptación del dolor crónico. Si bien es cierto, la reducción en la intensidad del dolor es modesta en este estudio y discrepa de los resultados significativos en función física y mental, se presume que sería en contexto de derivación a nivel terciario con múltiples fracasos previos al tratamiento. Esto demuestra, similar a lo mostrado por nuestro estudio, que las intervenciones por equipo interdisciplinario tienen impacto positivo en muchas áreas involucradas en la percepción y vivencia del dolor.
Limitaciones
Las mayores limitaciones del presente estudio se relacionan con el tamaño de la muestra, dado que fue en un periodo acotado de tiempo. No obstante, con la creación de la UCDNO y con el trabajo de sensibilización al respecto del diagnóstico y manejo del SDRC, ha aumentado la pesquisa y diagnóstico en etapas tempranas. En cuanto a las limitaciones metodológicas, al ser estudio descriptivo no se contó con grupo control, tampoco se ocupó una estrategia de muestreo aleatorizado para la selección de los pacientes y no existe cegamiento de ninguno de los participantes del estudio. Tampoco se consideró realizar un seguimiento para evaluar los resultados a largo plazo
CONCLUSIONES
El plan de intervenciones multimodales guiados por fisiatra en un equipo interdisciplinario en el manejo del SDRC permitió que después de un periodo de seguimiento se observarán cambios clínicamente significativos en dolor y funcionalidad, con disminución también en aspectos de discapacidad asociada, que esperamos se replique no solo en esta patología sino también en otras que cursan con dolor crónico y discapacidad en el Sistema Público de Salud en Chile.