Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Gerokomos
versión impresa ISSN 1134-928X
Gerokomos vol.20 no.2 Barcelona jun. 2009
COMUNICACIONES
Úlceras por presión en el postoperatorio de intervenciones quirúrgicas de cadera o de rodilla
A Pressure ulcers after hip or knee surgery
Juana Mª Díaz Martínez1, Pilar López-Donaire2, Pilar Molina-Mercado3, Manuela Peláez-Panadero4, Juan Carlos Torres-Aguilar5, Pedro L. Pancorbo-Hidalgo6
1Auxiliar de Enfermería. Unidad de Reanimación Postanestésica. Hospital Neurotraumatológico. Complejo Hospitalario de Jaén.
2Diplomada en Enfermería. Unidad de Reanimación Postanestésica. Hospital Neurotraumatológico. Complejo Hospitalario de Jaén.
3Diplomada en Enfermería. Unidad de Reanimación Postanestésica. Hospital Neurotraumatológico. Complejo Hospitalario de Jaén.
4Diplomada en Enfermería. Hospitalización de Traumatología. Hospital Neurotraumatológico. Complejo Hospitalario de Jaén.
5Diplomado en Enfermería. Unidad de Reanimación Postanestésica. Hospital Neurotraumatológico. Complejo Hospitalario de Jaén.
6Dr. en Biología. Diplomado en Enfermería. Departamento de Enfermería. Universidad de Jaén.
Esta investigación obtuvo el Premio GNEAUP-CONVATEC S. L. Memorial Sergio Juan Jordán a la mejor Comunicación Científica y el Primer premio a la Comunicación Científica otorgado por el Ilmo. Colegio Oficial de Diplomados en Enfermería de Tarragona en el VII Simposio Nacional de úlceras por Presión y Heridas Crónicas (Tarragona, 2008).
Dirección para correspondencia
RESUMEN
Introducción: Los pacientes sometidos a procedimientos quirúrgicos presentan un riesgo mayor de desarrollar úlceras por presión (UPP). Algunos estudios evidencian una elevada incidencia de úlceras por presión en pacientes tras intervenciones quirúrgicas ortopédicas. Se han propuesto diversos factores que aumentan el riesgo, aunque sobre este punto aún hay controversias.
Objetivos: Los objetivos de esta investigación fueron: a) obtener datos epidemiológicos sobre la frecuencia de UPP en pacientes sometidos a intervenciones quirúrgicas de reemplazo de cadera o de rodilla; b) determinar si algunos factores propios del proceso quirúrgico se asocian con la aparición de UPP; y c) valorar el grado de adecuación para estos pacientes del protocolo de prevención de UPP del hospital.
Métodos: Estudio prospectivo longitudinal realizado en la unidad de reanimación postanéstesica y en dos unidades de traumatología de un hospital universitario traumatológico. El estudio se llevó a cabo entre enero y junio de 2008. Se incluyeron pacientes adultos intervenidos de prótesis de cadera, prótesis de rodilla o reparación de fractura de cadera. Se excluyeron a pacientes que tenían UPP antes de la intervención. Se realizó un muestreo no probabilístico con un tamaño de muestra estimado en 89 pacientes. La observación de los pacientes se inició tras el proceso quirúrgico, en la unidad de reanimación posquirúrgica y se continuó en las unidades de hospitalización. El tiempo de seguimiento fue hasta el alta hospitalaria o hasta una estancia de 10 días, con una reevaluación cada 48 horas. La variable de resultado principal fue la presencia de UPP y las variables independientes fueron diversos factores relacionados con la intervención quirúrgica. El riesgo de desarrollo de UPP se midió con la escala EMINA.
Resultados: Fueron incluidos 91 pacientes en el estudio, de los cuales un 76,9% fueron mujeres. La edad media de los pacientes fue de 72,2 años (±8,4). Casi todos los pacientes presentaban riesgo de UPP, según la escala EMINA (riesgo medio: 19,8% o riesgo alto: 76,9%). Un total de 18 pacientes (19,8%) desarrolló UPP durante su estancia hospitalaria tras la intervención. Catorce UPP (66,6%) se detectaron en grado I, seis en grado 2 (28,6%) y una úlcera (4,8%) se detectó como no estadiable (escara necrótica). La media de tiempo hasta la aparición de UPP fue de 3,72 días (IC 95%: 2,73%-4,71%). El protocolo de prevención se aplicó de forma irregular: colchones visco-elásticos (100%), cambios posturales (0%), ácidos grasos hiperoxigenados (69,2%), protección en los talones (42,9%). Mediante análisis univariante no se encontró una asociación entre la presencia de UPP y los siguientes factores: sexo, unidad del hospital, tipo de anestesia, riesgo anestésico ASA, riesgo de UPP, edad, tiempo intraoperatorio, tiempo de isquemia de la extremidad e intensidad de dolor postoperatorio. El tipo de procedimiento quirúrgico estuvo en el límite de la significación estadística (p= 0,059), con una incidencia mayor entre pacientes con procedimientos quirúrgicos sobre la cadera.
Conclusiones: Los pacientes sometidos a intervenciones quirúrgicas sobre cadera o rodilla (artroplastias o reparación de fracturas) presentan un riesgo muy elevado, que se traduce en una incidencia alta de UPP en el postoperatorio. No se ha encontrado una asociación entre el desarrollo de UPP y varios factores relacionados con la intervención quirúrgica. Es posible que las intervenciones de reparación quirúrgica de fracturas de cadera se asocien con una mayor incidencia de UPP. Los cuatro primeros días tras la intervención son críticos ya que en ellos aparece hasta el 50% de las UPP. La utilización de medidas de prevención fue irregular, por lo que sería necesario mejorar su adaptación a estos pacientes y mejorar el grado de aplicación del protocolo.
Palabras clave: úlceras por presión, cirugía, prótesis de cadera, prótesis de rodilla, epidemiología.
SUMMARY
Introduction: Patients treated by surgical procedures have high risk for developing pressure ulcers. Some studies found a high incidence of pressure ulcers (PU) in patients after surgical orthopaedic interventions. Several factors increasing risk have been proposed, although this is a controversial point.
Aims: The aims of this research were: a) To obtain epidemiological data about pressure ulcers frequency in patients treated by hip or knee replacement surgery; b) To establish if some surgery-related factors are associated with pressure ulcers development; c) To assess how appropriate is the pressure ulcers prevention protocol for these patients.
Methods: Prospective and longitudinal research carried out in the Unit of Post-anaesthetic Reanimation and two Traumatologia wards in a University Hospital, between January and June in 2008. Inclusion: Adults patients treated by hip replacement, knee replacement or hip fracture surgical repair. Exclusion: Patients with PU previous to surgery. A convenience sample of patients was selected with a sample size estimated in 89 patients. The observation of the patients began in the Unit of Post-anaesthetic Reanimation, immediately after surgery and continued in the wards. The follow-up period was until discharge or 10 days, with re-assess-ment every 48 hours. The main outcome was pressure ulcer development and as independent variables were recorded several surgery-related factors. Pressure ulcer risk was measured by EMINA scale.
Results: 91 patients were finally included in the research; a 76.9% of whom were female. Patient´s average age was 72.2 years (±8.4). Almost all the patients were in PU risk, according to EMINA scale (medium risk: 19.8%, high risk: 76.9%). 18 patients (19.8%) developed PU in the hospital after surgery. PU grading was: fourteen ulcers (66.6%) grade 1; six (28.6%) grade 2 and one (4.8%) was a non-gradable ulcer (necrotic scar). The average time until PU appearance was 3.72 days (CI95%: 2.73 - 4.71). Preventive measures application was irregular: visco-elastic mattresses (100%); turning out (0%); hyperoxigenated fatty acids (69.2%), heel protection (42.9%). By univariate analysis no association was found between PU and these factors: sex, hospital ward, type of anaesthesia, ASA anaesthetic risk, PU risk, age, surgery duration, lower extremity ischemia duration and post-surgery level of pain. Surgical procedure was in the limit of Statistical significance (p= 0.059), with higher PU incidence among patients with hip surgery.
Conclusions: Patients treated by hip or knee surgery (replacement or fracture repair) have high risk for PU, which results in a high postoperative PU incidence. There is not an association between PU development and surgery- related factors. Possibly, hip fracture surgical repair associates with higher PU frequency. The four days following surgery are critical, because fifty percent of the PU appear in this period. Preventive measures application was irregular, so a revision of the suitability of the protocol to these patients is needed and, also, to improve its implementation.
Key words: Pressure ulcers, surgery, hip replacement, knee replacement, epidemiology.
Introducción
Las úlceras por presión (UPP) constituyen un problema de importancia en todos los sistemas sanitarios (5). En España, los datos más recientes cifran en 8,91% el valor medio de prevalencia de UPP entre los pacientes de hospitales de agudos (6). Los pacientes sometidos a procedimientos quirúrgicos presentan un riesgo mayor de desarrollar UPP, tal como han referido diversos autores tanto en España (1, 2, 7), como en otros países (3, 8-10). En la literatura es posible encontrar diversas investigaciones realizadas sobre los factores que contribuyen a la aparición de UPP en los pacientes quirúrgicos. Los estudios realizados han propuesto como factores que aumentan el riesgo: el tiempo que permanece el paciente en la mesa quirúrgica, la circulación extracorpórea y la edad (11, 12); la edad, la pérdida de peso, las cifras de albúmina, el sexo femenino, la ingesta de alimentos, la puntuación de riesgo quirúrgico ASA (American Society of Anesthesiologists) y la puntuación cardiovascular NYHA (New York Heart Association) (10); los episodios de hipotensión, la temperatura del paciente durante la intervención y la reducción de la movilidad postoperatoria (13); y la duración de la intervención quirúrgica (14). Sin embargo, no hay acuerdo entre los diversos autores y los resultados son, hasta la fecha, contradictorios.
Entre los pacientes con procesos traumatológicos y ortopédicos se ha encontrado que la incidencia de UPP es especialmente elevada en los que presentan fractura de cadera. En EE.UU., Baumgarten y cols. encontraron una incidencia de UPP del 8,8% en pacientes con fractura de cadera, con un riesgo aumentado por mayor tiempo antes de la intervención quirúrgica, estancia en la unidad de cuidados intensivos, mayor duración del procedimiento quirúrgico y la anestesia general (15). En Suecia, se encontraron tasas de UPP en pacientes con fractura de cadera tan elevadas como el 55%, que pudieron ser disminuidas de forma importante mediante un programa de mejora de la calidad (16). Otras investigaciones han encontrado resultados similares, en cuanto a elevada incidencia de UPP (17, 18). La influencia de la alimentación y de factores nutricionales de los pacientes en el desarrollo de UPP tras una fractura de cadera parece tener una alta importancia (19, 20). Los procedimientos quirúrgicos de prótesis total o parcial de cadera también aumentan el riesgo de UPP aunque de forma moderada (21). Para otro tipo de intervenciones ortopédicas, como son la colocación de prótesis de rodilla, la información disponible sobre la frecuencia de UPP es muy escasa, aunque algunos estudios también señalan una incidencia que llega al 9,9%, si se incluyen las úlceras de grado 1 (22).
En España, los pacientes tratados por procedimientos quirúrgicos de artroplastia de cadera o de rodilla han experimentado un importante aumento en los últimos años (23). Sin embargo, la revisión de la literatura muestra que no existen datos publicados sobre la frecuencia de UPP como complicación postoperatoria en estos pacientes. Esta investigación pretende contribuir a llenar este vacío y a que las UPP sean consideradas entre las posibles complicaciones de este tipo de intervenciones quirúrgicas.
Objetivos
Los objetivos de esta investigación son:
· Obtener datos epidemiológicos sobre la frecuencia de UPP en pacientes sometidos a intervenciones quirúrgicas de cadera o rodilla.
· Determinar la presencia de factores relacionados con el proceso quirúrgico que puedan ser considerados como factores de riesgo de UPP.
· Valorar el grado de adecuación para estos pacientes del protocolo de prevención de UPP del hospital.
Metodología
Se diseñó un estudio descriptivo, prospectivo y longitudinal. La investigación se realizó en la Unidad de Reanimación Postanestésica (URPA) y dos unidades de hospitalización de traumatología de un Hospital Universitario de Neurotraumatología (Nivel 1) de la red sanitaria pública de Andalucía. Los datos se obtuvieron entre enero y junio de 2008.
Población y muestra
Los criterios de inclusión fueron:
· Pacientes adultos (>18 años) intervenidos de procedimientos quirúrgicos sobre cadera o rodilla (prótesis de cadera, prótesis de rodilla, reparación de fractura de cadera).
· Los pacientes debían iniciar el postoperatorio en la unidad de reanimación postanestésica del hospital.
Los criterios de exclusión fueron:
· Pacientes que presentaban alguna UPP de cualquier grado, antes del procedimiento quirúrgico.
Se calculó un tamaño muestral necesario de 89 pacientes (error a= 0,05;precisión = 10% y un 10% de posibles pérdidas en el seguimiento). El muestreo fue de tipo no probabilístico, admitiendo consecutivamente en el estudio a los pacientes que cumplían los criterios de inclusión y eran atendidos en los turnos de trabajo de los investigadores participantes. Los pacientes fueron informados de los fines y procedimientos de la investigación y se solicitó su aceptación para participar.
Procedimientos
De forma previa al inicio de la recogida de datos se realizó una sesión específica de formación de los miembros del equipo de investigación y de establecimiento de criterios uniformes para la valoración de los pacientes. La primera valoración de los pacientes se realizó inmediatamente después del proceso quirúrgico, en la unidad de reanimación postanestésica y se continuó en las unidades de hospitalización en los días siguientes. El tiempo de seguimiento de cada paciente fue: hasta el alta hospitalaria, hasta llegar a los 10 días de estancia o hasta la aparición de una UPP de cualquier grado. La valoración fue realizada cada 48 horas por los investigadores. Durante este tiempo los pacientes recibieron los cuidados preventivos establecidos en el protocolo de cada unidad. Aunque las enfermeras y supervisores de las unidades conocían la realización del estudio, no sabían qué pacientes concretos estaban incluidos en el mismo. Siempre que se detectó alguna UPP en un paciente, los investigadores informaron a los profesionales de la unidad.
Variables
Las variables consideradas fueron:
· Resultados:
- Principal: presencia de UPP de cualquier estadio.
- Adicionales:
* Estadio de UPP, según la clasificación del GNEAUPP (24).
* Zona anatómica de aparición de la úlcera.
* Tamaño (largo y ancho).
* Tiempo hasta aparición de UPP (días).
· Factores:
- Edad.
- Sexo.
- Procedimiento quirúrgico realizado.
- Tiempo intraoperatorio (en minutos).
- Tiempo de isquemia de la intervención (en minutos).
- Tipo de anestesia.
- Riesgo anestésico (en la escala ASA -American Society of Anesthesic-, I a V).
- Analgesia postoperatoria por bloqueo de plexos.
- Dolor postoperatorio (escala analógica de 0 a 10).
- Puntuación de riesgo de UPP (escala EMINA) (25).
- Medidas de prevención de UPP aplicadas y tiempo hasta su aplicación.
Análisis
Se realizó un análisis estadístico de los datos obtenidos mediante el programa SPSS v15. En primer lugar, se hizo un análisis descriptivo de frecuencias y medidas de tendencia central y dispersión. Seguidamente, se buscaron relaciones entre las variables mediante análisis univariante (tablas de contingencia o comparación de medias mediante t de Student, según fue apropiado). Se utilizó el método de análisis de supervivencia (Kaplan-Meier) para analizar el tiempo hasta la aparición de UPP. En todos los casos se estableció en p< 0,05 el nivel de significación estadística.
Resultados
Un total de 91 pacientes fueron incluidos en la investigación. Su distribución según el sexo fue de 70 mujeres (76,9%) y 21 hombres (23,1%). La edad media de los pacientes fue de 72,18 ± 8,4 años. El período de seguimiento de los pacientes fue de 5,76 ± 2,8 días (media ± desviación estándar) (rango: 0 - 14 días). La Tabla 1 recoge los datos relativos al tipo de procedimiento quirúrgico y técnica anestésica utilizada.
La primera valoración del estado del paciente se realizó en la unidad de reanimación posquirúrgica antes del traslado a las plantas de hospitalización. Esta valoración se realizó con una demora media de 2,48 ± 1,4 horas tras la finalización de la intervención quirúrgica. En ese momento, el grado de dolor de los pacientes obtuvo una puntuación media de 1,34 ± 2,2 (en una escala de 1 a 10). Sesenta de los pacientes (65,9%) afirmaron no sentir ningún dolor en ese momento.
La valoración del riesgo de desarrollo de UPP se estableció mediante la escala EMINA, según los puntos de corte generalmente aceptados -riesgo bajo: 1-4; medio: 5-9, y alto 9-15-. En la primera valoración, presentaban riesgo bajo 3 pacientes (3,3%); riesgo medio 18 pacientes (19,8%), y riesgo alto 70 pacientes (76,9%).
Medidas preventivas
Los pacientes fueron intervenidos sobre mesas quirúrgicas convencionales sin ninguna superficie de alivio de la presión. Las medidas de prevención de UPP que recibieron los pacientes durante su estancia hospitalaria fueron:
· Superficie especial de manejo de la presión. Todos los pacientes utilizaron SEMP estática de tipo colchón visco-elástico de 20 cm (Pardo Density 400), ya que todas las camas de hospital están dotadas de estos colchones. No se utilizaron colchones de tipo dinámico (aire de presión alternante) en ningún paciente.
· Cambios posturales. A paciente se le realizaron cambios posturales programados de forma sistemática con una frecuencia inferior a cada 4 horas. En 48 pacientes (52,7%) se registraron cambios posturales con una frecuencia de cada 24 horas. Debido a que esta frecuencia no se consideraba adecuada, esta intervención no se ha considerado como medida preventiva de UPP.
· Cuidados de la piel. En 24 pacientes (26,4%) no se aplicó ningún producto específico para el cuidado de la piel. En 63 pacientes (69,2%) se utilizaron ácidos grasos hiperoxigenados cada 12 horas. En cuatro pacientes (4,4%) se utilizó aceite de almendras.
· Protección local de los talones. En 40 pacientes (44%) no se aplicó ningún dispositivo específico para la protección de los talones. En 39 pacientes (42,9%) se usaron apósitos de espuma específicos para talones. En 12 pacientes (13,2%) se utilizó un vendaje almohadillado como método de protección.
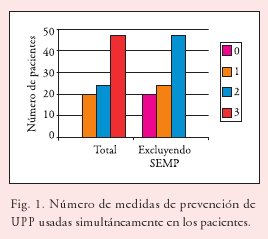
El valor medio del número de medidas preventivas utilizadas simultáneamente en los pacientes fue de 2,29 ± 0,83. En la Fig. 1 se detalla qué número de medidas de prevención recibieron los pacientes.
Úlceras por presión
Dieciocho pacientes (19,8%) desarrollaron alguna UPP en el hospital después de la intervención quirúrgica; de ellos, tres presentaron dos úlceras simultáneamente. La Fig. 2 presenta los datos de estadiaje de las 21 lesiones en el momento en que fueron detectadas: 14 úlceras de grado 1 (66,6%); seis UPP grado 2 (28,6%) y una UPP no estadiable (4,8%).
La localización anatómica de las úlceras fue la siguiente:
· Ocho UPP en glúteo (38,1%).
· Dos úlceras en maléolo (9,5%).
· Cinco úlceras en un talón (23,8%).
· Seis úlceras en cóxis (28,6%).
Las dimensiones medias de las lesiones detectadas fueron largo: 2,45 ± 1,67 cm; y ancho: 1,90 ± 1,59 cm. La más pequeña de 0,5 x 1 cm, y la mayor de 6 x 8 cm. El tiempo transcurrido hasta la aparición de las UPP fue de 3,72 días de media (IC 95%:2,73%-4,71%) o de 4 días de mediana (IC 95%: 2,73%-5,24%) (Fig. 3).
Las Tablas 2 y 3 presentan los datos del análisis de asociación de las diversas variables estudiadas con la aparición de UPP en los pacientes. Ninguno de los factores considerados se asocia de forma significativa con la presencia de UPP. La incidencia de UPP según procedimiento quirúrgico fue de 15,4% en los pacientes de prótesis total de rodilla, de 27,8% en los pacientes de prótesis total o parcial de cadera y de 26,7% en los pacientes de reparación quirúrgica de fractura de cadera. El tipo de procedimiento quirúrgico está en el límite de la significación estadística (p=0,059), por lo que es posible que las intervenciones sobre la cadera, reparación de fracturas de cadera, se asocien con una mayor frecuencia de UPP.
Discusión
La frecuencia de nuevas UPP generadas en el hospital (19,8%) encontrada en nuestra investigación entre los pacientes tras intervenciones quirúrgicas sobre cadera o rodilla es elevada. Aunque por la metodología de la investigación este valor no se puede considerar estrictamente como incidencia, sí que se aproxima a este concepto, ya que se trata de UPP producidas durante la estancia hospitalaria en pacientes que previamente no las tenían;por lo que podría denominarse como incidencia en pacientes tras cirugía de cadera o de rodilla. Este valor está por encima del valor medio de prevalencia en pacientes agudos en hospitales españoles, situado en 8,91% (6) y es también más elevado que la cifra obtenida en un estudio de prevalencia realizado previamente en este mismo hospital en el año 2002, si bien es cierto que en ese momento se encontró una cifra de 4,13%, notablemente inferior a la media nacional (26).
Considerando los datos de forma desglosada, tanto la incidencia en pacientes tras intervenciones de prótesis de cadera (27,8%) como otras intervenciones de prótesis de rodilla (15,4%) también resultan superiores a la mayoría de valores referidos por otros autores (15, 21, 22). Sólo algunos autores refieren cifras más elevadas, con una incidencia del 55% entre pacientes con fractura de cadera en Suecia (16), o una incidencia de 54,8%, tras cualquier intervención quirúrgica, en Turquía (27). Por tanto, nuestros resultados confirman la estimación de una incidencia de UPP especialmente alta entre los pacientes sometidos a procedimientos quirúrgicos de cadera o rodilla (artroplastias y reparación de fracturas). Es conveniente tener presente que en este estudio se han contabilizado como UPP las lesiones de cualquier estadio, incluyendo el grado I (eritema que no blanquea), mientras que otros autores sólo consideran como UPP cuando se ha producido la ruptura de la integridad de la piel (grado II en adelante), lo cual puede introducir discrepancias en las cifras (22).
En consonancia con esta alta incidencia de UPP, nuestros resultados indican que casi todos los pacientes sometidos a intervenciones quirúrgicas sobre cadera o rodilla presentan un riesgo alto de UPP cuando el riesgo se evalúa con una escala validada (escala EMINA). Esta valoración de los pacientes como de riesgo alto se debe, fundamentalmente, a una alta puntuación en las subescalas de movilidad y de actividad, secundaria a la necesidad de reposo en cama tras el proceso quirúrgico. En algunos pacientes también se evidencian alteraciones en la subescala de nutrición. En este aspecto, nuestros resultados coinciden con los de los pocos investigadores que han incluido una valoración del nivel de riesgo de UPP en pacientes quirúrgicos (17, 27) y justificarían una mayor atención de los aspectos nutricionales de los pacientes previamente a la intervención quirúrgica (27). Nuestros resultados parecen indicar que la escala EMINA no discrimina bien el riesgo de UPP de forma específica en el postoperatorio de estos pacientes, ya que la puntuación obtenida mostraba el mismo nivel de riesgo, tanto en los pacientes que desarrollaron UPP como en los que no lo hicieron.
Ninguno de los factores considerados en esta investigación se asoció de forma significativa con una mayor frecuencia de lesiones por presión; únicamente el tipo de intervención quirúrgica realizada se encuentra muy próximo al nivel de significación, a favor de una mayor frecuencia de UPP en pacientes tras intervenciones de reparación de fractura de cadera. Estos resultados contrastan con los hallados en investigaciones previas. El tiempo de permanencia en la mesa quirúrgica (intraoperatorio) es uno de los factores que se ha asociado con un aumento del riesgo de UPP (13, 28, 29), aunque otros estudios no han hallado esta relación (30) y coinciden con nuestros datos. Una posible explicación de esta discrepancia se encuentra cuando se consideran los tiempos intraoperatorios detalladamente, puesto que la relación entre la duración de la intervención y la aparición de UPP parece aparecer en intervenciones largas (a partir de 2,5 horas y típicamente en torno a las 4 horas), mientras que en nuestro estudio la duración media estuvo por debajo de las 2 horas. Este período inferior a las 2-3 horas se encuentra dentro del margen de tiempo de seguridad que la mayoría de las guías de prevención consideran para mantener al paciente en una misma postura (31). No hemos encontrado estudios que consideren el tiempo de isquemia de las extremidades durante la intervención quirúrgica como posible factor de riesgo, aunque otros investigadores sí habían citado los episodios de hipotensión como factores implicados (13). Los resultados de nuestro estudio indican que un período reducido de isquemia, en torno a los 30 minutos, parece no aumentar el riesgo de UPP.
Los primeros cuatro días tras la intervención quirúrgica resultan críticos en el proceso de formación de las úlceras. Los resultados de nuestra investigación demuestran que hasta el 50% de los pacientes que presentó UPP, las desarrollaron en los primeros cuatro días tras la intervención quirúrgica. Estos resultados concuerdan con los de otros autores que sitúan entre tres y cinco días el período de desarrollo de las UPP (32). Se ha propuesto que la lesión de los tejidos se iniciaría por la presión durante la intervención quirúrgica; en las horas y días siguientes la reperfusión de los tejidos tras la isquemia podría contribuir a generar radicales libres que dañan los tejidos y producen la úlcera (33, 34); aunque este aspecto se ha investigado en animales y no todos los autores están de acuerdo con la importancia de la repercusión en la génesis de las UPP (35). La utilización de superficies especiales de manejo de la presión (SEMP) sobre la mesa quirúrgica es una medida que podría contribuir a reducir esta cadena de presión-isquemia-repercusión que conduce al daño tisular y a la aparición de la úlcera, y así ha sido propuesta por algunos autores. (36). Más recientemente, una revisión sistemática sobre superficies de soporte en la prevención de UPP concluye que los centros deberían considerar el uso de algún sistema de reducción de la presión en la mesa de quirófano para los pacientes de riesgo (37).
La aplicación de medidas preventivas en los pacientes de nuestro estudio fue irregular y no parece estar totalmente ajustada al protocolo de prevención establecido en el hospital. Destaca la ausencia de realización efectiva de cambios posturales programados en el plan de cuidados, ya que sólo en algunos pacientes se constató la realización de movilizaciones en la cama, pero con una frecuencia insuficiente. Pensamos que deberían revisarse las razones específicas que han motivado este hecho. Nuestra hipótesis es que pueden estar causadas por una combinación de las siguientes: a) la dificultad para su realización en pacientes tras la intervención quirúrgica; b) la prescripción médica de inmovilización en la cama; c) la falta de motivación y sobrecarga de las plantillas de enfermería de las plantas de hospitalización; y d) la creencia de que con el uso de colchones visco-elásticos es suficiente para la prevención. En cualquier caso, las diferencias en la aplicación de las medidas de prevención indican una alta variabilidad en la práctica clínica entre las enfermeras, a pesar de que la prevención de UPP está claramente protocolizada en el hospital estudiado. Nuestros resultados ponen en evidencia claramente que sólo con la utilización de una superficie de alivio de la presión, de tipo estático, no es suficiente para conseguir una prevención eficaz, lo que está en la misma línea de otros autores (37). Algunos resultados similares y la eficacia de programas reforzados de prevención de UPP, sobre todo en pacientes con fractura de cadera, han sido descritos en otros países (16-18, 38). De igual forma, los resultados de algunos estudios evidencian que el uso sistemático de apósitos protectores en los talones reduce la incidencia de UPP en pacientes quirúrgicos (39), por lo que proponemos el uso precoz de esta medida de prevención inmediatamente después del final de la intervención quirúrgica.
Varios autores han resaltado la importancia de una intervención para mejorar la nutrición como medida para reducir la incidencia de UPP en pacientes con fracturas de cadera (19, 20) y, aunque este aspecto no ha sido explorado en nuestro estudio, sería interesante su consideración en futuras investigaciones.
Limitaciones
Una de las limitaciones de esta investigación es que la selección de los pacientes de la muestra no se hizo de forma aleatoria, sino según los turnos de trabajo de los investigadores, por lo que no es posible garantizar una representatividad absoluta de los pacientes estudiados con respecto a la población de pacientes sometidos a este tipo de cirugía. Sin embargo, la experiencia de los investigadores permite suponer que los pacientes incluidos no se desvían de forma significativa del conjunto de pacientes a los que se realizan este tipo de intervenciones quirúrgicas en el hospital estudiado o incluso del paciente-tipo de estas intervenciones. Igualmente, el período de seguimiento se limitó a diez días, por lo que podrían existir pacientes que desarrollan una UPP después de este tiempo y que no habrían sido detectados en el estudio. Sin embargo, tanto la experiencia como los datos señalan que la mayoría de pacientes desarrollan las UPP en un número menor de días y, además, el período de estancia media tras la intervención quirúrgica suele ser inferior a los diez días en casi todos los pacientes.
Conclusiones
Los pacientes sometidos a intervenciones quirúrgicas sobre cadera o rodilla (artroplastias o reparación de fracturas) presentan un riesgo muy elevado, que se traduce en una incidencia alta de UPP en el postoperatorio. La escala EMINA parece no tener suficiente capacidad de discriminación del riesgo de estos pacientes, ya que al tener todos ellos importantes limitaciones en movilidad y actividad, son clasificados en un mismo nivel de riesgo.
La duración de la intervención quirúrgica no incrementa el riesgo de úlceras, siempre que esté por debajo de las dos horas de duración; tampoco aumentan el riesgo otros factores como el tiempo de isquemia de la extremidad o el tipo de anestesia. Es posible que las intervenciones de reparación quirúrgica de fracturas de cadera se asocien con una mayor incidencia de UPP.
La mayoría de las UPP aparecen en los primeros cuatro días de postoperatorio, por lo que éstos deben considerarse como críticos para aplicar las medidas de prevención de forma intensiva. La utilización de superficies especiales de manejo de la presión en la mesa de quirófano debería ser considerada para estos pacientes, así como el uso de apósitos especiales para los talones de forma precoz. Sería necesario, así mismo, considerar la adaptación de los protocolos de prevención de UPP a las características de estos pacientes, así como iniciar su aplicación desde la finalización del procedimiento quirúrgico.
Agradecimientos
Los autores agradecen la colaboración a todos/as los/as enfermeros/as y auxiliares de enfermería de la Unidad de Reanimación Postanestésica y de las plantas de hospitalización de Traumatología, a los supervisores y a la jefa de bloque quirúrgico, así como a la unidad de formación, investigación y calidad del Complejo Hospitalario de Jaén.
Bibliografía
1. Pancorbo Hidalgo PL, García Fernández FP. úlceras por presión en pacientes quirúrgicos. Enfermería Científica 1999; (206-207): 33-7. [ Links ]
2. Jürschik Giménez MP, Torner Benet T, Guitard Sein-Echaluce ML, Allende Monclús P, San Martín MJ, Roure R. Estudio sobre factores de riesgo de úlceras por presión en pacientes quirúrgicos. Gerokomos 2000;11 (4): 185-96. [ Links ]
3. Tubman Papantonio C, Wallop JM, Kolodner KB. Sacral ulcers following cardiac surgery: incidence and risks. Adv Wound Care 1994; 7:24-36. [ Links ]
4. Unosson M, Ek AC, Bjurulf P, VonSchenk H, Larsson J. Influence of macro-nutrient status on recovery after hip fracture. Journal of Nutritional and Envirommental Medicine 1995; 5: 23-34. [ Links ]
5. García AD, Thomas DR. Assessment and management of chronic pressure ulcers in the elderly. Med Clin North Am 2006; 90 (5):25-44. [ Links ]
6. Soldevilla Agreda J, Torra i Bou J, Verdú Soriano J et al. 2o Estudio Nacional de Prevalencia de úlceras por Presión en España. Gerokomos 2006; 17 (3): 154-72. [ Links ]
7. Jürschik Giménez MP, Guitard Sein-Echaluce ML, Torner Benet T. Intervención quirúrgica como factor de riesgo de úlceras por presión. Gerokomos 1998; 9 (3): 39-45. [ Links ]
8. Cantún-Uicab F, Uc-Chi N. Perfil de riesgo para el desarrollo de úlceras por presión en pacientes adultos hospitalizados. Rev Enferm IMSS 2005; 13 (3): 147-52. [ Links ]
9. Romero Castro RI. Incidencia y determinación de factores de riesgo de úlceras por presión en pacientes hospitalizados en los servicios de neurología y neurocirugía del Instituto Nacional de Neurología y Neurocirugía. Enfermería Neurológica 2005; 4 (1):7-10. [ Links ]
10. Lindgren M, Unosson M, Krantz AM, Ek AC. Pressure ulcer risk factors in patients undergoing surgery. J Adv Nurs 2005; 50 (6): 605-12. [ Links ]
11. Kemp MG, Keithley JK, Smith DW, Morreale B. Factors that contribute to pressure ulcers in surgical patients. Res Nurs Health 1990; 13: 293-301. [ Links ]
12. Hoshowsky V, Schramm C. Intra operative pressure sore prevention: an analysis of bedding materials. Res Nurs Health 1994; 17: 333-9. [ Links ]
13. Nixon J, Brown J, McElvenny D, Mason S, Bond S. Prognostic factors associated with pressure sore development in the immediate post-operative period. Int J Nursing Studies 2000; 37: 279-89. [ Links ]
14. Schoonhoven L, Defloor T, van der Twell I, Buskens E, Grypdonck MHF. Risk indicators for pressure ulcers during surgery. Appl Nurs Res 2002; 16 (2): 163-73. [ Links ]
15. Baumgarten M, Margolis D, Berlin JA et al. Risk factors for pressure ulcers among elderly hip fracture patients. Wound Repair Regen 2003;11 (2): 96-103. [ Links ]
16. Gunningberg L, Lindholm C, Carlsson M, Sjoden PO. Reduced incidence of pressure ulcers in patients with hip fractures: a 2-year follow-up of quality indicators. Int J Qual Health Care 2001; 13 (5): 399-407. [ Links ]
17. Houwing R, Rozendaal M, Wouters-Wesseling W, Buskens E, Keller P, Haalboom J. Pressure ulcer risk in hip fracture patients. Acta Orthop Scand 2004; 75 (4): 390-3. [ Links ]
18. Peich S, Calderon-Margalit R. Reduction of nosocomial pressure ulcers in patients with hip fractures: a quality improvement program. Int J Health Care Qual Assur Inc Leadersh Health Serv 2004; 17 (2-3): 75-80. [ Links ]
19. Hommel A, Bjorkelund KB, Thorngren KG, Ulander K. Nutritional status among patients with hip fracture in relation to pressure ulcers. Clin Nutr 2007; 26 (5): 589-96. [ Links ]
20. Olofsson B, Stenvall M, Lundstrom M, Svensson O, Gustafson Y. Malnutrition in hip fracture patients: an intervention study. J Clin Nurs 2007; 16 (11): 2027-38. [ Links ]
21. Zhan C, Kaczmarek R, Loyo-Berrios N, Sangl J, Bright RA. Incidence and short-term outcomes of primary and revision hip replacement in the United States. J Bone Joint Surg Am 2007; 89 (3): 526-33. [ Links ]
22. Keong N, Ricketts D, Alakeson N, Rust P. Pressure sores following elective total hip arthroplasty: pitfalls of misinterpretation. Ann R Coll Surg Engl 2004; 86(3):174-6. [ Links ]
23. Roura P, Balcells E. Eficacia y seguridad de la artroplastia de rodilla. Agencia de Evaluación de Tecnologías Sanitarias de Galicia, 2002. [ Links ]
24. Grupo Nacional para el estudio y asesoramiento sobre úlceras por presión y heridas crónicas. Clasificación-estadiaje de las úlceras por presión. Documento Técnico nº2. GNEAUPP, 2003. [ Links ]
25. Fuentelsaz Gallego C. Validación de la escala EMINA: un instrumento de valoración del riesgo de desarrollar úlceras por presión en pacientes hospitalizados. Enfermería Clínica 2001; 11 (3): 97-103. [ Links ]
26. García Fernández FP, Pancorbo Hidalgo PL, Laguna Parras JM. Prevalencia de las úlceras por presión en el HU Princesa de España. Inquietudes 2002; VII (25): 11-5. [ Links ]
27. Karadag M, Gumuskaya N. The incidence of pressure ulcers in surgical patients: a sample hospital in Turkey. J Clin Nurs 2006; 15 (4): 413-21. [ Links ]
28. Hicks DJ. An incidence study of pressure sores following surgery. ANA clinical sessions: 1970 Miami. New York: Appleton-Century-Crofts, 1970: 49-54. [ Links ]
29. Hoshowsky VM, Schramm CA. Intraoperative pressure sore prevention: an analysis of bedding materials. Res Nurs Health 1994; 17 (5): 333-9. [ Links ]
30. Kemp MG, Keithley JK, Smith DW, Morreale B. Factors than contribute to pressure sores in surgical patients. Res Nurs Health 1990; 13 (5): 293-301. [ Links ]
31. Panel for the prediction and prevention of pressure ulcers in adults. Pressure ulcers in adults: Prediction and prevention. Clinical practice guideline number 3. Rockville: Agency for Health Care Policy adn Research, Public Health Service. U.S. Department of Health and Human Services 1992. [ Links ]
32. Defloor T, De Schuymer JDS. Preventing pressure ulcers: an evaluation of four operating table mattreses. Appl Nurs Res 2000; 13 (3): 134-41. [ Links ]
33. Houwing R, Overgoor M, Kon M, Jansen G, van Asbeck BS, Haalboom JRE. Pressure-induced skin lesions in pigs: reperfusion injury and the effects of vitamina. E. J Wound Care 2000; 9 (1): 36-40. [ Links ]
34. Peirce SM, Skalak TC, Rodeheaver GT. Ischemia-reperfusion injury in chronic pressure ulcer formation: a skin model in the rat. Wound Repair Regen 2000; 8 (1): 68-76. [ Links ]
35. Sharp CA, McLaws ML. A discourse on pressure ulcer physiology: the implications of repositioning and staging. World Wide Wounds 2005; Disponible en: www.worldwidewounds.com/2005/october/Sharp/DiscourseOn-Pressure-Ulcer-Physiology.html. (Acceso: 14 2009). [ Links ]
36. Wagner VD. Intraoperatively acquired pressure ulcers. Today OR Nurse 1994; 16 (1): 18-24. [ Links ]
37. McInnes E, Bell-Syer SE, Dumville JC, Legood R, Cullum NA. Support surfaces for pressure ulcers prevention. Cocharane Database Syst Rev 2008; 8 (4): CD01735. [ Links ]
38. Bader DL, White SH. The viability of soft tissues in elderly subjects undergoing hip surgery. Age Ageing 1998; 27 (2): 217-21. [ Links ]
39. Bots TC, Apotheker BF. The prevention of heel pressure ulcers using a hydropolymer dressing in surgical patients. J Wound Care 2004; 13 (9): 375-8. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Pedro L. Pancorbo Hidalgo
Departamento de Enfermería. Universidad de Jaén
Las Lagunillas s/n. 23071-Jaén
E-mail: pancorbo@ujaen.es