HISTORIA CLÍNICA, EXPLORACIÓN Y DIAGNÓSTICO
La dehiscencia de la inserción mucocutánea del estoma digestivo es una complicación precoz de la cirugía de ostomía. A veces estas dehiscencias toman un cariz importante cuando la cavidad expuesta es de gran tamaño o afectan a todo el perímetro del estoma, lo que dificulta la adaptación de los dispositivos de ostomía, ocasionando fugas constantes que enlentecen la cicatrización del defecto por el contacto directo de las heces o la orina con la herida y la piel, con el consiguiente impacto en la calidad de vida del paciente.
Desde que se iniciaron los primeros ensayos clínicos con terapia de presión negativa (TPN) por Fleischmann y cols.1 en 19931 ha existido un amplio desarrollo de dicha terapia y de los productos diseñados para ella. Con la TPN se consigue un sistema cerrado y estéril que posibilita curas en ambiente húmedo, fomentando mecanismos para la cicatrización de las heridas como son el aumento de perfusión y reducción del edema, la formación del tejido de granulación, estimulación de la proliferación celular y reducción de la carga bacteriana2.
En la mayoría de las publicaciones se hace referencia a la TPN aplicada en heridas quirúrgicas abdominales como alternativa para conseguir el cierre primario diferido de la fascia o para acelerar la formación del tejido de granulación antes de hacer un injerto cutáneo2,3. El uso de la TPN se ha propuesto incluso en múltiples ocasiones para el manejo de fístula enterocutánea3,4,5,6. Pero, la literatura especializada con respecto al uso de TPN en la dehiscencia completa de la inserción mucocutánea de un estoma cuando la cirugía reconstructiva no es posible de forma inmediata o como alternativa a otro tipo de curas es escasa7,8,9,10.
Presentamos el caso de varón de 62 años, intervenido de forma urgente en 2014 por perforación intestinal en el contexto de una pancreatitis aguda grave, que requirió resección completa de colon transverso, dejando colostomía terminal en flanco derecho. En 2015 se realizó cirugía electiva reconstructiva del tránsito y eventroplastia con malla. El postoperatorio transcurrió de forma tórpida, desarrollando una fístula anastomótica y peritonitis fecaloidea que obligó a su reintervención, en la que se reforzó la anastomosis previa y se exteriorizó una ileostomía lateral sobre varilla en flanco derecho. Durante este postoperatorio, el paciente presentó una dehiscencia de la inserción mucocutánea del estoma en todo su perímetro, con infección secundaria de la herida quirúrgica. Como consecuencia del vertido de heces en la herida, se desarrolló un absceso secundario en la fosa ilíaca derecha que dificultó aún más las curas.
PLAN DE ACTUACIÓN Y TRATAMIENTO
Ante la dificultad del manejo de la herida y del estoma, se plantearon diferentes estrategias para afrontar un caso complejo como este. Estas estrategias requirieron la coordinación de un equipo multidisciplinar. Una intervención necesaria fue controlar el débito de la ileostomía. Para ello, cuando las condiciones del paciente fueron óptimas respecto a la tolerancia a alimentos, se instauró una dieta de absorción alta, con lo que disminuyó el débito de la ileostomía y las heces aumentaron su consistencia. Esto contribuyó a minimizar las fugas del efluente y, por tanto, la irritación cutánea periestomal.
Otra intervención fue aplicar en la zona dehiscente un método de cura que asegurara la cicatrización de la zona dehiscente, la resolución del absceso y la estanqueidad del dispositivo de ileostomía. Para ello se instauró una TPN en la zona periestomal.
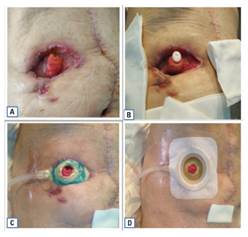
Para asegurar el funcionamiento del sistema de vacío, se adaptó la esponja de poliuretano a la cavidad dehiscente, excluyendo el estoma. Se cubrió toda la zona con film de poliuretano adhesivo en el que se realizó una abertura para exteriorizar el estoma, y el sellado se aseguró con pasta de hidrocoloide alrededor. Finalmente, se aplicó un dispositivo de ostomía de dos piezas con placa convexa y bolsa colectora abierta y transparente (fig. 1).
EVOLUCIÓN
Se realizaron curas cada 48-72 horas en función de la evolución, y la herida mejoró considerablemente. Se resolvió la cavidad abscesificada y cicatrizó la zona dehiscente periestomal con la formación de tejido de granulación viable, lo que facilitó la correcta adaptación del dispositivo de ostomía.
Con los cuidados administrados, se redujeron el número de curas, el gasto de material y el tiempo dedicado a ellas. La piel periestomal y perilesional mejoraron considerablemente y el dolor del paciente se redujo. El asegurar la adaptación de los dispositivos colectores posibilitó la movilidad y la autonomía del paciente, lo que influyó en su estado de ánimo y en su recuperación física. Cuando se resolvió la dehiscencia, se retiró la TPN y se continuó con el uso del mismo dispositivo de ostomía, educando al paciente y a su familia en la autogestión de sus cuidados. A los 2 meses de su ingreso, se planificó el alta hospitalaria contando con el apoyo familiar y el seguimiento por la estomaterapeuta y el cirujano responsable de forma ambulatoria en consultas externas (fig. 2).
DISCUSIÓN
La participación de un equipo multidisciplinar en el presente caso permitió el abordaje de una situación posquirúrgica compleja con mayores garantías de éxito, utilizando estrategias no habituales, como ha sido la TPN. Con ello se evitó una nueva cirugía, lo que favoreció la regeneración tisular y el manejo de la ostomía.
En nuestra experiencia, la TPN es una alternativa eficaz para el tratamiento de las dehiscencias estomales complejas, con un importante impacto en la calidad de vida del paciente, ya que facilita la cicatrización de la herida, disminuye la tasa de sobreinfección y contribuye a una adecuada adaptación de los dispositivos de ostomía a corto, medio y largo plazo.