INTRODUCCIÓN
La composición etaria de la población chilena ha variado de forma notoria en las últimas décadas con el aumento del número de adultos mayores (AM), y se espera que esta tendencia al alza persista1, fenómeno también evidente a nivel global. En ese sentido, el aumento en la esperanza de vida ha convertido al envejecimiento en un tema prioritario; esto, entre otras causas, porque las enfermedades en los AM al no ser tratadas de forma adecuada y oportuna, tienden a provocar complicaciones y secuelas que dificultan la independencia y la autonomía. Así, es común que los AM presenten enfermedades crónicas, que tienen a menudo un comportamiento incierto, donde la polifarmacia puede ser obligatoria2. A saber, en Chile, entre las enfermedades crónicas presentes en los AM destacan la hipertensión arterial y la diabetes mellitus3; en ese sentido, se reporta que las enfermedades crónicas se encuentran estrechamente vinculadas con la discapacidad y la dependencia, dado que son factores de riesgo que merman la capacidad funcional, sobre todo en aquellas personas más envejecidas4. A esto se agregan otros problemas de salud y síndromes que acompañan el proceso de envejecimiento y que afectan al AM, como son el deterioro cognitivo, síntomas depresivos y estados de dependencia5. Dichos problemas de salud conllevan tratamientos que requieren medicamentos, los que se espera sean consumidos en su totalidad por los AM a fin de mantener controlados sus problemas de salud, es decir se logre la adherencia farmacológica. Sobre ello se ha señalado que la adherencia farmacológica en los AM se asocia a los efectos adversos producidos por los medicamentos6, como podrían ser malestar gástrico, cefalea y mareos, entre otros. Ahora bien, entre los pacientes que también pueden presentar problemas ante la adherencia farmacológica están los que tienen diabetes mellitus, pues una de las complicaciones es a nivel visual y les impediría en alguna medida la toma correcta del medicamento prescrito; a esto se pueden agregar los problemas de motricidad y memoria, así como también el tamaño de las formas farmacéuticas.
Se ha reportado que la adherencia a largo plazo en pacientes con enfermedades crónicas es un problema de envergadura mundial, con un promedio de un 50% de cumplimiento para los países desarrollados, condición que disminuye en los países en desarrollo donde las tasas son aún menores7.
En Chile, en específico, la prevalencia de diabetes mellitus tipo 2 (DM2) en el adulto tiene un incremento significativo al aumentar la edad; a esto se agrega que solo el 78,4% de la población conoce su diagnóstico, el 52,05% recibe algún tipo de tratamiento y solo el 34,32% tiene un adecuado control metabólico8, lo que daría indicios de una baja adherencia farmacológica.
Actualmente, el enfoque del programa de salud cardiovascular (PSCV) en la atención primaria de salud chilena incluye una serie de medidas farmacológicas y no farmacológicas que buscan mejorar los resultados de los tratamientos, prevenir las complicaciones de la enfermedad y mejorar la calidad de vida y supervivencia de los pacientes9. No obstante, el enfoque se centra en la patología diagnosticada y las garantías que se deben cumplir con el paciente, es decir, los plazos estipulados para su diagnóstico y tratamiento, dejando de lado elementos de proceso como son otros síndromes y condiciones que pudiesen estar relacionadas en este caso con el AM, su familia o su entorno y que compliquen el buen logro de los objetivos.
Entre estos elementos que están presentes en la no obtención de los resultados esperados en salud se encuentra la falta de adherencia farmacológica. Existe evidencia de que esta condición se puede ver afectada por factores del paciente, su entorno y familiares. En cuanto al paciente, se sabe que el analfabetismo se relaciona con el entendimiento de la información que emiten los proveedores clínicos en cualquier momento del servicio y la manera de controlar algunas enfermedades10. En ese sentido, se entiende como proveedor clínico (entorno) los profesionales y los centros de salud encargados de proveer de atención, cuidados y medicamentos, entre otros. A su vez, la cantidad de medicamentos prescritos, la comorbilidad y en especial el estado civil podrían ser factores importantes en la adherencia al tratamiento crónico11, así como también el sexo, la educación y los ingresos mensuales6,12. A esto hay que sumar que los AM con sintomatología depresiva tienen menor adherencia farmacológica13. En cuanto a la salud cognitiva, si bien se ha recuperado exigua información, existen estudios de cómo tratar la adherencia a los medicamentos. Por ejemplo, en personas con demencia14 se reconoce la prevalencia de esta condición de no adherencia y la importancia de abordar este problema. En cuanto a la dependencia, no se han recuperado estudios que se relacionen con la adherencia farmacológica, lo que deja un claro vacío de conocimiento. Esto cobra relevancia si consideramos que a medida que avanza la edad, la prevalencia de dependencia aumenta, llegando a valores del 50% a los 80 años de vida1, lo que determina un deterioro progresivo de la condición de salud que podría dificultar el cumplimiento del tratamiento farmacológico. Por su parte, en cuanto al componente familiar se ha notificado que existe asociación entre el cumplimento terapéutico y la estructura familiar, la presencia de pareja y el apoyo social15.
La necesidad de estudiar la adherencia farmacológica a través de instrumentos validados se ha transformado en una tendencia en los estudios realizados en el área, considerando variables prevalentes en la población a estudiar. En este aspecto, el Test de Morisky-Green ha demostrado tener un valor predictivo positivo, por lo que se establece como una buena alternativa para identificar grupos de riesgo de no cumplimiento del tratamiento en atención primaria, gracias a que es un cuestionario corto, de fácil aplicación y con escasos requisitos de nivel sociocultural para su comprensión16.
Dado lo anterior, el propósito de la siguiente investigación fue determinar la relación entre dependencia, salud cognitiva y síntomas depresivos con la adherencia farmacológica en adultos mayores con DM2, pertenecientes al PSCV de un centro de salud primaria de la provincia de Ñuble, Chile.
MATERIAL Y MÉTODO
El estudio fue cuantitativo, correlacional de corte transversal. La población estuvo compuesta por los pacientes con DM2 del PSCV, de 65 años o más, de un centro de salud familiar de la provincia de Ñuble equivalentes a N = 317 según registros al mes de agosto de 2016. Para el estudio se decidió considerar a toda la población; el muestreo fue no probabilístico. Se incluyeron los AM diabéticos de 65 años o más, con diagnóstico confirmado de DM2, y en tratamiento con hipoglucemiantes orales, que habían ingresado al PSCV hace 6 meses o más en el momento de la entrevista, contaban con un resultado de HBA1c descrito en ficha en los últimos 6 meses y que aceptaron participar de forma voluntaria en el estudio firmando el consentimiento informado. Fueron excluidos del estudio los AM con DM2 que utilizaban insulina como parte del tratamiento, pacientes con ceguera y/o hipoacusia grave. Considerando los criterios expuestos, quedaron 98 AM; de ellos, cinco rechazaron participar, 12 no fueron ubicables por errores de registro (domicilio/teléfono que no corresponde) y dos fallecieron; por tanto, la muestra quedó integrada por n = 79 AM. La información general se extrajo de la base de datos del PSCV del centro de salud familiar. Asimismo, se dispuso de una cédula de datos sociodemográficos y de salud, y cuatro instrumentos de medición para las variables de interés: adherencia farmacológica a través del Test de Morisky-Green-Levine17, evaluación del nivel de dependencia con el Índice de Barthel18, evaluación de salud cognitiva con el Test Mini Mental19 y evaluación de síntomas depresivos con la Escala de depresión geriátrica de Yesavage20.
Se solicitó autorización por escrito a la dirección del establecimiento para el desarrollo del estudio; este contó, además, con la aprobación del Comité de Bioética de la Universidad del Bío-Bío con fecha 7 de noviembre de 2016. Se procedió a la revisión de fichas y bases de datos electrónicas del PSCV y se aplicaron los criterios de elegibilidad. Luego se procedió a llamar por teléfono a los AM seleccionados para concertar una cita en su domicilio, se procedió a invitar a participar y a corroborar criterios de inclusión/exclusión. En el domicilio se procedió a explicar el objetivo del estudio, corroborar criterios de inclusión/exclusión y firma del consentimiento informado; luego se aplicaron los instrumentos y la cédula de datos sociodemográficos. El análisis estadístico se realizó con el programa Statical Package for the Social Sciencies (SPSS), versión 20 para Mac OSX; se utilizó estadística descriptiva como medidas de tendencias central, frecuencias y porcentajes. Para el cálculo de las correlaciones, se realizaron pruebas de normalidad de Kolmogórov-Smirnov y estadística inferencial. En efecto, para la variable dependencia se utilizó la prueba exacta de Fischer, con un 95% de confianza; para las variables salud cognitiva y síntomas depresivos se realizó la prueba de la χ2 de Pearson.
RESULTADOS
En cuanto a las características sociodemográficas (tabla 1), la edad promedio de los AM encuestados fue de 73,6 años, el 69,6% correspondió a mujeres y el 44,3% refirió estar casado. Con respecto a la escolaridad, se encontró que la media en años de estudio fue de 6,34, con un 7,6% de AM que declararon no saber leer ni escribir. Para el caso de los ingresos económicos, el 69,6% de los AM se encuentran en el II y III quintil, con una media de ingresos de 161.867 pesos chilenos, que equivalen a 247 dólares estadounidenses (a 12 de diciembre de 2017). En cuanto a medicamentos, el 98,7% de AM reportó consumo de cuatro o más medicamentos al día, y la media de consumo diario fue de 7,84 medicamentos.
Tabla 1 Características sociodemográficas de adultos mayores con diabetes tipo 2 de un centro de salud familiar. Provincia de Ñuble, Chile, 2016 (n = 79)

Por su parte, para las variables centrales del estudio (tabla 2), se halló que el 59,5% de los participantes no son adherentes a la farmacoterapia prescrita, el 35,4% presenta algún grado de dependencia para realizar las actividades de la vida diaria, el 24,1% presenta deterioro cognitivo y el 34,2%, sintomatología depresiva.
Tabla 2 Características de salud de adultos mayores con diabetes tipo 2 de un centro de salud familiar. Provincia de Ñuble, Chile, 2016 (n = 79)
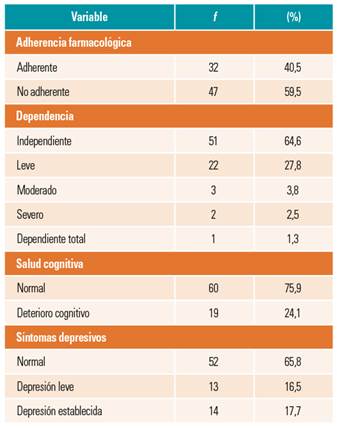
Ahora bien, en cuanto a la asociación entre variables de interés y adherencia farmacológica, se observó que no existe asociación entre dependencia y adherencia farmacológica -prueba exacta de Fischer p = 0,06-, como también salud cognitiva con adherencia farmacológica -χ2 de Pearson = 0,892, p =0,64-. Por su parte, se encontró asociación significativa entre síntomas depresivos y adherencia farmacológica -χ2 de Pearson = 6,450, p = 0,04-, es decir, a mayor número de síntomas depresivos, menor adherencia farmacológica en AM con DM2.
DISCUSIÓN
El estudio responde al objetivo, al encontrar asociación entre adherencia farmacológica y síntomas depresivos, y reafirma lo dado a conocer en otro estudio sobre el tema21. Al revisar el perfil de las características sociodemográficas, la mediana de edad y el sexo, que fue de predominio femenino, coinciden con reportes de Chile15,22 y a nivel internacional6. En relación con el estado civil, un 44,3% indicó estar casado, seguido de la condición de viudo con un 37%, cifras que están por debajo de lo reportado a nivel comunal15, pero coincide con el reporte a nivel nacional23. Al mismo tiempo, se encontró que los años de escolaridad de los AM coinciden con otros estudios de adherencia a nivel internacional11,24 y nacional23. Igualmente, para el caso de los ingresos económicos, los resultados son similares a lo comunicado en Chile15,23; de hecho, en uno de ellos15, en población con similares características, la mayoría de los pacientes diabéticos estaban en el nivel socioeconómico bajo. Respecto al número de medicamentos diarios consumidos, se halló que la gran mayoría de AM se encuentra en condición de polifarmacia, tanto por la cantidad de principios activos indicados como por su posología, reportándose AM con más de 11 medicamentos diarios, situación que llegó al 13%.
Por lo que respecta a la adherencia farmacológica, se observó que un alto porcentaje es no adherente, es decir, no cumple con la terapia prescrita; sobre ello se han encontrado reportes similares en otros estudios llevados a cabo en pacientes con enfermedades crónicas6,15,21,22, con cifras cercanas al 60% para la condición de no adherencia, lo que concuerda también con lo reportado por la OMS7 y evidencia la magnitud del problema. A saber, se reportan cifras promedio cercanas al 50% en países desarrollados para adherencia farmacológica, condición que baja gradualmente en países en vías de desarrollo7. Ahora bien, desde la mirada de la adherencia al tratamiento farmacológico, que fue un porcentaje bajo en nuestro estudio, es similar a lo reportado en una revisión sistemática específica sobre adherencia farmacológica en pacientes con DM225. En ese sentido, el que los AM diabéticos en alto porcentaje sean no adherentes implica un aumento del deterioro de su salud, como también un alto costo asociado para los organismos de salud, por un lado, considerando el costo de los medicamentos que se les entregan de forma gratuita a los AM, y por otro, el costo asociado a las complicaciones derivadas por el mal cumplimento de las indicaciones, en este caso, farmacológicas.
En cuanto a la dependencia en AM, se encontró que un tercio presentan algún grado de incapacidad para realizar actividades de la vida diaria, cifra que se asemeja a otro reporte nacional23, lo que evidencia que es un problema prevalente de este grupo etario, que se prevé aumente o se mantenga al incrementar esta población. Para el caso de salud cognitiva y depresión, la prevalencia encontrada fue superior a lo reportado por la Encuesta Nacional de Salud8, lo que podría atribuirse a las condiciones de salud de los AM estudiados en función de la patología de base y sus comorbilidades. Cabe destacar que se ha reportado en Chile23 un aumento exponencial de daño cognitivo a partir de los 75 años, llegando a cifras superiores al 40%. Para el caso de la depresión, si bien la Escala geriátrica de Yesavage no determina un diagnóstico específico de la enfermedad y no es sustituto de una evaluación clínica26, es importante considerar este problema y darle relevancia en la valoración geriátrica de los AM atendidos en la atención primaria de salud, pues manifiesta que existe un número importante de AM que no están siendo tratados en esta condición, que sin duda afecta y se relaciona con el logro de otros objetivos terapéuticos27.
En lo que se refiere al objetivo central de estudio, no se encontró asociación entre dependencia y adherencia farmacológica; sobre la relación entre las variables no recuperamos estudios. El resultado creemos que puede estar relacionado con la presencia del cuidador para los casos de dependencia más severa, algo que no se consideró en el estudio y que es importante abordar en próximas investigaciones.
Por otra parte, para el caso de salud cognitiva no se halló asociación con la adherencia farmacológica, lo que difiere de otro estudio, donde se evidencia que los problemas de adherencia en personas mayores se relacionan con la alteración de la memoria14. Ahora bien, si bien los estudios de adherencia en esta área son escasos y han demostrado un gran problema en la detección de daño cognitivo por parte de los clínicos14, se hace necesario continuar realizando estudios que permitan comprender de mejor manera el problema de la adherencia en AM con problemas cognitivos. De esta manera se podrá contar con información relevante para desarrollar estrategias sobre adherencia farmacológica que se espera que sean efectivas.
En cuanto a los síntomas depresivos, se encontró una relación significativa con la adherencia farmacológica. Esta asociación ha sido dada a conocer a nivel internacional21 y a nivel nacional24. Esta asociación se puede explicar debido a los cambios emocionales que presentan los AM, condicionados por problemas de salud, económicos y familiares, entre otros. En ese sentido se ha encontrado relación entre adherencia y la presencia de estrés emocional, depresión, bajos ingresos, baja educación y la edad de los pacientes evaluados24. Es por este motivo que se hace necesario estudiar la sintomatología depresiva en función de la adherencia de forma multivariada, abordando otras variables de interés que pudiesen explicar de mejor manera el fenómeno. Considerando la asociación entre la sintomatología depresiva y la adherencia farmacológica, es fundamental abordar la depresión como factor clave en el enfoque de intervenciones para mejorar la adherencia a tratamientos farmacológicos en pacientes diabéticos25. En ese sentido, y debido a la falta de estudios nacionales que aborden los factores asociados a la adherencia farmacológica en AM, se hace necesario continuar investigando estas condiciones en otros grupos de población bajo control. Los datos obtenidos de escolaridad, ingresos económicos y número de medicamentos diarios consumidos por los AM determinan un escenario de potenciales factores de riesgo del actual modelo de salud con el que contamos, donde se abordan los problemas de salud como un indicador, sin establecer causas, relaciones y efectos de los problemas asociados al fracaso de las metas terapéuticas.
Finalmente, las enfermedades crónicas, como la DM2 en el AM, revisten gran relevancia en el proceso de envejecimiento de la población; de ahí la importancia de evaluar las condiciones personales y del entorno que se relacionan con la adherencia farmacológica.
CONCLUSIONES
Se encontró que un alto porcentaje de los AM no están cumpliendo con la terapia farmacológica prescrita, destacando la asociación de síntomas depresivos con la adherencia farmacológica. Por ello es importante evaluar las condiciones de salud, personales y del entorno que se relacionan con la adherencia farmacológica para luego diseñar estrategias de intervención que busquen mejorar aspectos asociados al no cumplimiento de la terapia farmacológica. Se pone de manifiesto que la adherencia farmacológica es un tema relevante para la salud pública que debe ser abordado más allá de sus cifras, involucrando al equipo de salud, paciente, familia y gobierno, entre otros.














