INTRODUCCIÓN
El término “persona mayor” hace referencia a los últimos años de la vida, en los que uno se aproxima a la edad máxima que el ser humano puede vivir. Se considera que se trata de un grupo de la población que tiene 65 años o más1. Los cambios que se producen pueden convertir a la persona mayor en un ser frágil2. La Real Academia Española (RAE) define la malnutrición como una “condición causada por una dieta inadecuada o insuficiente, o por un defecto en el metabolismo de los alimentos”3. Asimismo, dentro de la malnutrición encontramos la desnutrición, que se define como un trastorno de la composición corporal, caracterizado por un exceso de agua extracelular, un déficit de potasio y de masa muscular, asociado con frecuencia a una disminución del tejido graso e hipoproteinemia, que interfiere en la respuesta del huésped a la enfermedad y su tratamiento4. Hay tres tipos de desnutrición: calórica (la disminución del aporte calórico), proteica (la condición que se adopta cuando no se aportan suficientes proteínas a la dieta) y mixta (se producen las dos a la vez)4,5,6. La prevalencia de la desnutrición en España en el adulto institucionalizado es del 50% (del 30% al 60% o del 10% al 85% según otros autores), mientras que, del total de la población desnutrida, el 70% son ancianos7. El grupo más numeroso es el de 65 a 70 años, pero el que más crece es el de 75 a 85 años y el de los mayores de 85 años7.
Podemos encontrar los factores de riesgo que pueden llevar a que una persona mayor sufra una desnutrición divididos, según su causa, como fisiológicos y no fisiológicos. Las causas no fisiológicas se encuentran divididas a su vez en médicas que incluyen la toma de fármacos y enfermedades crónicas, causas psicológicas y sociales4.
Se debe realizar una valoración nutricional, en la que se han de incluir datos de la historia clínica, entre ellos los factores de riesgo nutricional, hábitos dietéticos, fármacos, valoración funcional del anciano, situación socioeconómica, parámetros antropométricos (peso, talla, índice de masa corporal [IMC]) y determinaciones bioquímicas (albúmina, colesterol, proteínas totales, linfocitos) que nos aportarán la información necesaria para realizarla4.
Además, se utiliza una escala validada para recoger la información necesaria. El instrumento más utilizado es el MNA (Mini-Nutritrional Assessment), ya que es específico para la población anciana, está avalado por diversos estudios y nos ayuda a la detección precoz del riesgo nutricional8,9.
La justificación del estudio es la implantación de una guía de práctica clínica para la mejora del estado nutricional de los residentes de la residencia donde se va a realizar el estudio.
PREGUNTA DE INVESTIGACIÓN
¿Se puede mejorar el estado nutricional del paciente institucionalizado mediante una buena valoración nutricional y un adecuado tratamiento aplicando las recomendaciones de la guía de práctica clínica en el consejo dietético de la Organización Médica Colegial (OMC)?
OBJETIVOS
Objetivo general
Mejorar el estado nutricional de los pacientes del centro sociosanitario de San Llorenç.
METODOLOGÍA
Diseño del estudio
Estudio cuasi experimental con diseño pre-post en un único grupo de residentes en la Residencia San Llorenç de Vila-real.
Población y muestra
La residencia San Llorenç tiene una capacidad de 120 plazas de las que, actualmente, tiene ocupadas 94. La muestra serán los residentes que presenten desnutrición y que vivan en el centro durante el período del estudio.
Diseño muestral
Diseño probabilístico consecutivo. Serán elegidos todos los individuos de la población accesible que cumplan los criterios de inclusión y no sean excluidos durante el período de reclutamiento.
Selección de la muestra
Se obtiene como resultado que, de los 94 residentes, 35 tienen riesgo de malnutrición y 59 no lo tienen. Dentro del grupo en el que encontramos riesgo de malnutrición no cumplen parámetros de malnutrición 21 de los residentes. Por lo tanto, hay 14 residentes que cumplen los criterios de inclusión y que presentarían criterios de malnutrición.
Variables e instrumentación
-
Variable dependiente:
-
Variables independientes:
-
Variable sociodemográfica:
-
Variable relacionada con el estado de salud:
IMC. Variable cuantitativa medida a través del cálculo usando el peso y la talla en centímetros.
Peso. Variable cuantitativa medida a través del peso en báscula.
Nivel de colesterol en sangre. Variable cuantitativa medida a través de la analítica sanguínea.
Nivel de albúmina en sangre. Variable cuantitativa medida a través de la analítica sanguínea.
Proteínas totales en sangre. Variable cuantitativa medida a través de la analítica sanguínea.
Niveles de linfocitos en sangre. Variable cuantitativa medida a través de la analítica sanguínea.
La escala MNA II consta de dos partes: un cribado (7 preguntas), y una evaluación (12 preguntas) que se realiza solo si el cribado da positivo. Una puntuación total de 24 o superior indica que el paciente tiene un buen estado nutricional. Una puntuación entre 17 y 23,5 identifica a los pacientes en riesgo nutricional. Estos pacientes requieren una intervención nutricional para evitar el desarrollo del proceso de desnutrición. Si la puntuación es menor de 17, el paciente presenta desnutrición calórico-proteica y deberá completarse su evaluación con las pruebas que se han mencionado anteriormente para valorar el tratamiento a seguir9.
-
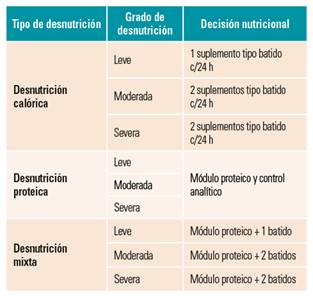
Variable explicativa: relacionada con las recomendaciones de la guía de práctica clínica de la OMC aplicada en el experimento10. Se incluyen las recomendaciones aplicables al centro de atención sociosanitario que pueden ser realizadas por las enfermeras y con el mayor nivel de evidencia posible, tal como se muestra en la tabla 1.
-
Variables de control:
Deterioro cognitivo asociado: variable cualitativa. Patología que lo causa y control de los factores de riesgo asociados.
Medicación: variable cuantitativa: medida mediante la cantidad de medicación que toma el residente.
Patologías crónicas asociadas. Variable cualitativa. Patologías crónicas asociadas al riesgo de desnutrición.
Procedimiento de recogida de datos
La recogida de datos es llevada a cabo por la investigadora durante las mañanas de la semana del 30 de octubre al 5 de noviembre, de 9 a 14 h de la mañana. Se recogen los datos de los registros, escalas y analíticos antes de comenzar y se vuelcan en una base de datos. Tras obtener todos los datos, se realizan las medidas dietéticas y una vez implantadas durante 3 meses se vuelven a recoger los mismos datos.
Estrategia de análisis de los datos
Los datos obtenidos se vuelcan en una hoja de cálculo de Excel. El análisis de los datos se realiza mediante el programa estadístico R en su última versión 3.3.1. Para el análisis estadístico se utiliza el test para proporciones y el test t para comparar las medias.
Consideraciones éticas
El autor del trabajo declara la autoría propia de la investigación y los resultados que de ella se derivan. Antes de comenzar el estudio se solicita permiso a la directora del centro mediante la firma de la autorización para su realización. Todos los datos han sido tratados de forma anónima y guardados bajo llave. No se declaran conflictos de intereses.
RESULTADOS
En la primera medida obtenemos un grupo de 14 residentes, de los cuales 11 son mujeres y 3 hombres. Antes de comenzar a aplicar el protocolo, los parámetros analíticos y antropométricos variaban para hombre y mujer. Las mujeres obtenían mejores parámetros analíticos, y los hombres presentaban un mayor peso e IMC.
En cuanto a los parámetros analíticos, encontramos que la media de los niveles de albúmina era de 2,93 para los hombres y de 3,61 para las mujeres; la media de los niveles de colesterol total era de 104,33 para los hombres y 140,73 para las mujeres; la media de los niveles de linfocitos era de 1.286,67 para los hombres y 1.950,91 para las mujeres, y en cuanto a la media de proteínas totales era de 6 para los hombres y de 6,15 para las mujeres.
Por lo que respecta a los parámetros antropométricos, encontramos para el IMC unos valores de media de 18,82 para los hombres y 18,12 para las mujeres, y en cuanto al peso, una media en hombres de 55,87 y para las mujeres, de 43,6.
Se comienza el protocolo de desnutrición elegido y se pautan suplementos dietéticos según las recomendaciones para los pacientes seleccionados con una posología determinada dependiendo del nivel de desnutrición que presenta cada paciente en ese momento.
Tras 3 meses de aplicación del protocolo obtenemos resultados significativos. De los residentes que fueron incluidos en el grupo de malnutrición, dos se recuperaron totalmente, seis mejoraron de forma satisfactoria, tres se mantuvieron igual y solo tres empeoraron (los tres residentes que empeoraron fueron aquellos a los que no les fue aceptado el visado de dicho suplemento dietético).
En cuanto a la media en los parámetros analíticos tras la intervención encontramos para los niveles de albúmina en los hombres 3,4 y para las mujeres, 3,59; para los niveles de colesterol total hallamos unos niveles de 126 para los hombres y 142,36 para las mujeres; para los linfocitos se obtienen unos niveles de 1.583,33 para los hombres y 1.836,36 para las mujeres, y para las proteínas totales hallamos unos niveles de 6,3 para los hombres y 6,45 para las mujeres.
En cuanto a los parámetros antropométricos, obtenemos para los hombres una media de IMC de 19,1 y para las mujeres de 18,22, y para el peso, una media de 56,6 para los hombres y 43,95 para las mujeres.
Se comparan los efectos en los parámetros analíticos y antropométricos de los residentes que han tomado o no suplementos debido a la cancelación de los mismos, y se obtienen como resultados para los parámetros analíticos de los residentes que no han tomado batidos una media de albúmina preintervención de 3,575 y una media postintervención de 3,55. Para los que sí los han tomado obtenemos una media pre de 3,42 y una media post de 3,55. Asimismo, para los que no han tomado batidos se obtiene una media de colesterol total pre de 127,25 y post de 136,25, y para los que sí han tomado batidos, una media pre de 135,20 y post de 139,9.
En cuanto a los linfocitos, en los que no han tomado batidos se obtiene una media pre de 1.765 y post de 1.800, y para los que sí han tomado batidos, una media de 1.826 pre y 1.775 post.
Por último, para las proteínas totales obtenemos una media pre para los que no han tomado batidos de 5,82 y post de 6, y para los que sí han tomado batidos, una media pre de 6,23 y post de 6,58.
En cuanto a los parámetros antropológicos, encontramos para el IMC una media pre para los que no han tomado batidos de 17,55 y post de 17,22, y para los que sí los han tomado, de 18,55 pre y 18,88 post. En cuanto al peso, para los que no han tomado batidos obtenemos una media pre de 44,92 y post de 44,3, y para los que sí los han tomado obtenemos una media pre de 46,83 y post de 47,61.
En cuanto a los factores de riesgo considerados, los 14 presentan patologías crónicas y polifarmacia. En cuanto al deterioro cognitivo, cinco lo presentan y nueve no.
El deterioro cognitivo mediante el test de proporciones nos muestra un valor de p de 0,164 por lo que, suponiendo que la hipótesis nula es que sea un factor de riesgo y que la hipótesis alternativa es que no lo sea, no podemos descartar la hipótesis nula y podemos afirmar con una confianza del 95% que el deterioro cognitivo es un factor de riesgo. Lo mismo sucede con la polifarmacia y las patologías crónicas, con un valor p de 0,774: no podemos descartar la hipótesis nula y podemos afirmar con una confianza del 95% que son factores de riesgo.
DISCUSIÓN
En el presente estudio se confirma que existen diferentes factores de riesgo para la desnutrición en las personas mayores y que esta puede ser tratada de forma precoz y efectiva si se lleva a cabo una buena valoración nutricional detectando estos factores de riesgo.
Uno de los factores de riesgo sería la pluripatología, y en el presente estudio son las mujeres que tienen más pluripatologías las que sufren desnutrición. En sintonía con el presente estudio encontramos el de Vaca et al.11, en el que se obtiene como principal resultado que las mujeres con pluripatología sufren desnutrición. Otros factores de riesgo observados son el deterioro cognitivo y las patologías crónicas, coincidiendo también con el estudio de Vaca et al.11.
Coincidiendo también con nuestro estudio encontramos el de Morley & Silver12 quienes apuntan que las causas más comunes de desnutrición en las residencias de ancianos son la depresión y los efectos adversos de los fármacos, aunque, en este caso, en nuestro estudio no se ha estudiado el efecto de las enfermedades psicológicas sobre la desnutrición.
En el estudio realizado por Camina et al.13 valoran la malnutrición en pacientes con demencia y concluyen que la demencia es un factor de riesgo y que a medida que esta avanza lo hace también la malnutrición. Este estudio coincide con el nuestro, ya que el deterioro cognitivo es, efectivamente, un factor de riesgo.
En el estudio realizado por Lofrano et al.14 se valora la relación entre la polifarmacia y la desnutrición en ancianos, datos concordantes con el presente estudio, ya que lo consideran un factor de riesgo para la desnutrición.
Diversos estudios concluyen que la suplementación oral en ancianos es una medida clínica efectiva y justificada, además de tener una buena relación coste/efectividad, y coincide con nuestro estudio, ya que se han observado mejorías clínicas y antropométricas en los residentes a los que se les ha pautado suplementación como medida frente a la desnutrición que presentaban, en este caso en un período de tiempo menor que en otros estudios12,15,16.
El estudio realizado por Ordóñez et al.17 en residencias geriátricas refuerza nuestro estudio, ya que concluyen que el uso de suplementos orales hiperproteicos en residentes desnutridos mejora de forma significativa todos los parámetros antropométricos, lo que apoya los resultados obtenidos en nuestro estudio.
Según Milne et al.18 y Stratton & Elia19, los suplementos pueden mejorar el estado nutricional de los pacientes y reducir la mortalidad de los ancianos y hay cada vez más evidencia de esto, aunque estos autores no apoyan que se den de forma rutinaria a los ancianos en sus casas o a los ancianos que no presenten desnutrición. Ambos autores apoyarían nuestros resultados, ya que es evidente que una buena suplementación adaptada a la desnutrición presentada puede reducir las complicaciones derivadas e incluso la muerte, aunque Stratton & Elia19 puntualizan que las futuras líneas de investigación deben ir encaminadas a investigar las formas más efectivas de usar la suplementación oral y otras estrategias para tratar estos estados de forma óptima.
No obstante, en un estudio realizado por Salas et al.20 obtienen como resultado que no hay diferencias entre el grupo control y el grupo en tratamiento con suplementos orales, obteniendo finalmente como resultados mejoras mayores en el grupo en tratamiento que en el grupo control, en contraposición al presente estudio, ya que sí que se han observado mejoras significativas en los residentes que han sido tratados mediante suplementos orales, aunque no se ha utilizado un grupo control, por lo que los resultados no serían equiparables completamente.
Para futuras líneas de investigación se debe investigar formas específicas de mejorar la nutrición en los pacientes, dependiendo del tipo de desnutrición que presenten combinando tanto suplementos orales como una dieta específica.
En conclusión, las mujeres sufren mayor desnutrición que los hombres y el riesgo aumenta si además aparece deterioro cognitivo, patologías crónicas o polifarmacia. Las situaciones de riesgo a determinar serían la valoración del deterioro cognitivo, las patologías crónicas y la polifarmacia, además de los parámetros antropométricos y analíticos. Así pues, consideraríamos a estos como las principales causas del déficit nutricional en el anciano, ya que producen la pérdida de peso o estados carenciales. Se ha diagnosticado en los residentes el estado de desnutrición evidente o de curso subclínico de forma efectiva aplicando las medidas establecidas y se ha diseñado el soporte nutricional adecuado para mejorar el estado nutricional del residente. Para finalizar, se ha evaluado la efectividad del soporte nutricional establecido mediante la segunda medida de las variables y la evolución de los residentes en el período de tiempo que dura la aplicación del protocolo. Podemos afirmar, tras la obtención de los resultados, que los suplementos nutricionales orales son la mejor medida frente a la desnutrición, ya que los parámetros analíticos y antropométricos mejoran de forma favorable; por tanto, es una medida justificada y efectiva.