INTRODUCCIÓN
La vigilancia en salud pública es la base de la acción basada en la evidencia. La vigilancia actual del VIH tiene un papel fundamental en el conocimiento de la epidemiología y de la magnitud de la epidemia. En esencia, es la principal herramienta para planificar las intervenciones, monitorizar el impacto de la respuesta nacional o regional, y abogar por una respuesta más eficaz en el futuro1.
La capacidad de los gobiernos para generar datos de alta calidad, oportunos, confiables y desagregados, que puedan ser empleados en la planificación, son algunos de los Objetivos de Desarrollo Sostenible2. Los datos de salud son la base sobre la cual los gobiernos planifican, presupuestan y actúan, y todos los países acordaron alcanzar los objetivos 90-90-90 para el VIH/Sida, en donde el 90% de las personas con VIH son diagnosticadas, el 90% de las personas diagnosticadas están en tratamiento y el 90% de las personas en tratamiento tienen la carga viral suprimida3. La Organización Mundial de la Salud (OMS) publicó recientemente directrices para monitorizar la prestación de servicios de VIH a nivel individual4. Estas directrices recomiendan el uso de informes electrónicos de casos, monitorizaciones de pacientes y sistemas de estadísticas vitales para generar datos actualizados, los cuales puedan servir para descubrir lagunas en la prestación de servicios que requieran corrección programática4. Cataluña, aunque lejos de llegar a tener una base de datos única donde se pueda seguir al paciente en todos los pasos de la cascada de diagnóstico y tratamiento del VIH, ha realizado un proceso de integración de los sistemas de información y vigilancia epidemiológica, el cual ha permitido generar información estratégica para describir la epidemia, dirigir programas de prevención, de promoción y de investigación, así como ofrecer información para orientar las decisiones de políticas y programas. Para trabajar en esta dirección, en 1994 se creó el Centro de Estudios Epidemiológicos sobre las Infecciones de Transmisión Sexual y Sida de Cataluña (CEEISCAT). Tal como se recoge el Plan de acción frente el VIH y otras ITS 2016-20205, y como órgano técnico asesor del Programa de Prevención, Control y Atención al VIH, las ITS y las Hepatitis Víricas (PCAVIHV) de la Agencia de Salud Pública de Cataluña (ASPC), el CEEISCAT se encarga de recopilar, analizar y difundir los datos de vigilancia sobre la infección por el VIH, así como el resto de infecciones de transmisión sexual (ITS), encargándose del monitoreo y evaluación los indicadores del Plan, siguiendo para ello las directrices internacionales establecidas en la Declaración de Dublín sobre Cooperación para luchar contra el VIH/Sida en Europa6.
El objetivo del presente artículo fue describir los resultados de la monitorización y la evaluación del VIH en Cataluña, a partir de los datos incluidos en el Sistema integrado de Vigilancia Epidemiológica del Sida/VIH e Infecciones de transmisión sexual (ITS) de Cataluña (SIVES) a fecha de 2018.
SUJETOS Y MÉTODOS
Se realizó un análisis descriptivo de los datos de las diferentes fuentes de información del SIVES para identificar:
Características epidemiológicas de los casos notificados según grupo de trasmisión, así como de las personas que accedían al diagnóstico, tratamiento o lograban la supresión viral del VIH.
Conductas que pudieran incrementar o disminuir el riesgo de infección y/o transmisión del VIH en poblaciones clave.
Características epidemiológicas de las personas con nuevo diagnóstico de VIH.
Características epidemiológicas de las personas en seguimiento, con TAR y que hubieran logrado la supresión viral.
El periodo de tiempo se definió a partir de la disponibilidad de los datos de cada una de las fuentes de información que se incluyeron en el análisis. Una descripción completa de los sistemas de información que forman parte de SIVES está disponible en otras publicaciones7.
Este artículo se estructuró de acuerdo a la representación conceptual de la cascada de diagnóstico y tratamiento de VIH, tal y como se describe en las directrices de información estratégica consolidada de la OMS para el VIH4.
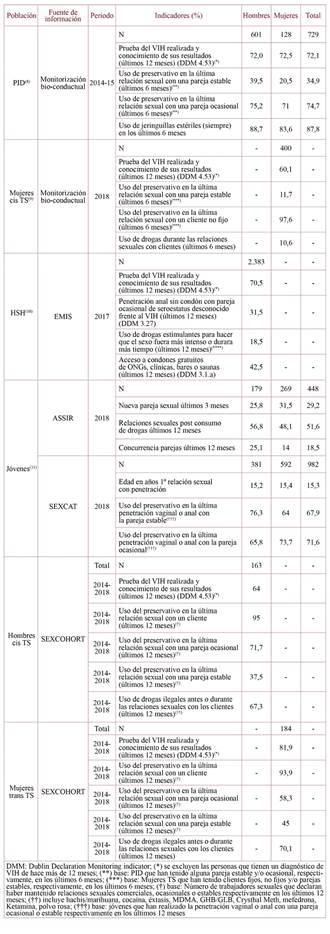
Conductas de riesgo y prevención en poblaciones clave
Los datos de conductas de riesgo y prevención se obtuvieron de diferentes estudios realizados en poblaciones claves y/o vulnerables a la infección por el VIH, que incluía a las personas que se inyectaban drogas (PID), mujeres cisgénero (cis) que ejercían el trabajo sexual (TS), hombres gais, bisexuales y otros hombres que tenían sexo con hombres (HSH), mujeres transgénero (trans), hombres cis que ejercían el TS y jóvenes menores de 25 años. En concreto, se analizaron los datos recogidos en el estudio bio-conductual transversal realizado en 2014-15 en una muestra de PID8, y en el realizado en mujeres cis TS en 20189. En relación a la población de hombres gais, bisexuales y otros HSH) los datos se obtuvieron del estudio EMIS-201710. Los datos de la población de mujeres trans y hombres cis que ejercen el TS se obtuvieron de un estudio que reclutó estos individuos entre 2014 y 2018 en un centro comunitario de Barcelona, donde se cribaron para el VIH y la sífilis (datos no publicados). Finalmente, para la población de jóvenes entre 16 y 25 años se analizaron los datos de dos estudios: el primero, un estudio transversal de monitorización bio-conductual realizado en las unidades de atención a la salud sexual y reproductiva (ASSIRs, por sus siglas en catalán) y en centros de atención a jóvenes en 201811. El segundo, el estudio SexCat (2017-2018), encuesta dirigida a una muestra de 982 adolescentes y jóvenes de entre 14 y 21 años, que participaron en las intervenciones educativas ofrecidas por las entidades que trabajan para dar respuesta al VIH/Sida en Cataluña y que forman parte del Comité 1º de Diciembre (datos no publicados).
De los diferentes estudios mencionados, se calcularon indicadores relacionados con las conductas de riesgo y/o prevención, como la realización de la prueba del VIH, el acceso a preservativos gratuitos, uso de jeringuillas estériles en PID y otros indicadores relacionados con la conducta sexual y el consumo de drogas.
Personas que accedieron a la prueba del VIH
Los datos sobre la realización de la prueba, entre 1995 y 2018, fueron extraídos de la red DEVO, formada por 12 centros comunitarios que ofrecen la prueba del VIH de forma gratuita, voluntaria, anónima y confidencial12 y que ha sido reconocida por la OMS como un ejemplo de buenas prácticas en dos ocasiones13,14. Los centros de la red recogen de forma estandarizada datos anónimos de todas las personas que se realizan la prueba, y el CEEISCAT realiza la monitorización y evaluación del número de pruebas realizadas y del perfil de las personas testadas. Se calculó el número total de personas a quienes se les realizó la prueba y la cantidad de resultados reactivos por grupo de transmisión y región de origen.
Personas diagnosticadas con VIH - vigilancia epidemiológica de los nuevos diagnósticos de VIH
En Cataluña, las funciones de vigilancia epidemiológica de las enfermedades de declaración obligatoria se encuentran centralizadas y coordinadas por la ASPC. Como parte de esta, el CEEISCAT es el órgano referente para desempeñar la vigilancia epidemiológica del VIH-Sida. En cumplimiento del artículo 13 de la Ley 67/2010 (25 Mayo de 2010) del Departamento de Salud de la Generalitat de Catalunya, la notificación del VIH era de carácter voluntario entre 2001 y julio de 2010, y obligatoria y nominal después de 2010 (Decret 67/2010, de 25 de maig, pel qual es regula el sistema de notificació de malalties de declaració obligatòria i brots epidèmics al Departament de Salut). Para este análisis se incluyeron los nuevos diagnósticos de VIH notificados al sistema catalán de vigilancia epidemiológica del VIH-Sida entre 2012 y 2018. Las variables extraídas fueron: fecha de diagnóstico del VIH, edad al diagnóstico de VIH, sexo, país de nacimiento, grupo de transmisión (HSH, hombres heterosexuales, mujeres heterosexuales, PID o desconocido) y si presentaban retraso diagnóstico y/o enfermedad avanzada por VIH (definidas aquí como recuento inferior a 350 y 200 linfocitos CD4/mm3, respectivamente). Se calcularon las tasas de nuevos diagnósticos en Cataluña desagregadas por sexo, y se describió la tendencia del número de nuevos diagnósticos según grupo de transmision a lo largo del periodo. Los denominadores poblacionales utilizados para el cálculo de las tasas se obtuvieron a partir del IDESCAT (Institut d'Estadística de Catalunya), según padrón municipal de habitantes para el dia 1 de enero de cada uno de los años del periodo de estudio16.
Personas en seguimiento, en tratamiento retroviral (TAR) y con carga viral suprimida
Los datos utilizados para estimar la proporción de personas en seguimiento, en TAR y con carga viral suprimida se derivaron de la cohorte PISCIS, estudio prospectivo y multicéntrico que incluye pacientes con VIH en seguimiento clínico, mayores de 16 años y que se visitaron por primera vez en alguno de los centros hospitalarios participantes (16 en Cataluña y 2 de las Islas Baleares) a partir del 1 de enero de 199817. La cohorte contó con 28.747 personas desde 1998, que representaban 212.052 personas por año de seguimiento. En 2018, en la cohorte se estaba siguiendo a 16.624 personas. Para este análisis se utilizaron los datos del total de personas en seguimiento en 2018. De estas, el total en TAR, y de estas últimas, las que habían logrado supresión viral a la fecha de truncamiento del análisis (31 de diciembre de 2018). En cada uno de estos grupos se analizaron las características sociodemográficas (sexo, edad al alta (mediana (rango intercuartílico-RIC)), región de origen), grupo de transmisión, diagnóstico de Sida al alta, diagnóstico tardío, coinfección por el virus de la hepatitis B y C, y mediana de tiempo en años de seguimiento.
Estimación de la cascada de diagnóstico y tratamiento del VIH
Los dos primeros pasos de la cascada (personas viviendo con el VIH en Cataluña y número de personas diagnosticadas -incluyendo la proporción de personas que desconocían su serostatus para el VIH-), se calcularon a partir de los datos del registro de notificación de nuevos diagnósticos de VIH de Cataluña. Las estimaciones de ambos pasos se calcularon usando el modelo del ECDC (HivModellingTool-v1.3.0)18. Los tres últimos pasos de la cascada se calcularon a partir de la cohorte PISCIS. La estimación de las personas en seguimiento se calculó a partir del número total de individuos con nuevo diagnóstico entre 2017-2018 y que continuaban en seguimiento durante 2018. El siguiente paso se estimó a partir de los individuos que iniciaron TAR después de 2017 y que, a finales de 2018, continuaban en seguimiento. Finalmente, las personas con carga viral suprimida se estimaron a partir del número de personas en seguimiento y en TAR que tenían en su última carga viral ≤50 copias/mL. La proporción estimada de cada paso de la cascada se obtuvo utilizando como denominador el número estimado del paso previo.
RESULTADOS
Conductas de riesgo y prevención en poblaciones clave
La tabla 1 muestra los indicadores de conductas de riesgo y prevención para las poblaciones de PID (N=1.458), mujeres cis TS (N=400), HSH (N=2.383), hombres cis TS (N=163), mujeres trans TS (N=896) y jóvenes menores de 25 años (N=184). La proporción de personas que se realizaron la prueba del VIH en los últimos 12 meses y conocía los resultados osciló entre el 60,1% en las mujeres cis TS y el 81,9% en las mujeres trans TS. El uso del preservativo en la última relación sexual con un cliente superó el 90% en las tres poblaciones de TS. En cambio, disminuía al preguntar por la pareja estable. La menor prevalencia de uso del preservativo con pareja estable se observó en mujeres cis TS (11,7%). Respecto a la población joven, el uso del preservativo se situó en torno al 70%, tanto con la pareja estable como con la esporádica. La prevalencia del uso sexualizado de drogas en HSH (últimos 12 meses) fue del 18,5%, y el 51,6% de los jóvenes había tenido relaciones sexuales tras haber consumido drogas. El consumo de drogas antes o durante las relaciones sexuales con clientes (últimos 12 meses) fue del 67,3%, y del 70,1% en hombres cis y mujeres trans TS, respectivamente. El 87,8% de las PID declararon haber usado siempre jeringuillas estériles (últimos 12 meses), y menos de la mitad de los HSH entrevistados (42,5%) afirmó haber recibido preservativos gratuitos en los últimos 12 meses.
Personas que accedieron a la prueba del VIH
Entre 1995 y 2018 se realizaron 125.876 pruebas de VIH en la red DEVO, de las cuales el 2,1% obtuvieron un resultado reactivo. Con la introducción de la prueba rápida a finales de 2006, hubo un incremento del 102,.9% en el número de pruebas realizadas. En 2018, el número de test realizados llegó a los 14.537, de los cuales el 1,3% obtuvo un resultado reactivo. El porcentaje de pruebas reactivas no varió significativamente excepto en los últimos tres años, en los que se observó un descenso. Entre 1995 y 2018, el 77,1% del total de personas a las que se realizó la prueba del VIH en los centros comunitarios y el 90,6% de los casos reactivos fueron hombres. Las personas extranjeras representaban el 45,2% del número total de personas a quienes se realizó la prueba del VIH y el 53,1% del número total de pruebas reactivas. En 2018, la contribución del grupo de HSH al total de las pruebas realizadas y al total de pruebas reactivas fue en aumento, alcanzando el 74,7% y el 83,9%, respectivamente. La figura 1 muestra la evolución del número de pruebas de VIH realizadas en la Red DEVO.
Personas diagnosticadas con VIH - vigilancia epidemiológica de los nuevos diagnósticos de VIH
Para este análisis se incluyeron 4.849 nuevos diagnósticos notificados en Cataluña entre 2012 y 2018. El 86% eran hombres, y entre estos la vía más frecuente de transmisión fue la sexual, con el 65% para los HSH y un 16% para los hombres heterosexuales. El 5% de las transmisiones correspondió a hombres que se inyectaban drogas. En las mujeres, la vía de trasmisión más frecuente fue la sexual (77% de heterosexuales), y un 6% ocurrió en mujeres que se inyectaban drogas. La mediana de edad al diagnóstico fue de 36 años, pero varió según el grupo de transmisión (33 años para los HSH y 39 para los hombres y mujeres heterosexuales). En casi todos los grupos de edad, los HSH concentraron el mayor número de diagnósticos, con un máximo del 66% entre los 25-29 años. Sin embargo, en el grupo de hombres y mujeres heterosexuales los diagnósticos se concentraron entre los mayores de 50 años. Los HSH también fueron el grupo predominante tanto en los nacidos dentro como fuera de España (57% y 55%, respectivamente). Durante el período de estudio no se notificó ningún caso de transmisión vertical. En proporción, el grupo de transmisión predominante, tanto en el diagnóstico tardío (entre 350-200 CD4 cél/mm3) como en la enfermedad avanzada (<200 CD4 cél/mm3) fueron los hombres y mujeres heterosexuales. Por otro lado los HSH presentaron la proporción más elevada de diagnósticos no tardíos (>350 CD4 cél/mm3) (tabla 2).
Tabla 2. Características sociodemográficas y de retraso diagnóstico según grupo de transmisión de los nuevos diagnósticos de infección por el VIH. Cataluña, 2012-2018.

Globalmente, el número de nuevos diagnósticos de VIH por cada 100.000 habitantes presentó una disminución paulatina durante el periodo 2012-2018, pasando de 11,6 casos de VIH por cada 100.000 habitantes en 2012 a 8,1 en 2018, lo que representó una disminución del 43%. Según el sexo, las tasas también disminuyeron un 30% en hombres y un 28% en las mujeres. Se observó que las tasas en hombres siempre son superiores a las de las mujeres, alrededor de 7 veces superiores para todos los años estudiados (Figura 2a).
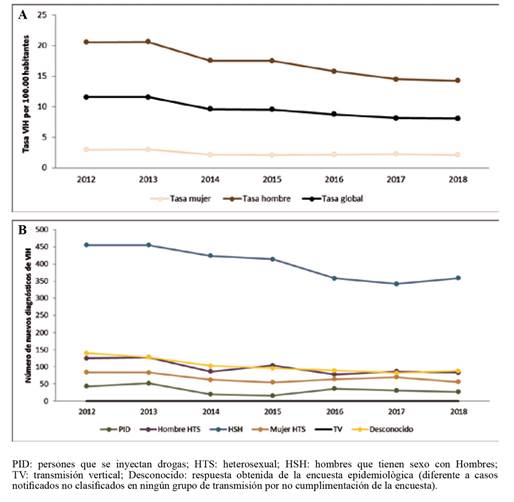
Figura 2. Evolución de la tasa global y por sexo (2A) y del número de nuevos diagnósticos de infección según grupo de transmisión (2B) del VIH en Cataluña 2012-2018.
La tendencia del número de nuevos diagnósticos de VIH en Cataluña, según grupo de transmisión, descendió también en todos los grupos para el período 2012-2018, y especialmente en los PID. En el grupo de HSH, el descenso fue del 33%, siendo del 33% en hombres y mujeres heterosexuales y del 37% en PID (Figura 2b).
Personas en seguimiento por VIH, en TAR y con carga viral suprimida
En 2018, la cohorte PISCIS contaba con 16.624 personas en seguimiento, de las que el 80,3% eran hombres, la mediana de edad era de 36,66 (RIC; 30,53-43,81), el grupo de transmisión más frecuente fue el de HSH (46,7%) seguido del de PID (15,1%), la mayoría de los pacientes incluidos eran de origen español (64,02%), y solo el 31,8% tenían diagnóstico de Sida al alta. La coinfección por el virus de la hepatitis B era del 10,8%, casi la mitad de los coinfectados por el virus de la hepatitis C (18,26%). La media de años seguimiento para 2018 de la cohorte fue de 9,34 años (IC; 0-20,95). Estas características, sociodemográficas y clínicas persistieron en los grupos subsecuentes, tanto de personas en TAR (13.872) como de aquellas que lograron la supresión viral (11.105). Estos dos grupos representaron un 83,45% y un 80,05%, respectivamente, sobre el total de las personas en seguimiento (tabla 3).
Cascada de diagnóstico y tratamiento del VIH
Se estima que en 2018 había 32.429 personas viviendo con el VIH en Cataluña (figura 3), de las cuales el 89% estaban diagnosticadas. El 44% de los diagnósticos eran tardíos. El 83% de las personas diagnosticadas estaban en seguimiento en una unidad especializada, y el 88% de éstas estaban en tratamiento. Finalmente, de todas las personas que vivían con el VIH, el 73% logró la supresión viral. En cuanto a los objetivos 90-90-90 en Cataluña para 2018, un 89% de las personas que vivían con el VIH fueron diagnosticadas, de estas el 88% accedieron al TAR, y de estas últimas el 93% lograron la supresión viral (figura 3).
DISCUSIÓN
Si bien Cataluña no cuenta todavía con una base de datos única que permita el seguimiento de los individuos a lo largo de la cascada de diagnóstico y tratamiento para el VIH, tal como recomiendan las últimas directrices de la OMS4, el SIVES de Cataluña es pionero en Europa en integrar los sistemas de vigilancia formales -como el registro de casos de Sida- con los estudios observacionales diseñados especialmente para monitorizar no sólo la enfermedad, sino también la infección por el VIH, los determinantes de transmisión y evaluar así la respuesta para controlar la epidemia19. Conjuntamente con los sistemas de información suizos, el sistema de monitorización bio-conductual ha sido identificado por el Centro Europeo de Control de Enfermedades (ECDC) como el sistema de información más integrado de larga duración de Europa20. Esto permite que Cataluña sea una de las pocas regiones europeas que puede contribuir en la mayoría de indicadores de la Declaración de Dublín de lucha contra el VIH/Sida en Europa y Asia Central6, y que puede así mismo construir la cascada de diagnóstico y tratamiento para el VIH, dos herramientas imprescindibles para monitorizar el acceso al diagnóstico y tratamiento del VIH y, en general, a la respuesta institucional y comunitaria a la epidemia.
Los estudios de monitorización bio-conductual realizados en Cataluña ponen de relieve la vulnerabilidad de las poblaciones clave frente a la adquisición del VIH, así como otras ITS. Esta vulnerabilidad puede incrementarse debido a factores individuales como el escaso uso del preservativo, especialmente en las relaciones sexuales de HSH con parejas ocasionales (de seroestatus desconocido frente al VIH) o con la pareja estable, tanto hombres cis como mujeres trans TS, o bien por el consumo de drogas asociado a las relaciones sexuales, que aparece de manera transversal en todas las poblaciones con mayor o menor intensidad. Debemos prestar especial atención al uso sexualizado de drogas (chemsex) en la población HSH ya que se aprecia que este es un factor claramente asociado no solo al VIH, sino a otras infecciones como las hepatitis C21. Por otro lado, otros factores a nivel comunitario, social y estructural que pueden facilitar o dificultar la adquisición de conductas de prevención de estas infecciones deben también ser consideradas si queremos que estas tengan un impacto en estas poblaciones, tal y como promueve ONUSIDA al hablar de la Prevención Combinada del VIH22. En este sentido, mejorar el acceso a las medidas de prevención primaria (preservativos, material de inyección estéril), así como al diagnóstico del VIH, serán estrategias claves a tener en cuenta, sin olvidar estrategias que minimicen la discriminación, homofobia o transfobia que sufren ciertas poblaciones y que impacta finalmente en su salud sexual y su bienestar23,24.
La realización de la prueba en el ámbito comunitario juega un papel importante en la mejora del diagnóstico precoz en Cataluña, especialmente entre las poblaciones clave. La monitorización y evaluación de estos datos es una importante fuente estratégica de información, y sería importante que estuviera incluida en el sistema de vigilancia del VIH.
Las tasas de nuevos diagnósticos de VIH en Cataluña continúan siendo superiores a la media europea (8,1 y 6,2 nuevos diagnósticos por cada 100.000 habitantes, respectivamente, para 2017) y similar a la media española para el mismo año (8,8)25,26. En la misma línea, igual que en Cataluña, el grupo de transmisión más frecuente en Europa es el de los HSH, que también son más jóvenes al diagnóstico y presentan menor porcentaje de diagnóstico tardío que el resto de grupos. Mientras que en las PID se observa una importante disminución del número de nuevos diagnósticos de VIH a lo largo del periodo, el descenso que se percibe en el número de nuevos diagnósticos en los grupos de hombres y mujeres heterosexuales es inferior25.
Casi dos terceras partes de las personas (73%) que viven con el VIH en Cataluña logran la supresión viral para 2018. Esto indica que Cataluña está muy cerca de alcanzar los objetivos 90-90-90 (89-88-93 a fecha del estudio), y que obtiene resultados similares a los del resto de países de la Unión Europea, que para 2017 lograron un 87-91-93, con un porcentaje de personas con supresión viral entre las que viven con VIH del 74%6. Sin embargo, los porcentajes de la cascada de atención del VIH en Cataluña, al igual que los de la cascada a nivel estatal (86,2%-93,4%-90,4%)27, se ubican lejos de países como el Reino Unido, Portugal o Suecia, que ya han logrado superar todos los objetivos. Al comparar la cascada actual con estimaciones locales previas28,29, se observa una importante disminución del porcentaje de personas que desconocen su estado serológico. Esto puede explicarse por el hecho que a pesar que la epidemia del VIH en Cataluña está impulsada en gran medida por los HSH, hay una intensificación del cribado del VIH en este grupo, especialmente en centros comunitarios, permitiendo así el diagnóstico precoz y el acceso a subpoblaciones de este grupo de difícil acceso, como es el de HSH que ejercen el trabajo sexual30. Los pasos subsiguientes de la cascada (personas en tratamiento y en supresión viral), también mejoran al compararlas con las estimaciones previas locales28,29, indicando que un individuo, una vez está dentro del sistema sanitario, presenta altas probabilidades de acceder al TAR y lograr la supresión viral.
El presente artículo presenta diversas limitaciones. Se destaca que los datos presentados provienen de diferentes fuentes de información con diferentes metodologías y periodos, lo que dificulta la generalización de los resultados. La información disponible es parcial y no es representativa de las diferentes poblaciones incluidas, además de haberse incluido datos provenientes de estudios todavía no publicados. Aun así, las fuentes de información disponibles permiten obtener una fotografía del estado actual de la epidemia en Cataluña, así como la evolución de las personas que viven con el VIH a lo largo de la cascada de diagnóstico y tratamiento para la enfermedad.
Los objetivos de desarrollo sostenible proponen que en 2020 el 90% de las personas con VIH estén diagnosticadas, el 90% de las personas diagnosticadas estén en tratamiento y el 90% de las personas en tratamiento tengan la carga viral suprimida3. Actualmente, en Cataluña se estima que el 11% de las personas con infección por el VIH desconocen su estado serológico, el 88% están en tratamiento y el 93% tienen la carga viral suprimida. Si bien estos resultados se acercan al 90%, todavía no se ha llegado al objetivo, por lo que es necesario seguir trabajando en la respuesta a la epidemia local.
En conclusión, actualmente sería importante, desde una perspectiva de salud pública, la integración de diferentes fuentes de información estratégica, que incluyeran no solamente los sistemas de vigilancia formales sino también otras fuentes de información, como son los estudios observacionales. Se monitorizaría así adecuadamente la epidemia del VIH en Cataluña y se evaluaría la respuesta a la misma, identificando poblaciones claves y determinantes para adquirir el VIH, así como las barreras a las que se enfrentan las personas con la infección para lograr la supresión viral. El SIVES, como sistema integrado de diferentes fuentes de información, permite el seguimiento y la evaluación de los indicadores que recoge el Plan de acción de Cataluña5, los cuales están alineados con los propuestos en la Declaración de Dublín sobre Cooperación para luchar contra el VIH/Sida en Europa6.