INTRODUCCIÓN
El consumo de medicamentos en las sociedades desarrolladas supone un elevado coste económico y además hay que tener en cuenta los posibles problemas de seguridad que conlleva para la población1,2. En España, en el año 2016, el gasto farmacéutico generado por la facturación de 901 millones de recetas médicas del Sistema Nacional de Salud en las oficinas de farmacia y con cargo a fondos públicos fue de 9.912 millones de euros3. Este elevado montante económico supone que el control del gasto farmacéutico sea una de las principales preocupaciones de los gestores de las administraciones sanitarias de los países occidentales. Además, la naturaleza pública de la cobertura sanitaria en nuestro país hace que el interés económico derivado de esta actividad trascienda el ámbito sanitario, para afectar a toda la sociedad en su conjunto, puesto que puede poner en riesgo la viabilidad de nuestro propio Sistema Sanitario. Pero además, dada la masiva exposición de la población a los medicamentos, los riesgos asociados a su consumo adquieren una enorme relevancia desde la perspectiva de la salud pública, en numerosas ocasiones, mayor a la de muchas afecciones de alta prevalencia4,5,6.
Los factores determinantes del incremento del gasto farmacéutico pueden ser de 2 tipos; por una parte, el aumento de la prescripción (cantidad) y por otra, el cambio en los perfiles de prescripción (calidad), debido a la modificación de los hábitos de prescripción según las recomendaciones recogidas en las nuevas publicaciones y las Guías de Práctica Clínica hacia fármacos más novedosos y generalmente más caros, todo ello sin que se ofrezcan en ocasiones mejoras desde el punto de vista terapéutico7,8.
El estudio meramente descriptivo del consumo farmacéutico se revela insuficiente en muchas ocasiones a la hora de poder obtener conclusiones de cierto alcance9. Es más útil evaluar la calidad del consumo de medicamentos, con el fin de ir más lejos en la interpretación de la información obtenida; y esta evaluación implica el establecimiento de estándares de referencia cuya consecución proporciona una medida de la calidad de la prescripción10,11.
Los indicadores de calidad aportan información útil para el médico como retroalimentación de su actividad, sirven para la evaluación cualitativa de los procesos asistenciales y con frecuencia la propia Administración los utiliza como estrategia de gestión, ya que se vinculan a una incentivación económica o de otra índole, para los profesionales12,13.
En el concepto de calidad de la prescripción se valoran aspectos sanitarios y sociales; también se incluye la adecuación del medicamento prescrito y su dosis a la indicación terapéutica correspondiente, determinada por el correcto diagnóstico del problema de salud que presenta el paciente y para el que existe un tratamiento efectivo14. Por tanto, la calidad de la prescripción implica tres aspectos complementarios: calidad del diagnóstico, calidad de la prescripción farmacológica y adecuación del medicamento a la indicación autorizada.
Precisamente el objetivo de este estudio fue evaluar la calidad de la prescripción de los médicos de familia de un área sanitaria y su relación con los factores que determinan el gasto farmacéutico en atención primaria.
MATERIAL Y MÉTODOS
Estudio descriptivo retrospectivo de las tasas de gasto farmacéutico generado por la recetas prescritas por los 200 médicos de familia de las 23 Unidades de Atención Primaria de la Comarca Araba de Osakidetza y dispensadas por las oficinas de farmacia del País Vasco durante los años 2009-2016. No se incluyeron por tanto las de los facultativos del ámbito de la atención especializada (hospitalaria) ni del ámbito privado ni tampoco las dispensaciones sin receta.
Los datos se extrajeron a partir del Sistema de Información de la Dirección de Farmacia que procesa las recetas facturadas por las oficinas de farmacia al Departamento de Salud del Gobierno Vasco.
La población media de la Comarca Araba a lo largo del periodo de estudio fue de 304.104 personas (24,43% pensionistas).
Las variables analizadas fueron de dos tipos, cuantitativas y cualitativas:
- Indicadores cuantitativos de prescripción. El consumo de medicamentos se mide en gasto, número de envases y precio medio por envase y a nivel de subgrupos terapéuticos en Dosis-Diarias-Definidas (DDD) y en Dosis-Diarias-Definidas por 1.000 habitantes y día (DHD).
-
- Indicadores cualitativos de prescripción15:
Porcentaje de envases de equivalentes farmacéuticos genéricos (EFG) respecto al total de la prescripción.
Porcentaje de envases prescritos por principio activo o DOE (Denominación Oficial Española) respecto al total de la prescripción.
Prescripción de antibióticos: DHD de antibióticos sistémicos, porcentaje de DDD de antibióticos de primer nivel respecto al total y DHD de antibióticos de tercer nivel.
Porcentaje de envases de nuevos principios activos (novedades) que no aportan mejoras terapéuticas respecto al total de la prescripción.
Porcentaje de DDD de ibuprofeno y naproxeno respecto al total de antiinflamatorios no esteroideos (AINE).
Porcentaje de envases de la Guía Farmacoterapéutica de Atención Primaria de Osakidetza respecto al total de la prescripción.
Porcentaje de DDD de inhibidores del enzima convertidor de angiotensina (IECA) respecto a IECA+ARA II (antagonistas de los receptores de la angiotensina II) + inhibidores de la renina.
Prescripción de antiulcerosos inhibidores de la bomba de protones (IBP): DHD antiulcerosos y porcentaje de DDD omeprazol respecto al total de antiulcerosos.
Porcentaje de envases de alendronato-risedronato respecto al total de fármacos para osteoporosis.
Porcentaje de DDD de fluoxetina-paroxetina-sertralina-citalopram respecto al total de antidepresivos.
Porcentaje de DDD de simvastatina-atorvastatina respecto al total de estatinas.
Índice de Calidad de la Prescripción (ICP); la máxima puntuación alcanzable es 23,6.
-
- Las variables cualitativas de los facultativos fueron las siguientes:
Ámbito geográfico: Unidad de Atención Primaria de zona rural o urbana.
Tutoría docente de médicos internos residentes (MIR): sí/no.
Estabilidad en la plaza médica: fijos/no fijos.
Edad de los facultativos-as (mayores de 50 años): sí/no.
Antigüedad en la plaza médica (más de 1 año en el mismo cupo médico): sí/no.
Facultativos hiperprescriptores (con gasto farmacéutico por persona superior al percentil 75 del gasto por persona de los facultativos/as de la Comarca Araba): sí/no.
El gasto farmacéutico para cada medicamento se cuantificó como precio de venta al público (euros) descontando la aportación de los usuarios. Tanto la DHD como el gasto por habitante y año se estandarizaron por el método indirecto.
Para el análisis estadístico, se elaboraron modelos de predicción utilizando las técnicas de regresión lineal y regresión logística binaria, tomando como referencia los estudios de correlación entre las distintas variables.
Todos los análisis se efectuaron mediante el programa informático IBM SPSS v23®.
Este estudio de investigación recibió la aprobación por parte del Comité Ético de Investigación Clínica del Hospital Universitario Araba de Osakidetza. Todos los datos utilizados en el estudio fueron disociados para mantener el anonimato de los facultativos.
RESULTADOS
El gasto farmacéutico generado por las prescripciones de los médicos de familia de la Comarca Araba fue de 43.438.240 euros anuales de media, con un incremento del 12,45% en los 8 años de estudio. Asimismo el número total de envases prescritos fue de 3.968.530 al año de media, con un incremento del 8,93%. Sin embargo, el precio medio por envase pasó de 13,33 euros en el año 2009 a 12,34 euros en 2016 (reducción del 8,02%).
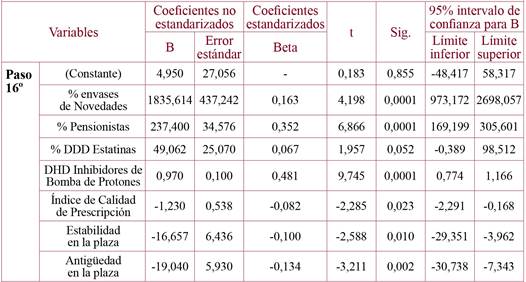
Como se observa en la tabla 1, que detalla el modelo de predicción obtenido para la variable “Gasto farmacéutico por persona (Tarjeta Individual Sanitaria-TIS)” utilizando la técnica de regresión lineal (método Wald hacia atrás), el gasto por persona de la prescripción médica dependió en orden decreciente de las siguientes variables: “Porcentaje de envases de novedades”, “Porcentaje de pensionistas”, “Porcentaje DDD estatinas” y “DHD de IBP”. De todas ellas, la variable más influyente fue el Porcentaje de envases de novedades, presentando un coeficiente no estandarizado B con un valor de 1.835,61 mientras que para el “Porcentaje de pensionistas” el valor de este coeficiente se redujo a 237,40.
Tabla 1. Modelo de predicción de la variable “Gasto farmacéutico por persona (TIS)” mediante la técnica de regresión lineal (método Wald hacia atrás).
TIS: Tarjeta Individual Sanitaria; Sig: Significación estadística.
Asimismo existían otros factores que contribuyeron a un menor gasto farmacéutico por persona como fueron: una mayor “Antigüedad en la plaza” y una mayor “Estabilidad” (cuyos valores del coeficiente no estandarizado B son similares) y en tercer lugar se encuentra el ICP.
En la tabla 2, que detalla el modelo de predicción obtenido para la variable “Gasto farmacéutico por pensionista” utilizando la técnica de regresión lineal (método Wald hacia atrás), se aprecia que el gasto por pensionista de la prescripción médica en Atención Primaria de Álava dependió en orden decreciente de las mismas variables que en el gasto por persona: “Porcentaje de envases de novedades”, “Porcentaje DDD estatinas” y “DHD IBP”.
Tabla 2. Modelo de predicción de la variable “Gasto farmacéutico por pensionista” mediante la técnica de regresión lineal (método Wald hacia atrás).

Sig: Significación estadística.
Al igual que se observó en el gasto farmacéutico por persona, la variable más influyente en el gasto por pensionista fue un mayor “Porcentaje de envases de novedades”, presentando su coeficiente no estandarizado B un valor de 7.988,91 mientras que para el “Porcentaje DDD estatinas” el valor de este coeficiente se redujo a 264,59.
Por el contrario, otros factores que contribuyeron a un menor gasto en este grupo de población pensionista fueron en primer lugar y de forma destacada el mayor “Porcentaje de pensionistas”, seguido por una mayor “Estabilidad laboral” y mayor “Antigüedad en la plaza médica”.
En la tabla 3 se detalla el modelo de predicción obtenido para la variable “Gasto farmacéutico por activo” utilizando la técnica de regresión lineal (método Wald hacia atrás), el gasto farmacéutico en la población de activos en la Comarca Araba dependió principalmente del “Porcentaje de novedades”, que presentó un coeficiente no estandarizado B de 850,94. Este factor influyó notablemente respecto a las otras variables que influyeron de forma moderada, como el “Porcentaje DDD estatinas” y “DHD antibióticos”.
Tabla 3. Modelo de predicción de la variable “Gasto farmacéutico por activo” mediante la técnica de regresión lineal (método Wald hacia atrás).

Sig: Significación estadística.
De forma inversa, los factores que contribuyen a un menor gasto en este grupo de población fueron la “Antigüedad en la plaza médica” y la “Estabilidad laboral”. Esto significa que los médicos con plaza fija y con mayor antigüedad generaron un menor gasto farmacéutico en la atención a la población de activos.
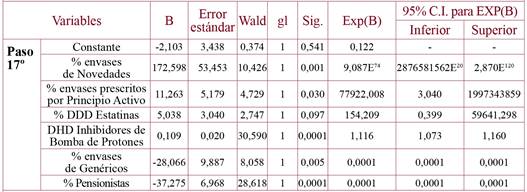
En la tabla 4 figuran los resultados del modelo de predicción de la variable dependiente “Facultativos-as hiperprescriptores en población total” mediante la técnica de regresión logística binaria; de esta forma, que los facultativos se clasificaran como hiperprescriptores en la población total dependió predominantemente del “Porcentaje de pensionistas existente” en su cupo médico (coeficiente no estandarizado B de 38,13) y en menor proporción del “Porcentaje de IECA” y del “Porcentaje de AINE”.
Tabla 4. Modelo de predicción de la variable dependiente “Facultativos-as hiperprescriptores en población total” mediante la técnica de regresión logística binaria.

gl: grados de libertad; Sig: Significación estadística; Exp(B): Exponente (B) de la ecuación.
El resto de las variables analizadas no influyeron en el hecho de que los facultativos generasen mayor gasto farmacéutico en la población total.
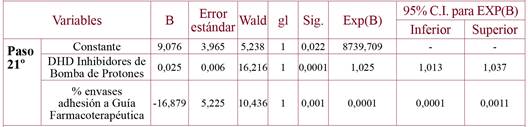
La tabla 5 recoge los resultados del modelo de predicción de la variable dependiente “Facultativos-as hiperprescriptores en pensionistas” mediante la técnica de regresión logística binaria, y las variables que repercutieron en el hecho de pertenecer al grupo de facultativos con mayor gasto farmacéutico en pensionistas fueron principalmente el “Porcentaje de novedades”, seguida del “Porcentaje de prescripción por principio activo”. Otra variable que influyó en menor intensidad fue el “Porcentaje DDD de estatinas”.
Tabla 5. Modelo de predicción de la variable dependiente “Facultativos-as hiperprescriptores en población de pensionistas” mediante la técnica de regresión logística binaria.
gl: grados de libertad; Sig: Significación estadística; Exp(B): Exponente (B) de la ecuación.
Como se observa en la tabla 6, que recoge el modelo de predicción de la variable dependiente “Facultativos-as hiperprescriptores en la población de activos” mediante la técnica de regresión logística binaria, existió una influencia de un mayor valor de la variable “DHD de IBP” con el hecho de pertenecer a este grupo de facultativos.
DISCUSIÓN
El modelo de predicción de la variable “Gasto farmacéutico por persona” elaborado mediante la técnica de regresión lineal mostró una influencia positiva (mayor gasto) de las variables “Uso de novedades”, “Proporción de pensionistas”, “Uso de estatinas de primer nivel”, y “Uso de antiulcerosos IBP”. Por el contrario, las variables que contribuyeron a un menor gasto farmacéutico fueron “Antigüedad en la plaza médica”, “Estabilidad laboral” e “Indice de Calidad de Prescripción”.
En estudios previos se han identificado distintas variables que influyen en el gasto farmacéutico en atención primaria; basicamente se pueden diferenciar en variables sociodemográficas (presión asistencial, envejecimiento, tasa de defunciones, distancia a la capital, frecuentación o municipio urbano) y características propias del prescriptor (edad, nivel de formación específico, especialidad, propiedad de la plaza o nivel de antigüedad en la misma)16,17. Asimismo el mayor tamaño del cupo asignado al facultativo se relaciona con un mayor gasto farmacéutico18.
El modelo de predicción de la variable “Gasto farmacéutico por pensionista” elaborado mediante la técnica de regresión lineal mostró una influencia positiva (mayor gasto) de las variables “Uso de novedades”, “Uso de estatinas de primer nivel”, y “Uso de antiulcerosos IBP”. Por el contrario, las variables que contribuyeron a un menor gasto farmacéutico fueron mayor “Porcentaje de pensionistas”, mayor “Estabilidad” y más “Antigüedad en la plaza médica”. Todo ello indica que los médicos con un mayor porcentaje de pensionistas en su cupo tienden a gastar menos por pensionista.
La mayoría de las publicaciones coinciden en que la frecuentación y el porcentaje de pensionistas del cupo guardan una estrecha correlación con el gasto farmacéutico por habitante12,19,20. El porcentaje de pensionistas en el cupo es una variable que aporta un ajuste adicional sobre el gasto por persona y médico, y cuya significación en el modelo indica la importancia de que las políticas orientadas a la prescripción racional, estén más dirigidas a facultativos con mayor porcentaje de pensionistas en el cupo21,22.
El modelo de predicción de la variable “Gasto farmacéutico por activo” elaborado mediante la técnica de regresión lineal mostró una influencia positiva (mayor gasto) de las variables “Uso de novedades”, “Uso de estatinas de primer nivel”, “Prescripción de antibióticos y de antiulcerosos IBP”. Por el contrario, las variables que contribuyeron a un mayor ahorro fueron más “Antigüedad en la plaza médica” y mayor “Estabilidad laboral”.
El modelo de predicción de la variable dependiente “Médicos hiperprescriptores en población total” realizado mediante la técnica de regresión logística binaria mostró que el perfil del médico hiperprescriptor (con gasto/TIS superior al percentil 75) es principalmente el de un facultativo que tiene a su cargo a un elevado “Porcentaje de pensionistas”, receta una cantidad elevada de IECA, tiene un elevado “Uso de AINE de primer nivel” en su prescripción e igualmente tiene un elevado “Uso de antiulcerosos IBP”.
El modelo de predicción de la variable dependiente “Médicos hiperprescriptores en pensionistas” realizado mediante la técnica de regresión logística binaria mostró que el perfil del médico con mayor gasto en pensionistas (con gasto/TIS pensionista superior al percentil 75) es principalmente el de un/a facultativo/a que prescribe un importante “Uso de novedades y de estatinas de primer nivel”, así como un elevado “Uso de antiulcerosos IBP”.
El modelo de predicción de la variable dependiente “Médicos hiperprescriptores en activos” realizado mediante la técnica de regresión logística binaria mostró que el perfil del médico que genera mayor gasto en activos (con gasto/TIS activo superior al percentil 75) es principalmente el de un/a facultativo/a que prescribe una elevada cantidad de “antiulcerosos IBP”.
En otros estudios también se concluye que existe una relación directa entre el ICP y la calidad de la atención clínica12,23. La introducción de las variables edad, formación y sexo conllevaron un aumento del coeficiente de correlación. Asimismo parece que el coste farmacéutico es menor (por persona y por receta) entre los médicos que más cumplen los indicadores de calidad, un hallazgo concordante con los de otras publicaciones24,25,26.
De cualquier manera, el paradigma que se debe adoptar en torno a los indicadores de calidad de la prescripción farmacéutica es asumir que no deben ser herramientas para controlar lo que prescribe el médico, ni instrumentos cuyo fin último tenga que ser el control del gasto en medicamentos27. Este tipo de indicadores deberían ser elementos que ayudasen al clínico a lograr una prescripción farmacéutica de calidad, que maximice el binomio beneficio/riesgo en la práctica médica, minimice los posibles efectos adversos y respete la conveniencia y la comodidad del paciente y, todo ello, con el menor consumo de recursos posible26,28.
Señalar pues, que más allá del precio de los medicamentos, la atención del Sistema Nacional de Salud debería enfocarse hacia la intervención en otros aspectos, como son4,6:
- Las cantidades de medicamentos dispensados.
- La calidad y adecuación de los tratamientos, tanto por defecto como por exceso.
- Los costes derivados del fracaso terapéutico (medicación errónea, insuficiente cumplimiento terapéutico, prolongación inapropiada del tratamiento, etc.).
- Los efectos adversos que pueden producir los nuevos medicamentos.
Y finalmente, teniendo en cuenta los factores más influyentes en el gasto farmacéutico, se podría conseguir una optimización del mismo desarrollando acciones que incidan en el sentido de recomendar la realización de prescripciones de acuerdo a los criterios de calidad y eficiencia2,14,22,29,30.
Limitaciones
La fuente de información que se ha utilizado incluye solo los medicamentos dispensados en las oficinas de farmacia mediante recetas de los facultativos de Osakidetza, no teniéndose en cuenta las dispensaciones sin receta, ni las de mutualidades de tipo privado. Además, los resultados se refieren a la facturación de recetas, pero se desconoce el consumo real o la adherencia terapéutica de los pacientes. Tampoco se hace un análisis de indicación-prescripción que podría dar una visión más correcta de la calidad de la prescripción o los resultados obtenidos en el estado de salud de la población atendida.
A modo de conclusión, se puede indicar que existe una correlación estadísticamente significativa entre los médicos que generan un menor gasto farmacéutico y presentan mayor calidad de prescripción. Los factores que más influyen en el gasto farmacéutico son el elevado porcentaje de pensionistas en el cupo médico, el uso de medicamentos novedosos que no aportan mejoras terapéuticas y la prescripción de estatinas y de antiulcerosos inhibidores de la bomba de protones.
Estos resultados pueden ayudar a gestionar mejor el presupuesto farmacéutico en atención primaria y priorizar acciones de mejora entre los facultativos de medicina familiar y comunitaria.