INTRODUCCIÓN
En diciembre de 2019 se informó sobre la existencia de casos de neumonía inexplicable en Wuhan, China. El patógeno, un nuevo coronavirus llamado coronavirus del síndrome respiratorio agudo grave tipo 2 (SARS-CoV-2), se aisló de muestras del tracto respiratorio inferior de pacientes infectados y la enfermedad resultante se denominó enfermedad por coronavirus 2019 (COVID-19).
En febrero, la COVID-19 se extendió rápidamente por toda China y el resto del mundo. El 11 de marzo la Organización Mundial de la Salud declaró la pandemia a nivel mundial.
Los datos analizados en China, Italia y España evidencian que hay diferencias significativas en la susceptibilidad al contagio y la gravedad en el desarrollo de esta enfermedad entre los niños y los adultos:
En China, una revisión de 72 314 casos por el Chinese Center for Disease Control and Prevention mostró que menos del 1% de los casos fueron en niños menores de diez años de edad1.
En Corea, solo el 0,7% de los casos ocurrieron en niños menores de nueve años.
En Italia, solo el 1,2 % de los casos de COVID-19 ocurrieron en menores de 18 años.
En España, con fecha de 21 de mayo de 2020, la Red Nacional de Vigilancia Epidemiológica (RENAVE) notificó 1399 niños menores de 15 años (0,6% del total de casos) con reacción en cadena de la polimerasa (PCR) positiva2.
Hasta un 4% de casos pediátricos confirmados virológicamente tenían infección asintomática3,4 y pueden desempeñar un papel importante en la transmisión viral en la comunidad. Los datos disponibles sugieren que los niños pueden tener una mayor afectación del tracto respiratorio superior (incluido el transporte nasofaríngeo), en lugar de una afectación del tracto respiratorio inferior. También hay evidencia de excreción fecal del virus en las heces durante varias semanas después del diagnóstico.
El curso de la infección en Pediatría suele ser leve o moderado5,6 7, al igual que hay otras enfermedades infecciosas virales que son menos graves en los niños8; hay hipótesis que aluden a que el desarrollo, distribución y función de la enzima convertidora de la angiotensina 2 (ACE2) (puerta de entrada del virus a la célula huésped) en niños pueden ser diferentes de los de los adultos9.
No obstante, hay un número pequeño de casos pediátricos que precisaron ingreso en unidades de cuidados intensivos (UCI):
En Lombardía, de una serie retrospectiva de casos que involucró a 1591 pacientes críticos, ingresados del 20 de febrero al 18 de marzo de 2020, solo cuatro fueron menores de 20 años. Ninguno de esos adolescentes murió y tampoco tenían comorbilidades significativas. Dos de ellos precisaron ventilación mecánica10.
En Reino Unido y EE. UU. se están dando casos de un estado inflamatorio multisistémico que superpone características del síndrome de shock tóxico y enfermedad de Kawasaki atípica11.
En España (informe RENAVE del 21/05/20), los porcentajes de ingreso en UCI varían según el rango de edad:
En EE. UU. los datos de los Centros para el Control y Prevención de Enfermedades (CDC), en su boletín semanal del 10 de abril de 202012, mostraban que los niños presentan menos disnea, cefalea y mialgias que los adultos y tienen una incidencia similar de síntomas gastrointestinales y mayor tasa de sobreinfección bacteriana.
Además, parece que el SARS-CoV-2 también puede producir alteraciones cutáneas, al igual que otros virus comunes. Las primeras descripciones clínicas de COVID-19 en China son escasas con respecto a la afectación de la piel. En una cohorte de 1099 pacientes confirmados con COVID-19, solo dos presentaron "erupción cutánea", sin más descripción13.
En Lombardía, los dermatólogos analizaron estas manifestaciones en pacientes con COVID-19 y se vio la existencia de rash, exantemas y lesiones cutáneas hasta en el 20% de los infectados. El primer caso fue reportado en esa región el 29/03/20, cinco semanas después de notificarse el primer enfermo con COVID-1914. Se recopilaron datos de 88 pacientes con COVID-19 que no habían tomado medicación en los 15 días previos y se obtuvieron los siguientes resultados: desarrollaron manifestaciones cutáneas 18 de ellos (20,4%); ocho presentaron afectación en piel al inicio y los restantes después de la hospitalización; las manifestaciones cutáneas fueron: erupción eritematosa (14 pacientes), urticaria generalizada (tres pacientes) y vesículas parecidas a la varicela (un paciente).
Según otras publicaciones las lesiones observadas en Italia y España15,16 17 eran principalmente de cinco tipos:
Urticaria.
Livedo reticular (en miembros y unilateral).
Vesículas semejante a la varicela, de base eritematosa.
Petequias y erupciones maculopapulares.
Isquemia acral.
Tras ese primer caso publicado se comunicaron en Italia manifestaciones cutáneas con unas características peculiares en población pediátrica asintomática. Ocurrían en niños y adolescentes, sin otro tipo de alteraciones, y afectaban principalmente a los pies y, a veces, a las manos18,19. El común denominador era la aparición de microtrombos e isquemia de los vasos periféricos. Se observan con alta frecuencia, siendo un fenómeno que era relativamente raro en la era pre-COVID. Sus características principales son:
Estas lesiones son dolorosas, rojas o a veces negruzcas.
Pueden ser redondeadas, de unos pocos milímetros, múltiples o extenderse a todo un dedo, generalmente con una clara demarcación a nivel metatarsofalángico.
Usualmente afectan a tres dedos, a menudo separados por otros no afectados.
Inicialmente tienen un color rojo violáceo o azulado; pueden volverse bullosas o tener costras negruzcas.
Tienen un curso bastante duradero, incluso durante dos semanas.
Se asocian varios casos dentro de los convivientes o grupo familiar.
En Francia, dentro del mismo periodo de tiempo, también se publica la aparición de lesiones maculopapulares, purpúricas o vesiculosas de los dedos de ambos pies con dolor y ardor20. Desafortunadamente, debido a un número limitado de kits diagnósticos para COVID-19 no se les pudo evaluar. Parece afectar más a pacientes jóvenes sin cuadro respiratorio y en algunos casos la biopsia de piel confirma la vasculitis.
En España, también han sido descritos cuadros tipo perniosis en los niños21,22.
CASOS CLÍNICOS
Se presentan 3 casos clínicos vistos en consulta de Pediatría de Atención Primaria, en la zona básica de salud de la Corredoria, que atiende a casi 3500 niños y niñas. Los casos se agruparon en la tercera semana de abril, cuando la tasa de incidencia acumulada en la Comunidad de Asturias era de 79,6 casos/100 000 habitantes y se llevaba un mes de confinamiento en domicilio.
Los 3 pacientes desarrollaron las típicas lesiones, atribuidas al SARS-CoV-2, en partes acras, de color violáceo sin participación de clínica respiratoria, digestiva o cuadro febril acompañante. Ninguno tenía antecedentes personales de interés.
En todos los casos se realizó determinación de anticuerpos neutralizantes (IgG e IgM) contra SARS-CoV-2 en suero de sangre venosa. La técnica empleada fue inmunocromatografía y se llevó a cabo en el laboratorio de virología del Hospital Universitario Central de Asturias.
Caso 1. Varón de 12 años
-
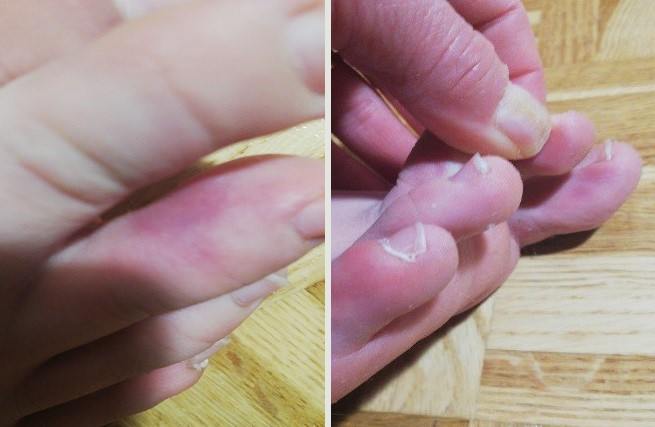
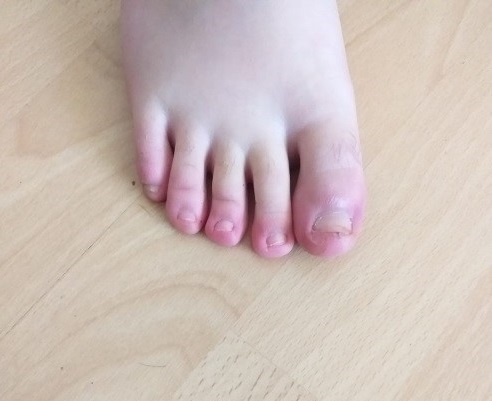
Cuadro clínico: astenia y cefalea de unos seis días de evolución; consulta por la aparición de lesiones maculares rojo-violáceas en dedos de ambos pies con dolor local. No hay otra sintomatología asociada (Fig. 1-2 y Fig. 3).
Pruebas diagnósticas: PCR para SARS-CoV-2 indetectable; también se pasó una batería de PCR a otros virus sin identificarse alguno; IgM e IgG por inmunocromatografía negativas; hemograma y coagulación sin alteraciones.
Contexto epidémico familiar: familia asintomática.
-
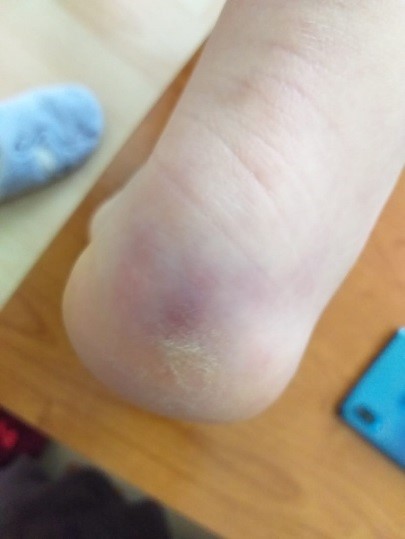
Evolución: tras dos semanas persisten mínimas lesiones residuales en los dedos (Fig. 4-5), pero la familia comenta que ahora tiene frialdad distal llamativa en extremidades, en ocasiones acrocianosis y livedo reticular en manos.
Caso 2. Varón de 12 años
-
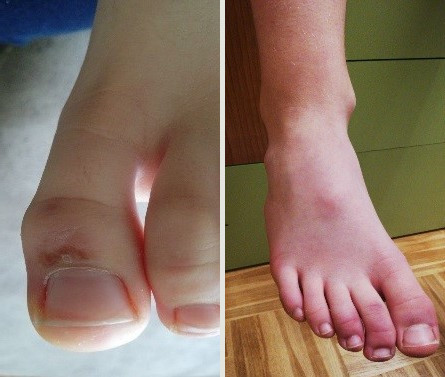
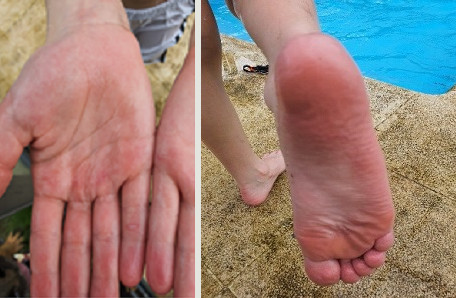
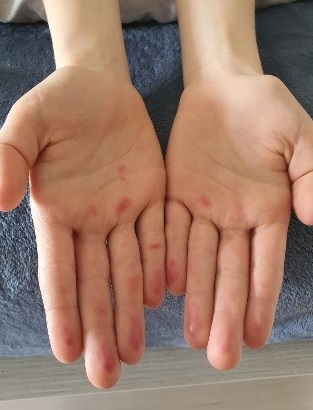
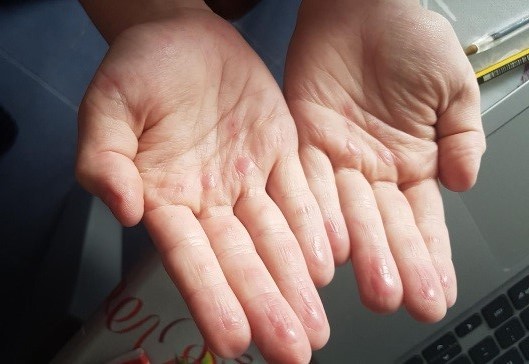
Cuadro clínico: la familia consulta por la aparición de eritema palmoplantar inespecífico que no ocasiona molestias al niño y sin otros síntomas acompañantes (Fig. 6-7). A las 24 horas aparecen máculas en las manos, de bordes definidos, rojo-violáceas y dolorosas (Fig. 8).
Pruebas diagnósticas: PCR para SARS-CoV-2 indetectable; IgM e IgG por inmunocromatografía negativas; hemograma y coagulación sin alteraciones.
Contexto epidémico familiar: un hermano de 14 años desarrolló lesiones semejantes a los 4 días. El padre en días posteriores inició diarrea leve. La PCR y los test rápidos en ambos para SARS-CoV-2 fueron negativos.
-
Evolución: a los siete días se observa mejoría (Fig. 9) y a las dos semanas hay una resolución completa del cuadro.
Caso 3. Mujer de 18 años
-
Cuadro clínico: aparición súbita de lesión violácea muy dolorosa en el pie izquierdo, sin traumatismo desencadenante y sin otra clínica asociada (Fig. 10)
Pruebas diagnósticas: IgM e IgG por inmunocromatografía negativas; Hemograma y coagulación sin alteraciones.
Contexto epidémico familiar: la madre padece un cuadro respiratorio de 3 semanas de evolución, pero sin pruebas diagnósticas. El hermano tiene un cuadro respiratorio de 15 días de evolución, en seguimiento en nuestra consulta, con PCR en orofaringe indetectable y test rápido de anticuerpos (IgG e IgM) negativo.
-
Evolución: tras tres semanas se resuelven las lesiones iniciales. Tiene frialdad distal llamativa en extremidades inferiores y en ocasiones acrocianosis (Fig. 11).
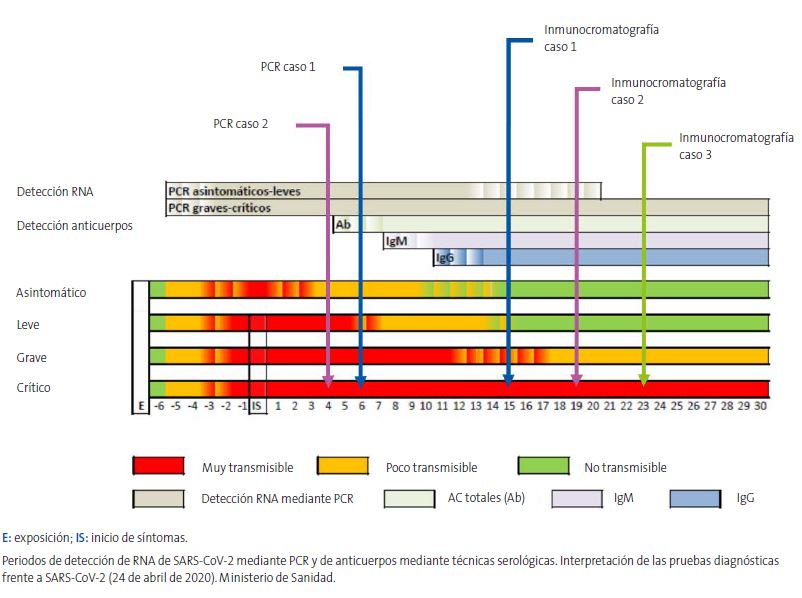
La cronología de las pruebas diagnósticas realizadas en los tres casos se muestra en la Fig. 12.
Periodos de detección de RNA de SARS-CoV-2 mediante PCR y de anticuerpos mediante técnicas serológicas. Interpretación de las pruebas diagnósticas frente a SARS-CoV-2 (24 de abril de 2020). Ministerio de Sanidad.
DISCUSIÓN
Debido a la situación de emergencia, en los casos publicados de manifestaciones clínicas de la COVID-19, no siempre se aportan pruebas de laboratorio.
En las últimas décadas nunca hemos visto dos eventos excepcionales al mismo tiempo: una epidemia viral con una tasa de mortalidad del 10% y una epidemia de lesiones acroisquémicas de algunos dedos de los pies y manos en niños asintomáticos. Las lesiones acroisquémicas se han descrito recientemente como un síntoma altamente sugestivo de infección por SARS-CoV-2, como un síntoma nuevo que revelaba una infección paucisintomática por dicho virus.
La fisiopatología de estas lesiones no está clara, pero puede incluir desregulación inmune, vasculitis o, incluso, trombosis de los vasos. Estas lesiones acroisquémicas agudas son diferentes de otras afecciones crónicas, como la acrocianosis, perniosis o vasculitis tipo Schönlein-Henoch.
En los casos presentados no se ha podido demostrar la participación del SARS-CoV-2 como agente implicado. Se ha acuñado el término de "acroisquemia aguda en el niño en tiempos de COVID-19"19 y parece ser el término más adecuado hasta tener un mayor conocimiento del cuadro.
Desde las consultas de Pediatría de Atención Primaria estamos ubicados en una posición inmejorable para recopilar datos y posibles asociaciones. Estamos en el momento de identificar y recoger información. Sería altamente recomendable que se siguiera a todos los pacientes que presenten lesiones cutáneas no atribuibles a otras causas para, posteriormente, en un escenario de pruebas diagnósticas, intentar relacionarlo o no con esta enfermedad.