INTRODUCCIÓN
La aparición de la enfermedad denominada COVID-19, asociada al virus SARS-CoV-2, está causando una gran crisis mundial a nivel sanitario, social, económico e incluso a nivel científico, puesto que el comportamiento de la infección está poniendo a prueba la propia teoría germinal de Pasteur.
Son relativamente escasos los trabajos centrados en Pediatría y se sabe poco sobre el papel que juegan los niños en esta enfermedad. Todo apunta a que tienen poca propensión a infectarse, como así lo muestra el informe español de seroprevalencia de antígenos IgG frente al SARS-CoV-21: mientras que en la población general es del 5,2%, la media ponderada en niños menores de 14 años es del 3,5% (menores de 1 año: 1,1%; de 1-4 años 2,2%, de 5-9 años: 3% y niños de 10-14 años 3,9%). En otros países de Europa también se ha descrito una baja seroprevalencia en menores de edad2.
La infección en niños suele ser asintomática o cursa con síntomas leves, inespecíficos y autolimitados en pocos días, siendo infrecuentes las hospitalizaciones y fallecimientos, incluso en niños con comorbilidades, pues no hay evidencia de que en ellos se comporte de modo más agresivo3. No obstante, en un pequeño número de niños se ha descrito un nuevo y grave trastorno, provisionalmente asociado a la infección por SARS-CoV-2, que consiste en un cuadro hiperinflamatorio generalizado que evoluciona a insuficiencia multiorgánica y shock.
A fecha de hoy, se desconoce por qué los niños se infectan menos que los adultos. Se ha sugerido que quizás expresen menos receptores de ACE-2, o tal vez se benefician de un efecto protector inespecífico frente al SARS-CoV-2 por las vacunas recibidas4. Se baraja también la hipótesis de que infecciones previas por otros virus respiratorios les ofrezcan una protección cruzada frente a este virus, y es probable que la composición de su microbiota nasofaríngea infantil pueda dar la clave que explique su resistencia relativa a esta infección vírica5. Para aumentar la confusión, se sabe que los niños infectados, incluso con síntomas muy leves, pueden tener una alta carga viral en nasofaringe, similar a la de un adulto, pero no por ello se transmite necesariamente la infección a otros, pues la carga viral no indica cuán contagiosa es una persona infectada6.
Al inicio de la pandemia, se asumió que los niños serían importantes vectores de transmisión del SARS-CoV-2, al igual que lo son para la gripe y para otros virus respiratorios, pero en la actualidad no hay evidencia de ello7. Estudios de rastreo de contactos realizados en diferentes países del mundo coinciden en que los niños suelen ser infectados por adultos convivientes, siendo rara la transmisión niño-niño y niño-adulto, incluso en los contactos intrafamiliares8,9.
Un estudio reciente ha sugerido incluso que los niños podrían en cierto modo “proteger” a los adultos, pues encontró una posible asociación entre contacto habitual con niños y menor riesgo de padecer COVID-19 grave10.
A pesar de todo ello, todas las intervenciones se centran en evitar la propagación del virus y por ello se imponen medidas restrictivas, tanto para niños como para adultos. Lo que empuja a mantener la cautela es la incertidumbre sobre la duración de la inmunidad creada por una infección leve o asintomática, la falta de una inmunidad de grupo y el vaticinio de sucesivas oleadas epidémicas, como ocurre con otras infecciones víricas.
Esta política restrictiva va dirigida a evitar el colapso sanitario en el país, pero debe valorarse con cuidado el potencial daño que puede provocar en la infancia, tal y como advierten diferentes expertos y organizaciones sociales11,12 13: peor calidad de la enseñanza, problemas psicológicos y un preocupante aumento de la desigualdad social que hace de esta situación mundial más una sindemia que una pandemia14.
En la actualidad, no hay apenas estudios que evalúen el papel que juegan los niños en la inmunidad de grupo y en la epidemiología de esta enfermedad tras la reapertura de los colegios y el aumento de su interacción social. Es preciso asentar una base firme que permita tomar decisiones que no desequilibren la balanza entre beneficio y riesgo de las políticas restrictivas. Atención Primaria es una excelente y privilegiada plataforma para observar lo que ocurre en la vida cotidiana de los niños y su entorno social, más allá de modelos matemáticos.
Este trabajo pretende compartir los datos recogidos en las consultas de Pediatría de un centro de salud acerca de la dinámica de infección y transmisión del virus dos meses después de la reapertura de los colegios en nuestra región.
PACIENTES Y MÉTODOS
Realizamos un estudio observacional descriptivo de los pacientes pediátricos de un centro de salud en los que se objetivó infección por SARS-CoV-2 entre las semanas epidemiológicas 34 y 44 de 2020 (del 17 de agosto al 1 de noviembre).
Fueron incluidos de modo consecutivo los menores con edad inferior o igual a 14 años adscritos a los cuatro cupos de Pediatría de un centro de salud, que presentaron una prueba positiva de infección por SARS-CoV-2 mediante reacción en cadena de la polimerasa (PCR) o mediante test rápido de antígenos. Esta última herramienta diagnóstica estuvo disponible en este centro de salud a partir de la semana 41, coincidiendo con la orden de dejar de realizar PCR a contactos intraescolares asintomáticos.
A través del sistema informático AP-Madrid, instalado en los centros de salud de la Comunidad de Madrid, se pudo acceder a los resultados de las pruebas de detección de SARS-CoV-2 solicitadas a la población adscrita al centro por profesionales de cualquier centro de salud, de hospitales o de cualquier otro punto de la red sanitaria de la comunidad, tanto público como privado.
Se recogieron variables epidemiológicas (edad, sexo y número de convivientes), tipo de prueba realizada (PCR o test rápido de antígenos), origen probable de la infección (contacto conviviente, no conviviente, escolar o sin contacto conocido), síntomas y seguimiento clínico del niño y de los convivientes durante los 15 días siguientes al diagnóstico del niño.
En base a las definiciones dadas por la Organización Mundial de la Salud (OMS), se consideró caso índice a aquella persona que da positivo por COVID- 19 con la fecha de inicio más temprana en un entorno concreto. Los casos con fechas de inicio inferiores a 24 horas a partir de la fecha de inicio del caso índice se consideran casos coprimarios y los que inician síntomas o son diagnosticados 24 horas después del caso índice son considerados casos secundarios.
Los datos fueron volcados en una base de datos en Microsoft Excel® y se analizaron con métodos de estadística descriptiva.
El estudio contó con la aprobación de la Comisión de Docencia de este centro de salud, así como con el consentimiento verbal de los padres de los casos incluidos.
RESULTADOS
La población total objeto del estudio es de 5250 niños adscritos a los cuatro cupos de Pediatría de un centro de salud urbano de la Dirección Asistencial Este de la Comunidad de Madrid. En las diez semanas incluidas en nuestro estudio, han sido diagnosticados un total de 45 niños, pertenecientes a 38 familias diferentes. En el 80% de los casos el diagnostico se realizó mediante PCR y en el 20% restante, mediante test rápido de antígenos.
La edad media de los niños diagnosticados fue de 7,5 años, con un rango de edades que oscila entre los 2 meses y los 15 años (Fig. 1). A diferencia de otros estudios, donde se reparten casi por igual, en nuestro estudio solo la tercera parte de los casos eran niñas (33,3%, n = 15).
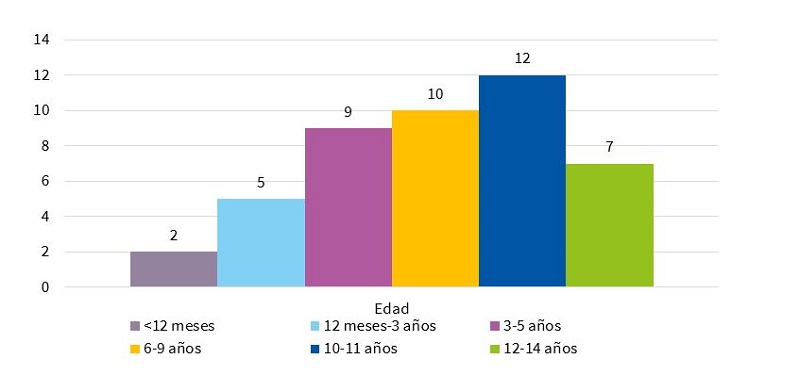
Figura 1. Distribución de los 45 casos de COVID-19 pediátricos vistos entre las semanas 34 y 44/2020, según edades
En nuestra serie, los convivientes de los niños fueron sus madres o padres y sus hermanos. No hubo otros familiares ni empleados conviviendo en el domicilio. En la mayor parte de las ocasiones, el contacto primario fue el padre o la madre. En dos casos, el caso índice fue un hermano mayor de edad que vivía en el mismo hogar. Hubo dos casos coprimarios, pues los padres y el hijo iniciaron síntomas el mismo día, y tres casos de contagio intraescolar (Fig. 2).
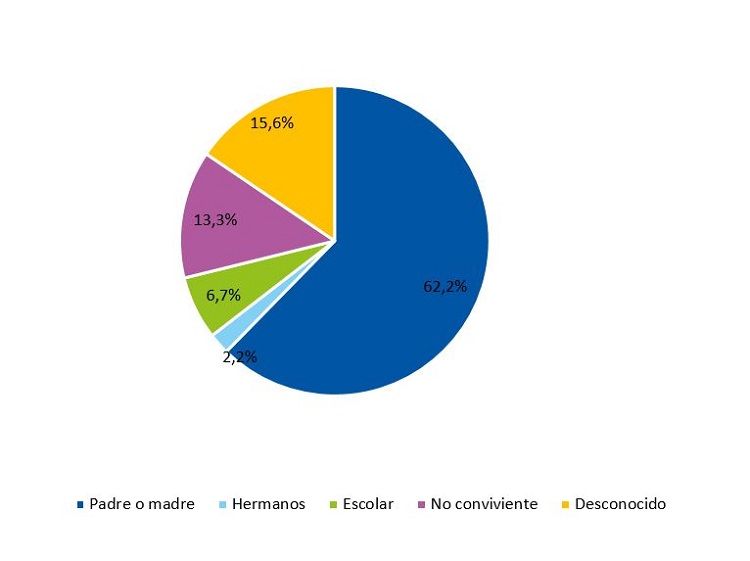
Figura 2. Distribución de los 45 casos de COVID-19 pediátricos vistos entre las semanas 34 y 44/2020, según el posible origen del contacto de los casos
Un total de 12 niños (26,7%), entre los que se incluyen dos parejas de hermanos, fueron considerados casos primarios en sus domicilios, y únicamente provocaron dos casos secundarios, lo que indica que tan solo el 4,4% de los niños diagnosticados de infección por SARS-CoV-2 ha transmitido la infección a otra persona de su entorno más próximo. El primer caso fue una madre que inició tos, disnea y dolor torácico tres días después de que su hija de nueve años presentara un pico febril (autolimitado en 24 horas) y rinorrea. La madre se recuperó en solo 48 horas. El segundo caso fue el padre de un niño de 12 años que aquejó fiebre, tos y mialgia tras dos días de que su hijo manifestara cefalea leve y cansancio durante un día. El adulto se recuperó totalmente al cabo de tres días.
Respecto a la clínica de la infección, el 77,3% manifestó únicamente síntomas leves e inespecíficos que se resolvieron en menos de 48 horas. Solo una niña de tres años mantuvo una tos irritativa durante 14 días (Fig. 3). Un 22,2% de los niños (n = 10) no presentó síntoma alguno.
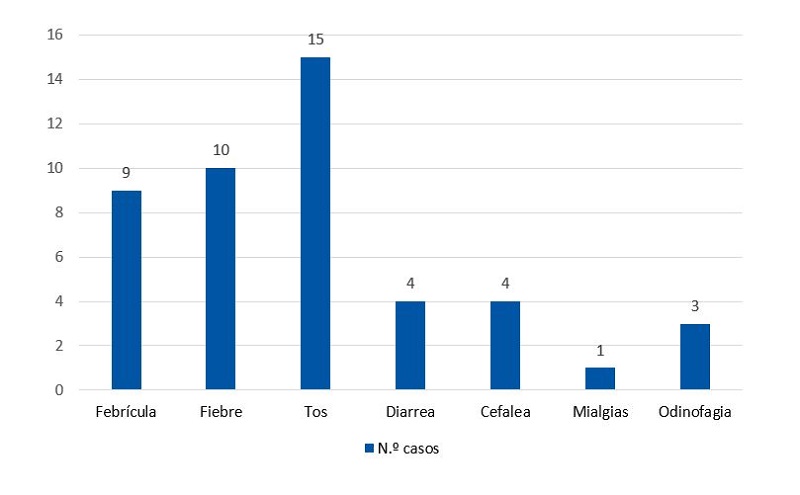
Figura 3. Síntomas presentados por los 45 casos de COVID-19 pediátricos vistos entre las semanas 34 y 44/2020
Hay que tener en cuenta que muchos de los síntomas fueron tan leves que podrían haber pasado inadvertidos de no ser porque las familias estuvieron muy pendientes de cualquier cambio observado en sus hijos, especialmente a raíz de un contacto.
DISCUSIÓN
Aunque este trabajo tiene la limitación de un tamaño muestral pequeño, su fortaleza reside en la oportunidad de observación directa de lo que ocurre en la vida real que ofrece Atención Primaria. En los colegios se dan unas condiciones especiales de convivencia (higiene frecuente de manos, uso de mascarilla, distancia social y ventilación continua del aula) que pueden minimizar el impacto de los niños en la transmisión, pero la convivencia cotidiana en el domicilio familiar propicia un contacto más estrecho, mantenido y sin barreras con adultos convivientes y con otros niños, lo que podría provocar un aumento de los casos.
Los datos de nuestro estudio, obtenidos tras dos meses de actividad escolar, son similares a los resultados preliminares encontrados por el estudio catalán Copedi-Cat15en niños diagnosticados durante el periodo de confinamiento. En ambos se constata que la mayoría es contagiada por un adulto, que manifiestan la enfermedad con cuadros inespecíficos y poco graves y que apenas provocan casos secundarios en el domicilio (4,4% en nuestro estudio y 3,4% en Copedi-Cat).
En otros países se han publicado estudios de casos pediátricos que llegan a conclusiones similares. Un estudio suizo llevado a cabo entre marzo y abril de 2020 encontró que en el 79% de los casos pediátricos, había un adulto conviviente con diagnóstico o sospecha previa de COVID-19 y solo un 8% de los niños manifestó clínica antes que otro conviviente8. Otros autores han sugerido que los niños podrían tener un periodo de incubación más corto, por lo que manifestarían los síntomas antes que el adulto16.
Una revisión sistemática publicada en mayo concluye que, aunque los niños pueden transmitir la infección, no son los principales vectores y raramente son el caso índice de la familia7.
Al igual que los anteriores, son varios los trabajos que abogaron por reanudar totalmente la actividad escolar, pero el hecho de que estos fueran llevados a cabo durante un periodo con limitación obligatoria de movilidad e interacción social llevó a mantener la cautela en la mayor parte de países, diseñando estrategias en previsión de un posible aumento de los brotes en las aulas y de contagios en el domicilio.
En la Comunidad de Madrid, el curso escolar 2020-21 se inició de manera escalonada a partir del 4 de septiembre, con el acceso de los niños de 0-3 años a las Casas de Niños y a Escuelas Infantiles (niños de 0-3 años), siguiendo en la semana siguiente los niños de Educación Infantil, primer ciclo de Educación Primaria y segundo ciclo de ESO (3-8 años y 14-15 años). En la semana del 14 de septiembre se incorporaron los niños de segundo ciclo de Educación Primaria y primer ciclo de ESO (9-13 años).
Contrariamente a lo esperado, los informes de la Comunidad de Madrid muestran un claro descenso de los casos pediátricos a partir de la semana 39 (21 de septiembre), una vez incorporado a las aulas el grueso de estudiantes madrileños (Fig. 4 y Fig. 5), lo que llevó al Gobierno autonómico a suspender la realización de pruebas diagnósticas en contactos escolares asintomáticos a partir de la semana 41 (5 de octubre), tras la publicación, el 2 de octubre, del nuevo Protocolo de actuación ante la aparición de casos COVID-19 en centros educativos de la Comunidad de Madrid.

Figura 4. Evolución del total de casos COVID-19 en la comunidad de Madrid entre las semanas 35-45/2020Fuente: Comunidad de Madrid.
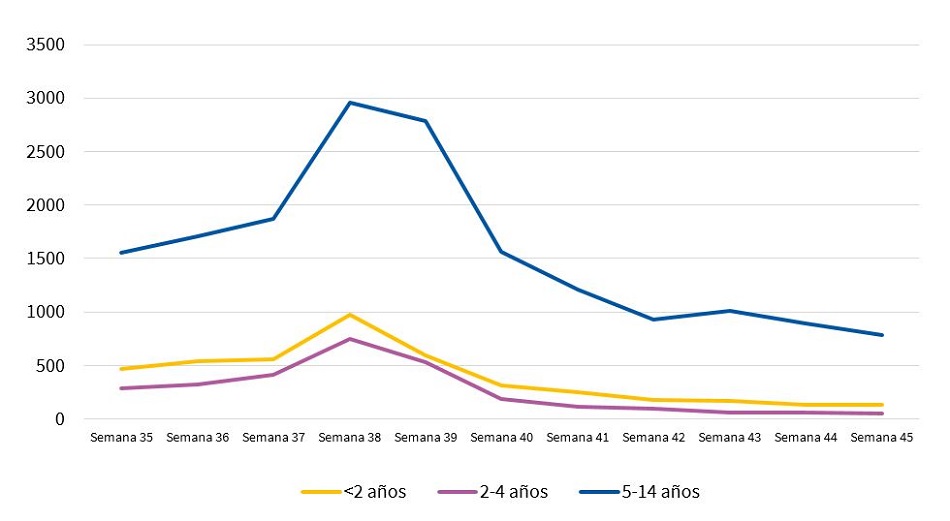
Figura 5. Evolución de casos COVID-19 en niños de 0-14 años en la Comunidad de Madrid entre las semanas 35-45Fuente: Comunidad de Madrid.
Las políticas restrictivas llevadas a cabo en todo el mundo en relación con la COVID-19 provocan daños psicológicos, económicos y sociales, de modo que es muy importante sopesar su relación beneficio-riesgo. Se ha llegado a plantear la conveniencia de promover el libre contacto entre personas, un asunto muy controvertido, pues los modelos matemáticos auguran un aumento de muertes y hospitalizaciones17. Otros expertos asistenciales y de salud pública discrepan y alegan que esos modelos no tienen en cuenta que en la vida cotidiana la población es heterogénea y no todos los grupos tienen la misma susceptibilidad al virus, de modo que consideran que debería permitirse a la población no vulnerable vivir sus vidas con normalidad18.
Desde que apareció, a primeros de 2020, se han ampliado los conocimientos sobre COVID-19 y, aunque todavía falta mucho por aprender, hay base suficiente para plantear un giro radical en las medidas para el control de esta enfermedad y devolver a los niños su libertad de movimientos y de relación, sin que ello repercuta negativamente en el resto de la población. La evidencia de su efectividad puede ser proporcionada por los pediatras de Atención Primaria a través de amplios estudios poblacionales bien diseñados, pues nuestro ámbito de trabajo ofrece una perspectiva única y valiosa.














