Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Avances en Periodoncia e Implantología Oral
versión On-line ISSN 2340-3209versión impresa ISSN 1699-6585
Avances en Periodoncia vol.20 no.1 Madrid abr. 2008
Enfermedades gingivales: una revisión de la literatura
Gingival diseases: a literature review
Matesanz-Pérez P.*, Matos-Cruz R.*, Bascones-Martínez A.**
* Licenciada en Odontología. Alumna del Master en Periodoncia e Implantología UCM.
** Catedrático de Medicina Bucal y Periodoncia. Departamento de Estomatología III. Facultad de Odontología. Universidad Complutense de Madrid.
Dirección para correspondencia
RESUMEN
Las enfermedades gingivales son una amplia familia de patologías diferentes y complejas, que se encuentran confinadas a la encía y son el resultado de diferentes etiologías. El interés por las alteraciones gingivales se basa no tanto en su gravedad, sino en su enorme prevalencia entre la población. Las enfermedades gingivales forman un grupo heterogéneo, en el que se pueden ver problemas de índole exclusivamente inflamatoria, pero también alteraciones de origen genético, traumático o asociadas a alteraciones sistémicas. En el Simposio Internacional de la American Academy of Periodontology, en 1999, se acordó incluir una categoría que hiciera alusión a los problemas únicamente localizados a nivel gingival. En el presente artículo se pretende recopilar toda la información necesaria para entender en qué consisten estos cuadros, en qué mecanismo etiopatogénico se basan y qué estrategias de tratamiento podemos poner en marcha para solucionarlos.
Palabras clave: Enfermedades gingivales, clasificación, etiología, patogénesis, tratamiento.
SUMMARY
Gingival diseases are a broad family of different and complex pathologies confined to the gingivae and which head from different aetiologies. Interest put on gingival alterations is based not so much on its severity but on its enormous prevalence among the population. Gingival diseases form an amorphous group in which not only problems of exclusively inflammatory nature can be seen, but also alterations of either genetic or traumatic origin or associated with systemic alterations. In 1999, at the International Symposium of the American Academy of Periodontology, it was agreed to include a category which made reference to problems located in the gingivae solely. The present review focuses on a compilation of all the information necessary to understand the meaning of these patterns, which ethiopathogenic mechanisms lay behind them and which strategies can be started up in order to solve them.
Key words: Gingival diseases, classification, aetiology, pathogenesis, treatment.
Introducción
Las enfermedades gingivales son una amplia familia de patologías diferentes y complejas, que se encuentran confinadas a la encía y son el resultado de diferentes etiologías (1). La característica común a todas ellas es que se localizan exclusivamente sobre la encía; no afectan de ningún modo a la inserción ni al resto del periodonto. De ahí que se engloben en un grupo independiente al de las periodontitis.
El interés por las alteraciones gingivales se basa no tanto en su gravedad, sino en su enorme prevalencia entre la población. Los cuadros de inflamación gingival sin alteración del periodonto subyacente se detectan con elevada frecuencia entre la gente. Se establece que es visible en un rango de 20-50%, variando según la edad de los individuos, su sexo y su raza (2, 3). La gingivitis puede detectarse en un 50% de los individuos mayores de 19 años, valor que va disminuyendo conforme aumenta la edad. La presentan el 54% de los individuos entre 19 y 44 años, el 44% de los sujetos entre 45 y 64 años y el 36% de las personas de más de 65 años. Sólo el 15% de la población de más de 19 años no presenta ningún tipo de alteración ni gingival ni periodontal, lo cual pone de manifiesto la trascendencia del problema ante el que nos hallamos (3).
Por otro lado, parece que las alteraciones gingivales afectan sobre todo a pacientes varones. Los índices de gingivitis en hombres son un 10% mayor que en mujeres, independientemente de la edad. Del mismo modo, se ha visto que los índices de gingivitis también se diferencian en relación a los factores raciales, y aunque las diferencias entre etnias son pequeñas, la inflamación gingival es más prevalente entre los sujetos caucasianos (3).
Las enfermedades gingivales forman un grupo heterogéneo, en el que pueden verse problemas de índole exclusivamente inflamatoria, como las gingivitis propiamente dichas, bien modificadas, o no, por factores sistémicos, medicamentos o malnutrición; pero también alteraciones de origen bacteriano específico, viral, fúngico, genético, traumático o asociadas a alteraciones sistémicas, que lo único que tienen en común es el desarrollarse sobre la encía.
En el Simposio Internacional de la American Academy of Periodontology (AAP), realizado en 1999, se revisó la clasificación de las enfermedades periodontales (4). En la nueva clasificación resultante se acordó incluir una categoría que hiciera alusión a los problemas localizados a nivel gingival; es decir, aquéllos que acontecen únicamente sobre la encía, y cuya extensión no afecta a estructuras adyacentes. En el presente artículo se pretende recopilar toda la información necesaria para entender en qué consisten estos cuadros, sus características clínicas y secuelas, en qué mecanismo etiopatogénico se basan y qué estrategias de tratamiento podemos poner en marcha para solucionarlos.
Clasificación de las enfermedades periodontales
Durante mucho tiempo no existía consenso para establecer los tipos de alteraciones gingivales ante los que podíamos encontrarnos y no había una forma unánime a la hora de comunicarse con otros clínicos para referirse a estos cuadros. De hecho, ni la clasificación de 1989 de la AAP, ni la clasificación de 1993 de la European Federation of Periodontology (EFP) mencionaban nada de las alteraciones exclusivamente gingivales.
No es hasta el World Workshop in Periodontics (1999), cuando se elabora una clasificación que engloba a las enfermedades gingivales (4):
ENFERMEDADES GINGIVALES
A. Inducidas por placa bacteriana
— Sin otros factores locales asociados
— Con otros factores locales asociados
• Factores anatómicos
• Obturaciones desbordantes
• Fracturas radiculares
• Reabsorciones cervicales y perlas del esmalte
Enfermedades gingivales modificadas por factores sistémicos
— Asociadas con el sistema endocrino
• Gingivitis asociada a la pubertad
• Gingivitis asociada al ciclo menstrual
• Asociada al embarazo
• Gingivitis asociada a Diabetes mellitus
— Asociadas a discrasias sanguíneas
• Gingivitis asociada a la leucemia
• Otras
Enfermedades gingivales modificadas por medicamentos
— Inducidas por drogas
• Agrandamientos gingivales influidos por drogas
• Gingivitis influidas por drogas– Gingivitis asociadas a contraceptivos orales
– Otras
Enfermedades gingivales modificadas por malnutrición
— Déficit de ácido ascórbico
— Otras
B. No inducidas por placa bacteriana
Enfermedades gingivales de origen bacteriano específico
— Lesiones asociadas a Neisseria gonorrhea
— Lesiones asociadas a Treponema pallidum
— Lesiones asociadas a streptococos
— Otras
Enfermedades gingivales de origen viral
— Infecciones por herpesvirus
• Gingivoestomatitis herpética primaria
• Herpes oral recidivante
• Infecciones por varicela-zóster
• Otras
Enfermedades gingivales de origen fúngico
— Infecciones por Cándida
— Eritema Gingival Lineal
— Histoplasmosis
— Otras
Lesiones gingivales de origen genético
— Fibromatosis gingival hereditaria
— Otras
Manifestaciones gingivales de condiciones sistémicas
— Reacciones alérgicas atribuibles a materiales dentales: Hg, Ni, acrílico
— Desórdenes mucocutáneos
• Liquen Plano
• Penfigoide
• Pénfigo Vulgar
• Eritema Multiforme
• Lupus Eritematoso
• Inducidos por medicamentos
• Dentífricos, colutorios, aditivos de alimentos
Lesiones traumáticas (autolesiones, yatrógenas, accidentales)
— Lesión química
— Lesión física
— Lesión térmica
Reacciones a cuerpos extraños
Otras
Esta clasificación pretende hacer una diferenciación entre las principales enfermedades gingivales, distinguiendo aquéllas causadas o inducidas por la presencia de placa bacteriana de las que no. En las primeras, con mayor relevancia clínica y gran prevalencia, la placa está presente al inicio de la patología. En las no inducidas por placa bacteriana, la patología no se da si la placa no está presente, pero cabe la posibilidad de que, al tiempo, una serie de condicionantes locales o sistémicos puedan incrementar la respuesta del huésped ante dicho ataque, de modo que la lesión gingival tenga que ver con una hiperrespuesta por parte del paciente.
El referirse a todos estos cuadros bajo el nombre de gingivitis podría dar lugar a confusión. En realidad el término de gingivitis, que hace referencia al carácter inflamatorio que predomina en estas patologías, no debería emplearse para denominar todos los problemas de la encía. Para ello, la clasificación de 1999, establece que lo más correcto es emplear el término de "enfermedades gingivales"(1-6).
Características clínicas de las enfermedades gingivales
Existen ciertas características que coinciden en todos los casos de enfermedad gingival asociada a placa y que ayudan al clínico en la identificación del problema, pero siempre teniendo presente que sólo vamos a encontrar signos o síntomas sobre la encía, nunca sobre el resto del periodonto, ya que de ser así, la alteración se escaparía del apartado de enfermedades gingivales. Todas ellas se caracterizan por:
1. Presentar placa bacteriana que inicia o exacerba la severidad de la lesión.
2. Ser reversibles si se eliminan los factores causales.
3. Por tener un posible papel como precursor en la pérdida de inserción alrededor de los dientes.
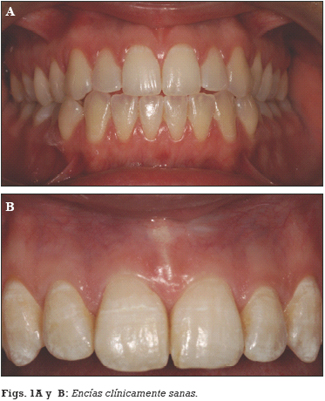
Clínicamente se aprecia una encía inflamada, con un contorno gingival alargado debido a la existencia de edema o fibrosis, una coloración roja o azulada, una temperatura sulcular elevada, sangrado al sondaje y un incremento del sangrado gingival (1). Todos estos signos están asociados a periodontos sin pérdidas de inserción, o estables aunque en periodontos reducidos.
Los signos clásicos de inflamación pueden apreciarse en la inspección visual, lo que facilita el diagnóstico con la simple exploración del paciente. Para su detección es necesaria la sonda periodontal, que ayuda a estimular el sangrado y a detectar el componente inflamatorio de las bolsas. Además, con la sonda descartaremos la existencia de pérdida de inserción, lo cual nos confirma el diagnóstico de alteración gingival.
Las características que debemos buscar en la encía para el diagnóstico fueron descritas por Mariotti, en 1999 (1) (Tabla 1).
Según la localización de los signos en la encía, la gingivitis va a poder clasificarse como generalizada o localizada, según esté afectando a todos los dientes de la boca, o sólo altere la encía que rodea a un grupo determinado o a un diente exclusivamente.
A su vez, la alteración puede localizarse a nivel papilar, cuando afecta sólo a las papilas; a nivel marginal, cuando altera el margen gingival; o tratarse de una afectación difusa, que llega incluso a extenderse hasta la encía insertada. Con todo esto, podrían distinguirse diferentes tipos de gingivitis: gingivitis marginal localizada (Fig. 2), gingivitis difusa localizada, gingivitis papilar localizada, gingivitis marginal generalizada y gingivitis difusa generalizada (Fig. 3).
Es importante destacar que en las gingivitis la placa siempre está presente en el inicio, aunque no obligatoriamente en grandes cantidades, pero siempre va a ser la encargada de iniciar o exacerbar la severidad de la lesión. Factores locales o sistémicos pueden modificar la respuesta del huésped ante acúmulos pequeños, provocando una clínica más llamativa incluso que en los casos de grandes depósitos, lo que explicaría los casos en que la placa no es ni cualitativa ni cuantitativamente muy importante y sin embargo se ve una gran inflamación en la encía. En suma, estos factores tienen el potencial para modificar la microbiota de la placa, la presentación clínica y la progresión de la enfermedad y la respuesta al tratamiento (4).
Características histológicas de las enfermedades gingivales
Además de las características clínicas, lo que distingue a una gingivitis es la presencia de rasgos histopatológicos diferenciales, inicialmente descritos por Egelberg o por otros autores como Page y Schroeder (7, 8). Estos autores observaron que, en la realidad, cualquier encía aparentemente sana, con las características clínicas típicas de salud, presenta algún signo histológico peculiar. La encía "ideal" ha demostrado ser una condición que en humanos sólo se consigue de forma experimental, sometiéndose a una eliminación cuidadosa y controlada de placa durante varias semanas. De otro modo, aunque el aspecto sea el de una encía "clínicamente sana", histológicamente siempre podrán observarse signos típicos de un proceso inflamatorio de menor o mayor medida (9). El patrón histológico propio de la gingivitis fue definido por Page y Schroeder en 1976 como "lesión inicial", y posee ciertas peculiaridades (7).
Ante la presencia de organismos, va a tener lugar toda una cadena de acontecimientos en un intento del huésped por defenderse de la agresión que dichos microorganismos suponen. Esta circunstancia va a desencadenar una serie de cambios visibles a nivel microscópico, que son responsables en gran medida de los cambios macroscópicos que también tienen lugar. El acúmulo de placa actúa de factor desencadenante. Lo primero que debe ocurrir es que una cierta cantidad de placa se acumule en los tejidos, tras lo cual los intentos por defenderse del huésped serán los que originen toda la sintomatología. A nivel histológico puede observarse cambios vasculares y celulares, como la presencia de un infiltrado inflamatorio (Tabla 2).
Etiopatogenia de la gingivitis
Acerca del papel de las bacterias y del huésped en la gingivitis, se ha llegado a la conclusión de que todo el proceso tiene lugar como consecuencia del intento del huésped de defenderse de la amenaza que suponen las bacterias de la placa.
Cronológicamente, lo primero que ocurre es que una inadecuada técnica de higiene oral permite la acumulación de placa sobre el surco gingival, ante lo cual el huésped va a responder con una capacidad mayor o menor, lo que le generará un cuadro de gingivitis más o menos llamativo.
La mera presencia de bacterias dispara los sistemas de alarma en el huésped y que a partir de este momento se pone en funcionamiento una batería de procedimientos defensivos que van de la respuesta más primitiva, la inflamatoria, a la respuesta más elaborada o específica. Steven Offenbacher y Page y Kornman estudiaron profusamente este tema (9,10). El huésped va activando diferentes sistemas de defensa para intentar eliminar a las bacterias. Estos sistemas de defensa son capaces de actuar independientemente y al mismo tiempo coordinarse e ir activándose unos a otros conforme van fracasando los más simples, para acabar dando lugar a la participación de los sistemas de respuesta más elaborados y más específicos. Esta comunicación entre sistemas se recoge en el esquema 1.
La gingivitis se produce en el momento que intervienen los neutrófilos, antes de que progrese la penetración bacteriana y la lesión se cronifique. La actuación de los polimorfonucleares es posible gracias a la extravasación de células desde los vasos sanguíneos y a la expresión de moléculas de adhesión en las paredes de los vasos y la atracción desde los tejidos por parte de los factores quimiotácticos. Los PMN y otras células inflamatorias migrarán entonces, siguiendo un gradiente quimiotáctico, hasta los tejidos, donde pondrán en marcha diferentes mecanismos para intentar frenar a las bacterias y de este modo, podrá resolverse el cuadro. De no ser así, y siguiendo con el esquema de Offenbacher, el huésped reclutará a otras células y probará con otras estrategias, pero en caso de ser también insuficientes, la gingivitis dará lugar a lesiones avanzadas, más propias de la periodontitis.
Independientemente de las teorías clásicas acerca de la etiopatogenia de las enfermedades periodontales, en la actualidad siguen realizándose estudios para profundizar más en este terreno. Tal es el caso de los estudios de Trombelli de 2004 y 2006 (11-14). En estos estudios se someten a evaluación distintos aspectos de la respuesta y se plantea la hipótesis de que independientemente de que éste sea el mecanismo de aparición de la enfermedad, la respuesta del individuo ante el ataque bacteriano puede ser muy diferente en cada caso. De hecho, los autores plantean la posibilidad de que haya individuos con alta respuesta e individuos con baja respuesta, por lo que la aparición del cuadro sería independiente de la composición cualitativa y cuantitativa de la placa, sino que todo es el resultado de la capacidad de defensa de cada paciente (13). Por otro lado, el estudio va un poco más allá y dice que el factor tiempo podría compensar la alta o baja capacidad de respuesta, de manera que con una exposición más larga ante la misma carga bacteriana, individuos con una menor respuesta, acabarían por desarrollar una gingivitis del mismo modo que aquéllos con alta respuesta (14).
Además, existen artículos recientes en los que se barajan factores que pudieran influir en la capacidad de respuesta del individuo ante la placa en un momento dado. Tal es el caso del artículo de Tatakis de 2004, llevado a cabo en monos, en humanos y en otros mamíferos (10). En él, se analizan diferentes factores locales y sistémicos que no modificarían la encía normal, sino la respuesta de ésta ante la placa bacteriana, ya sean de tipo genético o de tipo ambiental, lo cual se relaciona estrechamente con los paradigmas actuales de clasificación.
Existe en la literatura un artículo que sentó las bases del conocimiento de la gingivitis tal y como se entiende en la actualidad; se trata del estudio de la "Gingivitis Experimental" (15, 16). Con él, quedaron definidos una serie de conceptos fundamentales acerca de esta entidad: a) el origen bacteriano de la gingivitis. Tras su investigación, Löe y Theilade plantearon que la gingivitis se produce como consecuencia de la exposición de los tejidos a la placa, lo que desencadena la respuesta inflamatoria que se traduce clínicamente en una gingivitis. Cualquier individuo al que se le prive de toda medida de higiene, acaba desarrollando gingivitis; b) Reversibilidad del cuadro: en sus estudios sobre el modelo de gingivitis experimental, demostraron además la reversibilidad de esta condición. En un primer momento, comprobaron que es posible inducir gingivitis en individuos con un óptimo control de placa en el momento de la visita inicial, si se les priva de la higiene habitual. Pero además comprobaron que si se reinstauran las medidas de higiene, el cuadro revierte y se recupera el estado de salud.
Para demostrarlo, sometió a estudio a una población de nueve estudiantes, un profesor de periodoncia y dos técnicos de laboratorio, a los que se pidió que abandonaran por completo las medidas de higiene oral. En ellos fue posible ver cómo a medida que avanzaba la investigación, los sujetos iban acumulando mayor cantidad de placa, al tiempo que iban desarrollando un cuadro de gingivitis, lo que probaría la relación de causalidad entre las bacterias y la inflamación de las encías.
Por otro lado, comprobaron que al reintroducir las medidas de higiene en la población de estudio, los signos de inflamación revertían en la población de estudio, y desaparecía el cuadro clínico de gingivitis (15, 16).
Siguiendo con la clasificación del WWP de 1999, las alteraciones gingivales quedan divididas según se originen, o no, por placa. Las primeras son aquéllas en las que la presencia de placa es condición necesaria para el desarrollo de la gingivitis. Pero además, esta clasificación establece subcategorías teniendo en cuenta que, ante la exposición al mismo agente causal, un individuo puede responder de manera individual, en ocasiones de forma exagerada, dando lugar a una categoría específica de enfermedad gingival. Por ello, se presentan a continuación ejemplos de aquellas alteraciones causadas por placa; es decir, caracterizadas por el carácter inflamatorio del cuadro, pero en las que algún factor de tipo local o sistémico altera la respuesta del huésped. De hecho, en ocasiones, prácticamente no se va a apreciar el acúmulo de placa, pero llama la atención la clínica florida que se desencadena a pesar de todo.
Enfermedades gingivales inducidas por placa
GINGIVITIS ASOCIADAS A FACTORES LOCALES
Existen factores anatómicos y locales que pueden favorecer el acúmulo de placa y de este modo aumentar las posibilidades de desarrollar gingivitis. Ejemplos de esta situación son la presencia de obturaciones desbordantes, ortodoncia fija (Fig. 5), raíces fracturadas, perlas del esmalte, etc. Todas estas situaciones impiden al paciente llevar a cabo una óptima eliminación de la placa, ya que al intentar cepillarse encuentra impedimentos físicos que le imposibilitan para llevar a cabo una adecuada higiene. En estos casos, la placa queda retenida, y si se mantiene en contacto con los tejidos durante un tiempo, acaba desencadenando la gingivitis (1, 12).

ENFERMEDADES GINGIVALES MODIFICADAS POR FACTORES SISTÉMICOS
1. ASOCIADAS AL SISTEMA ENDOCRINO
A. En relación con las hormonas esteroideas
El embarazo, la pubertad y los ciclos menstruales son circunstancias del sistema endocrino que en un momento dado pueden alterar la homeostasis del periodonto y provocar un aumento de la susceptibilidad a la placa, que tendrá como resultado la aparición de una alteración gingival visible clínicamente (1). Se trata de un factor de tipo general que provoca una hiperrespuesta ante la placa. Es necesaria la conjunción de placa y hormonas esteroideas para que aparezca la gingivitis, pero no es necesaria una composición específica de la placa para que se desarrolle la alteración gingival en estos pacientes. Ejemplos típicos de este hecho son la gingivitis propia de los adolescentes, la gingivitis asociada al ciclo menstrual y la aparición de granulomas del embarazo (Fig. 5), que revierten espontáneamente cuando se retira la placa y se recupera el equilibrio hormonal.
La gingivitis asociada a la pubertad comparte la mayor parte de los signos clínicos de la gingivitis inducida por placa, pero con una propensión elevada a desarrollar signos francos de inflamación gingival en presencia de cantidades relativamente pequeñas de placa bacteriana durante el período circumpuberal (1). Los cambios endocrinos caracterizados por la elevación de los niveles de testosterona en los varones y del estradiol en las mujeres son los responsables del estado de la inflamación de la encía.
La gingivitis asociada al ciclo menstrual se caracteriza por una respuesta inflamatoria moderada de la encía, que precede a la fase de ovulación, con un incremento del exudado gingival en un 20%, debido a la elevación de los niveles hormonales luteinizantes (>25 mU/ml) y/o de estradiol (>200 pg/ml) (17).
La gingivitis asociada al embarazo es una inflamación proliferativa, vascular e inespecífica con un amplio infiltrado inflamatorio celular. Clínicamente se caracteriza por una encía intensamente enrojecida, con propensión al sangrado ante un estímulo suave, engrosamiento del margen gingival e hiperplasia de las papilas interdentales que pueden dar lugar a la aparición de pseudobolsas. En 1963, Löe y Silness (18) describen que los primeros síntomas aparecen en el segundo mes de embarazo y continúan hasta el octavo, momento a partir del cual se observa cierta mejoría para estabilizarse finalmente tras el parto. Los estudios clínicos muestran una prevalencia que varía entre el 35 y el 100% de las embarazadas. El granuloma gravídico, también llamado tumor del embarazo, es una reacción inflamatoria proliferativa fibrovascular exagerada en relación a un estímulo ordinario localizada fundamentalmente en la encía. Se describe como una masa localizada roja o roja-amoratada, nodular o ulcerada que sangra fácilmente y que aparece frecuentemente en mujeres (0,5-5%) en torno al segundo trimestre de embarazo y crece a lo largo del mismo alcanzando un tamaño que no suele superar los 2 cm. Su etiología es desconocida, pero se han implicado factores traumáticos, higiénicos y hormonales (Fig. 5).
B. Relacionadas con el inadecuado control de la glucemia
En cuanto a otras disfunciones del sistema endocrino que también pueden asociarse a problemas gingivales, puede destacarse la diabetes mellitus. Se trata de una endocrinopatía con una serie de complicaciones típicamente asociadas, entre las cuales cada vez más autores optan por incluir la alteración periodontal y hablan de la periodontitis como la sexta complicación típica de la diabetes mellitus, al observar la elevada proporción de veces en las que ambas patologías confluyen en el mismo paciente (19, 20).
La gingivitis asociada a la diabetes es un cuadro gingival similar al de la gingivitis asociada exclusivamente a placa, que puede verse con relativa frecuencia en niños con diabetes tipo I mal controlada. La diabetes juega un papel más importante en la etiopatogenia de este problema que el control de placa en sí (1); ante la misma exposición, al paciente diabético con mal control de la glucemia, desarrolla antes una gingivitis. El efecto del tiempo y la exposición mantenida a los factores causales en estos pacientes hacen que en la edad adulta sean más proclives a padecer periodontitis, y no sólo inflamación gingival. En un estudio de 2003, se valoró el estado de salud gingival en una muestra e 70 diabéticos y 74 pacientes control. Para ello se midieron los índices de sangrado, las profundidades de sondaje, la pérdida de inserción, las recesiones y el CPITN. En este estudio transversal se encontraron diferencias estadísticamente significativas a favor de los pacientes diabéticos en lo que al índice gingival se refiere, así como a la recesión gingival y a la pérdida de inserción, lo cual mostraría la asociación de los problemas del control glucémico y las alteraciones de la encía y el periodonto (19).
2. ASOCIADAS A DISCRASIAS SANGUÍNEAS
Ciertas patologías de la sangre, entre las cuales suele citarse la leucemia como ejemplo, pueden asociarse a la gingivitis. De hecho, las lesiones orales de estos cuadros pueden ser uno de los primeros signos en aparecer, y su detección precoz podría ayudar al diagnóstico temprano de la enfermedad sistémica. En estos casos, pueden diagnosticarse linfadenopatías, petequias a nivel de la mucosa o úlceras, pero se citan dentro de este apartado por estar asociadas en gran cantidad de ocasiones a problemas gingivales (1). El sangrado al sondaje es un signo frecuente en estos pacientes, así como los agrandamientos gingivales, que a veces también pueden identificarse en los individuos con leucemia y otras discrasias sanguíneas.
De igual modo a lo que ocurría con las enfermedades endocrinas, la placa puede ser el denominador común, pero la cantidad de los acúmulos no guarda relación con el estado inflamatorio del paciente.
ENFERMEDADES GINGIVALES ASOCIADAS A DROGAS
1. AGRADAMIENTOS GINGIVALES ASOCIADOS A DROGAS
La alteración del tamaño y la forma de la encía en las enfermedades gingivales puede llegar a ser bastante extrema, como ocurre con los agrandamientos gingivales inducidos por la ingesta de fármacos. Determinados medicamentos, como los anticonvulsivantes (fenitoína), los inmunosupresores (ciclosporina A), y los bloqueantes del calcio (nifedipino, verapamilo, diltiazem) son, con la ayuda de la placa bacteriana, capaces de generar una deformación en la encía, generalmente a nivel anterior, que comienza en la mayoría de casos en las papilas interdentarias y luego se extiende por el margen gingival (1). Con mayor prevalencia en pacientes jóvenes (aunque existen variaciones inter e intrapacientes), suele manifestarse a los tres meses de uso del fármaco (Figs. 6A y 6B).
A día de hoy, a pesar del cada día mayor conocimiento de la etiopatogenia de las enfermedades periodontales, no se ha determinado cuál es el papel que juega la placa en estas entidades. Se sabe que el adecuado control de placa en pacientes en tratamiento con estos fármacos ayuda al control de los agrandamientos gingivales, sin embargo a veces se desarrollan sin apenas acúmulo de placa bacteriana. Además, una vez instaurados los cuadros, el control de la higiene es capaz de ayudar levemente, pero la eliminación del agrandamiento sólo podrá llevarse a cabo quirúrgicamente y recidivará mientras continúe el tratamiento farmacológico.
2. GINGIVITIS INFLUIDAS POR DROGAS
La literatura recoge la existencia de una relación entre los anticonceptivos orales y la inflamación gingival. De hecho, se han descrito incluso agrandamientos como consecuencia del tratamiento con estos fármacos. En cualquier caso, se trata de un problema de trascendencia limitada, ya que suelen desaparecer al cesar el tratamiento (1).
Sin embargo, ciertas situaciones aceptadas en un pasado en este punto se están poniendo en la actualidad en tela de juicio. En un estudio de 2004 se evaluó la influencia de los anticonceptivos orales en la salud gingival y periodontal (22), ya que la tendencia clásica era la de relacionar dichos fármacos con las enfermedades gingivales (23).
En teoría, la ingesta de anticonceptivos orales (ACO) a altas dosis, con >50µg de estrógenos y ≥1 mg de progesterona, generaban en las mujeres un riesgo añadido para los problemas gingivoperiodontales, por lo que las formulaciones variaron a partir de los años 70.
En un estudio de 2005, tomando datos de las encuestas epidemiológicas NHANES (Nacional Health and Nutrition Examination Survey), se intentó confirmar la asociación entre los ACO y las enfermedades periodontales usando para ello el análisis de regresión logística (22). Los autores del estudio encontraron asociaciones entre los ACO y la gingivitis, pero en cualquier caso no fueron estadísticamente significativas, por lo que, según los autores del artículo, no puede decirse que las dosis actuales de ACO, ni las antiguas, estén asociadas con una mayor tasa de enfermedad gingival o periodontal, por lo que proponen una revisión de las teorías clásicamente aceptadas.
ENFERMEDADES GINGIVALES MODIFICADAS POR NUTRICIÓN
Los sujetos malnutridos presentan un compromiso en su sistema inmune que puede afectar a la susceptibilidad individual a la infección, lo cual lleva a pensar que la repercusión clínica ante la exposición a placa en estos pacientes podría verse exacerbada. Sin embargo, no existen muchos estudios concluyentes a este respecto, y no se pueden extraer conclusiones demasiado definitivas sobre este apartado (1). Dentro de la escasa información existente sobre este apartado, puede que sea el déficit de vitamina C o escorbuto, una afección rara pero aún existente en países en vías de desarrollo, el más estudiado hasta la fecha. El escorbuto suele asociarse a una enfermedad gingival llamada "gingivitis del escorbuto", caracterizada por la aparición de una gingivitis de tipo ulceroso (clínicamente la encía aparece de color rojo brillante, inflamada, ulcerada y con tendencia al sangrado con estímulos mínimos y alteración hacía una consistencia esponjosa), que se relaciona con un rápido desarrollo de bolsas periodontales y pérdida dentaria, consecuencia de la alteración que se deriva del déficit vitamínico en la formación del colágeno, la movilidad de los neutrófilos y la respuesta inmune (24).
En un estudio de 2000, a partir de datos de la NHANES III, se pretendió analizar cuál es el verdadero papel de la vitamina C en la etiopatogenia de las enfermedades periodontales. Para ello se empleó una muestra de 12.419 adultos de edades entre 20 y 90 años, de la que se recogió la vitamina C que consumían con la dieta, sin tener en cuenta los suplementos adicionales. Los autores del artículo concluyen que existe una OR (Odds Ratio) de 1,19 entre la baja ingesta de vitamina C y la aparición de enfermedades periodontales, lo que significa que, de acuerdo a los resultados de este estudio, existe una asociación pequeña entre ambos hechos (24). De igual manera, los mismos autores analizan si existe o no relación con la ingesta de calcio, basándose en la relación existente entre la osteoporosis y las enfermedades periodontales, y la posibilidad de que sea el calcio el culpable de esta circunstancia (25). En este caso, el OR que encuentran los autores tras el estudio es de 6,11 en mujeres jóvenes, un valor muy superior al que encuentran en hombres o en mujeres mayores, lo cual probaría la asociación entre los niveles de ingesta de calcio y el desarrollo de enfermedades periodontales. Sin embargo, debe quedar claro que estudios como éste sirven para impulsar el estudio de posibles asociaciones de causalidad, pero para verdaderamente probar una asociación son necesarios estudios longitudinales.
Enfermedades gingivales no inducidas por placa (26)
Las reacciones inflamatorias gingivales pueden producirse por infecciones bacterianas específicas, víricas o micóticas, sin una reacción inflamatoria gingival asociada a placa.
Las enfermedades gingivales de origen bacteriano específico son aquéllas que están inducidas por infecciones bacterianas exógenas diferentes de las que forman parte de la placa dental. Los ejemplos típicos de estas lesiones se deben a infecciones por Neisseria gonorrhoeae, Treponema pallidum, Streptococcus u otros microorganismos. Clínicamente, estas lesiones se manifiestan como ulceraciones edematosas dolorosas, máculas mucosas o encías muy inflamadas no ulceradas atípicas, que pueden estar acompañadas o no de lesiones en otras partes del cuerpo. La biopsia complementada por los análisis microbiológicos revela el origen de estas lesiones.
Las enfermedades gingivales de origen viral son manifestaciones agudas de infecciones virales en la mucosa oral que cursan con la aparición de múltiples vesículas que se rompen fácilmente dando lugar a la aparición de úlceras dolorosas. Las más importantes son las asociadas a los virus del herpes simple (VHS) tipo 1 y 2 y al virus varicela-zoster. La gingivoestomatitis primaria suele aparecer en niños y cursa con una gingivitis severa y dolorosa junto con la formación de vesículas que se transforman en úlceras recubiertas por una capa de fibrina. Se puede acompañar de fiebre y linfadenopatías. La reactivación del virus se produce en un 20-40% de los casos asociada a episodios de fiebre, trauma o radiación ultravioleta, entre otros. Aparecen pequeñas úlceras dolorosas agrupadas en racimos en la zona de la encía adherida. En cuanto a la varicela, se caracteriza por la aparición de pequeñas úlceras en la lengua, paladar y encía, además de fiebre, malestar y rash cutáneo. La posterior reactivación del virus varicela-zoster da como resultado la aparición de un herpes zoster, con vesículas-úlceras irregulares y unilaterales.
Las enfermedades gingivales de origen fúngico incluyen diversas enfermedades como aspergilosis, blastomicosis, candidosis, coccidioidomicosis, criptococcosis, histoplasmosis, mucormicosis y paracoccidioidomicosis. Las más frecuentes son la candidosis (Fig. 7) y la histoplasmosis. La primera, producida sobre todo por Candida albicans, raramente se manifiesta en la encía de sujetos sanos (Fig. 7). Otras formas de presentación son la candidosis pseudomembranosa, eritematosa, en placas o nodular. La histoplasmosis es una enfermedad granulomatosa causada por el Histoplasma capsulatum que se puede encontrar en las heces de los pájaros y los murciélagos. Se inician como lesiones nodulares que después se transforman en ulcerativas y dolorosas y que pueden tener una apariencia como la de un tumor maligno.
Las manifestaciones gingivales de desórdenes mucocutáneos se pueden presentar como erosiones, vesículas, ampollas, úlceras o lesiones descamativas. El liquen plano se presenta entre un 0,1 y un 4% de la población de dos formas básicas: liquen plano blanco y liquen plano rojo. Se caracteriza por la existen que reciben el nombre de estrías de Wickham. El penfigoide es un grupo de desórdenes en los cuales se producen autoanticuerpos contra los componentes de la membrana basal, dando lugar a la aparición de ampollas subepiteliales, de contenido claro-amarillento o hemorrágico que se rompen dando lugar a úlceras dolorosas recubiertas por fibrina (Fig. 8). En el pénfigo, los autoanticuerpos se dirigen contra los desmosomas del epitelio apareciendo una ampolla acantolítica o intraepitelial, que puede llegar a comprometer la vida del sujeto. El eritema multiforme es una enfermedad vesículo-ampollosa que afecta tanto a piel como a mucosas. Posee dos formas de aparición: menor y mayor (síndrome de Stevens-Johnson). Los pacientes presentan los labios inflamados con amplias costras en la zona del bermellón, aunque la lesión básica es la ampolla que se rompe apareciendo extensas úlceras. El lupus eritematoso es una enfermedad autoinmune del tejido conectivo donde los autoanticuerpos se dirigen contra diferentes elementos celulares ejerciendo su efecto en los riñones, corazón, sistema nervioso central, sistema vascular y médula ósea. La lesión típica presenta una zona central atrófica con punteado blanquecino rodeada por una fina estriación. Se clasifica en lupus eritematoso discoide y sistémico. Las reacciones alérgicas no son muy comunes en la mucosa oral debido a que se necesitan concentraciones de alérgenos mayores que en la piel para que se produzcan. Pueden ser reacciones tipo I (inmediatas) mediadas por la inmunoglobulina E a. o tipo IV (retardada) mediada por células T.
Las lesiones traumáticas en la mucosa oral se pueden producir de forma accidental, iatrogénica o facticia. Pueden presentarse en forma de recesiones gingivales localizadas (Fig. 9A), abrasiones, ulceraciones o quemaduras (Fig. 9B). Pueden tener una apariencia edematosa, eritematosa o blanquecina, o una combinación de las anteriores.
Las reacciones a cuerpo extraño aparecen debido a la existencia de una ulceración epitelial que permite la entrada de una material extraño en el tejido conectivo gingival. A veces pueden presentar una inflamación gingival aguda o crónica y pueden producir tatuajes. En algunos casos puede aparecer supuración.
Tratamiento de las enfermedades gingivales
Las enfermedades gingivales asociadas a placa son una de las principales formas de los procesos que nos vamos a encontrar en el periodonto, y su elevada prevalencia hace necesario el desarrollo de una adecuada estrategia de tratamiento para poder limitar su trascendencia.
Tal y como señalaron Löe y Theilade en sus estudios sobre la gingivitis experimental, las enfermedades gingivales asociadas a placa son condiciones reversibles que desaparecen una vez se elimina la causa (15, 16). Cabe deducir que, si el principal factor etiológico de todos estos cuadros es la presencia de acúmulos de placa, su eliminación mecánica será la base del tratamiento que debemos ofrecer a los pacientes.
De acuerdo con todo lo anteriormente recogido, ciertos factores generales y locales pueden exacerbar y modificar la respuesta del paciente a la presencia de la placa, y la enfermedad gingival ser el resultado de ambas circunstancias, no sólo de la placa en sí, por lo que se hace además necesario el control de los factores concomitantes para la resolución de la gingivitis. La motivación y las instrucciones de higiene oral son el primer punto que debemos contemplar en nuestro tratamiento. El control de placa por parte del paciente es imprescindible para el mantenimiento a largo plazo de los resultados del tratamiento. La eliminación profesional de cálculo y placa por medio la profilaxis o tartrectomía, ya sea con instrumentos mecánicos, sónicos, ultrasónicos o manuales, es, por consiguiente, el siguiente paso de nuestra terapia, que debe ir acompañada de la eliminación de los factores retentivos de placa, para así evitar el acúmulo repetido en zonas puntuales de la encía. En caso de existir cierta cantidad de cálculo subgingival, deberá realizarse además raspado y alisado para asegurarnos de la eliminación completa de cualquier acúmulo de placa o cálculo.
En el caso de los agrandamientos gingivales, la eliminación de placa ha demostrado ser insuficiente en la resolución del cuadro, por lo que habrá que optar por hacer un recontorneado quirúrgico de la encía (Figs. 10a, 10b, 10c). Sin embargo, es importante tener presente que las recurrencias van a ser casi inevitables mientras persista el fármaco que las originó, por lo que realizar interconsultas con el especialista que trata al paciente serán necesarias para que intente modificar la medicación y solucionar el problema.
En el caso de las enfermedades gingivales no relacionadas con placa y de origen bacteriano específico, que están inducidas por infecciones bacterianas exógenas como infecciones por Neisseria gonorrhoeae, Treponema pallidum, Streptococcus u otros microorganismos, la biopsia complementada por los análisis microbiológicos revela el origen de estas lesiones.
Agradecimientos
Los autores agradecen a la Doctora Bettina Alonso, a la Doctora Margarita Iniesta y al Doctor Jorge Serrano su colaboración.
Bibliografía
1. Mariotti A. Dental plaque-induced gingival diseases. Ann Periodontol. 1999 Dec;4(1):7-19. [ Links ]
2. Brown LJ, Loe H. Prevalence, extent, severity and progression of periodontal disease. Periodontology 2000. 1993 Jun;2:57-71. [ Links ]
3. Sheiham A, Netuveli GS. Periodontal diseases in Europe. Periodontology 2000. 2002; 29: 104-21. [ Links ]
4. 1999 International Workshop for a Classification of Periodontal Diseases and Conditions. Papers. Oak Brook, Illinois, October 30-November 2, 1999. Annals of Periodontology / the American Academy of Periodontology. 1999 Dec; 4(1): i, 1-112. [ Links ]
5. Armitage G. Development of a classification system for periodontal diseases and conditions. Northwest Dent, 2000. 79(6): p. 31-5. [ Links ]
6. Armitage G. Classifying periodontal diseases-a long-standing dilemma. Periodontol 2000, 2002. 30: p. 9-23. [ Links ]
7. Page RC, Schroeder HE. Pathogenesis of inflammatory periodontal disease. A summary of current work. Laboratory investigation; a journal of technical methods and pathology. 1976 Mar; 34(3):235-49. [ Links ]
8. Egelberg J. Permeability of the dento-gingival blood vessels. IV. Effect of histamine on vessels in clinically healthy and chronically inflamed gingivae. Journal of periodontal research. 1966; 1(4):297-302. [ Links ]
9. Page RC, Kornman KS. The pathogenesis of human periodontitis: an introduction. Periodontology 2000. 1997 Jun;14:9-11. [ Links ]
10. Page RC, Offenbacher S, Schroeder HE, Seymour GJ, Kornman KS. Advances in the pathogenesis of periodontitis: summary of developments, clinical implications and future directions. Periodontology 2000. 1997 Jun;14:216-48. [ Links ]
11. Trombelli L, Scapoli C, Orlandini E, Tosi M, Bottega S, Tatakis DN. Modulation of clinical expression of plaque-induced gingivitis. III. Response of "high responders" and "low responders" to therapy. J Clin Periodontol. 2004 Apr;31(4):253-9. [ Links ]
12. Tatakis DN, Trombelli L. Modulation of clinical expression of plaque-induced gingivitis. I. Background review and rationale. J Clin Periodontol. 2004 Apr;31(4):229-38. [ Links ]
13. Trombelli L, Tatakis DN, Scapoli C, Bottega S, Orlandini E, Tosi M. Modulation of clinical expression of plaque-induced gingivitis. II. Identification of "high-responder" and "low-responder" subjects. J Clin Periodontol. 2004 Apr;31(4):239-52. [ Links ]
14. Trombelli L, Scapoli C, Calura G, Tatakis DN. Time as a factor in the identification of subjects with different susceptibility to plaque-induced gingivitis. J Clin Periodontol. 2006 May;33(5):324-8. [ Links ]
15. Löe H, Theilade E, Jensen SB. Experimental Gingivitis in Man. J Periodontol. 1965 May-Jun;36:177-87. [ Links ]
16. Theilade E, Wright WH, Jensen SB, Loe H. Experimental gingivitis in man. II. A longitudinal clinical and bacteriological investigation. Journal of periodontal research. 1966;1:1-13. [ Links ]
17. Hugoson A. Gingivitis in pregnant women. A longitudinal clinical study. Odontol Revy. 1971;22(1):65-84. [ Links ]
18. Löe H, Silness J. Periodontal Disease in Pregnancy. I. Prevalence and severity. Acta Odontol Scand. 1963 Dec;21:533-51. [ Links ]
19. Mealey BL, Rethman MP. Periodontal disease and diabetes mellitus. Bidirectional relationship. Dentistry today. 2003 Apr;22(4):107-13. [ Links ]
20. Solskone WK, A. The Relationship Between Periodontal Diseases and Diabetes Mellitus: an Overview. Ann Periodontol. 2001;6(1):91-8. [ Links ]
21. Arrieta-Blanco JJ, Bartolome-Villar B, Jimenez-Martinez E, Saavedra-Vallejo P, Arrieta-Blanco FJ. Dental problems in patients with diabetes mellitus (II): gingival index and periodontal disease. Med Oral. 2003 Aug-Oct;8(4):233-47. [ Links ]
22. Taichman LS, Eklund SA. Oral contraceptives and periodontal diseases: rethinking the association based upon analysis of National Health and Nutrition Examination Survey data. J Periodontol. 2005 Aug;76(8):1374-85. [ Links ]
23. Soory M. Hormonal factors in periodontal disease. Dent Update. 2000 Oct;27(8):380-3. [ Links ]
24. Nishida M, Grossi SG, Dunford RG, Ho AW, Trevisan M, Genco RJ. Dietary vitamin C and the risk for periodontal disease. J Periodontol. 2000 Aug;71(8):1215-23. [ Links ]
25. Nishida M, Grossi SG, Dunford RG, Ho AW, Trevisan M, Genco RJ. Calcium and the risk for periodontal disease. J Periodontol. 2000 Jul;71(7):1057-66. [ Links ]
26. Holmstrup P. Non-plaque-induced gingival lesions. Ann Periodontol 1999;4:20-31. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
P. Matesanz-Pérez
Irun, 7 - 4º B
28008 Madrid. España
e-mail: ritamatoscruz@gmail.com
Fecha de recepción: Enero 2008.
Aceptado para publicación: Enero 2008.























