1. Introducción
El consentimiento informado (CI) es un requisito ético y legal para cualquier procedimiento médico, tanto diagnóstico como quirúrgico. Constituye una obligación inexcusable la de informar al paciente de todas aquellas circunstancias que puedan incidir de forma razonable en la decisión terapéutica, por lo que deberá de informarle sobre los medios y el fin del tratamiento médico-quirúrgico, indicando el diagnóstico de su proceso y pronóstico del mismo (Sung y Herbst, 2017).
El CI se define según el artículo 3 de la Ley 41/2002, básica reguladora de la autonomía del paciente y de los derechos y obligaciones en materia de información y documentación clínica como "la conformidad libre, voluntaria y consciente de un paciente, manifestada en el pleno uso de sus facultades después de recibir la información adecuada, para que tenga lugar una actuación que afecta a su salud".
Los tres criterios fundamentales que se necesitan para el CI es que el paciente debe ser competente, adecuadamente informado y no ser coaccionado. (Cocanour, 2017). El CI forma parte del proceso de comunicación e información entre profesionales sanitarios y las personas atendidas. El objetivo principal es aportar información en cantidad y calidad suficiente para que el/la paciente o su representante legal pueda decidir de forma autónoma respecto a la atención sanitaria.
La otorgación del CI por el representante legal ocurre en los siguientes casos: pacientes incapacitados legalmente y en los menores de edad sin una madurez suficiente. (Ley 41/2002)
En los menores de edad se ha tener en cuenta los siguientes puntos:
Menor de edad menor de 16 años, si el paciente tiene los 12 años cumplidos el consentimiento lo dará el representante legal del menor después de haber oído la opinión del menor (Alventosa del Río, 2015).
Menor de edad (18 años) que no sea capaz intelectualmente ni emocionalmente de comprender el alcance de la intervención (Blasco Igual, 2015).
Participación en ensayos clínicos y prácticas de técnicas de reproducción humana asistida hasta los 18 años.
Interrupción voluntaria del embarazo hasta los 18 años (Martínez, 2009).
En los menores de edad mayores de 16 años y en el caso de menores emancipados no cabe el consentimiento por sustitución (estos tienen reconocida la capacidad legal para decidir libremente), salvo que tengan déficit intelectual o emocional o que la actuación sea de grave riesgo vital, caso en el que los padres o tutores serán informados y su opinión se tendrá en cuenta para la toma de decisiones correspondientes (Alventosa del Río, 2015).
Existe la salvedad de que, en caso de existencia de riesgo para la salud pública o riesgo inmediato grave para la integridad física o psíquica, dicho consentimiento no se requerirá del menor emancipado, sino que procederá la actuación de las autoridades sanitarias o del profesional sanitario (Martínez, 2009).
1.1. Pruebas médicas que requieren CI en el servicio de Neumología y Alergia Infantil
En el Servicio de Neumología y Alergia Infantil (NAI), se realizan pruebas diagnósticas de provocación con alimentos o medicamentos y un procedimiento terapéutico de desensibilización para los pacientes con alergia por ejemplo al huevo o la leche. Tales procedimientos se han de realizar en un ambiente hospitalario porque una reacción alérgica que podría aparecer supone un riesgo para el paciente pediátrico y requiere atención médica urgente. Al tratarse de situaciones con riesgos, es indispensable el CI de los tutores legales del menor previo a ello.
Los procedimientos médicos que se realizan con mayor frecuencia son la provocación alimentaria o medicamentosa y desensibilización a alimentos.
La provocación alimentaria: consiste en administrar el alimento sospechoso en cantidades progresivamente crecientes en un intervalo de tiempo para confirmar el diagnóstico o su tolerancia. En caso de presentar alguna reacción adversa, se considera que la prueba es positiva o es alérgico; en caso de no presentar reacciones, se considera que la provocación es negativa. Esta prueba se considera técnica "gold standard" o test de referencia para el diagnóstico de alergia alimentaria (Boyce et al., 2010 y Calvani et al., 2019).
En la provocación medicamentosa: la técnica es similar al anterior con la diferencia de comprobar con la medicación sospechosa o la alternativa pudiendo ser por vía oral, intramuscular o parenteral dependiendo de tipo de fármaco.
La desensibilización a alimento: es un procedimiento terapéutico, consiste en inducir tolerancia a algún alimento alérgico ya diagnosticado administrando progresivamente dosis crecientes de alimentos durante varios días o meses (Wood, 2016). Está indicada cuando no se espera la curación espontánea y por ende la persistencia indefinida de alergia.
Durante todas las pruebas, no es inusual presentar diversas reacciones adversas como por ejemplo reacciones cutáneas, respiratorias, digestivas y algunos casos anafilaxias (Nurmatov et al., 2017), requiriendo atención médica y tratamiento específico inmediato.
1.2. Prevalencia de alergias alimentarias en niños
Se estima que la prevalencia de alergia a alimentos en Europa afecta del 1% al 3% de la población general siendo más frecuente en la población pediátrica, en los que la prevalencia puede llegar hasta 8% (Nwaru et al., 2014).
La frecuencia de alergia alimentaria es tres veces mayor en población pediátrica que en adultos siendo el tercer tipo más común de alergia pediátrica diagnosticada en los servicios de alergia (Ojeda et al., 2018).
Según el estudio nacional multicéntrico "Alergológica 2015" realizado por la Sociedad Española de Sociedad Española de Alergología e Inmunología Clínica (SEAIC), estima que la prevalencia de alergia a los alimentos en España entre los pacientes que acuden por primera vez a un alergólogo es del 11,4%. Además se observó un aumento de frecuencia y gravedad de la alergia alimentaria comparando con los estudios previos de Alergológica 2005 y 1992.
En el servicio de NAI, entre los procedimientos médicos (provocación con alimentos y medicamentos, desensibilizaciones), se realiza una media de 1300 al año.
1.3. Justificación del estudio
Una de los principales pilares de la Bioética es la Autonomía del paciente. En caso de la población pediátrica, es un grupo en el que la gran mayoría de los pacientes son inmaduros para tomar decisiones por sí mismos, motivo por el cual estas decisiones son tomadas conjuntamente con los tutores legales. Además se exige que el menor sea informado de modo adaptado a su edad y madurez legal. En el caso de los jóvenes mayores de 12 años, deberán otorgar su asentimiento informado. Por lo tanto es un deber importante dar una información adaptada para participar en su propia decisión sobre el procedimiento médico.
Muchos de los estudios que miden la cantidad y calidad de información recibida a través del CI son dedicados a la población adulta, y sobre todo en Servicios con procedimientos invasivos, como los Servicios de cirugía, unidades intensivas o ensayos clínicos.
En el servicio de NAI, el CI es especialmente importante en las pruebas de provocación oral con alimentos, con medicamentos y en los procesos de desensibilización ya que son los procedimientos de mayor riesgo para el paciente. No se ha encontrado un estudio en éste ámbito.
Este estudio pretende profundizar en el conocimiento en torno a la percepción de los tutores legales sobre la información proporcionada por el profesional sanitario sobre las pruebas médicas que se realizan en una Consulta Externa de NAl en un hospital terciario.
2. Objetivos
2.1. Objetivo principal
Evaluar el grado de información percibida por los tutores legales tras haber recibido el CI en la unidad de NAI del Hospital Universitario y Politécnico La Fe de Valencia (España).
2.2. Objetivos secundarios
Validar las preguntas específicas sobre la información proporcionada por el CI.
Identificar las informaciones del CI deficitarias percibidas por los tutores.
Valorar la percepción de los tutores sobre si se respeta o no la opinión de los menores ≥ 12 años sobre el procedimiento médico.
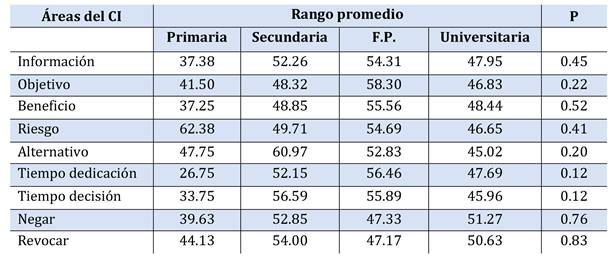
Determinar si existe correlación entre la percepción de la información del CI y el nivel de educación del participante, la cantidades de CI firmados previamente, el tiempo trascurrido desde la última firma del CI, el tipo de procedimiento médico y el resultado de dicho procedimiento.
3. Material y métodos
3.1. Diseño del estudio
Estudio descriptivo, observacional y transversal de obtención de información mediante cuestionarios en tutores legales de los pacientes asistidos en la unidad de NAI del Hospital Universitario y Politécnico La Fe de Valencia (España).
3.2. Participantes
Se solicitó su participación, de modo consecutivo, a los tutores de los pacientes asistidos por los procedimientos mencionados durante el período de Abril hasta Mayo de 2021. En el momento de la realización del estudio, debido a la pandemia COVID19, el aforo estaba limitado con una media de citados de 2 a 4 al día.
3.3. Variables recogidas
3.3.1. Principal
Información percibida por los tutores legales con respecto a diferentes ítems del CI: Cualitativa ordinal.
3.3.2. Secundarias
Edad de los tutores legales y de los menores: Cuantitativa continua.
Sexo: Cualitativa nominal dicotómica.
Educación: Cualitativa ordinal.
Parentesco: Cualitativa nominal.
Tiempo transcurrido desde la firma del último CI: Cualitativa ordinal.
Cantidad de CI firmados previamente: Cualitativa ordinal.
Tipo de procedimiento médico realizado: Cualitativa nominal.
Provocación oral con qué tipo de alimentos: Cualitativa nominal.
Resultado del procedimiento médico: Cualitativa ordinal.
Información de CI recibida por los menores ≥12 años según la percepción de los tutores: Cualitativa ordinal.
3.4. Instrumento
Se diseñó un cuestionario que incluía 21 preguntas (Anexo 1), que fue ampliado y modificado de un trabajo publicado por Ballesteros-Balaguer (2015). Se añadió al cuestionario la información demográfica (edad, sexo, grado de formación), información en relación a la experiencia con los CI previos (cantidad de veces firmada y tiempo trascurrido desde la última firma), información sobre procedimiento médico en que se le realizó al paciente menor y el resultado del dicho procedimiento, y la información de CI recibida por los menores ≥12 años de edad según la percepción de los tutores. Además, fue revisado y adaptado por un alergólogo, dos pediatras alergólogos, una enfermera y un profesional administrativo, todos de la misma unidad, con larga experiencia en los procedimientos realizados y en empleo de CI para tener una visión multidisciplinar.
La encuesta recoge los siguientes datos:
Demográficos: edad, sexo, educación o escolaridad, parentesco del menor asistido.
Experiencias previas con el CI en cuanto a la cantidad de veces firmada y el tiempo transcurrido desde la última firma del CI por los tutores legales.
Preguntas en relación al procedimiento médico que se le realizó al paciente menor y el resultado del dicho procedimiento.
Preguntas con respecto a la información que ha percibido el tutor legal en relación con los diferentes ítems de CI como la información de procedimiento médico y sus objetivos, los beneficios que se esperan, los riesgos del procedimiento y posibles pruebas alternativas. Además, la percepción sobre el tiempo que se dedicó para la información y el tiempo para decidir, y la posibilidad de negación y revocación de CI. Por último, se preguntó si se le explicó y se respetó la decisión del paciente menor ≥12 años de edad, según la percepción del tutor.
Los participantes respondieron según la percepción marcando las respuestas en números de 0 al 4, siendo 0 "no, nada",1 un poco, 2 "bastante", 3 "mucho" y 4 "sí, totalmente".
3.5. Procedimiento
Se incluyó a todos los pacientes que tenían cita programada para algún procedimiento médico (provocación o desensibilización). Los procesos del CI de la prueba fueron realizados por tres pediatras alergólogos y cinco enfermeras de la unidad, sin participación del investigador.
El investigador informaba a los participantes sobre el presente estudio y, en caso de existir, se aclaraban todas las dudas sobre el cuestionario. Esta intervención era igual para todos los participantes.
Tras haber informado del estudio se le entregaba la hoja de información al participante y la hoja del CI, y una vez aclarada las dudas surgidas y firmado el CI, se procedía a la entrega del cuestionario.
Una vez finalizado el cuestionario, los participantes la devolvían a la misma persona que se la había entregado. Los profesionales sanitarios encargados de dar CI para los procedimientos médicos desconocían la realización de este estudio para disminuir el posible sesgo.
3.6. Análisis estadístico
Para la recogida de datos, se utilizó el programa Excel de Microsoft y IBM SPSS versión 15.0. Se realizó un estudio descriptivo de frecuencias, medias y medianas, validación de las preguntas específicas sobre la información proporcionada por el CI que se entregó a los padres mediante alfa de Cronbach. Se analizó la asociación entre las preguntas del cuestionario y las variables demográficas, conocimiento previo de cuestionarios y procedimiento médico realizado y resultados de la prueba mediante prueba H de Kruskal-Wallis y correlación de Spearman. Se consideró significativo un valor de p<0.05.
4. Resultados
4.1. Análisis descriptivos de los datos demográficos
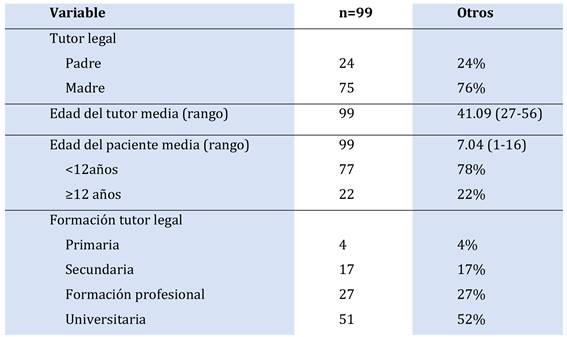
Se incluyeron en el estudio 99 tutores legales (n=99). Todos respondieron el cuestionario completo. La distribución de los tutores, la edad media y la formación de grado se observa en la Tabla 1.
4.2. Análisis descriptivos de la experiencia con el CI: tiempo transcurrido desde la última firma del CI y cantidad de CI firmados
Con respecto al tiempo trascurrido desde la última firma del CI, la mayoría de los tutores legales encuestados han firmado el CI en el mismo día con un 81% (n=80). (Figura 1)
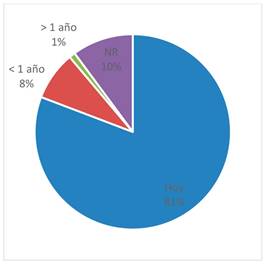
Figura 1. Distribución de la población encuestada por el tiempo trascurrido desde el último CI firmado.
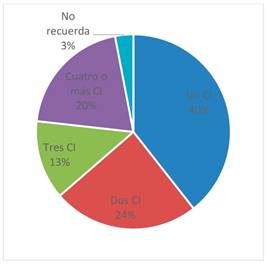
Según la cantidad de CI firmados, se observó que 41 tutores legales (40%) habían firmado una vez en la unidad. (Figura 2)
4.3. Análisis descriptivos de los procedimientos médicos realizados
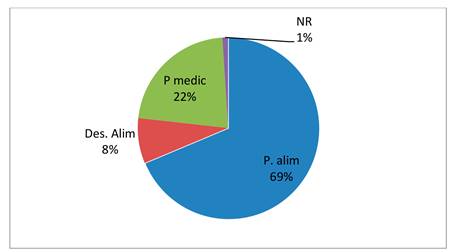
Los procedimientos médicos realizados fueron: provocación oral con alimentos 69% (n=68), provocación oral con medicamentos 22% (n=22), desensibilización con alimentos 8% (n=8). (Figura 3)
4.4. Distribución de alérgenos utilizados para la provocación oral
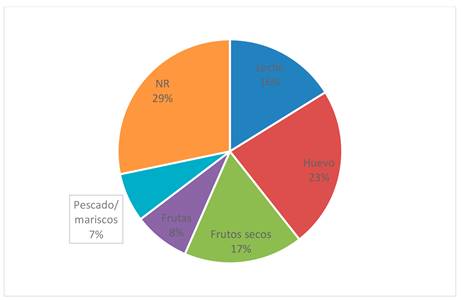
La provocación más frecuente fue con huevo (23%), seguida de frutos secos (17%), leche de vaca (16%), frutas (8%), pescados y mariscos (7%). Existe un grupo de pacientes (29%), que se le provocó con otros tipos de alimentos que no se encontraba en la encuesta o se le provocó con fármacos. (Figura 4)
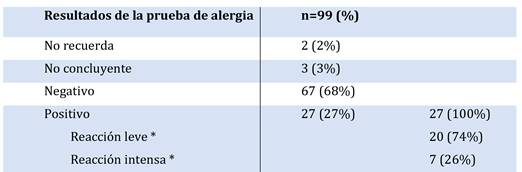
4.5. Resultados de la prueba de provocación o desensibilización
El 68% han tenido resultado negativo, es decir que no han tenido reacción adversa por lo que toleran el alimento o medicamento de la provocación. El 27% han tenido resultado positivo, evidenciado por reacciones adversas. Se observó que el 3% tuvo resultado no concluyente y un 2% no recuerda el resultado o no responde.
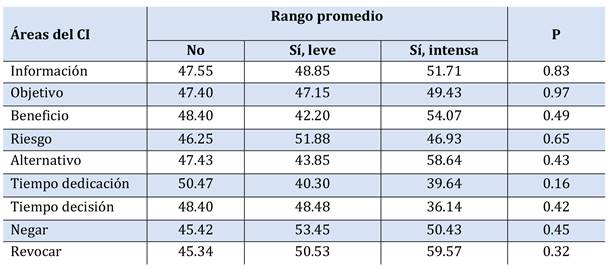
De los pacientes que han obtenido resultado positivo (n=27), se preguntó la percepción de los participantes sobre la gravedad de la reacción adversa: 74% han respondido que tuvieron una reacción leve y el 26% reacciones intensas. (Tabla 2)
4.6. Análisis descriptivo sobre el grado de información de CI percibida por los tutores
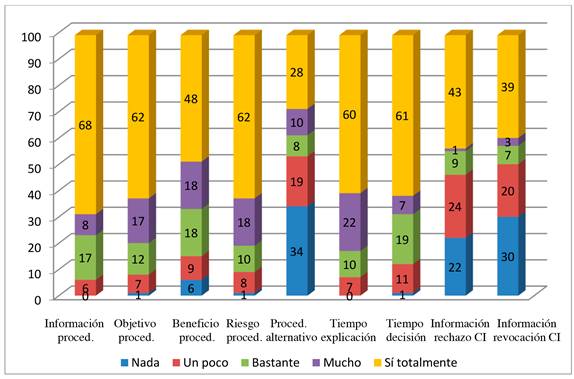
Se analizó el grado de información percibida por los tutores legales sobre el procedimiento médico que se le realizó a los pacientes mediante nueve preguntas con respuestas cualitativas ordinales ordenadas en "no, nada", "un poco", "bastante", "mucho", "sí, totalmente".
Las nueve preguntas fueron:
¿Ha recibido información sobre el procedimiento a realizar?
¿Le han explicado para qué sirven y cuál es el objetivo del procedimiento que se le realiza o realizó al menor?
¿Le han informado de los beneficios que se esperan obtener del procedimiento?
¿Le han informado de los riesgos que puede haber al realizar el procedimiento?
¿Le han informado de los posibles procedimientos alternativos?
¿Han entendido toda la información que ha recibido y le han dedicado todo el tiempo suficiente para explicárselo?
Tras ser informado por el profesional sanitario ¿Ha tenido suficiente tiempo para pensar y decidir?
¿Le han informado de la posibilidad de rechazar el CI en cualquier momento y sin perjuicio?
¿Le han informado de la posibilidad de revocar o anular el CI en cualquier momento y sin prejuicio?
La mayoría de los tutores (> 67%) contestaron "mucho" y "sí, totalmente" en seis de las preguntas pero en las preguntas sobre el procedimiento alternativo y posibilidad de rechazar y revocar el CI la opción "nada" representó el 34%, 22% y 30% respectivamente. (Figura 5)
4.7. Análisis descriptivo de la percepción del tutor en cuanto a la información brindada al menor ≥12 años
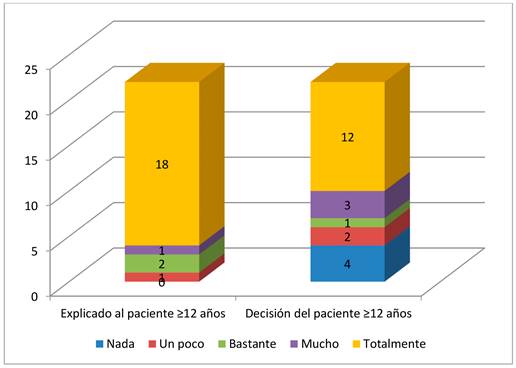
Se preguntó a los tutores si la información del procedimiento médico fue dada al menor ≥12 años de edad y si se respetó su decisión.
Se estudió a 22 tutores cuyos hijos tenían ≥ 12 años de edad. 18 participantes (82%) respondieron que se le ha sido explicado "sí, totalmente".
En cuanto a la decisión del menor, 16 participantes (73%) han respondido que se tomó en cuenta "bastante", "mucho" y "sí, totalmente" la decisión sobre el procedimiento. (Figura 6)
4.8. Análisis de Alfa de Cronbach para la validación de las preguntas específicas sobre la información proporcionada por el CI
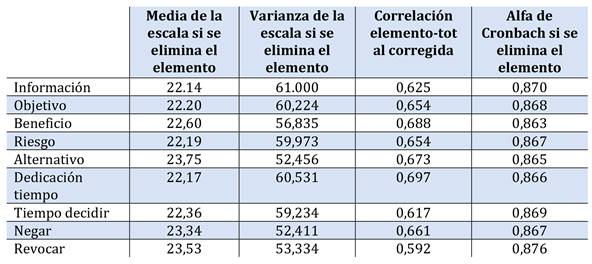
El valor del alfa de Cronbach para la consistencia interna es 0.88 para las preguntas específicas dirigidas a la información del CI. No existe una mejoría de consistencia interna si se elimina alguna pregunta (Tabla 3).
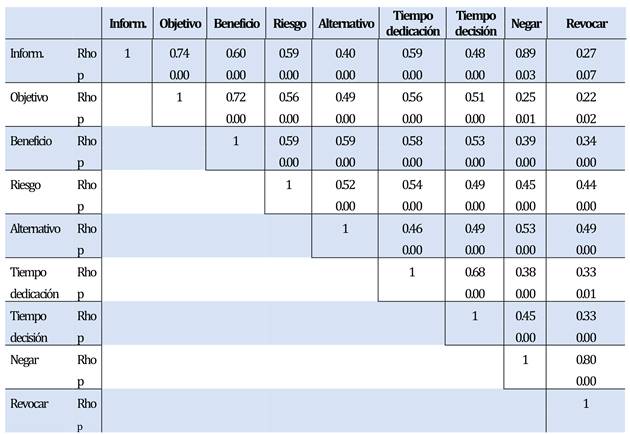
4.9 Correlación entre las preguntas específicas del CI
En la Tabla 4 se observa que las preguntas específicas del CI tienen una correlación significativa (p<0.05).
4.10. Asociación analítica entre variables
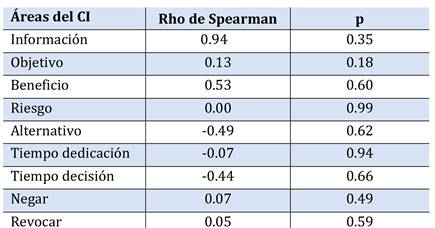
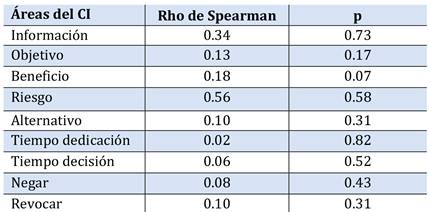
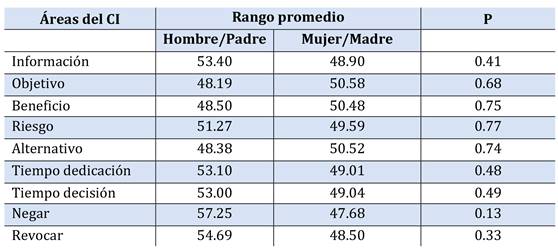
Se estudiaron la asociación de las variables demográficas, cantidades de CI firmados previamente, tiempo transcurrido desde la última firma, tipo de procedimiento médico realzado y resultado de la prueba con las preguntas específicas dirigidas a la cantidad de información percibida en diferentes áreas del CI (Tabla 5, Tabla 6, Tabla 7, Tabla 8, Tabla 9, Tabla 10, Tabla 11).
Tras el estudio de análisis no se encontró ninguna asociación significativa (p>0.05 en todas).
Tabla 9. Correlación entre la cantidad de CI firmados previamente y las preguntas específicas del CI.
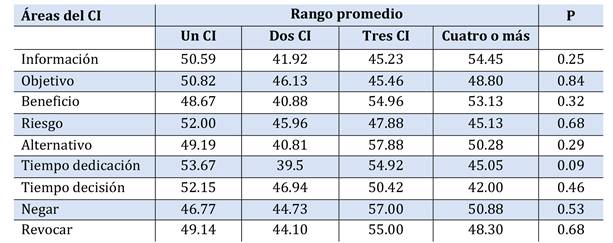
Tabla 10. Correlación entre el tipo de procedimiento realizado y las preguntas específicas del CI.
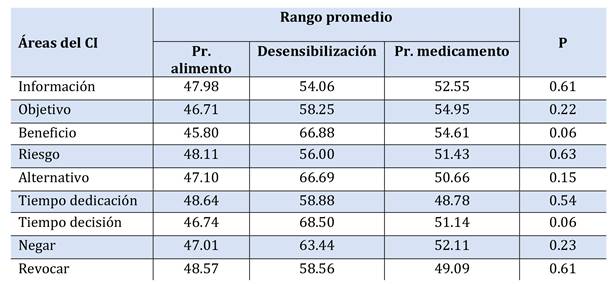
*Pr: Provocación
5. Discusión
El CI es un elemento clave en el enfoque de la medicina moderna centrada en el paciente y representa la toma de decisiones informada de las personas para recibir asistencia sanitaria. Descubrir el déficit y los fallos en este proceso es uno de los aspectos importantes para mejorar la calidad de atención al paciente.
En la literatura se encontraron datos preocupantes como el de Shaker et al. (2018) en el que el 44% de pacientes opinaron que la información brindada por el personal médico era "baja", "muy baja" y "nada": solo el 16% manifestó que la información que recibían era "alta" y "muy alta".
En el presente estudio, la percepción de la información recibida era muy positiva (70% o más entre "mucho" y "totalmente"). Los pacientes del estudio pasan por la Consulta con el especialista en la que se les explica el procedimiento médico indicado, posteriormente acuden citados otro día para el procedimiento médico, momento por el cual se le explica nuevamente el procedimiento antes de la prueba. El intervalo de tiempo entre la consulta y la fecha de la prueba varía desde semanas hasta un año. La firma del CI puede ser en el día de la consulta o en el día del procedimiento médico. Es decir, los pacientes del servicio reciben dos veces la información sobre el procedimiento.
Existen ítems mejorables, en relación a la información sobre el procedimiento alternativo y la posibilidad de negar y revocar el CI: aproximadamente un 50 % respondieron entre "nada" y "un poco". Una posible explicación es que los procedimientos alternativos para las pruebas médicas tanto diagnósticas como terapéuticas de la alergia es la evitación del alérgeno. Los profesionales médicos podrían creer que este hecho se da por conocido. Con respecto a la pregunta de negación y revocación del CI, los apartados correspondientes están presentes en la hoja de la firma del CI. (Anexo 2). Además, los profesionales de la salud, durante el proceso de CI, probablemente explican los aspectos médicos de los procedimientos con prioridad sobre la parte ética-legal.
Un aspecto más a considerar es que el CI proporcionado es un documento uniforme del centro hospitalario para todos los servicios y procedimientos, y que necesita ampliaciones y modificaciones para las diversas técnicas a realizar.
La percepción de los tutores en cuanto a la información `proporcionada a los menores ≥12 años y la participación en la decisión del procedimiento médico fueron muy buenas: un 80% calificaron positivamente con un "totalmente" y un 70% entre "mucho" y "totalmente" respectivamente. Éste es uno de los puntos clave sobre el respeto de la autonomía de los menores.
El valor promedio de alfa de Cronbach para las preguntas específicas del CI (9 preguntas) en esta muestra es de 0.88, por lo que tiene una consistencia interna muy buena. Además, estas preguntas tienen una correlación significativa (p<0.05) por lo que todos los ítems miden un mismo constructo, existiendo una homogeneidad entre los ítems que forman la escala (Tavakol y Dennick, 2011). No se observó una mejoría de consistencia interna si se excluye alguna pregunta. Por lo que se puede interpretar que es un cuestionario válido, aunque para apoyar la fiabilidad de este cuestionario dirigido al CI se tendría que proporcionar el mismo tipo de preguntas para diferentes grupos de sujetos o en repetidas aplicaciones a un mismo grupo de sujetos en un intervalo de tiempo (Frías-Navarro, D. 2021).
No se observó una correlación significativa entre los datos demográficos (edad de los tutores legales y del paciente, parentesco y nivel educativo) y el grado de percepción. El 96% de los tutores tenían un alto nivel de formación, de grado secundario o superior. Algunos autores como Vizcaya Benavides et al. (2014) y Joolaee et al. (2017) encontraron una relación directa entre el grado de escolaridad baja y la deficiencia de conocimiento del CI. Los autores creen que es más probable que los pacientes analfabetos y menos alfabetizados sean ignorados en el proceso de obtención de este documento. No se observó esa tendencia en este estudio.
No se encontró una relación significativa entre el grado de percepción y la experiencia con el proceso del CI (número de CI firmado y el tiempo transcurrido desde la última firma del CI). En el apartado anterior se ha mencionado que el día de la prueba nuevamente el personal sanitario explica y el paciente/tutor otorga el CI. Existen preferencias de los pacientes en cuanto al momento oportuno de recibir el CI, según Ochieng et al (2015), la mayoría prefirió recibir la información días antes del tratamiento o la cirugía, mientras que otros prefirieron que fuera el mismo día del procedimiento. Según la ley 1/2003 de 28 de enero, de la Generalitat, de Derechos e Información al Paciente de la Comunidad Valenciana, la información previa al CI se facilitará con la "antelación suficiente", siempre que no se trate de actividades urgentes.
El hecho de que no haya correlación de las variables estudiadas significa que estas no serían útiles para identificar "a priori" algún grupo de pacientes/tutores que necesitara una intervención especial para ser informados sobre los distintos aspectos del CI.
Se observó cierta correlación entre el tipo de procedimientos médicos realizados frente a las preguntas específicas del CI, aunque no fue significativa (rango promedio de provocación alimentaria 47.4 aprox. vs Desensibilización alimentaria 61.25 aprox.). La desensibilización oral con alimento es un procedimiento médico terapéutico que se realiza en pacientes con alergia confirmada. Este proceso puede durar meses, lo que puede conllevar un riesgo más elevado en comparación con los otros procedimientos estudiados. Por otra parte, la provocación oral con alimento es un procedimiento médico de diagnóstico y se realiza en un día. La cantidad de información que se aporta al paciente puede ser diferente según la complejidad y el riesgo del procedimiento médico. Según Sheikhtaheri y Farzandipour M (2010), se encontró una asociación significativa entre la calidad del CI percibida y el tipo de cirugía, siendo de mejor calidad el CI en las cirugías especiales que en cirugía general. Se infiere que a mayor riesgo en la cirugía los profesionales sanitarios actúan de forma más responsable en la obtención del CI.
En el presente trabajo se ha detectado que el grado de información percibido por los tutores sobre el CI es mejorable en cuanto a los aspectos legales del CI. Este punto probablemente sea debido a que los profesionales de la salud, durante el proceso de CI explican con prioridad los aspectos médicos de los procedimientos sobre la parte ética-legal, o en algunos casos por la deficiencia de conocimiento de los requisitos legales que sustentan el CI de los pacientes (Skiba et al. 2021). Aplicando este resultado a la actividad asistencial sería conveniente concienciar a los profesionales sanitarios implicados sobre este punto.
Algunas de las estrategias para mejorar el procedimiento de CI son: la formación de los profesionales (Ochieng et al., 2015), las metodologías efectivas son las intervenciones interactivas, y las que utilizan técnicas de prueba/retroalimentación y enseñanza (Glaser et al., 2020 ); la confección de una lista de verificación, aunque esta no ha producido cambios significativos de los niveles de satisfacción o ansiedad de los pacientes y tutores (Firdouse et al., 2017).
Todas estas propuestas de mejora, se podría valorar implementar para realizar un estudio de comparación en un futuro.
6. Limitaciones del estudio
Existen algunas limitaciones en este estudio. La primera es el número limitado de participantes, fue afectado por la situación de la pandemia COVID-19, por la cual se restringió la cita para los pacientes con procedimientos médicos. Los participantes son insuficientes para demostrar la población general, no obstante, el objetivo era valorar el grado de información del CI percibida por los tutores legales en el NAI e identificar los aspectos mejorables para aumentar la calidad asistencial de los pacientes y sus respectivos tutores legales.
La segunda, es el rango de tiempo limitado (2 meses) para el reclutamiento de los participantes, con una afectación similar al primer punto.
La tercera, es el sesgo de información que pudo haber debido a que los profesionales sanitarios que explican y dan el CI son varios. La cantidad de información que se les entrega a cada paciente y sus respectivos tutores legales podría variar según los profesionales.
La cuarta, para apoyar más la fiabilidad de este cuestionario dirigido al CI se tendría que proporcionar el mismo tipo de respuestas para diferentes grupos de sujetos o en repetidas aplicaciones a un mismo grupo de sujetos (Frías-Navarro, D. 2021).
7. Conclusiones
El grado de información percibido por los tutores legales tras haber sido explicado el procedimiento médico a realizar al menor y tras haber firmado el CI en Alergia Pediátrica fue globalmente muy bueno.
Se observó una adecuada consistencia interna, validez y correlaciones entre las preguntas específicas sobre la información proporcionada por el CI. Por lo tanto, el cuestionario utilizado es una herramienta válida para determinar el grado de información de CI percibida.
Las informaciones del CI deficitarias percibidas por los tutores fueron sobre la existencia del procedimiento alternativo, y posibilidad de rechazar o revocar el CI en cualquier momento y sin perjuicio.
Gran parte de los tutores creen que se informó suficientemente a los pacientes menores ≥ 12 años de edad.
La mayoría de los tutores opinaron que se respetó la decisión de los pacientes menores ≥ 12 años de edad.
No se observaron asociaciones significativas en relación a la información recibida del CI frente a los datos demográficos, experiencias previas en cantidad de CI firmados anteriormente, tiempo transcurrido desde la última firma, tipo de procedimiento médico y resultados de dicho procedimiento.