INTRODUCCIÓN
Los coronavirus son virus ARN de sentido positivo, no segmentados, envueltos, que pertenecen a la familia Coronaviridae, y se encuentran ampliamente distribuidos en humanos y otros mamíferos1. La mayoría de las infecciones por coronavirus son leves, excepto la producida por SARS-CoV, detectado por primera vez en Guandong, China en 20022 y por MERS-CoV, que surgió en Arabia Saudita en 20123. Tanto SARS-Co-V como MERS-CoV han causado enfermedades respiratorias graves. No hay un tratamiento aprobado disponible para estos coronavirus, aunque existen informes de tratamientos experimentales4-6.
El 31 de diciembre de 2019, la Oficina de la OMS en China fue informada de un grupo de casos de neumonía de etiología desconocida detectados en la ciudad de Wuhan, provincia de Hubei, en China7. La infección causó brotes de enfermedad respiratoria grave similares a los producidos por el coronavirus del síndrome respiratorio agudo severo (SARS), y se asoció con la necesidad de ingreso en unidad de cuidados intensivos (UCI) y una alta mortalidad8. Las autoridades chinas identificaron un nuevo tipo de coronavirus (denominado posteriormente SARS-CoV-2), que fue aislado el 7 de enero de 20209. Inicialmente, no había evidencia de transmisión de persona a persona y no se habían comunicado infecciones en trabajadores sanitarios, lo que posteriormente sí se confirmó10. El 30 de enero de 2020 había 7.818 casos confirmados en total (incluidos 82 casos de 18 países fuera de China), con 1.370 casos graves y 170 muertes, y otros 1.216 casos sospechosos11. El 30 de enero de 2020, la OMS declaró el brote de nCoV-2019 como una emergencia de salud pública de interés internacional12. En este contexto, algunos países occidentales, incluida España, decidieron evacuar a sus ciudadanos de Hubei, China. El objetivo de este trabajo fue describir las estrategias de control de la infección por SARS-CoV-2 mediante cuarentena hospitalaria en un momento concreto, como fue la evacuación de ciudadanos residentes en Hubei al principio de la pandemia.
MATERIAL Y MÉTODO
Para la descripción de las pautas de acción, se recopiló información sobre los criterios para seleccionar las instalaciones y el personal, el número de casos en cuarentena (CC), la estrategia de control de la infección, la duración de la cuarentena, la monitorización clínica, el apoyo complementario, la detección viral, los recursos, la encuesta epidemiológica y la organización de la evaluación diaria.
Este trabajo descriptivo estuvo exento de aprobación por comité de ética porque no incluyó datos clínicos. El requisito de aprobación ética no era aplicable para una descripción de las pautas de acción realizadas durante un brote de enfermedad.
RESULTADOS
Sobre recursos e instalaciones
Selección del lugar de cuarentena. Capacidades hospitalarias
Las autoridades sanitarias españolas seleccionaron el Hospital Central de Defensa «Gómez Ulla» (HCDGU) como el lugar donde los españoles repatriados de Wuhan mantuvieran su cuarentena. Aunque los casos en cuarentena no se consideraban como pacientes (no se informaron síntomas antes de ser transferidos), la cuarentena hospitalaria en dicho centro militar se consideró útil en esta situación particular debido a lo siguiente:
Ser el hospital militar de referencia en España; debido a los planes de seguridad y al perímetro cerrado del centro, la seguridad y la privacidad de la cuarentena podían mantenerse.
Atender a pacientes militares y civiles, sin ocupar toda su capacidad máxima, por lo que pudo dedicarse una sala completa fácilmente a la cuarentena sin perder sus servicios de atención habituales.
Disponer de todas las especialidades médicas y quirúrgicas al ser el HCDGU un hospital de nivel 3. Si hubiera habido necesidad, podrían haber sido atendidos fácilmente sin romper la cuarentena.
Los CC podían convertirse en casos bajo investigación y posteriormente confirmados. Si así fuera, estaban disponibles en el mismo edificio una unidad de aislamiento de alto nivel (UAAN) con 7 habitaciones de presión negativa con doble esclusa, un laboratorio BSL-3 y 8 habitaciones de aislamiento estándar.
Ser la Unidad de Aislamiento de Alto Nivel de dicho centro (U.A.A.N.) miembro de la red nacional de hospitales para el tratamiento de enfermedades altamente infecciosas.
Habitaciones y lugares comunes
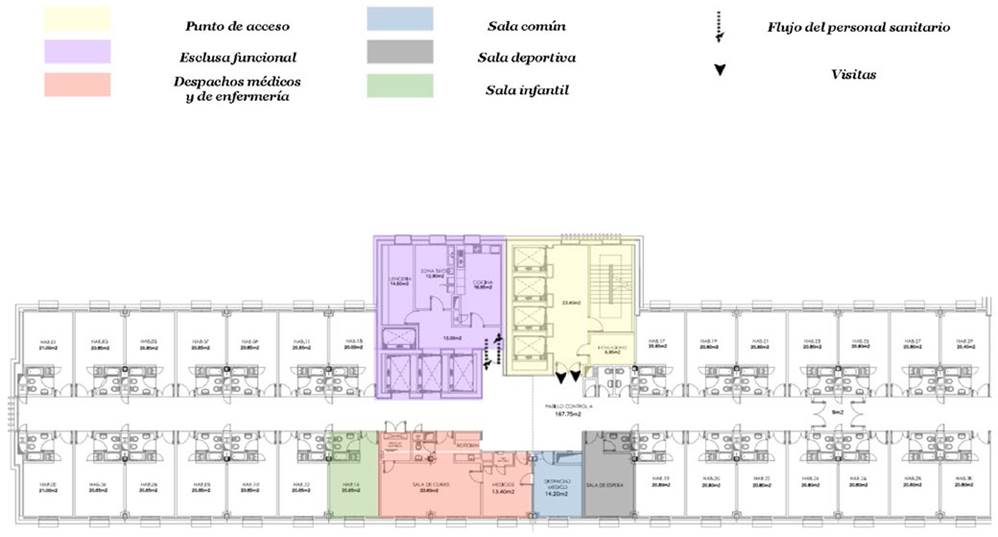
Se dispuso de 28 habitaciones para 21 CC. De este modo, hubo 7 habitaciones vacías disponibles en caso de eventos inesperados (por ejemplo, interrupción de luz o agua). Se asignó una habitación individual para cada CC. Se habilitaron una habitación doble para matrimonio, 2 habitaciones dobles comunicadas para una familia con niños, además de una sala común, una sala infantil e incluso una sala de deporte (con cuerdas de salto y una cinta para correr proporcionada por el Servicio de Rehabilitación) (Figura 1).
Medicamentos, material sanitario y consumible
Si bien los medicamentos personales de cada CC fue administrado directamente (ver a continuación), se preparó y almacenó un stock especial de medicamentos en la planta. Este stock podía aumentar en función de la evaluación diaria de las necesidades de los CC (identificación de problemas de salud relacionados o no con COVID-19). La medicación básica almacenable incluía paracetamol, antiinflamatorios no esteroideos, antihistamínicos, benzodiacepinas, solución salina fisiológica o solución de glucosa y tratamiento específico para un eventual paro cardíaco.
Se preparó material consumible incluyendo termómetros, linternas de exploración, depresores linguales, estetoscopios, catéteres venosos, hisopos y recipientes específicos para muestras biológicas (orina, esputo, sangre). Se suministraron algunos otros artículos, como esponjas jabonosas, almohadillas, toallas, ropa de cama, papel higiénico y solución hidroalcohólica.
Dispositivos de comunicación, TV y wifi
A los CC se les permitió usar dispositivos de comunicación, como ordenadores portátiles, tabletas y teléfonos inteligentes. Hubo acceso gratuito a wifi y TV. Se establecieron condiciones sobre privacidad. A los CC se les permitió dar información sobre sí mismos, pero no sobre otros CC. Se les advirtió de que no tomaran fotos de otros CC sin permiso, ni del personal sanitario.
Sobre el personal
Selección
Los médicos de medicina preventiva y los médicos internistas con formación específica en enfermedades infecciosas fueron seleccionados para dirigir y asistir la evaluación y monitorización. El Servicio de Medicina Preventiva de HCDGU tenía capacitación previa en Inteligencia Sanitaria y manejo de brotes, incluida la experiencia previa en brotes de enfermedades en lugares cerrados militares. Se seleccionaron médicos, enfermeras y personal auxiliar con formación específica en enfermedades infecciosas de la UAAN, en base a la experiencia previa en casos de investigación durante alertas sanitarias, incluido el MERS-CoV. El personal de la UAAN del HCDGU disponía ya en ese momento de un programa de capacitación estandarizado y registrado, de acuerdo con las directrices nacionales.
Organización
El número total de miembros del personal para atender los CC debía ser pequeño, a fin de minimizar el contacto con personas potencialmente infectadas. Sin embargo, también era necesario suficiente personal no solo para la vigilancia (medición de temperatura), sino también para realizar tareas diarias (reemplazo de medicamentos y equipo de protección personal, servicio de comidas, manejo de desechos, etc.).
Se organizaron tres turnos de trabajo de 8 horas para la atención a los CC. Dos enfermeras, dos auxiliares de enfermería y un auxiliar formaron cada equipo de trabajo. Este personal fue apartado de la hospitalización convencional para realizar tareas exclusivamente en la planta de cuarentena. Dos médicos fueron asignados para la vigilancia de los CC y para estar disponibles en guardias de 24 horas. Las pautas preventivas, el equipo de protección individual y el contacto con las autoridades sanitarias estuvieron a cargo de un especialista en medicina preventiva (Tabla 1). El personal médico no fue apartado de su trabajo habitual hospitalario. Además de todo ello, hubo dos miembros del personal de limpieza para la gestión de residuos diariamente. En resumen, se requería de dieciocho miembros todos los días.
Tabla 1. Medidas preventivas.
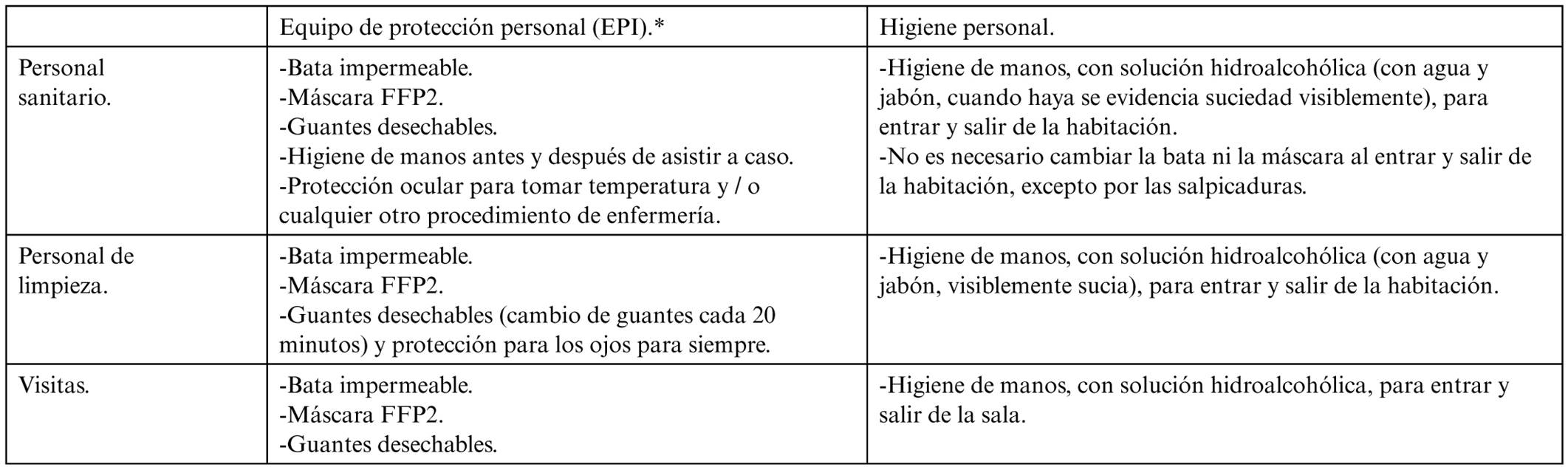
* Se colocará equipo de protección personal antes de entrar y se quitará al salir de la sala. El EPI se descargará en contenedores de residuos de Clase III.
Fuente: Elaboración propia.
Parte del personal médico y de enfermería de UAAN permaneció en las instalaciones de la propia Unidad para continuar con el entrenamiento y la preparación en caso de que un paciente tuviera que ser transferido a la misma después de debutar con síntomas de COVID-19. Se indicó a todo el personal que debía informar sobre la aparición de síntomas en sí mismos (p. ej. fiebre). Esta acción fue importante para prevenir la transmisión de enfermedades del personal sanitario a los CC, evitando factores de confusión al interpretar la fiebre. El personal enfermo confirmado o sospechoso sería relevado del trabajo con casos en cuarentena.
Sobre casos en cuarentena
Veintiuna personas (16 hombres y 5 mujeres) fueron trasladadas de Wuhan a Madrid, incluidos dos niños (uno de 2 años y otro de 2 meses). Antes de la repatriación, los CC habían acordado completar la cuarentena de forma completa siguiendo la guía establecida. La decisión del alta no recayó sobre el personal médico, sino en las autoridades sanitarias. La duración de la cuarentena fue de 13 días. No se permitió el alta voluntaria de la cuarentena. Se descartó realizar una evaluación específica en mujeres embarazadas o niños, a menos que aparecieran síntomas durante la vigilancia diaria de rutina. Sin embargo, los ginecólogos y pediatras estuvieron disponibles las 24 horas del día en el hospital en caso necesario.
Apoyo psicológico
La presión psicológica en los CC se consideró alta, incluso sabiendo que no estaban enfermos, por lo que se ofreció apoyo psicológico. Medidas farmacológicas aparte (benzodiacepinas), este apoyo consistió en medidas socioculturales (juegos, lectura de libros, alimentos adaptados) y conductuales (entrenamiento deportivo, horario). Los médicos responsables de la atención diaria realizaron una evaluación psicológica no estructurada, basada en la entrevista clínica, así como en los deseos y expectativas de los CC. En función de las necesidades detectadas o de las demandas solicitadas se efectuó una orientación terapéutica o diagnóstica concreta (por ejemplo, prescripción de ansiolíticos). Si fuera necesario se solicitaría la evaluación por parte de los psicólogos clínicos o los psiquiatras disponibles en el hospital, según el caso.
Alimentos, medicamentos y pertenencias personales
Las comidas fueron suministradas por el hospital, pero los CC podían recibir alimentos envasados y enlatados proporcionados por sus familiares, debido a la heterogeneidad cultural y el efecto psicológico como se mencionó anteriormente. Se decidió que las personas que recibían tratamiento médico previo debían ser responsables de sus propios medicamentos (incluso la administración y el almacenamiento). Los familiares recibieron instrucciones para suministrar existencias de medicamentos si fuera necesario. Los casos especiales (p. Ej., CC sin familiares) se manejarían individualmente. Todos los CC recibieron instrucciones de no automedicarse con antiinflamatorios no esteroideos ni paracetamol.
Los CC se transfirieron desde Wuhan en avión, por lo que el número y el volumen de pertenencias personales estaban de acuerdo con la regulación de los vuelos comerciales. Todas estas pertenencias personales no se consideraron un problema y fueron aceptadas para ser introducidas en la planta de hospitalización. Los artículos suministrados por familiares o solicitados por los CC se valoraron individualmente. La condición única para aceptar pertenencias personales era que deberían almacenarse en la planta hasta que finalizase la cuarentena. Estaba prohibido devolver o enviar pertenencias personales fuera del hospital.
Visitas
Las visitas fueron autorizadas siguiendo reglas preestablecidas. Durante todo el tiempo de cuarentena, los CC solo podían designar a dos personas como visitantes. Las visitas debían anunciarse 24 h antes de la misma y acordar el horario. Los visitantes debían referir buena salud, pero no se estableció como requisito para la entrada la toma de temperatura. El personal ayudó a los visitantes a vestirse, ponerse y retirarse el equipo de protección individual antes de pasar a la planta. Las pertenencias de los visitantes fueron revisadas por personal sanitario para evitar la introducción de alimentos, bebidas (incluido el alcohol), medicamentos u otros artículos prohibidos. Los artículos no permitidos se almacenaron en taquillas vigiladas por el personal de seguridad. Hubo cuatro turnos de visita en la mañana y seis en la tarde (cada uno con una duración de 30 minutos). Los CC debían mantenerse a dos metros de los visitantes. Se diseñó un lugar específico para las visitas, estando siempre presente algún miembro del personal sanitario. Tras la salida de la planta, el personal sanitario debía ayudar a los visitantes a retirarse el equipo de protección individual.
Pautas y protocolos
Registros médicos
No se hicieron registros médicos convencionales, porque no se consideró a los CC como pacientes. Las anotaciones médicas necesarias se registraron en papel. Los registros electrónicos no se utilizaron para evitar el acceso a dicha información por parte de personal no relacionado o piratas informáticos, ya que el impacto de la evacuación en los medios de comunicación fue alto.
Encuesta epidemiológica
Se realizó una encuesta epidemiológica a los CC para evaluar el riesgo de exposición al SARS-CoV-2, identificando a dos personas con exposición de riesgo intermedio. Dieciocho personas vivían en Wuhan, pero el resto vivía a más de 100 km. Diecinueve personas habían iniciado voluntariamente la restricción parcial de actividades desde el 21 de enero hasta que fueron transferidas a España. Esto significaba que se quedaron en el domicilio todo el tiempo, yendo de compras al mercado solo cuando era necesario. Además de esto, todos informaron haber empleado mascarilla de tipo quirúrgica o FFP2, y haber usado solución hidroalcohólica para lavarse las manos. Las dos personas que no restringieron las actividades informaron de que también usaron guantes de látex y protección para los ojos cuando estuvieron expuestos a la calle.
Evaluación diaria
Un médico internista con formación específica en enfermedades infecciosas visitó a los CC todos los días. La rutina clínica diaria incluyó verificar la línea de temperatura, completar un breve cuestionario (disnea, tos o malestar general, otros síntomas respiratorios) e indagar sobre otras necesidades (apoyo psicológico, contacto con familiares, etc.). La monitorización de la temperatura y los síntomas en los CC permitiría identificar a las personas que cumplieran con los criterios de caso en investigación. Dichos criterios se actualizaban en tiempo real dependiendo de la evolución y el conocimiento sobre la enfermedad. En tal situación, los casos en investigación se aislarían inmediatamente en sus habitaciones personales, y el personal médico se pondría en contacto con el Servicio de Medicina Preventiva. La transferencia a UAAN o a la planta de enfermedades infecciosas sería decidida por las autoridades sanitarias. De todos modos, los movimientos de dichos casos si fuera necesario se limitarían al interior del propio hospital.
La limpieza de las habitaciones se realizó una vez al día, y la limpieza de las áreas comunes se realizó 2 veces al día.
Pruebas de diagnóstico
La reacción en cadena de la polimerasa en tiempo real (RTPCR) para SARS-CoV-2 en muestras del tracto respiratorio superior (hisopo nasofaríngeo u orofaríngeo) se realizó al quinto día de llegada. Todas las pruebas fueron negativas.
Seguridad y gestión de conflictos
La ubicación de los CC se preparó permitiendo movimientos libres dentro de la planta, pero evitando fugas. La figura 1 muestra el único acceso a la sala, controlado por el personal de seguridad. La lista del personal sanitario y los visitantes designados se actualizaban diariamente para controlar las entradas y salidas. Solo el personal seleccionado podría usar ascensores, mediante controles clave.
DISCUSIÓN
Este es el primer informe sobre cuarentena para SARS-CoV-2, diseñado específicamente para repatriados. Los trabajos publicados hasta la fecha sobre cuarentena en coronavirus describen pautas de actuación en brotes de relevancia en Salud Pública, principalmente SARS13-21 y MERS22-26. La decisión de promover la cuarentena y realizar el aislamiento generalmente no está respaldada por una buena evidencia, y se desconoce su impacto global. Además, puede haber barreras y limitaciones para su uso, y no hay suficientes detalles sobre su implementación. Las barreras físicas son eficientes solo cuando actúan en un número limitado de casos y el brote se limita a un área pequeña. Respecto a la selección del lugar de la cuarentena nuestro trabajo presenta una localización hospitalaria, mientras que en la mayor parte de trabajos publicados se realizaba vigilancia domiciliaria. Cuando esta se efectuaba en un centro de atención médica, los CC eran realmente pacientes y/o miembros del personal sanitario que atendían casos de coronavirus. En Europa solo se ha realizado cuarentena domiciliaria para coronavirus20. En los repatriados de Wuhan, uno de los motivos principales que determinó la localización hospitalaria de la cuarentena fue que el tamaño de la población bajo vigilancia era lo suficientemente pequeño como para su manejo en un recinto concreto.
Otro de los motivos fue que el espectro y curso de la enfermedad era desconocido por su reciente aparición, pero según la información disponible en ese momento podía ser grave y fulminante, por lo que se estableció la necesidad de contar con todo tipo de recursos sanitarios disponibles. Esta organización de la cuarentena dentro de un centro hospitalario hizo necesario la habilitación de salas específicas y lugares comunes, lo que no se precisaba en cuarentenas domiciliarias.
La designación de personal con formación específica en infecciosas tanto para la monitorización de los CC como para el establecimiento de medidas preventivas supone un grado de calidad mayor que en el resto de cuarentenas para coronavirus descritas. En algunos de ellos se realizaba automonitorización de síntomas por parte de los individuos bajo vigilancia, mientras que en otros se empleaban distintas formas de telemedicina13-14;16-17;19-20.
La duración de la cuarentena de dos semanas y el seguimiento clínico que realizamos fue similar a las comunicaciones existentes, aunque en algunos casos fue menor13-15;19-21.
Este trabajo describe una mayor variedad de medidas de apoyo para los CC, proporcionando comidas, apoyo social y psicológico e incluso visitas. Sin embargo, no contaba con apoyo financiero (p.ej. traslado posterior a su provincia tras el alta), que sí aparece reflejado en otros trabajos13-14;16-17;19. En las comunicaciones previas no se menciona, y además constituye un elemento controvertido, el permiso para recibir visitas.
Todos los CC eran personas sanas y asintomáticas, pero el riesgo de transmisión seguía siendo desconocido (se describió posteriormente las personas asintomáticas como vectores de la enfermedad). Se diseñó por tanto el uso de equipos de protección individual para los visitantes y el horario de las visitas presenciadas. Si bien puede ser discutido el hecho de que no se tomara la temperatura a los visitantes (y por tanto pudieran transmitir una enfermedad a los CC y generar en ellos un proceso febril que fuera un factor de confusión en su seguimiento), el empleo de otras medidas como la distancia mantenida durante la visita o el empleo de equipos de protección individual se consideró que minimizaba dicho riesgo. Por otra parte, tampoco se realiza de forma rutinaria la medición de temperatura a las visitas de otros pacientes ingresados en los hospitales.
El cribado viral en asintomáticos no había sido comunicado durante las cuarentenas para el SARS-CoV, pero se describe para el MERS-CoV. Aunque las autoridades sanitarias no planearon inicialmente hacer un test para el SARS-CoV-2, finalmente se realizó debido a la comunicación de un caso positivo en un belga repatriado27.
Los trastornos por estrés en cuarentenas durante los brotes han sido evaluados en varios estudios. Por ejemplo, en un estudio realizado en Australia durante el brote de influenza equina28, la prevalencia de angustia psicológica de moderada a muy alta fue del 61%. Otro estudio realizado durante un brote de MERS en Corea29 indica que los pacientes en hemodiálisis en cuarentena experimentaron síntomas de depresión mayor y trastorno de ansiedad. Los problemas generados por las cuarentenas (específicamente en brotes de SARS) llevaron a algunos autores a sugerir algunas recomendaciones para reducir su impacto30. De ese modo, el insomnio y la ansiedad podrían tratarse con consejo psicológico y / o medidas farmacológicas; la experiencia del aislamiento debe ser mínima, proporcionando acceso a Internet para correo electrónico y videollamadas o teleconferencias; la estigmatización podría reducirse mediante información precisa a los medios de comunicación; la lectura, la televisión y las visitas de familiares deben evitar el aburrimiento y la soledad. Se manejó el estrés de los casos de cuarentena ofreciendo todos los recursos (farmacológico, asesoramiento psicológico, actividades sociales, acceso gratuito a los medios de comunicación, incluido Internet).
CONCLUSIONES
Este trabajo pretende ofrecer una visión del manejo de casos en cuarentena repatriados de Wuhan; la organización sanitaria (financiación privada o pública, civil o militar, atención hospitalaria versus atención primaria) difiere en los países y regiones, por lo que este modelo no podría aplicarse en todas las regiones. En el presente caso, la organización y las capacidades militares fueron útiles para apoyar el modelo.
Como conclusión, la cuarentenaria hospitalaria puede ser un método útil para casos seleccionados de enfermedades altamente contagiosas. Sin embargo, se necesita un buen soporte de recursos e instalaciones, selección de personal experimentado y protocolos revisados.