INTRODUCCIÓN
La enfermedad de Ménière (EM) es una patología crónica, de carácter progresivo, en la que existe una dilatación de los espacios endolinfáticos del laberinto membranoso del oído interno debido a un incremento de la endolinfa [1]. La tríada clásica de síntomas de la enfermedad de Ménière se compone de crisis de vértigo, hipoacusia (de tipo neurosensorial, reversible y fluctuante al inicio de la enfermedad, pero de carácter progresivo, tornándose irreversible con el tiempo [2]) y tinnitus. El síntoma principal de esta patología es el vértigo, pudiendo ser el síntoma debutante de la EM en el 37-66% de los casos [1].
En la población general, la EM es poco frecuente. En gran parte de la literatura, las tasas de incidencia y prevalencia son muy variables por la ausencia de una población de riesgo bien definida [1].
La EM puede aparecer a cualquier edad, pero el pico de diagnóstico se sitúa entre los 40 y los 60 años. La mayoría de los estudios defienden un mínimo predominio en el sexo femenino, situándose esa cifra en torno al 65% en España. Suele ser unilateral, no existiendo diferencias de lateralidad entre ambos oídos, y tan solo un 5,3% de los casos de EM son bilaterales según Morales et al [3].
El diagnóstico de la EM se basa en los criterios formulados por el consenso de Sociedad de Bárány, entre otras, en 2016 [4].
Se debe realizar una otoscopia, una exploración vestibular y una audiometría tonal a todo paciente con sospecha de EM, además de otros exámenes complementarios como pruebas de imagen y laboratorio, pruebas calóricas, etc. Debe realizarse un diagnóstico diferencial de la EM con otras patologías por las múltiples formas de presentación con las que puede debutar (neurinoma del acústico, hipoacusia súbita con y sin afectación laberíntica, neuritis vestibular, vértigo central,…) [5].
La EM no tiene cura, por lo que el tratamiento tiene como finalidad mejorar la calidad de vida de los pacientes disminuyendo la pérdida auditiva, los ataques vertiginosos y los acúfenos; y debe ser conservador, dirigido al síntoma que más afecte la vida del enfermo. Actualmente el tratamiento se divide en farmacológico, intratimpánico y quirúrgico [4].
Tratamiento farmacológico. Los glucocorticoides sistémicos son fundamentales para el tratamiento de la EM. El fármaco más utilizado es la prednisona, y su uso se basa en la posible etiología autoinmune de la enfermedad por su acción inmunosupresora; y en su uso como antiinflamatorio, por la inhibición del reclutamiento de neutrófilos-macrófagos y la síntesis de prostaglandinas, desencadenando una vasodilatación y un aumento del flujo microvascular a través de un efecto antioxidante. Por otro lado, los esteroides aumentan la tasa de disparo de los potenciales de acción de las neuronas del núcleo vestibular medial, que recibe aferencias de los conductos semicirculares, dicha estimulación puede controlar el vértigo. En relación a la audición, mejoran la evolución a corto plazo y el pronóstico de la pérdida auditiva sensorial [1].
Tratamiento intratimpánico. Los glucocorticoides intratimpánicos: se utilizan en aquellos casos en los que los pacientes tengan contraindicados los glucocorticoides sistémicos o cuando éstos no son eficaces. Principalmente, se administra dexametasona en la caja timpánica y por difusión pasa al oído interno. Las dosis varían en función de la respuesta del paciente. Si el paciente no obtiene mejoría tras 3 dosis, pasaríamos al siguiente escalón. Los glucocorticoides interactúan de manera directa con un receptor especifico sin necesidad de un segundo mensajero pudiendo alterar la síntesis proteica produciendo por este mecanismo su efecto antiinflamatorio y metabólico. La administración de corticoide intratimpánico aumenta la expresión de acuaporina-1 que mejora el intercambio de líquido a través de la capa epitelial explicando así su efecto preventivo en la formación de hídrops. Las principales ventajas es que va destinado solamente el oído enfermo, se consigue una alta concentración del fármaco y se evitan los efectos secundarios sistémicos de los corticoides[1]. La gentamicina intratimpánica: es un tratamiento ablativo inyectado en el oído medio que actúa en el oído interno por difusión a través de las ventanas oval y redonda, y es utilizado para controlar las crisis de vértigo por la ototoxicidad que produce a nivel a local. Trata de destruir el receptor periférico y con ello conseguir que el paciente no tenga crisis o, si las tiene, que sean de menor intensidad y frecuencia [2].
Tratamiento quirúrgico. Principalmente se emplean dos técnicas. La laberintectomía que consigue una mejoría notable de los vértigos pero una pérdida auditiva irreversible; y la neurectomía vestibular, que disminuye las crisis de vértigo con una alta eficacia sin asociar pérdida auditiva. Esta cirugía requiere una craneotomía con anestesia general y tiene una morbilidad elevada, por esta razón es una opción terapéutica poco frecuente [1,2].
El objetivo principal de este estudio es valorar la mejora auditiva y la disminución de las crisis vertiginosas en pacientes con la enfermedad de Ménière tras la administración de corticoide intratimpánico.
MATERIAL Y MÉTODO
Población. Estudio de cohortes retrospectivo de una muestra de 55 pacientes diagnosticados de enfermedad de Ménière definitiva y tratados con corticoide intratimpánico en la Unidad de Otoneurología del Servicio de Otorrinolaringología y Cirugía de Cabeza y Cuello del Complejo Asistencial Universitario de Salamanca. De los 78 pacientes que inicialmente conformaron la muestra, 23 de ellos fueron excluidos, por lo que la cohorte final se compuso de 55 pacientes. Los criterios de exclusión de nuestro estudio fueron: edad < 18 años, enfermos que no necesitaron CIT y ausencia de seguimiento audiométrico del paciente. Se han empleado los criterios diagnósticos de la EM definitiva de la Sociedad Bárány (2016) que son: dos o más episodios de vértigo espontáneo de entre 20 minutos y 12 horas de duración, hipoacusia neurosensorial de frecuencias medias y bajas documentada con audiometría en al menos un oído, definiendo el oído afectado en al menos una ocasión antes, durante o después de uno de los episodios de vértigo; síntomas auditivos fluctuantes en el oído afecto y exclusión de otro diagnóstico vestibular que explique los síntomas [4].
Metodología. La dosis de CIT administrado ha sido de 0.4-0.6 mL de dexametasona en concentración de 8mg/ml (Fortecortin® 40mg/5ml). El número de inyecciones fue variable, dependiendo de la respuesta de cada enfermo, y separadas entre 5-7 días.
Variables. Para el estudio se analizaron diferentes variables demográficas, años de evolución de la EM y síntoma de comienzo, lateralidad de la EM, si es sincrónica o metacrónica (en el caso de las bilaterales), valores de la audiometría tonal liminar (ATL) y PTA (media de la audición a 500,1000,2000 y 4000Hz), número de crisis antes del tratamiento intratimpánico y si necesitaron o no tratamiento con gentamicina intratimpánica.
Análisis estadístico. Fue realizado con el programa SPSS versión 25. Tras comprobar que todas las variables siguieron una distribución normal (prueba de Kolmogorov-Smirnov), las variables cuantitativas se presentaron como la media y su desviación estándar (DE) y fueron comparadas mediante la t de Student. Las variables cualitativas se describieron en valor absoluto. Se fijó un nivel de significación de p<0,05.
Ética. Se cumplieron estrictamente las normas de la Declaración de Helsinki y se mantuvo la confidencialidad de los datos de los pacientes.
Para la búsqueda bibliográfica se utilizaron los siguientes buscadores: Web of Science, Embase, Pubmed, BVSSALUD, SciELO y WorldCat; y se consultaron listas de referencia de revisiones sistemáticas. Las palabras clave en la búsqueda fueron: «Meniere's disease», «intratympanic corticosteroids», «dexamethasone», «hearing loss» y «dizziness».
RESULTADOS
La media de edad de los 55 pacientes estudiados fue de 60.84 años. El paciente de menor edad tenía 28 y el de mayor 94 años. La desviación estándar fue de 15.279.
En cuanto al sexo, 22 fueron mujeres (40%) y 33 hombres (60%) (Tabla 1). Respecto a la lateralidad de la EM, 29 pacientes (52.73%) tuvieron una afectación del oído derecho y 26 del oído izquierdo (47.27%).
Tabla 1. Datos estadísticos descriptivos de la muestra analizada.
|
|
N |
% |
Rango |
Mínimo |
Máximo |
Media |
DE |
|---|---|---|---|---|---|---|---|
|
Pacientes |
55 |
|
|
|
|
|
|
|
Edad |
55 |
|
66 |
28 |
94 |
60.84 |
15.279 |
|
Sexo |
Varones: 33 |
60 |
|
|
|
|
|
|
Mujeres: 22 |
40 |
Abreviaturas:N, número de pacientes.
En cuanto a los años de evolución de la enfermedad, la media de nuestra cohorte se situó en 13,09 años (DE = 7.058, máximo = 35 años, mínimo = 2 años, rango = 33 años). Para el seguimiento se tuvieron en cuenta 54 pacientes, ya que en uno de ellos no obtuvimos datos suficientes. Sin embargo, el cálculo se realizó con 55 pacientes porque a pesar de no disponer de los datos completos, conseguí los más relevantes, entre ellos las audiometrías.
Analizando el síntoma de comienzo de la enfermedad, 15 pacientes presentaron vértigo, 10 pacientes hipoacusia y 30 de ellos ambos síntomas (Tabla 2).
Tabla 2. Resultados estadísticos descriptivos de la muestra analizada.
|
|
N |
% |
|---|---|---|
|
Pacientes |
55 |
|
|
Lateralidad |
OD: 29 |
52.73 |
|
OI: 26 |
47.27 |
|
|
Síntomas inicio de la enfermedad |
Vértigo: 15 |
27.27 |
|
Hipoacusia: 10 |
18.18 |
|
|
Vértigo + hipoacusia: 30 |
54.55 |
Abreviaturas:N, número de pacientes; OD, oído derecho; OI, oído izquierdo.
Efecto del corticoide intratimpánico en la hipoacusia. De nuestra cohorte, 16 pacientes se han tratado con CIT por hipoacusia. Los resultados reflejaron una media de pérdida auditiva de 44,61 dB previa al tratamiento. Tras su administración, la media de la pérdida auditiva al mes fue de 42,77dB (1.84) y la mejora a los seis meses fue de 41,66 dB (2.95) (Tabla 3).
Tabla 3. Audición previa y posterior al tratamiento con corticoide intratimpánico para tratar la hipoacusia.
|
|
N |
Rango |
Mínimo |
Máximo |
Media |
DE |
|---|---|---|---|---|---|---|
|
PTA previa al CIT |
16 |
50.00 |
21.25 |
71.25 |
44.6094 |
14.25014 |
|
PTA post CIT al mes |
16 |
61.25 |
10.00 |
71.25 |
42.7656 |
18.13042 |
|
PTA post CIT a los 6m |
12 |
52.50 |
13.75 |
66.25 |
41.6667 |
17.25752 |
|
N válido (por lista) |
12 |
|
|
|
|
|
Abreviaturas:N, número de pacientes; PTA, media de la audición a 500,1000, 2000 y 4000Hz; CIT, corticoide intratimpánico; m, meses; post, posterior.
Efecto del corticoide en las crisis vertiginosas. Teniendo en cuenta el comportamiento de nuestra muestra según las crisis de vértigo antes y después del corticoide intratimpánico, clasificamos a la misma según el número de crisis en: ninguna crisis = grupo 0, pocas crisis (<5) = grupo 1, varias crisis (5-10) = grupo 2; y muchas crisis (>10) = grupo 3.
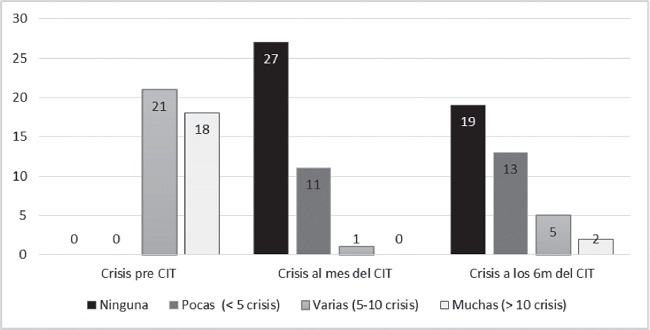
39 pacientes de nuestra muestra, fueron tratados con terapia corticoidea intratimpánica por el mal control del vértigo con otras terapias el mes anterior. En el gráfico 5 podemos observar la variación del número de crisis de vértigo en nuestra población después del CIT.
De la cohorte total de 55 pacientes, 39 de ellos fueron tratados con corticoide intratimpánico por crisis de vértigo. 21 pacientes (53.8%) tuvieron varias crisis el mes previo a la administración de corticoide y 18 (46.2%) tuvieron muchas crisis. Al mes de la inyección del fármaco, 27 pacientes no tuvieron ninguna crisis, 11 pocas y solamente 1 paciente sufrió varias crisis en ese tiempo. Por último, a los seis meses de la primera inyección de CIT, 19 enfermos no padecieron ninguna crisis, 13 pocas, 5 varias y 2 muchas crisis (Figura 1).
De los 39 enfermos tratados con CIT por crisis de vértigos, únicamente fue necesario que 7 pacientes recibieran tratamiento ablativo con gentamicina intratimpánica, lo que supone que solamente un 17.9% de los enfermos medicados con CIT necesitaron un tratamiento posterior para el control de las crisis vertiginosas.
Seguimiento a largo plazo: Tras el seguimiento durante 6 meses de los valores audiométricos de nuestros pacientes, obtuvimos una muestra de 48 enfermos en los que se observó una mejoría en la audición de unos 3 dB tras la terapia intratimpánica con corticoide (p < 0,05). Los resultados también fueron significativos al comparar el PTA al mes del CIT (Tabla 4).
Tabla 4. Prueba T Student emparejada de la evolución del PTA tras terapia intratimpánica con corticoide.
|
|
Media |
N |
Desviación |
Desv. Error promedio |
|
||||
|---|---|---|---|---|---|---|---|---|---|
|
|
PTA previa al CIT |
52.0833 |
48 |
16.66977 |
2.40607 |
|
|||
|
PTA post CIT a los 6m |
49.3438 |
48 |
18.23244 |
2.63163 |
|
||||
|
|
Media |
Desviación |
Desv. Error promedio |
95% de intervalo de confianza de la diferencia |
|
|
|
||
|
Inferior |
Superior |
||||||||
|
|
PTA previa al CIT - PTA post CIT a los 6m |
2.73958 |
8.62085 |
1.24431 |
0.23635 |
5.24282 |
2.202 |
47 |
0.033 |
Abreviaturas:PTA, media de la audición a 500, 1000, 2000 y 4000Hz; CIT, corticoide intratimpánico; gI, grados de libertad.
DISCUSIÓN
A partir de los datos obtenidos en nuestro estudio, hemos constatado que existe una leve mejoría auditiva tras la inyección de corticoide intratimpánico. Al mes el incremento fue de 1.84 dB mientras que a los seis meses solamente de 2.94 dB. Sin embargo, a pesar de la pobre mejoría se consiguió que la audición se estabilizara y no empeorase, que habría sido el curso natural de la enfermedad. Esto es, en sí mismo, un objetivo deseable en estos pacientes.
Por otra parte, de los 39 pacientes tratados por crisis de vértigo con CIT, un 69.2% de los pacientes no sufrieron ninguna crisis al mes. El 30.8% restante presentaron crisis vertiginosas (la mayoría presentó < 5 crisis de vértigos y solamente uno > 5 episodios). A los seis meses de la inyección, el 48.7% de los pacientes no presentaron ninguna crisis, mientras que el 51.3 % volvieron a tenerlas. La mayoría no tuvieron más de 5 episodios. Esto representa una clara disminución en el número de crisis de estos pacientes, con la consiguiente mejoría de su calidad de vida.
En algunos trabajos se obtuvieron datos muy similares, ya que en estudios con 24 pacientes, el 70,8% tuvo una disminución mayor al 60% en los episodios de vértigo a los seis meses, pero no obtuvieron cambios en los niveles de audición con el CIT [6].
Sin embargo, Herraiz et al observaron una mejoría auditiva de 3,3 dB en comparación con la PTA inicial, escasa pero muy parecida a la que nosotros hemos obtenido en nuestro estudio. Con estos datos afirmaron que no podía concluirse que existiese un beneficio significativo. En cuanto al vértigo, realizaron un estudio prospectivo descriptivo con 34 pacientes y observaron la reducción de episodios de vértigo de 4,3 a 0,3 al año. Después de 12 meses, el 81% de los pacientes estaba libre de crisis y el 93% tenía uno o menos episodios a los 24 meses [7].
En un ensayo clínico con 28 pacientes tratados mediante 3 inyecciones de dexametasona (4 mg/ml) a intervalos de uno cada 3 días y con la mitad de la dosis empleada por nosotros; solamente se logró controlar por completo el vértigo en un 46% de los pacientes. Esto puede significar que la dosis de corticoide empleada está directamente relacionada con su eficacia en el control del vértigo en la EM. Tampoco en este ensayo se objetivó mejoría auditiva [8]. Otro ensayo clínico aleatorizado doble ciego estudió a 144 pacientes, de los cuales la mitad fueron tratados con placebo y la otra mitad con corticoide. Los datos sugirieron que una única inyección de dexametasona intratimpánica reduce el riesgo de padecer nuevas crisis vertiginosas [9].
Es necesario destacar que en la mayoría de los trabajos utilizaron una concentración de dexametasona de 12mg/ml. Sin embargo, en trabajos con dosis similares a las nuestras se evidenció un beneficio significativo de las crisis en el 88% de 25 pacientes[10].
Comparando la eficacia del tratamiento médico entre 20 pacientes tratados con betahistina y 20 con corticoide, se objetivó en el primer grupo, un control del vértigo en el 80% de los casos y en el segundo grupo, un control en el 85% de los pacientes; sin obtenerse diferencias significativas en la mejora de la audición entre ambos grupos; hecho que contrasta con los resultados obtenidos en nuestro estudio, ya que ahí el tratamiento con CIT supone un mayor control de la enfermedad [11].
Silverstein et al valoró la mejoría auditiva tras la administración de dexametasona intratimpánica, mostrando un resultado similar al nuestro, sin ningún beneficio sobre el placebo para el tratamiento de la hipoacusia [12]. En 11 pacientes se observó una mínima mejoría auditiva de 2,3 dB tras inyectar corticoide intratimpánico en un periodo de dos años [13].
CONCLUSIONES
El tratamiento con corticoide intratimpánico puede mejorar la audición y el control de la crisis de vértigo en los pacientes con EM.
Aunque los resultados audiométricos no son tan evidentes, se consigue cierto dominio del deterioro auditivo.
La mayor efectividad del corticoide intratimpánico se observa en la disminución de las crisis de vértigo.
El corticoide intratimpánico es una buena terapia en el control de las crisis de la enfermedad de Ménière y de la hipoacusia progresiva, sobre todo teniendo en cuenta que el siguiente escalón terapéutico es el tratamiento ablativo.
Son necesarios más estudios para demostrar si existe una relación directa entre la dosis de dexametasona intratimpánica y el número de inyecciones, y la mejoría clínica y control de la enfermedad de Ménière.